Introducción
El glaucoma crónico de ángulo abierto produce un deterioro progresivo de la visión con alteraciones del campo visual y ceguera en estadios finales. Afecta al 1-2% de la población y es la segunda causa de ceguera en todo el mundo1-4. Se estima un infradiagnóstico del 50% al cursar de forma asintomática hasta estadios avanzados. Entre los factores de riesgo asociados el más importante es la hipertensión ocular (HTO), con una prevalencia del 1,6-15%5-8. El cribado en la población general es controvertido1,2,7,9 y se recomienda en grupos de riesgo sin periodicidad definida (negros ≥ 40 años, blancos ≥ 65 años, antecedentes familiares de glaucoma o historia personal de diabetes o miopía grave)10. No se dispone de datos para incluir o excluir su cribado en atención primaria11,12. Dos circunstancias aportan nuevos datos a este debate: estudios recientes señalan que el tratamiento de la HTO previene la evolución a glaucoma13 y enlentece su progresión14-15, y la aparición de tonómetros como Tonopen XL16,17 con una concordancia y validez aceptables respecto al de referencia (tonómetro de aplanación de Goldmann), bajo coste y que requieren un mínimo aprendizaje. Nuestro objetivo es evaluar la utilidad (medida como número de casos detectados) de una estrategia de cribado de glaucoma e HTO utilizando el Tonopen XL. Como objetivo secundario se evalúa la aceptabilidad y la aparición de efectos secundarios tras la toma de la presión intraocular (PIO).
Métodos
Ámbito
Centro de Salud Dr. Mendiguchía y Servicio Oftalmología del Hospital Severo Ochoa, Leganés, Madrid.
Sujetos
Muestreo consecutivo de los pacientes ≥ 40 años que consultaron por cualquier motivo entre el 1 de octubre de 2000 y el 31 de mayo de 2001. Los criterios de exclusión fueron: diagnóstico conocido de HTO o glaucoma, conjuntivitis activa o enfermedad corneal.
Tamaño muestral
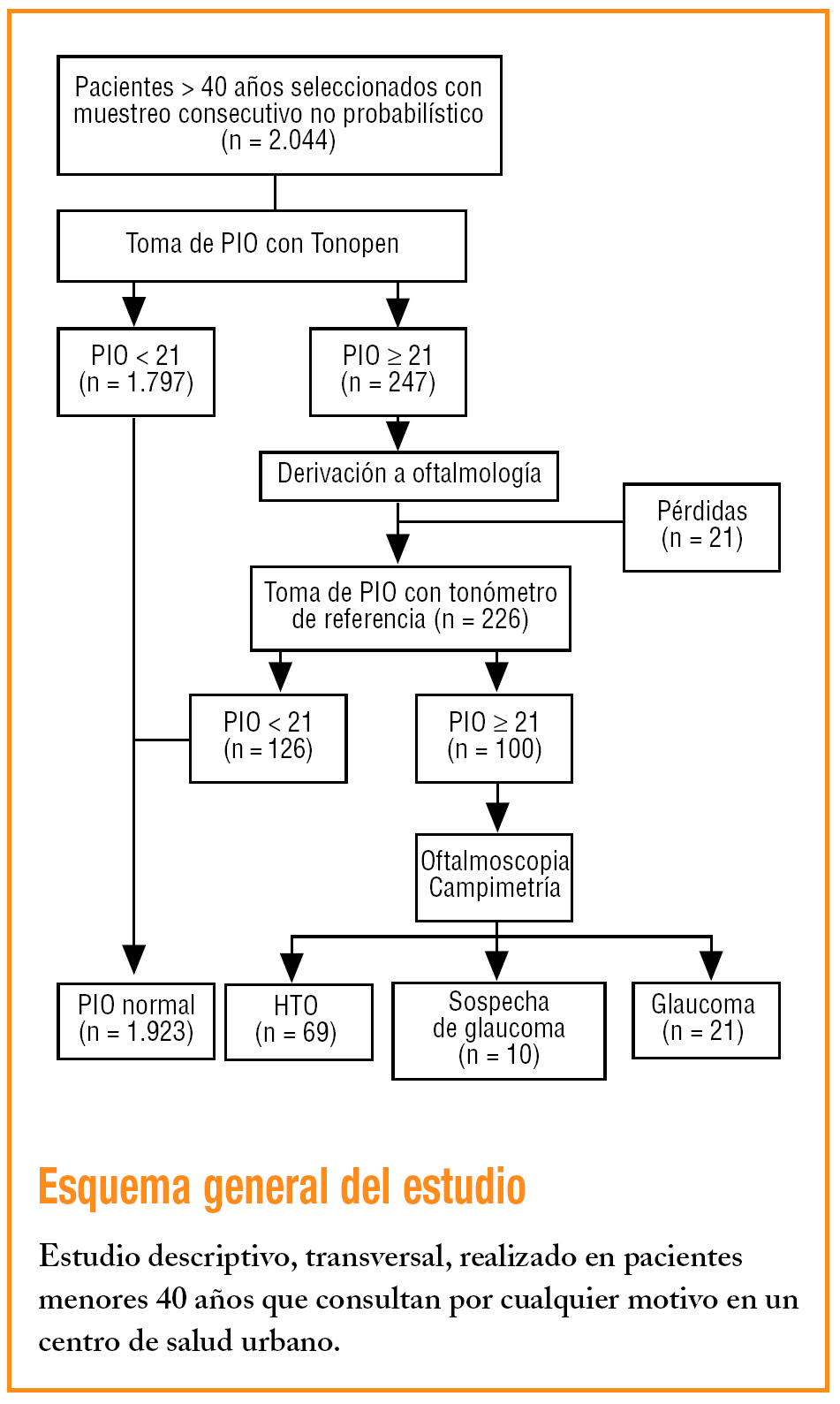
El tamaño muestral se calculó para estimar proporciones en poblaciones finitas, con una frecuencia estimada del 1%1-3, un error máximo del 0,5% y nivel de confianza del 95%; el resultado es de 1.520 sujetos, cifra que se sobrestima, en previsión de posibles pérdidas en la remisión al servicio de oftalmología, hasta 2.044 sujetos.
Intervención
Se midió, previa firma del consentimiento informado, la PIO con Tonopen XL en ambos ojos tras la administración de un colirio anestésico. Esta toma fue realizada por los médicos de familia tras una sesión formativa teórico-práctica (1 h). Los pacientes con PIO ≥ 21 mmHg en al menos un ojo eran remitidos y evaluados por el oftalmólogo en 1-3 semanas. Si la PIO con Goldmann en ambos ojos era < 21 mmHg se consideraron normotensos; si tenían cifras de PIO ≥ 21 mmHg se realizaron 2 tomas más en días distintos, realizándose la media de la triple toma. En los pacientes en los que se confirmó la HTO se realizaron una oftalmoscopia y una campimetría en la consulta oftalmológica para descartar glaucoma.
A los pacientes que rechazaron participar en el estudio, se preguntó el motivo. Se evaluó la aparición de efectos secundarios 1-2 semanas tras la toma de PIO en los primeros 200 pacientes mediante llamada telefónica.
Las variables analizadas fueron: sexo, edad y diagnóstico (PIO normal, HTO, sospecha de glaucoma y glaucoma). El glaucoma se diagnosticó ante la presencia concomitante de alteraciones oftalmoscópicas y campimétricas, mientras que la sospecha de glaucoma se estableció por la presencia de una papila patológica sin alteraciones campimétricas. Los indicadores utilizados para evaluar el rendimiento en casos detectados por esta estrategia de cribado fueron: prevalencia detectada de enfermedad subclínica y valor predictivo positivo. Se calculó la prevalencia de HTO, glaucoma y sospecha de glaucoma con su correspondiente intervalo de confianza (IC) del 95%.
Resultados
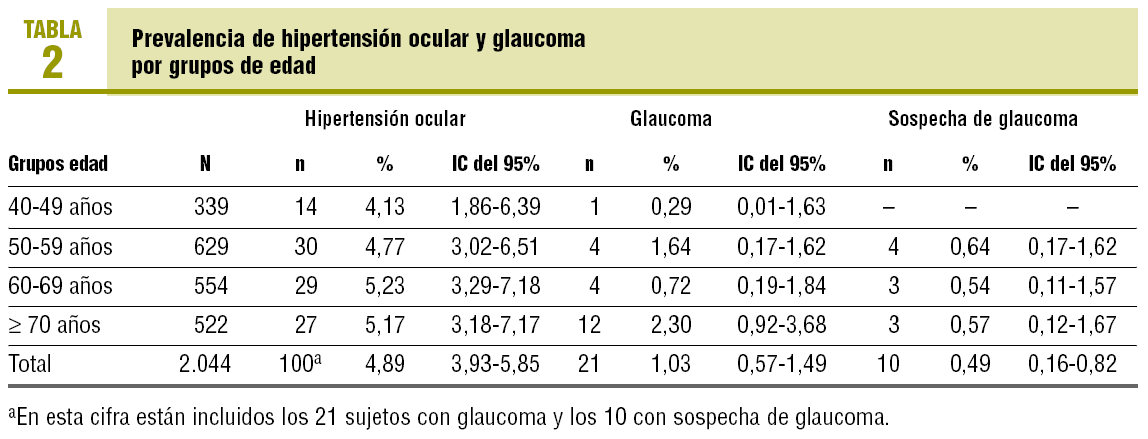
Se incluyó en el estudio a 2.044 pacientes, de los que 1.297 fueron mujeres (63,5%) y 747 varones (36,5%), con una edad media de 61,23 ± 11,42 años. En 247 pacientes (12,1%) se encontró un valor de PIO con Tonopen XL en al menos un ojo ≥ 21 mmHg, de los que 226 acudieron a oftalmología. La HTO se confirmó en 100 casos (valor predictivo positivo del 44,25%), realizándose el diagnóstico de glaucoma en 21 de ellos y de sospecha de glaucoma en 10. El rendimiento de la estrategia de cribado planteada en cuanto a la prevalencia de HTO fue del 4,89% (IC del 95%, 3,93-5,85%), mientras que el glaucoma fue confirmado en el 1,04% (IC del 95%, 0,57-1,49%) de los pacientes y sospechado en otro 0,49% (IC del 95%, 0,16-0,82%). La aceptabilidad de la prueba fue del 98,09%. En la tabla 1 se describen los motivos de rechazo de ésta. De los 200 participantes encuestados telefónicamente, ninguno presentó efectos secundarios relacionados con la medición de PIO. No hemos encontrado diferencias en la prevalencia de HTO y glaucoma por grupos de edad (tabla 2).
Discusión
El porcentaje de sujetos con HTO y glaucoma detectado en nuestro estudio es equiparable al de otros trabajos que estiman esta prevalencia, tanto en la población consultante5,18 como en la población general1,3,6. Estos datos apuntan a que una estrategia de detección precoz de HTO y glaucoma basada en un algoritmo sencillo y fácilmente aplicable en la práctica clínica con la participación coordinada de atención primaria y oftalmología puede tener una efectividad similar a otras intervenciones más complejas, y que requieren una utilización sustancialmente mayor de recursos técnicos1,3,5,8,19-20. Los estudios publicados sobre detección precoz del glaucoma en atención primaria plantean la realización de tonometría, oftalmoscopia18 e incluso técnicas campimétricas5.
Es uno de los estudios con mayor número de sujetos realizado en atención primaria5,18,21 y con una tasa de pérdida en la remisión a oftalmología muy baja (8,5%). El valor predictivo positivo de la tonometría con Tonopen XL obtenido (44%) es intermedio respecto al publicado en otros estudios5,18,19, pero es inferior al que esperábamos tras los resultados obtenidos en la fase previa en la que estudiamos su validez y fiabilidad22. Respecto a la primera, obtuvimos una sensibilidad frente al tonómetro de referencia para una PIO ≥ 21 del 80,9% (IC del 95%, 76,51-85,39) y una especificidad del 89,2% (IC del 95%, 84,71-93,69). En cuanto a la variabilidad, se obtuvo un índice de correlación intraclase de 0,87 (IC del 95%, 0,78-0,94) entre el oftalmólogo y el médico de familia, y de 0,76 (IC del 95%, 0,69-0,82) entre 4 médicos de familia23. La mayor disparidad entre las mediciones del médico de familia y el oftalmólogo obtenidas en este estudio se refleja en una sobrestimación del valor de la PIO por parte del primero y puede explicarse por varios motivos. En primer lugar, en los estudios de validación, la toma de PIO por el oftalmólogo y el médico de familia se realizó de forma consecutiva, lo que evitaba la conocida variabilidad de la PIO a lo largo del día y de unos días a otros. En este estudio, por el contrario, la toma de la PIO por parte del oftalmólogo tuvo lugar varias semanas después. Otro punto que cabe considerar es que, aunque la variabilidad interobservador entre los médicos de familia fue buena23 y en el planteamiento inicial considerábamos que no era necesario un período previo de aprendizaje, después de realizar el trabajo pensamos que, a pesar de la facilidad de uso del Tonopen XL, es deseable un mínimo proceso de aprendizaje (inferior en todo caso al de los tonómetros convencionales) previo a su uso continuado. Por último, en atención primaria se realizó una única toma de PIO, mientras que la confirmación de HTO en oftalmología requirió una triple toma en días distintos. Probablemente, si en atención primaria se hubiesen realizado 3 tomas en diferentes días, habríamos remitido a un menor número de pacientes. En cuanto al punto de corte de la PIO para intentar mejorar el valor predictivo de la prueba, hemos analizado qué habría sucedido si el punto de corte hubiera sido ≥ 22 mmHg. El valor predictivo sería muy similar (44,7%), pero se habría dejado sin diagnosticar a 3 pacientes con glaucoma y a 4 con sospecha de glaucoma.
Dos resultados muy favorables que cabe destacar en el estudio han sido, por una parte, la altísima aceptabilidad de la prueba (superior a la de otros estudios publicados)5,18-20 y, por otra, la nula aparición de efectos secundarios.
En este estudio planteamos una estrategia sencilla, práctica y factible en la población consultante en atención primaria que permite la detección de un número de casos de HTO y glaucoma similar al hallado en otros estudios diseñados para estimar la prevalencia en la población general, que requieren unos recursos mucho mayores. Si en el futuro, a la luz de los estudios recientes que señalan que el tratamiento de la HTO, incluso en estadios moderados, previene la evolución a glaucoma, se revisara la pertinencia de los programas de cribado en atención primaria, esta estrategia debería ser tenida en cuenta.
Agradecimientos
A los compañeros del Centro de Salud Dr. Mendiguchía por su constancia para captar a los pacientes. A Beatriz López-Uriarte, Carlos Díaz Gómez-Calcerrada, José Manuel Baza Vilariño y Jorge Rojas-Marcos, que colaboraron en el estudio durante su período de residencia. A Blanca Gutiérrez Teira y María Martín Rabadán por sus sugerencias tras revisar este documento.
A todos los pacientes que nos prestaron sus ojos y su tiempo para que esta investigación fuera posible.
Lo conocido sobre el tema
• Hasta la fecha no hay datos suficientes para recomendar el cribado de la hipertensión ocular y el glaucoma en atención primaria.
• El tratamiento de la hipertensión ocular previene la evolución a glaucoma.
• Hoy día se dispone de tonómetros portátiles, fiables y de fácil utilización por el médico de familia.
Qué aporta este estudio
• Una estrategia sencilla de medición de la presión intraocular con Tonopen XL en la consulta del médico de familia obtiene resultados similares, en cuanto a detección de casos de hipertensión ocular y glaucoma, que otros estudios más complejos.
• La aceptabilidad de la medición de la presión intraocular con Tonopen XL en atención primaria es muy elevada y no presenta efectos secundarios.
Fuente de financiación: FIS 99/0419
Premios: Cura I, García de Blas, Barajas MA, Salvador C, Baza JM; Sanz T. Cribado de hipertensión ocular en atención primaria. Primer premio del XI Congreso de la SMMFYC, San Lorenzo del Escorial, Madrid, 12,13 abril 2002.
Correspondencia:
F. García de Blas González.
Correo electrónico: fgarciadeblas@medynet.com
Manuscrito recibido el 30-3-2006.
Manuscrito aceptado para su publicación el 9-10-2006.