Uno de los estándares centrados en la atención a los pacientes incluidos en la Acreditación de Calidad de la Joint Commission Internacional hace referencia a los derechos de los pacientes y los valores éticos de la organización. Cada paciente es distinto y tiene necesidades, carácter, valores y creencias propios. Las organizaciones de atención sanitaria trabajan para establecer una comunicación abierta y de confianza con los pacientes y proteger sus valores1.
Aunque es cierto que los profesionales sanitarios tenemos el compromiso de respetar y tener en cuenta los derechos de los pacientes, no siempre lo hacemos de manera consciente ni tenemos desarrollados los procedimientos o protocolos que aseguren una atención centrada en el paciente. En realidad, cuando trabajamos esta función, lo que hacemos es formularnos preguntas y reflexiones en relación con nuestros valores personales, actitudes y conocimientos de los aspectos éticos de nuestra relación asistencial con los pacientes:
- •
¿Conocemos y respetamos los derechos y deberes de los pacientes?
- •
¿Involucramos a los pacientes en todos los aspectos de su asistencia? ¿Pedimos su consentimiento informado?
- •
¿La familia participa en la toma de decisiones?
- •
¿Los pacientes reciben información y ayuda para formular sus voluntades anticipadas?
- •
¿Se respetan sus valores culturales, psicosociales, espirituales y personales?
- •
¿El centro de salud, como organización, muestra respeto a las necesidades del paciente de confidencialidad, intimidad, seguridad, comunicación, acceso a los servicios?
- •
¿El centro dispone de un código ético propio2?
- 1.
Los derechos de los pacientes se respetan y apoyan. En relación con este estándar, se ha elaborado un sistema de información para los usuarios mediante dípticos y pósteres relacionados con los derechos y deberes de los pacientes que se colocan en las salas de espera del centro. También se han realizado sesiones internas para informar y sensibilizar a los profesionales. Se han elaborado dípticos informativos sobre las carteras de servicios que se proporcionan en el centro, tanto de los usuarios censados en nuestro municipio como de los usuarios procedentes de otras comunidades o países. Dicha información se ha traducido a diferentes idiomas predominantes entre nuestros usuarios: castellano, catalán, inglés, francés y alemán. Con la finalidad de asegurar el cumplimiento de toda nuestra cartera de servicios, se ha creado un documento para los profesionales en el que pueden expresar si tienen algún conflicto ético para prestar una atención determinada. Este documento firmado se pone en conocimiento de la dirección del centro para poder tomar las medidas organizativas oportunas.
- 2.
Los pacientes se involucran en todos los aspectos de su asistencia: se obtiene el consentimiento informado. Entendemos el consentimiento informado como la aceptación por parte de un paciente competente de un procedimiento diagnóstico o terapéutico, después de tener la información adecuada para implicarse libremente en la decisión clínica3. Se elabora un listado de los procedimientos que requieren un consentimiento informado y los procedimientos documentados y consensuados para su utilización: cirugía menor, electrocirugía, exodoncia, ginecología (colocación de dispositivo intrauterino y biopsias endometriales).
- 3.
Los pacientes reciben ayuda al formular las directrices previas. Con la finalidad de implicar a los pacientes en la resolución de dilemas sobre las decisiones de su asistencia, se realiza una revisión del documento de voluntades anticipadas del Departament de Salut de la Generalitat de Catalunya4. Se hace difusión interna mediante sesiones clínicas para asegurar una información adecuada del profesional al paciente, se consensúa el procedimiento y el circuito interno y externo. Al mismo tiempo, se realiza difusión externa mediante la elaboración de dípticos informativos para los usuarios.
- 4.
El centro muestra respeto hacia las siguientes necesidades del paciente:
- 4.1
Confidencialidad: se lleva a cabo una estrategia de difusión interna y externa del compromiso de confidencialidad de los profesionales del centro de salud mediante dípticos y pósteres que se colocan en zonas communes (fig. 1). El centro también dispone de un plan de acogida para todos los profesionales que se incorporan de nuevo. Este plan incluye entre otros temas organizativos, los procedimientos referentes al cumplimiento del compromiso de confidencialidad:
- •
Documento de compromiso de confidencialidad que todos los profesionales del centro (sanitarios y no sanitarios) firman. Este documento hace referencia al capítulo 3.5 de la «Carta de Drets i Deures dels ciutadans en relació amb la salut i l’atenció sanitària», que recoge los derechos de los pacientes relacionados con la confidencialidad de la información5,6.
- •
Procedimiento de la normativa de seguridad para los profesionales en el uso del sistema informático. Asimismo, se hace entrega mediante firma del documento, del código individual de acceso al sistema informático, que proporciona diferentes niveles de confidencialidad y manejo de la historia clínica de los pacientes según estamento profesional.
- •
- 4.2
Intimidad: con la finalidad de asegurar al paciente una atención sanitaria que respete su derecho a la intimidad se revisan diferentes procedimientos:
- •
En el área administrativa: se coloca una tira amarilla en el suelo para evitar que se escuche la conversación entre paciente y personal administrativo. Se adecua un despacho para atender las peticiones que hagan referencia a temas íntimos o confidenciales. Se coloca un punto de información general al usuario, independiente del mostrador general. No se atiende el teléfono en el mostrador o recepción exterior.
- •
En el área de urgencias: se priorizan los circuitos de derivación en ambulancia, la atención en los boxes y la atención de los familiares de pacientes fallecidos en un entorno adecuado que respete su intimidad.
- •
En las consultas y zonas comunes: se elabora un listado de recomendaciones para los profesionales, que tener en cuenta en relación con la intimidad de los pacientes.
- •
- 4.3
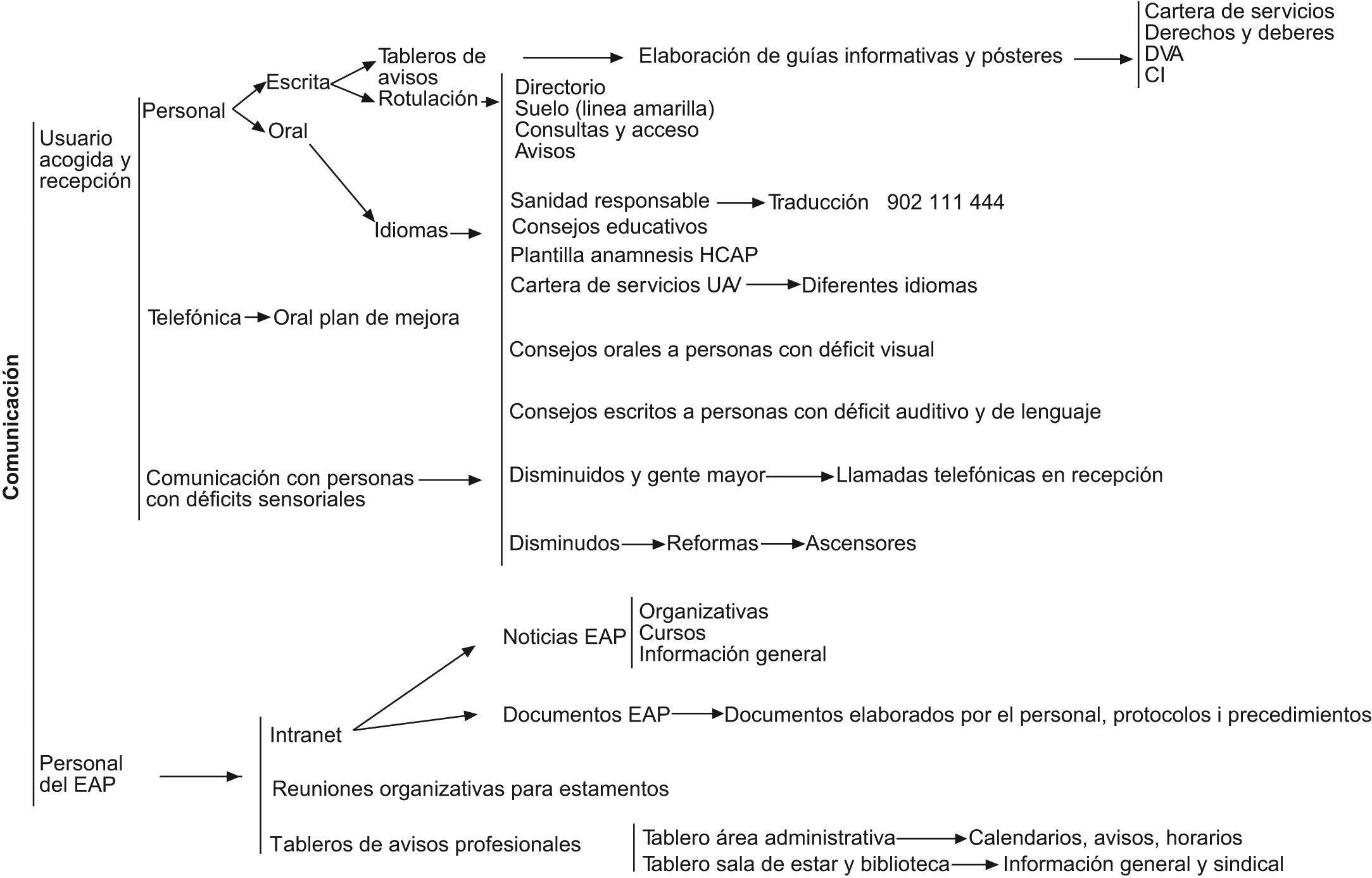
Comunicación: este estándar recomienda reforzar la estrategia de comunicación con el cliente interno (profesionales) y el cliente externo (usuarios). Para ello, se ha elaborado un protocolo de gestión de la información que incluye los procedimientos de comunicación interna (intranet, sesiones organizativas, tablero de anuncios) y externa (gestión de la información telefónica, elaboración de carteras de servicios, guías informativas, directorio de profesionales, comunicación efectiva con las personas con déficit físicos o sensoriales, comunicación con dificultades idiomáticas).
- 4.1
- 5.
Ética de la organización: el centro actúa según un código de comportamiento ético. El equipo de Salou quiere ser una organización constituida por personas con buena calidad técnica y humana. El comportamiento de los profesionales debe regirse por unos valores compartidos por todos, coherentes con nuestra misión y con los principios éticos de la sociedad a la que servimos. Por ello, se ha elaborado un código ético del Centro de Salud de Salou, que recoge los valores de nuestros profesionales: competencia, respeto, responsabilidad, confidencialidad, trabajo en equipo, integridad, equidad y calidad.
- •
Las organizaciones sanitarias deben asegurar una atención de calidad tanto técnica como humana.
- •
La organización debe establecer un código ético que recoja los valores de sus profesionales.
- •
El compromiso de los profesionales es imprescindible para el cumplimiento los derechos del paciente y el respeto a la confidencialidad.