Introducción
Actualmente existen numerosas guías, informes y consensos para el tratamiento y control de la hipertensión arterial (HTA). Además, en los años 2003 y 2004 se publicaron las actualizaciones1-5 de muchos de los documentos más importantes por su impacto entre los médicos y otros profesionales sanitarios, con el propósito, al menos teórico, de incorporar los últimos avances en este campo.
Sin embargo, esa variedad de escritos, contra lo que pudiera pensarse, no ha servido «para ayudar a los clínicos y a los pacientes a tomar las decisiones adecuadas en circunstancias clínicas específicas», lo que constituye el objetivo de una guía6. Por el contrario, la situación incluso se ha complicado más, al haber aumentado en las últimas versiones publicadas las diferencias que se venían observando en las anteriores. A las discrepancias sobre el tratamiento existentes en los documentos de 1997, 1998 y 1999, se han añadido ahora otras, referidas a la clasificación de la HTA según las cifras de la presión arterial, a la consideración del riesgo cardiovascular de los pacientes y a las estrategias de inicio de tratamiento.
Sin duda esas diferencias en los documentos no benefician a los profesionales que deben ponerlos en práctica. Si ya de por sí resulta complicado adaptar una recomendación teórica a una situación clínica siempre más compleja, la tarea deviene casi imposible cuando el criterio a seguir no es claro, por no ser unánime o no estar mayoritariamente aceptado. La ausencia de discrepancias en las guías se menciona como uno de los atributos que influyen estadís- ticamente en su uso7.
¿Es la evidencia científica tan poco concluyente en este terreno como para impedir un acuerdo, o existen otras razones que expliquen las diferencias? No parece que la HTA sea precisamente el campo en el que se pueda alegar falta de estudios moleculares, genéticos, fisiopatológicos, epidemiológicos, de seguimiento, terapéuticos o farmacoeconómicos. Antes al contrario, basta realizar una búsqueda bibliográfica sencilla para que aparezcan cientos o miles de estudios de cada uno de esos aspectos de la HTA, muchos de gran calidad metodológica y de gran valor clínico. Posiblemente existan muchas razones que justifiquen las discrepancias, pero lo que resulta claro es que los documentos difieren en sus recomendaciones porque muchas guías no están elaboradas siguiendo los criterios de calidad que los grupos de expertos han establecido8,9.
El propósito de este trabajo es realizar una revisión de 5 de las guías de manejo de la HTA más importantes y evaluar su calidad empleando una herramienta, el Appraisal of Guidelines Research and Evaluation (AGREE), ampliamente aceptada10.
Material
Se han seleccionado 5 guías de manejo de la HTA en función de la importancia que tienen para el grupo de HTA de la Sociedad Española de Medicina de Familia y Comunitaria (semFYC). Las guías seleccionadas han sido la de la Organización Mundial de la Salud-Sociedad Internacional de Hipertensión (OMS/ISH), la de las Sociedades Europeas de Cardiología e Hipertensión, la de la Sociedad Británica de Hipertensión, la de la Sociedad Canadiense de Hipertensión y el VII Informe del Comité Conjunto Americano (JNC-VII). Se han utilizado las últimas versiones de cada una de ellas. En todos los casos las guías tienen menos de 2 años de antigüedad.
En primer lugar se ha procedido a una descripción y comentario general de cada guía. A continuación se ha realizado una evaluación sistemática de cada guía con el AGREE.
El AGREE consta de 23 ítems clave distribuidos en 6 áreas que pretenden abarcar una dimensión de calidad de la guía. Las áreas son las siguientes:
1. Alcance y objetivo. Considera el propósito general de la guía, las preguntas clínicas específicas y los pacientes a los que va dirigida.
2. Participación de los implicados. Grado en el que recoge los puntos de vista de los usuarios a los que va destinada.
3. Rigor en la elaboración. Proceso seguido en la recuperación de la evidencia, método para formular las recomendaciones y las actualizaciones.
4. Claridad y presentación. Lenguaje y formato de la guía.
5. Aplicabilidad. Consideración de las implicaciones de la guía de práctica clínica en aspectos organizativos, de comportamiento y de costes.
6. Independencia editorial. Reconocimiento de los posibles conflictos de interés.
Los ítems se puntúan en una escala de 4 posibilidades, desde «Muy de acuerdo» a «Muy en desacuerdo», con 2 pasos intermedios: «De acuerdo» y «En desacuerdo».
La evaluación de las guías de práctica clínica la han realizado 17 miembros del grupo de trabajo en HTA de la semFYC y se han seguido las normas de puntuación que recomiendan los autores de la herramienta.
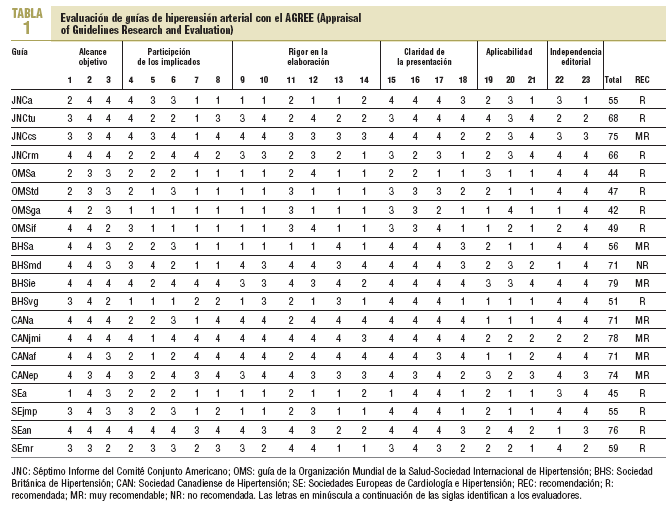
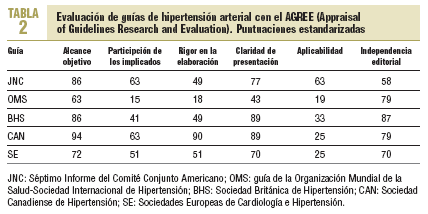
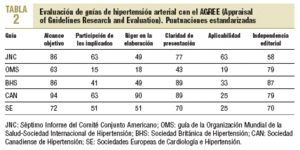
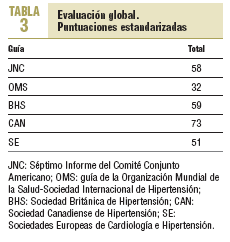
Cada una de las guías ha sido leída por 5 evaluadores, que a continuación la han valorado con el AGREE. Cada uno de los evaluadores desconocía la evaluación del resto. En las tablas 1-3 se ofrecen las puntuaciones totales y las estandarizadas por áreas y totales.
Resultado de la evaluación AGREE
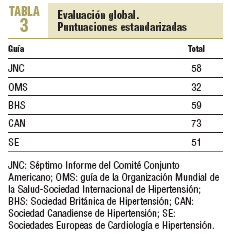
La guía mejor valorada es la de la sociedad canadiense, ya que alcanza las puntuaciones globales más elevadas tanto de forma absoluta como estandarizada. Asimismo obtiene las máximas puntuaciones en las valoraciones por apartados, excepto en el de aplicabilidad. A continuación se sitúan la de la sociedad británica, la segunda, y a muy corta distancia la del JNC-VII, tercera, seguidas de la de las sociedades europeas y en último lugar la de la OMS/ISH. En cuanto a la recomendación, sólo la de la sociedad canadiense merece la consideración de muy recomendable. El resto de las guías son valoradas sólo como recomendables.
Discusión
Lamentablemente no ha sido posible elaborar un documento único de todas las organizaciones que trabajan en el campo de la HTA, y eso no ha hecho sino complicar el trabajo de los médicos que deben tratar a los pacientes. Los datos de conocimiento, tratamiento y control de la HTA en España, aunque han mejorado, no son buenos11. Los porcentajes españoles están claramente por debajo de los de un país como Estados Unidos12, que carece de un sistema nacional de salud como el nuestro capaz de facilitar tratamiento a muy bajo coste a toda la población. Sin que se puedan achacar estos bajos porcentajes a la inexistencia de un documento único, es evidente que la variedad de los existentes y, sobre todo, las discrepancias entre ellos no ayudan a que los médicos conozcan con detalle las recomendaciones y las sigan13-15.
Este trabajo es el resultado de la valoración de 5 guías de manejo de la HTA de gran difusión internacional, y también en nuestro país, por un grupo de médicos de familia que trabajan en atención primaria, que conocen las limitaciones de ese medio y que son expertos en HTA. Nuestro propósito ha sido ayudar a los médicos de familia a la hora de decidir en cuál de ellas debe apoyarse. El resultado final coloca a la guía canadiense como la mejor globalmente. Si bien es cierto que esta guía es la mejor valorada en casi todos los apartados, donde destaca más es en el apartado de rigor metodológico a la hora de seleccionar la evidencia científica. El resto de las guías no alcanzan en este apartado el 50% de la puntuación obtenida por la canadiense; en el caso de la de la OMS/ISH, no supera ni el mínimo razonable al no existir en el documento ninguna referencia al modo en que se han revisado las pruebas. Llama la atención, por el contrario, la baja puntuación que alcanzan todas las guías, excepto la del JNC, en el apartado de aplicabilidad; ésta es muy bien valorada en el ítem de costes de las recomendaciones, lo que puede obedecer a la decidida apuesta que este documento hace por el uso de diuréticos como tratamiento inicial en la mayoría de los pacientes. La guía canadiense es la única que los 4 evaluadores consideran muy recomendable. En este sentido, es chocante que la guía británica, bien puntuada en general, no es recomendada por 3 de los 5 evaluadores; tal vez pueda haber pesado el esquema de selección del tratamiento, en el que se hace mención a un parámetro complejo de valorar como es la renina.
La mejor evaluación obtenida por la guía canadiense no significa que todo lo que en ella se recoge sea correcto o que se la deba seguir en todas sus recomendaciones. El hecho de que no haya alcanzado el máximo de puntuación posible ya supone la negación de ese supuesto. Como siempre, el criterio de cada médico debe ser el que seleccione la mejor opción para cada paciente individual, eso sí, conociendo la mejor evidencia disponible. Como consecuencia de lo anterior, las guías menos valoradas no resultan por ello inservibles o desaconsejadas. De hecho, los autores recomiendan casi todas, aunque sí debe hacerse constar que sus recomendaciones son menos valoradas que las de la canadiense con un instrumento objetivo.
En conclusión, de los 5 documentos evaluados mediante el instrumento AGREE, la guía canadiense es la que alcanza la valoración máxima y es por tanto la que ofrece las mejores garantías de respeto a la evidencia científica y de rigor metodológico.
En el anexo I (disponible en la versión de Internet) se incluyen los comentarios elaborados por los autores a cada una de las guías escogidas sobre el tratamiento de la HTA.
Anexo I. Comentario de las guías de manejo de la hipertensión arterial
SEH-SEC. Directrices para el tratamiento de la hipertensión arterial
2003 European Society of Hypertension-European Society of Cardiology guidelines for the management of arterial hypertension. J Hypertens. 2003;21:1011-53.
Practice Guidelines Writing Committee. Practice guidelines for primary care physicians: 2003 ESH/ESC Hypertension Guidelines. J Hypertens. 2003;21:1779-86.
Objetivo
El propósito de las directrices para el tratamiento de la hipertensión arterial (HTA) de las sociedades europeas de cardiología (SEC) e HTA (SEH) es proporcionar la información más adecuada y equilibrada disponible sobre el tratamiento de la enfermedad1. La comisión encargada ha intentado evitar reglas rígidas tratando de ofrecer recomendaciones de carácter instructivo antes que prescriptivo. Un documento posterior del comité de redacción desarrolla la guía de práctica clínica para atención primaria sustentada en las directrices del documento inicial2.
Fuentes de información
El documento informa de que en algunos aspectos del tratamiento los datos más fiables provienen de los ensayos clínicos controlados y aleatorizados a gran escala y de los metaanálisis, pero que, cuando ha sido necesario, se ha recurrido a todas las fuentes posibles. La bibliografía citada por los autores adjunta para cada referencia una clave que especifica el tipo de estudio de modo que el lector puede conocer el carácter de la prueba citada: ensayos controlados y aleatorizados, metaanálisis, estudios observacionales, directrices u opiniones de expertos y revisiones.
Resultados
Las directrices de la SEC y SEH han mantenido la clasificación de la Organizción Mundial de la Salud-Sociedad Internacional de Hipertensión (OMS/ISH) del año 1999 eliminando el subgrupo de hipertensión límite3, pero advierten que el umbral real para la hipertensión debe considerarse flexible: más elevado o más bajo según el perfil de riesgo cardiovascular (RCV).
Para la estratificación del RCV se aplica, con modificaciones, la tabla utilizada por la OMS/ISH3 estableciendo los puntos de corte según los criterios de Framingham4 y del estudio SCORE5.
La presión arterial (PA) medida en la consulta es la que habitualmente debe usarse como referencia para el diagnóstico y el tratamiento. El diagnóstico de HTA debe basarse en múltiples mediciones realizadas en varias ocasiones y, cuando sólo está ligeramente elevada, las mediciones deben realizarse a lo largo de varios meses. Los umbrales para la automedida de la PA domiciliaria (AMPA) y para la monitorización ambulatoria de la PA (MAPA) son de 135/85 y 125/80 mmHg (promedio de un registro de 24 h), respectivamente.
El objetivo fundamental del tratamiento del paciente hipertenso es la máxima reducción posible del RCV global. En general la PA debe descender por debajo de 140/90 mmHg y, en el caso de pacientes diabéticos o con enfermedad renal crónica, por debajo de 130/80 mmHg.
La observancia de estilos de vida saludables debe aconsejarse a todos los pacientes, incluidos los sujetos con PA normal o PA normal-alta.
En la mayoría de los casos el tratamiento se instaura de forma gradual hasta alcanzar el objetivo terapéutico al cabo de varias semanas. Una gran proporción de pacientes necesitará más de un fármaco para alcanzarlo.
Hay 5 clases principales de fármacos con los que se puede iniciar el tratamiento antihipertensivo: diuréticos, betabloqueantes, inhibidores de la enzima de conversión de la angiotensina (IECA) y antagonistas de los receptores de la angiotensina (ARA-II).
La elección del fármaco estará influida por diversos factores: la experiencia previa con el mismo, el perfil de RCV, la presencia de lesión en órganos diana, las preferencias del paciente y el coste de los fármacos.
El tratamiento en los pacientes ancianos sigue las mismas líneas que en los otros grupos de edad, si bien el descenso de la PA debe ser más gradual.
En los sujetos mayores de 80 años el tratamiento antihipertensivo reduce los sucesos fatales cardiovasculares, pero no la mortalidad total6.
Se recomienda la utilización de IECA en los pacientes hipertensos con diabetes tipo 1 y de ARA-II en la diabetes tipo 2 entre las combinaciones de fármacos que se utilicen.
La presencia de microalbuminuria en todo paciente diabético indica la necesidad de tratamiento antihipertensivo, en especial con un ARA-II, independientemente de la cifra de PA que presenten.
Todos los pacientes menores de 80 años que presenten enfermedad coronaria, enfermedad arterial periférica, ictus y diabetes tipo 2 de larga evolución deben tomar una estatina en el caso de que su colesterol total sea mayor de 135 mg/dl; también deben tomar una estatina los pacientes con diabetes tipo 2 de reciente comienzo y los que no presenten enfermedades cardiovasculares activas pero cuyo RCV estimado a los 10 años sea mayor del 20%, si su concentración de colesterol total es mayor de 135 mg/dl.
Comentario
Las directrices son de la SEC y SEH, y por tanto no deben considerarse las «directrices europeas». En su introducción, los autores afirman que su antecesor inmediato fue la guía de la OMS/ISH3, en la que la SEH tuvo un protagonismo central. Explican también que estas directrices de carácter regional obedecen a la recomendación de la guía anterior de contemplar las particularidades sanitarias locales y regionales. Hay que hacer constar que estas recomendaciones no van firmadas por la oficina regional de la OMS para Europa y que la publicación reciente de la posición sobre el tratamiento de la HTA de la OMS/ISH7 no hace ninguna referencia a que sus recomendaciones se limiten a un territorio en particular. Este aspecto es muy importante porque, de todas las recomendaciones y guías clínicas consultadas, las de la SEH/SEC son las únicas que no consideran los diuréticos como el tratamiento de primera elección en pacientes hipertensos que no tengan una indicación de otro fármaco obligada por la presencia de otras morbilidades asociadas, factores de RCV (FRCV) o lesiones de órganos diana7-9.
Una declaración muy importante es la que se refiere al tratamiento con estatinas cuando la cifra de colesterol total es mayor de 135 mg/dl, que parte de los resultados del impresionante estudio HPS10, cuyas conclusiones son más intervencionistas en cuanto a prevención secundaria (véase punto 13) que las que proponen otras recomendaciones recientes11,12. Sin discutir a fondo la fortaleza de esta evidencia, sí debe hacerse constar que es consecuencia de un análisis de subgrupos del estudio (3.500 participantes), que este subgrupo no está analizado para cada una de las enfermedades (enfermedad arterial periférica, diabetes, etc.) y que el estudio se ha realizado en una población que vive en el Reino Unido, sin incluir a poblaciones con menor riesgo (mediterránea).
Según los autores, las recomendaciones están dirigidas a todos aquellos involucrados en el tratamiento de la HTA, y buena prueba de ello es el documento que se dirige a la atención primaria2. Sin embargo, entre los miembros del grupo que redacta las recomendaciones figuran profesionales de las 2 sociedades que las patrocinan (SEH/SEC), sin que pueda inferirse de la publicación que se hayan tenido en cuenta las opiniones de otros profesionales o de los pacientes1,2.
La presentación de los puntos clave de la guía es clara, en tablas y gráficos que permiten la consulta rápida; más práctica es la guía dirigida a atención primaria, que representa una herramienta de consulta rápida, pero incompleta.
Dado el amplio público al que van dirigidas, las recomendaciones no hacen referencia a las barreras organizativas o a los costes que pudieran derivarse de su aplicación, y tampoco ofrecen una relación de criterios para realizar monitorizaciones o auditorías.
Bibliografía
1.2003 European Society of Hypertension-European Society of Cardiology guidelines for the management of arterial hypertension. J Hypertens. 2003;21:1011-53.
2.Practice Guidelines Writing Committee. Practice guidelines for primary care physicians: 2003 ESH/ESC Hypertension Guidelines. J Hypertens. 2003;21:1779-86.
3.Guidelines Sub-Committee. 1999 World Health Organization-International Society of Hypertension guidelines for the management of hypertension. J Hypertens. 1999;17:151-83.
4.Anderson KM, Wilson PW, Odell PM, Kannel WB. An updated coronary risk profile. A statement for health professionals. Circulation. 1991;83:356-62.
5.Conroy RM, Pyörälä K, Fitzgerald AP, Sans S, Menotti A, De Backer G, et al, on behalf of the SCORE project group. Estimation of ten-year risk of fatal cardiovascular disease in Europe: the SCORE project. Eur Heart J. 2003;24:987-1003.
6.Gueyffier F, Bulpitt C, Boissel JP, Schron E, Ekbom T, Fagard R, et al. Antihypertensive drugs in very old people: a subgroup analysis of randomised controlled trials. Lancet. 1999;353:793-6.
7.World Health Organization, International Society of Hypertension Writing Group. 2003 World Health Organization (WHO)/International Society of Hypertension (ISH) statement on management of hypertension. J Hypertens. 2003; 21: 1983-92.
8.Chobanian AV, Bakris GL, Black HR, et al. Seven report of the Joint National Committee on Prevention, Evaluation and Treatment of High Blood Pressure. Hypertension. 2003;42:1206-52.
9.Canadian Hypertension Society. The Canadian recommendations for the management of hypertension [consultado 22/01/2004]. Disponible en: http://www.chs.md/Documentation/Recommendations2003.pdf
10.Heart Protection Study Collaborative Group. MRC/BHF Heart Protection Study of cholesterol lowering with simvastatin in 20 536 high-risk individuals: a randomised placebo controlled trial. Lancet. 2002;360:7-22.
11.Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults. Executive summary of the third report of the National Cholesterol Education Program (NCEP) expert panel on detection, evaluation, and treatment of high blood cholesterol in adults (Adult Treatment Panel III). JAMA. 2001;285:2486-97.
12.Wood D, De Backer G, Faergeman O, et al. Prevention of coronary heart disease in clinical practice: recommendations of the Second Joint Task Force of European and other Societies on coronary prevention. Eur Heart J. 1998;19:1434-503.
Bibliografía
1.Chobanian A, Bakris G, Black H, Cushman W, Lee A, Green A, et al. Seventh Report of the Joint National Committee o Detection, Evaluation and Treatment of High Blood Pressure. Hypertension. 2003;42:1206-52.
2.WHO/ISH. 2003 WHO/ISH guidelines for the management of hypertension. J Hypertens. 2003;21:1983-92.
3.Guidelines Committee. 2003 European Society of Hypertension-European Society of Cardiology guidelines for the management of arterial hypertension. J Hypertens. 2003;21:1011-53.
4.Khone NA, McAlister F, Campbell N, Feldman R, Rabkin S, Mahon J, et al. The 2004 Canadian recomendations for the management of hypertension. Part II: therapy. Can J Cardiol. 2004; 20:41-54.
5.Williams B, Poulter N, Brown M, McInnes G, Potter J, Sever P, et al. Guidelines for management of hypertension: report of he fourth working party of the british Hypertension Society 2004 (BHS-IV). J Hum Hypertens. 2004;18:139-85.
6.Academic Health Sciences Network. Clinical Practice Guidelines-Definitions. Disponible en: www.ahsn.lhsc.on.ca/guide/definitions.htlm
7.Grol R, Dalhuijsen J, Thomas S, Veld C, Rutten G, Mokkink H. Attribuites of clinical guidelines that influence use of guidelines in general practice: observational study. BMJ. 1998; 317: 858-61.
8.Scottish Intercollegiate Guideline Network. Development process. Disponible en: http://www.show.scot.nhs.uk/sign/methodology/index.html
9.Shekelle P, Woolf S, Eccles M, Grimshaw J. Developing guidelines. BMJ. 1999;318:593-6.
10.The AGREE Collaboration. AGREE instrument Spanish version. Disponible en: www.agreecollaboration.org
11.Coca Payeras A. Evolución del control de la hipertensión arterial en España. Resultados del estudio Controlpres 2001. Hipertensión. 2002;19:390-9.
12.Hajjar I, Kotchen TA. Prevalence, awareness, and control of hypertension in the United States 1998-2000. JAMA. 2003; 290: 199-206.
13.Feder G, Eccles M, Grol R, Griffiths, Greenshaw J. Using clinical guidelines. BMJ. 1998;318:728-30.
14.Munter P, He J, Roccella E, Whelton P. The impact of JNC VI guidelines on treatment recommendtions in the US population. Hypertension. 2003;39:897-902.
15.Barry M, Carter P, James P, Ardery P. Measuring adherence to practice guidelines for the manegement of hypertension. An evaluation of the literature. Hypertension. 2004;44:602-8.
Guía para el manejo de la hipertensión arterial. Sociedad Británica de Hipertensión
Williams B, Poulter NR, Brown MJ, Davis M, McInnes GT, Potter JF, et al. Guidelines for management of hypertension: report of the fourth working party of the British Hypertension Society, 2004-BHS IV. J Human Hypertens. 2004;15:139-85.
Objetivo
Facilitar a los médicos del Servicio de Salud Británico (NHS) una nueva guía para el diagnóstico, seguimiento y tratamiento de la HTA, actualizando sus recomendaciones de 19991.
Fuentes de información
Las recomendaciones del documento se basan, aunque no lo explicitan, en la mejor evidencia disponible: metaanálisis y ensayos clínicos controlados, utilizando en caso necesario estudios observacionales y recomendaciones de expertos, como se aprecia en las más de 300 citas bibliográficas que aportan.
En la primera página de la guía se resumen las principales recomendaciones, acompañadas del grado de evidencia que las refrenda.
Resultados
Suscribe la clasificación de la SEC/SEH2 y de la OMS/ISH3 para la clasificación de las cifras de PA.
Recomienda para cribado en adultos una periodicidad de 5 años. Para cifras de PA normal-alta, se recomienda una revaluación anual.
La medida de la PA puede realizarse en el consultorio, con AMPA o con MAPA. Se describen los 3 métodos y se asume el valor de normalidad para la AMPA de 130/85 mmHg, pero no se entra en la discusión de los valores de normalidad de la MAPA, sino que sólo se indica que deben ser menores (10/5 mmHg) que los valores de referencia en consulta.
Dedica un apartado a la hipertensión de bata blanca y a la importancia de qué tipo de aparato se usa para medir la PA.
En el estudio inicial y evaluación del paciente hipertenso no aporta novedades y, en línea con las guías de la SEC/SEH2 y de la OMS/ISH3, recalca la importancia de la valoración del riesgo absoluto de sufrir un acontecimiento cardiovascular y recomienda las ecuaciones de Framingham para su cálculo (usando unas tablas británicas que predicen el riesgo de enfermedad cardiovascular a los 10 años), a pesar de que un estudio reciente señala que sobrestiman el riesgo de la población británica.
El umbral para iniciar tratamiento farmacológico en pacientes de riesgo bajo (RCV < 20%), sin complicaciones de hipertensión o lesión en órgano diana y no diabéticos, lo mantiene en 160/100 mmHg. Si la PA sistólica (PAS) se encuentra entre 140 y 159 mmHg o la diastólica (PAD) entre 90 y 99 mmHg, sólo se trataría con fármacos a los pacientes con alguna de las 3 circunstancias anteriores (RCV > 20%, con lesión en órgano diana o diabéticos). En los demás casos recomienda un seguimiento anual.
El objetivo de PA del tratamiento lo mantiene en 140/90 mmHg, y en diabéticos, en 130/80 mmHg.
Describe los cambios de estilo de vida, que recomienda a todos los pacientes, con o sin tratamiento farmacológico, y a pacientes con PA normal-alta.
Define indicaciones específicas (compelling) para el uso de uno u otro de los 6 principales grupos de fármacos antihipertensivos y sus posibles indicaciones, precauciones y contraindicaciones.
En ausencia de indicaciones específicas para algún fármaco, recomienda el algoritmo AB/CD, el cual se basa en intentar clasificar a los pacientes en «renina alta» o «renina baja» basándose en 2 parámetros: la edad (mayor o menor de 55 años) y el grupo étnico (población caucásica o negra). En el caso de «renina baja» (jóvenes y caucásicos), la opción terapéutica inicial sería A (IECA o ARA-II) o B (betabloqueante), mientras que en el caso de «renina alta» sería C (antagonista del calcio) o D (diurético). Si con esta opción inicial no logramos nuestro objetivo de cifras de PA, se asociaría A o B + C o D, y si seguimos sin lograrlo, se asociaría A o B + C + D.
Reseña, para tener en cuenta en la asociación de fármacos, las nuevas evidencias de mayor incidencia de nuevos casos de diabetes con la estrategia terapéutica basada en diuréticos tiazídicos más betabloqueantes.
Como guía que pretende una valoración global del RCV, referencia y da recomendaciones para el uso de otros medicamentos que normalmente emplean o deben emplear los pacientes hipertensos: los fármacos hipolipemiantes y la aspirina.
Hace referencia a grupos especiales de pacientes: ancianos, jóvenes, ictus, diabetes, enfermedad renal, anticonceptivos orales, tratamiento hormonal sustitutivo, embarazo y grupos étnicos minoritarios
El último apartado lo dedica a la implementación y evaluación de las recomendaciones de la guía.
Comentario
La primera pregunta que nos planteamos ante esta nueva guía de HTA es la misma que se plantean los editorialistas del British Medical Journal4: ¿aporta algo nuevo a las recientes de la SEC/SEH2 y al VII informe americano5? Contestan afirmativamente a esta reflexión por 2 argumentos: la guía mantiene pautas con las que los médicos de familia británicos están familiarizados y ofrece recomendaciones adaptadas al sistema de salud británico. Estas argumentaciones no podemos aplicarlas a favor de esta guía en nuestro entorno.
De las novedades o diferencias de esta guía con las mencionadas anteriormente, cabe destacar las cifras para el inicio de tratamiento farmacológico de 160/100 mmHg para los pacientes de bajo RCV y sin afectación orgánica. Si bien la OMS/ISH y la SEC/SEH contemplan también ser menos agresivos en pacientes con este perfil, sólo recomiendan no tratar las cifras de estos pacientes por debajo de 150/95 mmHg y contar con las preferencias de éstos. No podemos olvidar que la PA es una variable continua, así como el riesgo debido a su elevación, y que cualquier punto de corte, bien para su control o bien para el inicio de un tratamiento farmacológico, es un artificio. Si elevamos las cifras de este punto de corte, aumentamos la especificidad (trataríamos a menos pacientes, con lo que aumentaría el porcentaje de verdaderos hipertensos que se benefician del tratamiento o seguimiento más estricto), pero a expensas de disminuir la sensibilidad (dejaríamos de seguir o tratar a más pacientes verdaderamente hipertensos, con gran riesgo de acontecimientos). Dada la situación en nuestro país en cuanto al control de la HTA y de la morbimortalidad atribuible a ella, sobre todo la cerebrovascular, no sería la estrategia más adecuada.
En cuanto a la estrategia de tratamiento farmacológico, no aporta grandes novedades. El algoritmo AB/CD, al que se podría tachar de simplista, puede ser útil para tomar decisiones en cuanto a cómo iniciar el tratamiento farmacológico en caso de no existir indicaciones específicas para alguna clase farmacológica determinada.
Bibliografía
1.Ramsay E, Willians B, Johnston GD, MacGregor GA, Poston L, Potter SF, et al. Guidelines for management of hypertension: report of the third working party of the British Hypertension Society. J Human Hypertens. 1999;13:569-92.
2.2003 European Society of Hypertension-European Society of Cardiology guidelines for the management of arterial hypertension. J Hypertens. 2003;21:1011-53.
3.Guidelines Sub-Committee. 1999 World Health Organization-International Society of Hypertension guidelines for the management of hypertension. J Hypertens. 1999;17:151-83.
4.Guidelines from the British Hypertension Society. The lower the pressure the better. BMJ. 2004;328:594-5.
5.Chobanian A, Bakris GL, Black HR, Cushman WC, Green LA, Izzo JL, et al. The seventh report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure. The JNC7 report. JAMA. 2003;289:2560-72.
Hipertensión arterial. El séptimo informe del Joint National Committee
Chobanian AV, Bakris GL, Black HR, Cushman WC, Green LA, Izzo JL, et al. The Seventh Report on the on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure. The JNC VII Report. JAMA. 2003;289:2560-72.
Objetivo
Facilitar una nueva guía para el diagnóstico y manejo de la HTA.
Fuentes de información
El VII Informe del Comité Conjunto Norteamericano (JNC-VII), al igual que el anterior JNC-VI, busca, basa y clasifica sus recomendaciones de acuerdo con el grado de evidencia que proporcionan los distintos estudios.
Resultados
Las principales novedades aportadas son:
Introduce, en la clasificación de la PA, el término prehipertensión (PA: 120-139/80-89 mmHg). Estos pacientes presentan un mayor RCV y precisan un mayor seguimiento, con la introducción de las pertinentes modificaciones del estilo de vida (ejercicio isotónico, dieta hiposódica, evitar la obesidad, reducir peso, dieta rica en frutas y pobre en grasas saturadas). Comenta la importancia social de una política de restricción de la sal en la manufacturación y conserva de los alimentos.
Subraya la mayor importancia de la PAS respecto de la PAD. En Estados Unidos, para individuos de 40 a 70 años y entre los valores de PA de 115/75 y 185/115 mmHg, para cada incremento de 20 y 10 mmHg de PAS y PAD, respectivamente, se dobla el riesgo de padecer una complicación cardiovascular.
Agrupa los estadios 2 (160-179 o 100-109 mmHg) y 3 (>= 180-110 mmHg) en un solo estadio: estadio 2 (PA >= 160 o >= 100 mmHg). El estadio 1 queda igual: 140-150 o 90-99 mmHg.
Introduce como factores mayores de riesgo: varón mayor de 55 años o mujer mayor de 65 años. En la anterior guía no se discriminaba por razón de sexo y la edad era superior a 60 años. Asimismo son factores de riesgo la obesidad (índice de masa corporal >= 30) y presencia de microalbuminuria o un filtrado glomerular estimado inferior a 60 ml/min.
En población hipertensa general, el objetivo de reducción de la PA se mantiene en valores inferiores a 140/90 mmHg. En el caso de diabetes mellitus o enfermedad renal crónica, los valores son menores de 130/80 mmHg (en el JNC-VI se proponían 130/85 mmHg). Destaca la importancia del abordaje multifactorial en el paciente hipertenso.
El tratamiento farmacológico inicial recomendado, salvo contraindicaciones o indicaciones específicas para otros grupos, son los diuréticos tiazídicos. Esta recomendación se basa en los resultados del estudio ALLHAT. Remarca, además, la necesidad de su utilización como asociación, si es posible, en los casos en que no se empleó de entrada.
Cuando es preciso un descenso superior a 20/10 mmHg de PAS/PAD, y así se muestra en el algoritmo de tratamiento, en caso de PA mayor de 160/100 mmHg se indica la necesidad de administrar, en la mayoría de los casos, 2 o más fármacos.
Actualiza los distintos tratamientos farmacológicos para las diversas indicaciones específicas, a raíz de los conocimientos de los últimos ensayos clínicos.
Hace un llamamiento a la adecuada motivación del paciente para el correcto cumplimiento de las modificaciones del estilo de vida o el tratamiento farmacológico y a la participación de otros colectivos profesionales.
Finalmente, el JNC-VII reconoce que la valoración médica adecuada está por encima de cualquier otra consideración.
Comentario
A pesar de que existen diversas recomendaciones o guías, desde hace varias ediciones las del JNC se han convertido en el punto de referencia de las demás, por su compromiso y audacia. Hacía tiempo que el médico clínico reclamaba una actualización de las evidencias y una simplificación de las recomendaciones para su implementación en la práctica clínica.
Son diversas las novedades de este informe, algunas de ellas importantes. Es preciso, no obstante, hacer algunas consideraciones:
1. Se trata de un documento dirigido fundamentalmente a la población americana, no necesariamente extrapolable, en su totalidad, a la población europea.
2. El JNC-VI defendía un mayor empleo de los diuréticos basándose sobre todo en consideraciones de eficiencia. Sólo en el caso de que un fármaco resulte más beneficioso para el paciente el coste debe ser una cuestión secundaria. En el JNC-VII se acentúa la recomendación, ya que se afirma que los diuréticos no han sido superados en su capacidad de prevenir los acontecimientos cardiovasculares. Los autores se apoyan en varios estudios, pero sobre todo en los datos del ALLHAT. Sin embargo, este estudio incorporó un importante porcentaje de población afroamericana, lo que probablemente repercutió en un peor resultado de los IECA. Esto parece confirmarse en un ulterior ensayo que mostró mejores resultados para este grupo farmacológico.
3. En caso de PA mayor de 160/100 mmHg, indican que será preciso administrar 2 o más fármacos de inicio. Dado que la mayoría de las asociaciones existentes en Europa no son de dosis bajas, habrá que ser cautelosos si el paciente puede presentar hipotensión (p. ej., en caso de diabetes mellitus, disfunción autonómica y en personas mayores).
4. Se observa una simplificación del informe respecto a los anteriores en cuanto a su aplicabilidad en la práctica clínica, con una buena descripción de la actitud a tomar en situaciones especiales. Sin embargo, algunas son sorprendentes dada la evidencia disponible. Es el caso de los pacientes con hipertrofia ventricular, en los que se recomiendan todos los grupos por igual, o en la diabetes. En cambio, se apuesta por una combinación determinada en el caso del accidente vascular cerebral recurrente.
5. La inclusión del término «prehipertensión» y la modificación a la baja de las cifras de control ampliarán extraordinariamente la población a diagnosticar y controlar, con sus consecuencias en costes y carga laboral, si bien la recomendación de uso de diuréticos en la mayoría de los pacientes aligeraría, relativamente, los costes de la atención.
6. Se hace especial hincapié en las modificaciones del estilo de vida y sobre todo en la dieta DASH (Dietary Approaches to Stop Hypertension), rica en frutas e hiposódica, similar a la dieta mediterránea.
En suma, un informe que no dejará de ser, para algunos, polémico, pero que marcará una línea para el resto de las sociedades. Para conocer algunos fundamentos del JNC-VII será preciso esperar al informe más amplio, que los mismos autores anuncian. Asimismo hay que esperar a los informes de la OMS sobre HTA, más generales, para extrapolar las recomendaciones al resto de poblaciones del mundo.
Guía WHO/ISH-2003
World Health Organization, International Society of Hypertension Writing Group. 2003 World Health Organization (WHO)/International Society of Hypertension (ISH) statement on management of hypertension. J Hypertens. 2003;21:1983-92.
Objetivo
Actualizar las directrices para el diagnóstico, tratamiento y control de la HTA.
Fuentes de información
Las recomendaciones se hacen sobre la base de estudios, aunque sin especificar ningún criterio de gradación de la evidencia.
Resultados
La estructura general del documento es la siguiente:
Introducción. Por ser un documento de ámbito mundial, considera las distintas realidades de cada medio. Se repasa la importancia de la enfermedad cardiovascular, así la HTA y otros FRCV contribuyen en distinta medida. Existe un incremento de la prevalencia de la HTA en los países occidentales.
El tratamiento de la HTA consigue la reducción del riesgo de accidente vascular cerebral en un 40%, y en un 15% en el caso de enfermedad coronaria. Un 50% o más de los casos de accidente vascular cerebral o de enfermedad coronaria son debidos a un control subóptimo de la PA.
A pesar de las evidencias existentes, en un 61% de los países no se dispone de guías de práctica clínica, en un 49% de los casos los profesionales no están entrenados en el manejo de la HTA, en un 8% de los países no se dispone del equipamiento adecuado y en un 12% faltan tratamientos.
Clasificación de la HTA y valoración del riesgo. Los valores de la PA en el caso de la HTA se clasifican en 3 grados. La PA conjuntamente con distintos factores de riesgo y la presencia o no de lesiones en órganos diana y de trastornos clínicos asociados determinan un distinto pronóstico y estratificación del riesgo
Tratamiento general. Los valores de PA para iniciar el tratamiento farmacológico según el RCV son: a) riesgo bajo o medio, cifras de 140/90 mmHg o mayores, y b) riesgo alto, cifras inferiores (no se especifican).
Los valores de PA objetivo de descenso de la PA según el RCV son: a) riesgo bajo o medio, menos de 140/90 mmHg, y b) riesgo alto, menos de 130/80 mmHg.
Remarca la importancia de las modificaciones del estilo de vida como tratamiento inicial o asociado al tratamiento farmacológico.
En cuanto al tratamiento farmacológico, recomienda de forma inequívoca, y sobre la base de los estudios comparativos existentes, que en la mayoría de pacientes con HTA no complicada deberá iniciarse con dosis bajas de diuréticos.
Otras recomendaciones. Aunque breve, hace una consideración respecto a la importancia del coste, determinado fundamentalmente por el tratamiento inicial y el riesgo basal del paciente.
Pese a que la mayoría de antihipertensivos sean similares en eficacia, las razones de coste-eficacia determinan que deban recomendarse los diuréticos a dosis bajas. Por otro lado, en múltiples ocasiones, y más en pacientes de alto riesgo (con diabetes mellitus, etc.), será preciso asociar múltiples fármacos para obtener una adecuada reducción de la PA.
Comentario
Es un documento bastante breve, ya que, de acuerdo con lo que los propios autores declaran, sólo ponen al día algunos temas que son novedosos. Sin embargo, hay aspectos que no dejan resueltos: cifras de inicio de tratamiento, PA normal-alta, crisis hipertensivas, sistemas de medida ambulatoria, entre otros.
Puesto que se trata de un documento que pretende tener difusión mundial, y dado que las posibilidades de manejo de la PA y la HTA no son iguales en todos los países (Primer y Tercer Mundo), las recomendaciones se colocan en el supuesto de los que tienen menos recursos. En ese sentido puede entenderse la propuesta de monoterapia inicial, a base de diuréticos.
En resumen, la guía OMS/ISH de 2003:
1. No incluye la PA normal-alta en la tabla de riesgo.
2. Se basa en la clasificación de la HTA de la SEH, no en la del JNC-VII.
3. No incluye el perímetro abdominal ni la proteína C reactiva en los FRCV (que podrían ser importantes en casos dudosos).
4. Considera la diabetes mellitus un trastorno clínico asociado.
5. Basa las cifras objetivo en el RCV, no en las enfermedades.
6. No especifica claramente a partir de qué cifras debe decidirse el inicio del tratamiento.
7. No habla de la posibilidad de iniciar el tratamiento con 2 fármacos al mismo tiempo.
8. Considera los diuréticos la opción más coste-efectiva para iniciar el tratamiento en monoterapia, siempre que no haya una indicación específica para otro fármaco.
9. No incluye un apartado de pacientes de alto riesgo, como se hace en el JNC, y sí el de hipertrofia del ventrículo izquierdo e hipertensión sistólica aislada.
Recomendaciones canadienses para el diagnóstico y tratamiento de la hipertensión arterial1-3
Canadian Hypertension Society. Canadian Hypertension Education Program (CHEP). Management of hypertension [actualizado 16 Feb 2004] [consultado 24/08/2004]. Disponible en: http://www.hypertension.ca/index2.html
Objetivo
Los objetivos del programa canadiense de educación en HTA son: desarrollar recomendaciones para el diagnóstico y tratamiento de la HTA basadas en la evidencia, implementar estas recomendaciones y evaluar el impacto del programa. Se propone, por tanto, cubrir todo el ciclo completo de planificación de un proyecto de guías de práctica clínica.
Fuentes de información
El proceso para la recopilación de la información y la formulación de las recomendaciones está documentado y es explícito. En primer lugar, se realiza una revisión sistemática de la bibliografía que se complementa con la documentación personal de los responsables de la elaboración del documento. A continuación se ponderan los estudios y sus recomendaciones de acuerdo con un sistema explícito de graduación de las evidencias que es revisado posteriormente por un grupo de expertos en metodología para corroborar la adecuación de la ponderación. Estas recomendaciones se revisan en una reunión de todo el comité de redacción y se presentan a todas las organizaciones que sustentan el programa en una reunión nacional. Tras las nuevas correcciones las recomendaciones resultantes son votadas y se incluyen aquellas que son aceptadas por al menos el 70%.
Resultados
Los mensajes fundamentales de la revisión realizada en el año 2004 son:
El control de la HTA es sólo un componente, aunque muy importante, de la estrategia de protección cardiovascular global del paciente hipertenso.
Las medidas higiénicas y dietéticas son la piedra angular del tratamiento combinado que requiere el control de la PA y del RCV global.
La clasificación que utiliza el Programa Educativo Canadiense de Hipertensión (CHEP) es la de la OMS del año 19994. Teniendo en cuenta esto, las principales recomendaciones en relación con el diagnóstico son:
En los casos de urgencia o emergencia hipertensiva el diagnóstico debe hacerse en la primera visita (grado D).
En los demás casos son necesarias, al menos, 3 visitas con, al menos, 2 determinaciones en cada una de ellas; el promedio de las mediciones será el punto de partida para establecer el tratamiento. Sin embargo, si en la última visita la PA se encuentra entre 140-159 y 90/99 mmHg y no existen otros FRCV ni lesiones de órganos diana, se aconsejan 2 o 3 visitas más en un período hasta de 6 meses antes de diagnosticar HTA. Si la PA se encuentra entre 130/85 y 139/89 mmHg (también en ausencia de otros FRCV y de lesión en órgano diana), se aconseja el seguimiento anual y cuando es menor, cada 2 años (grado D).
Se aconseja que se realice el seguimiento de los pacientes hipertensos tratados con medidas higiénicas y dietéticas con visitas cada 3 o 6 meses, y el seguimiento de los pacientes en tratamiento farmacológico con periodicidad mensual hasta que en 2 visitas consecutivas se haya alcanzado la PA objetivo. Una vez alcanzada, este seguimiento puede hacerse cada 3-6 meses (grado D).
La AMPA se aconseja en todos los pacientes diabéticos y en los que se sospecha falta de cumplimiento terapéutico (grado D). Los valores de referencia (análogos a 140/90 mmHg en la consulta) son de 136/83 mmHg (grado C). Cuando se sospecha hipertensión de bata blanca, ésta debe confirmarse por MAPA (grado D). A los pacientes se les debe aconsejar que únicamente compren equipos adecuadamente validados y se les debe entrenar en la técnica de la medición (grado D).
La MAPA se aconseja en pacientes no tratados con HTA ligera o moderada sin repercusión en órganos diana (grado B); en los pacientes tratados en los que haya fluctuaciones importantes en las lecturas en la consulta (grado D); en los que no se haya alcanzado el objetivo terapéutico a pesar del tratamiento adecuado (grado C) o presenten síntomas indicativos de hipotensión. Se consideran valores normales de referencia para las 24 h 134/78 mmHg y para el promedio diurno (actividad) 136/87 mmHg en varones y 131/86 mmHg en mujeres (grado D).
Se recomiendan las siguientes pruebas analíticas y complementarias: sistemático de orina, hemograma, glucosa en ayunas, perfil lipídico completo, potasio, sodio y creatinina. También se recomienda realizar un electrocardiograma. En pacientes con diabetes o enfermedad renal se recomienda la medición de la excreción urinaria de albúmina, y para los que presentan creatinina elevada, historia de enfermedad renal o proteinuria se recomienda la realización de una ecografía renal (grado D).
No se recomienda la evaluación ecocardiográfica sistemática en todos los pacientes hipertensos (grado D), ni para el seguimiento de la regresión de la hipertrofia del ventrículo izquierdo en los pacientes tratados (grado D). Sí se recomienda en los pacientes en los que se sospeche disfunción ventricular o enfermedad coronaria (grado D).
Las principales recomendaciones en relación con el estilo de vida son:
Se recomienda el tratamiento farmacológico de la HTA si la PAD es superior a 90 mmHg y hay lesión de órganos diana u otros FRCV, entre los que citan: consumo de tabaco, PAS elevada, consumo de cigarrillos, perfil lipídico anormal, obesidad abdominal, historia familiar de enfermedad cardiovascular prematura o vida sedentaria (grado A).
El tratamiento farmacológico debe prescribirse si el promedio de la PAD es de 100 mmHg o mayor o el de la PAS es de 160 mmHg o superior en pacientes sin lesión en órgano diana u otros FRCV (grado A).
Se recomienda el ejercicio aeróbico isotónico (ciclismo, natación, caminar o correr despacio) de 3 a 5 días a la semana en sesiones de 30-45 min para los pacientes normotensos y la mayoría de los días de la semana para los pacientes hipertensos. Advierten que sesiones de más intensidad no son más efectivas (grado B).
Aconsejan intervención sobre el estrés en los pacientes en quienes esté implicado en la elevación de la PA (grado D), aconsejando especialmente terapias cognitivo-conductuales individuales (grado B).
Se aconseja el mantenimiento del peso corporal con un índice de masa corporal entre 18,5 y 24,9 (grado B), así como la intervención multidisciplinaria mediante educación sanitaria, incremento de la actividad física y modificaciones en el comportamiento (grado B).
El paciente hipertenso debe consumir una cantidad de sal limitada a los 4-6 g/día (grado B).
Aconsejan la ingesta adecuada de potasio, calcio y magnesio mediante una dieta rica en frutas y micronutrientes (grado D), pero no los aportes complementarios.
Se aconseja la dieta DASH5 (grado B).
Las principales recomendaciones en relación con el tratamiento farmacológico son:
Se aconseja el uso de estatinas en todos los pacientes hipertensos mayores de 40 años con 3 o más FRCV (grado A).
Se aconseja el uso de aspirina en todos los pacientes hipertensos mayores de 50 años con HTA controlada (grado A).
Se aconseja el tratamiento inicial con un diurético tiazídico (grado A), un betabloqueante (grado B), un IECA (grado B), un ARA-II (grado B) o un antagonista del calcio dihidropiridínico de actuación larga (grado B) en todos los pacientes con hipertensión sistólica y/o diastólica.
No se aconsejan los alfabloqueantes como tratamiento inicial (grado A) ni los betabloqueantes en pacientes ancianos con hipertensión no complicada (grado A).
En la hipertensión sistólica aislada aconsejan la utilización de un diurético tiazídico (grado A), un antagonista de los canales del calcio de actuación larga (grado A) o un IECA (grado B) como tratamiento inicial.
En el caso de enfermedades clínicas asociadas son recomendaciones de grado A las siguientes: a) IECA en la angina estable; b) betabloqueantes e IECA en caso de infarto de miocardio reciente con elevación del ST o de infarto de miocardio sin elevación del ST; c) IECA (o ARA-II) y también IECA más ARA-II (si no se controla con uno de ellos) y betabloqueantes en la insuficiencia cardíaca con disfunción sistólica; d) IECA en caso de enfermedad renal; e) IECA y ARA-II en caso de diabetes y albuminuria (> 30 mg/día); f) se aconseja la utilización de tiazidas e IECA en los mayores de 55 años en caso de diabetes y excreción normal de albúmina y de IECA en caso de diabetes e hipertrofia ventricular izquierda.
En caso de accidente cerebrovascular aconsejan la asociación de IECA y diuréticos en combinación (grado B).
Se aconseja que el cumplimiento terapéutico se monitorice en cada visita (grado D).
Comentario
Las recomendaciones canadienses para el diagnóstico y el seguimiento de la HTA tienen un largo recorrido. Desde 1993 utilizan un procedimiento explícito y sistemático de búsqueda, evaluación y gradación de las evidencias relacionadas con el diagnóstico y tratamiento de la HTA que posteriormente traducen en un documento con carácter anual6,7. El sistema de elaboración incorpora grupos de trabajo para el diagnóstico y tratamiento y tiene carácter multidisciplinario.
Explícitamente informan de que sus recomendaciones están basadas en la revisión crítica de los ensayos clínicos en virtud de su validez interna, importancia y precisión de los resultados y aplicabilidad de éstos, y no lo están en preferencias individuales de los profesionales o de los pacientes, ni en consideraciones de salud pública ni en consideraciones económicas.
Son recomendaciones grado A únicamente las sustentadas por ensayos clínicos controlados y aleatorizados realizados con análisis por intención de tratar con poder estadístico superior al 80% y seguimientos superiores al 90%, o por análisis de subgrupos (previamente establecidos) y con resultados expresados en términos de mortalidad o morbilidad en una muestra representativa de la población. Es por eso que son tan precisos a la hora de especificar la población (véanse las recomendaciones en los pacientes diabéticos hipertensos, por ejemplo).
Son recomendaciones grado C, por el contrario, las que fallan en bastantes de los criterios anteriores, y grado D las que se basan en decisiones de consenso u opiniones de expertos únicamente.
Junto a ello, la Sociedad Canadiense de Hipertensión mantiene una excelente página web en la que ilustra el proceso de toma de decisiones, recopila las ediciones actuales y anteriores de sus recomendaciones y aporta un importante material de apoyo para el aprendizaje y la enseñanza de temas relacionados con la HTA8.
Bibliografía
1.Hemmelgarn BR, Zarnke KB, Campbell NR, et al. The 2004 Canadian Hypertension Education Program recommendations for the management of hypertension: part I blood pressure measurement, diagnosis and assessment of risk. Can J Cardiol. 2004;20:31-40.
2.Khan NA, McAlister FA, Campbell NR, et al. The 2004 Canadian recommendations for the management of hypertension: part II therapy. Can J Cardiol. 2004;20:41-54.
3.Touyz RM, Campbell N, Logan A, Whitworth J, Beilin L, Hausson L. The 2004 Canadian recommendations for the management of hypertension: part III lifestyle modifications to prevent and control hypertension. Can J Cardiol. 2004;20:55-9.
4.Chalmers J, MacMahon S, Mancia G, Whitwoth J, Beilin L, Hansson L, 1999 World Health Organization-International Society of Hypertension guidelines for the management of hypertension. Guidelines sub-committee of the World Health Organization. Clin Exp Hypertens. 1999;21:1009-60.
5.The DASH eating plan [consultado 21/03/2005]. Disponible en: http://www.nhlbi.nih.gov/health/public/heart/hbp/dash/new_dash.pdf
6.Haynes RB, Lacourcière Y, Rabkin SW, Leenen FHH, Logan AG, Wright N, et al. Report of the Canadian Hypertension Society Consensus Conference: diagnosis of hypertension in adults. CMAJ. 1993;149:409-18.
7.Ogivie RI, Burgess ED, Cusson JR, Feldman RD, Leiter LA, Myers MG. Report of the Canadian Hypertension Society Consensus Conference: 3. Pharmacologic treatment of essential hypertension. CMAJ. 1993;149:575-84.
8.Canadian Hypertension Society. Canadian Hypertension Education Program (CHEP) [consultado 21/03/2005]. Disponible en: http://www.hypertension.ca/