Editado por: Dr. Josep Vidal Alaball General Generalitat de Catalunya. España
Última actualización: Enero 2025
Más datosAnalizar si informar la frecuencia de administración (FA) en el módulo de prescripción de la estación clínica de atención primaria (ECAP) del Institut Català de la Salut (ICS) mejora la adecuación de la FA de las prescripciones.
DiseñoEstudio de adecuación antes-después con control no equivalente de prescripciones sin cambios en la FA. El periodo de estudio incluye desde el 1 de septiembre de 2019 hasta el 29 de febrero de 2020.
EmplazamientoÁmbito de atención primaria.
ParticipantesSe incluyen las prescripciones de los medicamentos con una única FA adecuada o mayoritariamente adecuada realizadas por los médicos de familia del ICS durante el periodo de estudio.
IntervenciónRecomendar la FA adecuada en el módulo de prescripción.
Mediciones principalesAdecuación definida como la coincidencia entre la FA prescrita y la FA adecuada.
ResultadosTras la intervención se produjo un aumento del 22,75% de prescripciones con FA adecuada. El mayor aumento se dio en los medicamentos del sistema genitourinario y hormonas sexuales. En términos absolutos, el grupo de antiinfecciosos es el que obtuvo más prescripciones con FA adecuada entre los dos periodos.
ConclusionesLa intervención aumentó la adecuación en la FA de las prescripciones, lo que supone una mejora en la seguridad y en la eficacia de los tratamientos. Se evidencia que el diseño y la implantación de mejoras en los sistemas de prescripción electrónica contribuye a aumentar la calidad de la prescripción.
To assess whether reporting the dosing frequency into the prescription module of the Institut Català de la Salut (ICS) primary care electronic clinical workstation improves the dosing frequency's adequacy of the prescriptions.
DesignBefore and after study with non-equivalent control of prescriptions without any change in the dosing frequency. The study periods includes from September 1st, 2019 to February 29th, 2020.
LocationPrimary care setting.
ParticipantsPrescriptions issued by ICS General Practitioner, during the study period of those medicines which indications have a single appropriate dosing frequency or mostly appropriate, are included.
InterventionRecommendation of the appropriate dosing frequency in the prescription module.
Main measurementsAdequacy defined as the coincidence between the prescribed dosing frequency and the appropriate dosing frequency.
ResultsAfter the intervention there was a 22.75% increase in prescriptions with adequate dosing frequency. The largest increase occurred in the medicines for the genitourinary system and sex hormones. In absolute terms, the group of anti infective for systemic use is the one that obtained more prescriptions with an adequate dosing frequency between the two periods.
ConclusionsThe intervention increased the dosing frequency's adequacy leading to improvements in the safety and effectiveness of the treatments. It is evident that the design and implementation of improvements in electronic prescription systems contributes to increasing the quality of the prescription.
Garantizar la seguridad del paciente es una prioridad sanitaria a nivel mundial1. A lo largo de los años se han publicado informes2,3 y estudios4,5 relacionados con la seguridad del paciente que ponen de manifiesto su importancia. A nivel nacional, el Estudio sobre la seguridad de los pacientes en atención primaria de salud (Estudio APEAS) analizó los eventos adversos en la atención primaria (AP). La medicación fue la principal causa de los eventos adversos (48,2%), y una gran parte de estos (59,1%) eran evitables5.
En el marco del Programa de Prevención de Errores de Medicación del Departament de Salut de la Generalitat de Cataluña, en el año 2017, se registró un total de 1.972 notificaciones de errores de medicación (EM), entre los cuales 588 (29,8%) fueron originados en centros de AP6.
El National Coordinating Council for Medication Error Reporting and Prevention define los EM como cualquier incidente prevenible que puede causar daño a los pacientes o dar lugar a una utilización inadecuada de los medicamentos, cuando estos se encuentran bajo el control de los profesionales sanitarios o de los pacientes o de los consumidores7.
Por todo lo mencionado, se evidencia la necesidad de diseñar e implantar estrategias orientadas a prevenir los EM, incluyendo las relacionadas con las tecnologías de la información en el ámbito sanitario8. No obstante, si bien es cierto que dichas tecnologías pueden contribuir a mejorar la seguridad del paciente, en ocasiones, si estas no están diseñadas e implementadas de manera apropiada, pueden conducir a nuevos riesgos9.
En el ámbito de AP, la Estación Clínica de Atención Primaria (ECAP) es el programa de historia clínica electrónica (HCE) utilizado por los profesionales sanitarios del Institut Català de la Salut (ICS). Integrado en dicha HCE, a nivel de prescripción, encontramos dos sistemas de apoyo a la toma de decisiones clínicas, el PREFASEG10 y el Self Audit11, cuyo objetivo es fomentar la seguridad clínica en el uso de medicamentos.
Con el mismo propósito de contribuir a la seguridad del paciente, en 2019 se diseñó e implementó una intervención relacionada con las frecuencias de administración (FA) de los fármacos en el módulo de prescripción de ECAP (Material suplementario 1).
Desde los inicios, el módulo de prescripción proponía, por defecto, la FA de cada 24 horas para todos los medicamentos por ser la más frecuente. Esta FA debía ser modificada por el médico prescriptor si el tratamiento y/o la indicación lo requerían. En caso contrario, el diseño del sistema informático podía generar EM. Cabe destacar que la FA queda registrada en la hoja de medicación entregada al paciente y, a su vez, determina la frecuencia con la que se activan nuevos envases disponibles para ser dispensados en la oficina de farmacia.
En el transcurso de los años, como consecuencia de detectar determinados EM debidos a que la FA de algunos medicamentos no había sido modificada por el profesional durante la prescripción, desde la Unidad de Coordinación y Estrategia del Medicamento (UCEM) del ICS se fueron modificando las FA de dichos medicamentos (Material suplementario 2) en el módulo de prescripción de ECAP. Finalmente, se decidió llevar a cabo una intervención de mejora global que consistía en sistematizar la revisión y la modificación de la FA de todos aquellos medicamentos cuya FA más adecuada, o mayoritariamente adecuada, no era la establecida por defecto en el sistema. Mediante dicha intervención se pretendía evitar y/o minimizar los EM derivados de la prescripción de una FA inadecuada y sus posibles consecuencias.
El principal objetivo del actual estudio es analizar si informar la FA en el módulo de prescripción de ECAP mejora la adecuación de la FA de las prescripciones.
Material y métodosDiseño del estudioEstudio de adecuación antes-después con control no equivalente de prescripciones sin cambios en la FA.
El periodo de estudio abarca desde el 1 de septiembre de 2019 hasta el 29 de febrero de 2020.
Se han incluido los medicamentos del catálogo de ECAP que tienen indicaciones cuya FA recomendada es la única o la mayoritariamente adecuada. Dichos medicamentos se han clasificado en los siguientes grupos:
Grupo intervención
- •
FA adecuada < 24 h: medicamentos cuya FA recomendada en ECAP tras la intervención es inferior a 24 horas.
- •
FA adecuada > 24 h: medicamentos cuya FA recomendada en ECAP tras la intervención es superior a cada 24 horas.
Grupo control
- •
Medicamentos que mantienen la FA recomendada históricamente cada 24 horas.
Se han excluido del estudio los medicamentos sin una FA claramente adecuada con la finalidad que sea el profesional quien decida la FA adecuada para esa prescripción (morfina, tramadol, acenocumarol, etc.) y los que tienen diversas FA que pueden ser igualmente adecuadas (paracetamol, algunos antiinflamatorios no esteroideos, etc.).
No se han excluido del estudio las prescripciones renovadas, es decir, aquellas de larga duración cuya vigencia ha finalizado y el médico ha autorizado su renovación.
IntervenciónUn grupo de trabajo multidisciplinar revisó y definió, para cada uno de los medicamentos del catálogo, la FA adecuada, es decir, la FA descrita en la ficha técnica. Para los medicamentos que, de acuerdo a sus indicaciones, tienen varias FA adecuadas en ficha técnica, el grupo de trabajo consensuó definir como la FA adecuada la FA más frecuente. Por otro lado, aquellos medicamentos que también tienen diversas FA posibles, pero sin ser ninguna de las FA la más frecuente, se decidió recomendar la FA más conservadora o bien no informar de la FA, de modo que el médico prescriptor decidiera la más adecuada.
El 15 de noviembre de 2019 se realizó la carga de la información en el módulo de prescripción de ECAP dividiendo el periodo de estudio en el periodo PRE (antes de la intervención), del 1 de septiembre de 2019 hasta el 14 de noviembre de 2019, y el periodo POST (después de la intervención), del 15 de noviembre de 2019 al 29 de febrero de 2020.
Esta intervención fue comunicada a todos los profesionales mediante una Nota Informativa publicada en ECAP (Material suplementario 3).
Ámbito y población de estudioEl estudio se ha llevado a cabo en el ámbito de la AP del ICS, proveedor de AP del 75% de la población de Cataluña (5,8 millones de personas). El ICS gestiona 288 equipos de atención primaria (EAP), 8 hospitales y cuenta con 44.158 profesionales.
Para llevar a cabo el estudio se incluyeron las prescripciones de los médicos de familia que utilizan el ECAP y que trabajan en los EAP del ICS durante el periodo establecido.
Unidad de análisisLa unidad de análisis del estudio son las prescripciones de los medicamentos incluidos, clasificados según el código ATC (sistema de clasificación Anatómica, Terapéutica, Química) de 7 dígitos.
VariablesLa variable resultado es la adecuación, definida como la coincidencia entre la FA prescrita y la FA adecuada. Las otras variables del estudio son: código de clasificación ATC de 7 dígitos (nivel de principio activo), código nacional (medicamento), FA recomendada en ECAP y fecha de prescripción.
Fuentes de informaciónLos datos se extrajeron de la HCE de AP del ICS. En 2005, el ICS implantó el ECAP, un sistema universal de HCE para uso en AP, que es un sistema de software que sirve como repositorio de datos estructurados sobre diagnósticos (codificados según la Clasificación Internacional de Enfermedades 10.ª revisión, ICD-10), variables clínicas, datos de prescripción, resultados de pruebas de laboratorio y solicitudes de diagnóstico.
Análisis estadísticoSe describen las variables a través del número de casos (n) y porcentaje (%). Se ha estimado el efecto de la intervención a través de la variación de la adecuación (%) y la diferencia absoluta de la adecuación con su intervalo de confianza al 95% (IC 95%). Se ha realizado análisis estratificado según la FA recomendada (24 h, < 24 h y > 24 h), según grupo terapéutico ATC (n = 14 grupos) y según medicamento. Todos los análisis se han realizado con el software R, versión 4.0.4
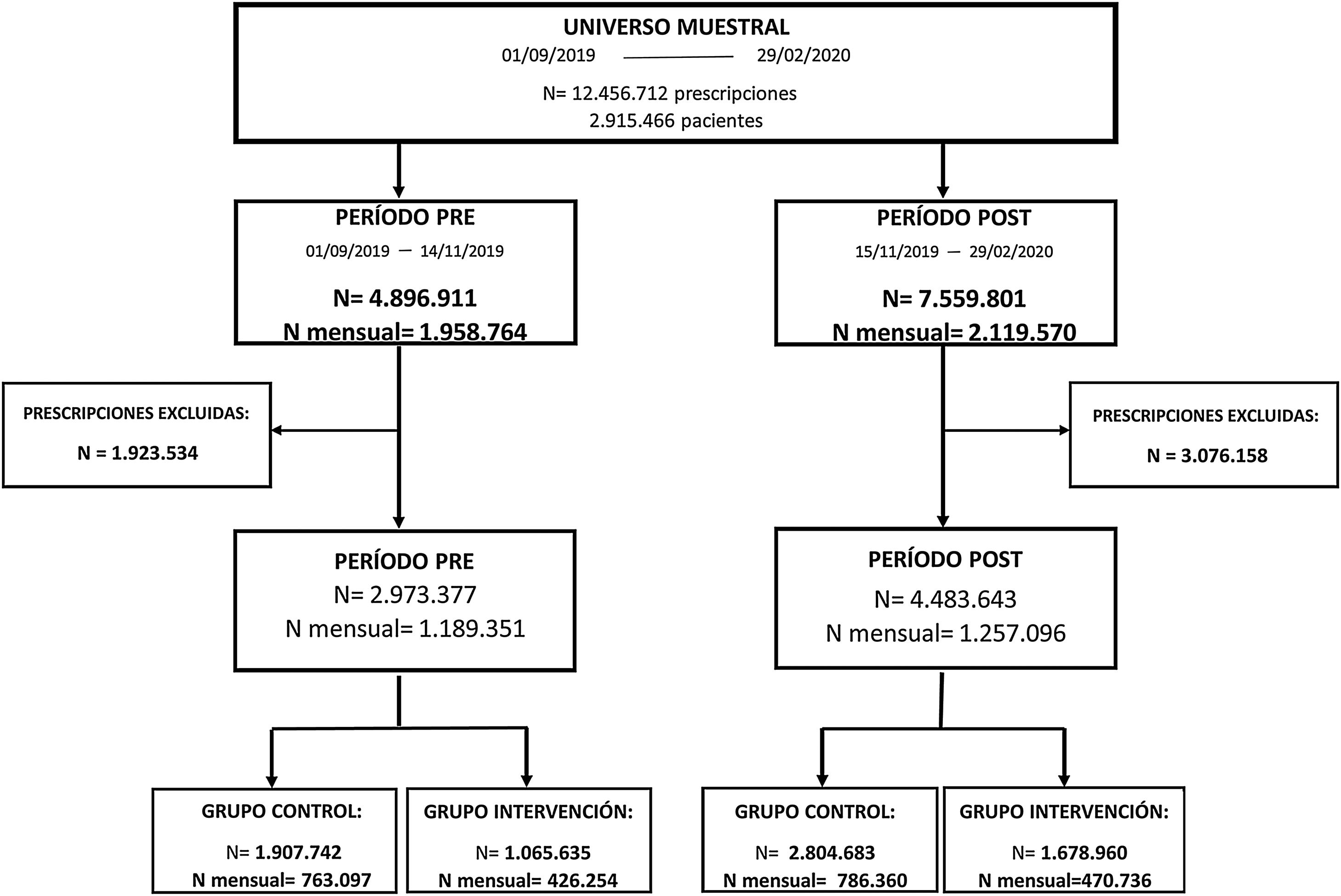
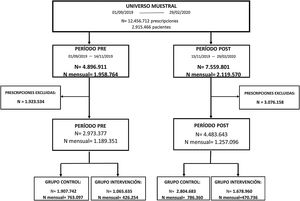
ResultadosEl número total de prescripciones realizadas durante el período de estudio fue de 12.456.712 en 2.915.446 de pacientes y se corresponden con una media de 2.053.304 prescripciones al mes. Considerando únicamente los medicamentos incluidos en el estudio, se han obtenido un total de 7.457.020 prescripciones (60%) que se corresponden con 1.229.179 prescripciones mensuales (fig. 1).
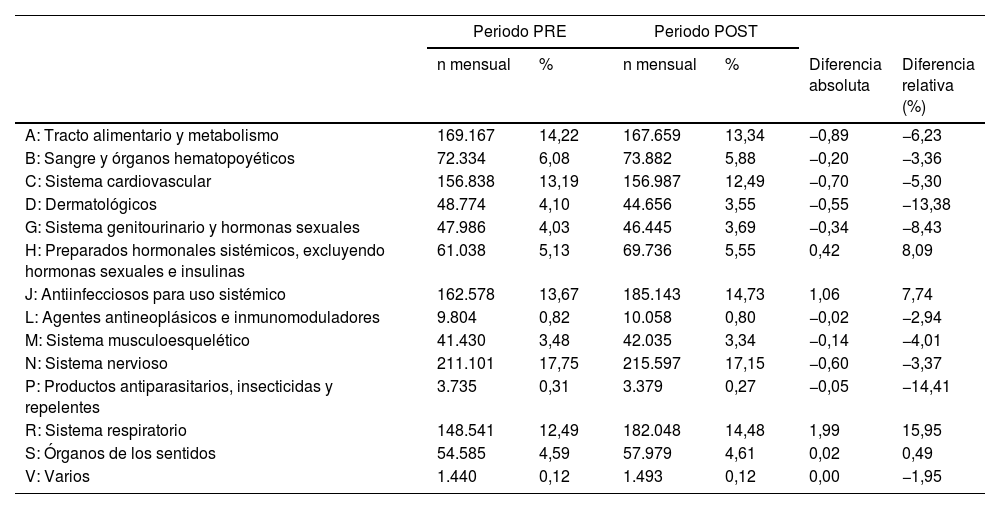
La tabla 1 muestra el porcentaje sobre el total de prescripciones incluidas en el estudio agrupadas según el nivel terapéutico de la clasificación ATC. Ninguno de los grupos de medicamentos prescritos superó los 2 puntos porcentuales de diferencia entre los dos periodos del estudio.
Distribución de las prescripciones por grupo ATC y periodo. Frecuencia mensual, porcentaje de prescripciones sobre el total y diferencias de porcentajes entre periodos
| Periodo PRE | Periodo POST | |||||
|---|---|---|---|---|---|---|
| n mensual | % | n mensual | % | Diferencia absoluta | Diferencia relativa (%) | |
| A: Tracto alimentario y metabolismo | 169.167 | 14,22 | 167.659 | 13,34 | −0,89 | −6,23 |
| B: Sangre y órganos hematopoyéticos | 72.334 | 6,08 | 73.882 | 5,88 | −0,20 | −3,36 |
| C: Sistema cardiovascular | 156.838 | 13,19 | 156.987 | 12,49 | −0,70 | −5,30 |
| D: Dermatológicos | 48.774 | 4,10 | 44.656 | 3,55 | −0,55 | −13,38 |
| G: Sistema genitourinario y hormonas sexuales | 47.986 | 4,03 | 46.445 | 3,69 | −0,34 | −8,43 |
| H: Preparados hormonales sistémicos, excluyendo hormonas sexuales e insulinas | 61.038 | 5,13 | 69.736 | 5,55 | 0,42 | 8,09 |
| J: Antiinfecciosos para uso sistémico | 162.578 | 13,67 | 185.143 | 14,73 | 1,06 | 7,74 |
| L: Agentes antineoplásicos e inmunomoduladores | 9.804 | 0,82 | 10.058 | 0,80 | −0,02 | −2,94 |
| M: Sistema musculoesquelético | 41.430 | 3,48 | 42.035 | 3,34 | −0,14 | −4,01 |
| N: Sistema nervioso | 211.101 | 17,75 | 215.597 | 17,15 | −0,60 | −3,37 |
| P: Productos antiparasitarios, insecticidas y repelentes | 3.735 | 0,31 | 3.379 | 0,27 | −0,05 | −14,41 |
| R: Sistema respiratorio | 148.541 | 12,49 | 182.048 | 14,48 | 1,99 | 15,95 |
| S: Órganos de los sentidos | 54.585 | 4,59 | 57.979 | 4,61 | 0,02 | 0,49 |
| V: Varios | 1.440 | 0,12 | 1.493 | 0,12 | 0,00 | −1,95 |
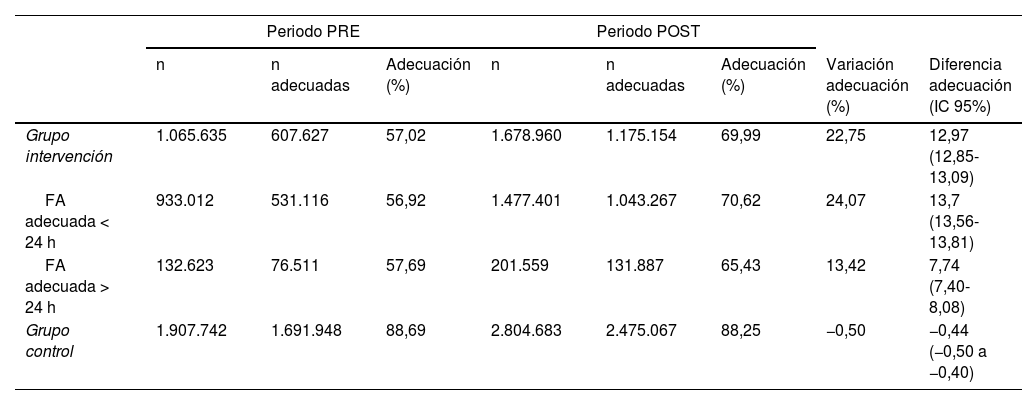
Durante el periodo PRE, el 57% de las prescripciones se realizaron con una FA adecuada, aumentando a un 70% en el periodo POST: variación 22,8% y diferencia 12,97 (IC 95%: 12,85-13,09) (tabla 2).
Adecuación según grupo de intervención y periodo
| Periodo PRE | Periodo POST | |||||||
|---|---|---|---|---|---|---|---|---|
| n | n adecuadas | Adecuación (%) | n | n adecuadas | Adecuación (%) | Variación adecuación (%) | Diferencia adecuación (IC 95%) | |
| Grupo intervención | 1.065.635 | 607.627 | 57,02 | 1.678.960 | 1.175.154 | 69,99 | 22,75 | 12,97 (12,85-13,09) |
| FA adecuada < 24 h | 933.012 | 531.116 | 56,92 | 1.477.401 | 1.043.267 | 70,62 | 24,07 | 13,7 (13,56-13,81) |
| FA adecuada > 24 h | 132.623 | 76.511 | 57,69 | 201.559 | 131.887 | 65,43 | 13,42 | 7,74 (7,40-8,08) |
| Grupo control | 1.907.742 | 1.691.948 | 88,69 | 2.804.683 | 2.475.067 | 88,25 | −0,50 | −0,44 (−0,50 a −0,40) |
La mejora en la proporción de prescripciones adecuadas es mayor cuando la FA adecuada es < 24 horas, variación 24,07% y diferencia 13,70 (IC 95%: 13,58-13,82) que cuando la recomendación de FA adecuada es > 24 horas, variación 13,42% y diferencia 7,74 (IC 95%: 7,40-8,08).
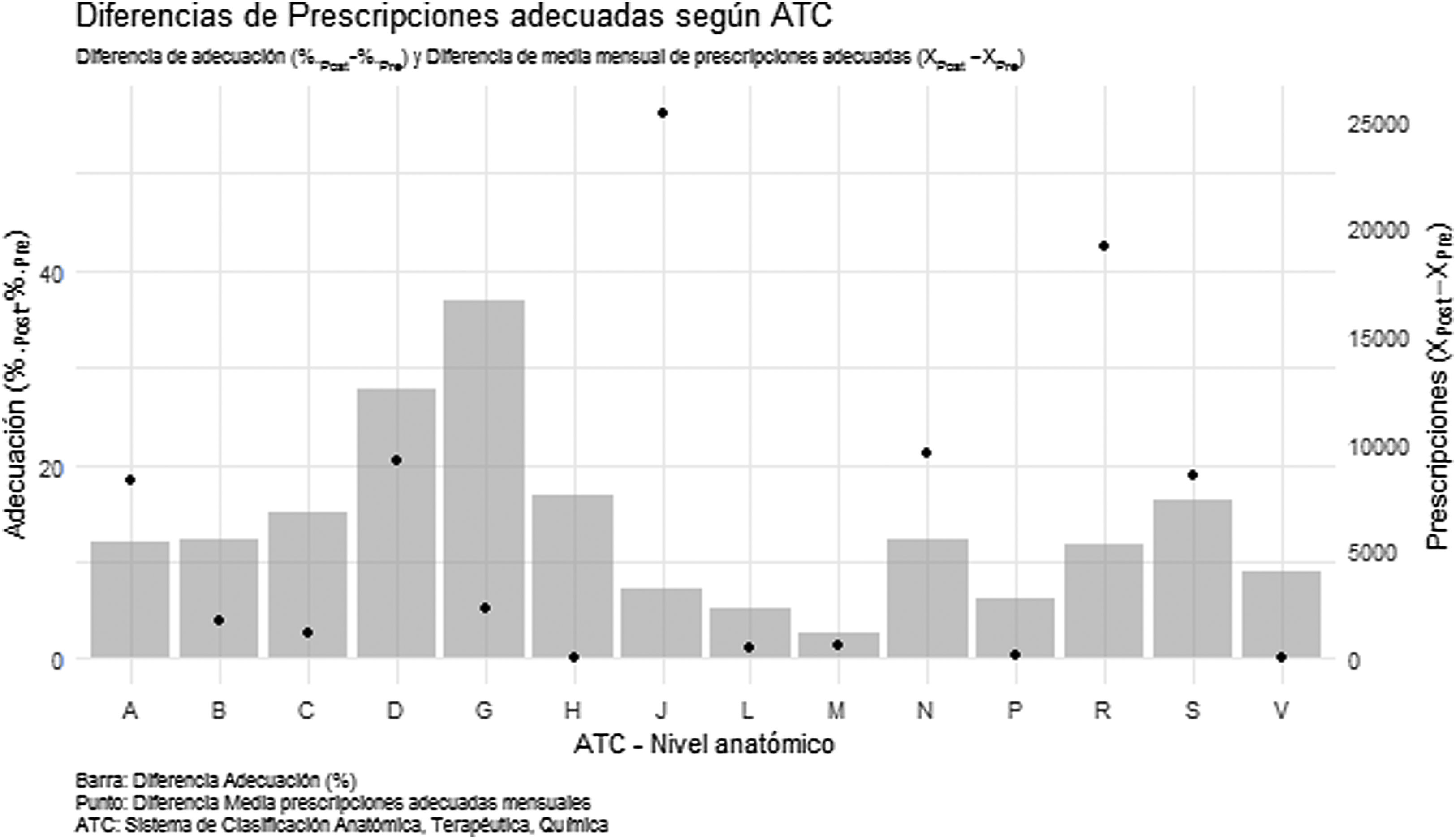
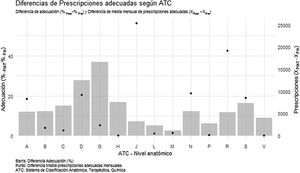
Tras la intervención, la adecuación respecto a la FA ha mejorado en todos los grupos terapéuticos (fig. 2, tabla 3).
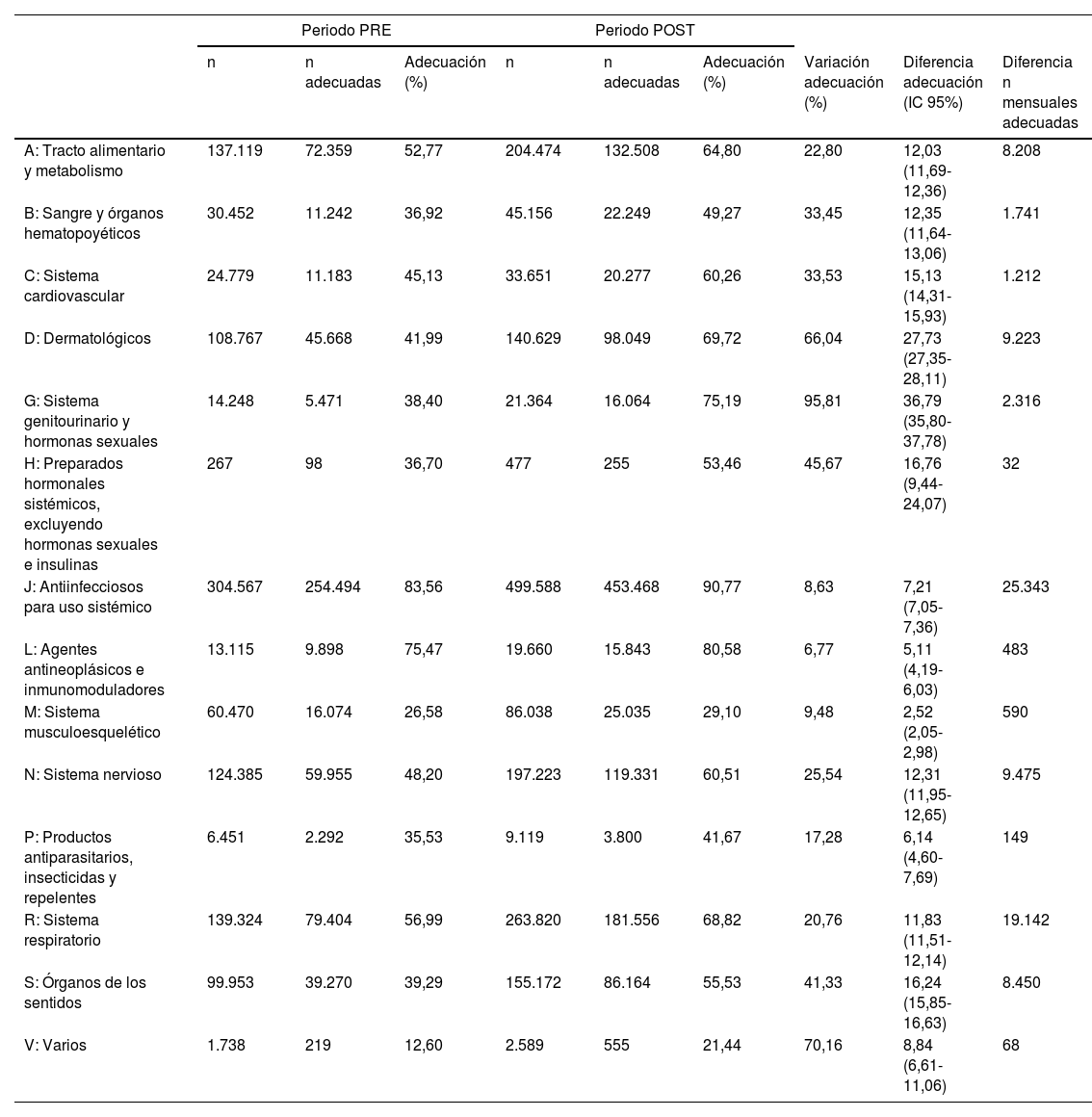
Adecuación de las prescripciones del grupo intervención por ATC y periodo
| Periodo PRE | Periodo POST | ||||||||
|---|---|---|---|---|---|---|---|---|---|
| n | n adecuadas | Adecuación (%) | n | n adecuadas | Adecuación (%) | Variación adecuación (%) | Diferencia adecuación (IC 95%) | Diferencia n mensuales adecuadas | |
| A: Tracto alimentario y metabolismo | 137.119 | 72.359 | 52,77 | 204.474 | 132.508 | 64,80 | 22,80 | 12,03 (11,69-12,36) | 8.208 |
| B: Sangre y órganos hematopoyéticos | 30.452 | 11.242 | 36,92 | 45.156 | 22.249 | 49,27 | 33,45 | 12,35 (11,64-13,06) | 1.741 |
| C: Sistema cardiovascular | 24.779 | 11.183 | 45,13 | 33.651 | 20.277 | 60,26 | 33,53 | 15,13 (14,31-15,93) | 1.212 |
| D: Dermatológicos | 108.767 | 45.668 | 41,99 | 140.629 | 98.049 | 69,72 | 66,04 | 27,73 (27,35-28,11) | 9.223 |
| G: Sistema genitourinario y hormonas sexuales | 14.248 | 5.471 | 38,40 | 21.364 | 16.064 | 75,19 | 95,81 | 36,79 (35,80-37,78) | 2.316 |
| H: Preparados hormonales sistémicos, excluyendo hormonas sexuales e insulinas | 267 | 98 | 36,70 | 477 | 255 | 53,46 | 45,67 | 16,76 (9,44-24,07) | 32 |
| J: Antiinfecciosos para uso sistémico | 304.567 | 254.494 | 83,56 | 499.588 | 453.468 | 90,77 | 8,63 | 7,21 (7,05-7,36) | 25.343 |
| L: Agentes antineoplásicos e inmunomoduladores | 13.115 | 9.898 | 75,47 | 19.660 | 15.843 | 80,58 | 6,77 | 5,11 (4,19-6,03) | 483 |
| M: Sistema musculoesquelético | 60.470 | 16.074 | 26,58 | 86.038 | 25.035 | 29,10 | 9,48 | 2,52 (2,05-2,98) | 590 |
| N: Sistema nervioso | 124.385 | 59.955 | 48,20 | 197.223 | 119.331 | 60,51 | 25,54 | 12,31 (11,95-12,65) | 9.475 |
| P: Productos antiparasitarios, insecticidas y repelentes | 6.451 | 2.292 | 35,53 | 9.119 | 3.800 | 41,67 | 17,28 | 6,14 (4,60-7,69) | 149 |
| R: Sistema respiratorio | 139.324 | 79.404 | 56,99 | 263.820 | 181.556 | 68,82 | 20,76 | 11,83 (11,51-12,14) | 19.142 |
| S: Órganos de los sentidos | 99.953 | 39.270 | 39,29 | 155.172 | 86.164 | 55,53 | 41,33 | 16,24 (15,85-16,63) | 8.450 |
| V: Varios | 1.738 | 219 | 12,60 | 2.589 | 555 | 21,44 | 70,16 | 8,84 (6,61-11,06) | 68 |
Considerando las diferencias de adecuación, el grupo que se ha visto mayormente beneficiado es el del sistema genitourinario y hormonas sexuales (36,79; IC 95%: 35,80-37,78), seguido del de medicamentos dermatológicos (27,73; IC 95%: 27,35-28,11) y del de preparados hormonales sistémicos (16,76; IC 95%: 9,44-24,07). El grupo del sistema musculoesquelético (2,52; IC 95%: 2,05-2,98) ha resultado el menos beneficiado por la intervención.
Según los resultados de la tabla 3, durante el periodo PRE tan solo en 4 de los 14 grupos terapéuticos se habían realizado más de la mitad de las prescripciones con la FA adecuada, y durante el periodo POST aumentaron a 10 los grupos terapéuticos con más de la mitad de sus prescripciones con FA adecuada. El grupo de antiinfecciosos para uso sistémico es el grupo de medicamentos que mayormente se estaba prescribiendo con una FA adecuada tanto en el periodo PRE (83,56%) como en el periodo POST (90,77%).
Considerando las diferencias del número de prescripciones mensuales, tal como se muestra en la figura 2, el grupo que se ha visto mayormente beneficiado por la intervención es el de antiinfecciosos para uso sistémico (25.343), seguido del sistema respiratorio (19.142) y del sistema nervioso (9.475).
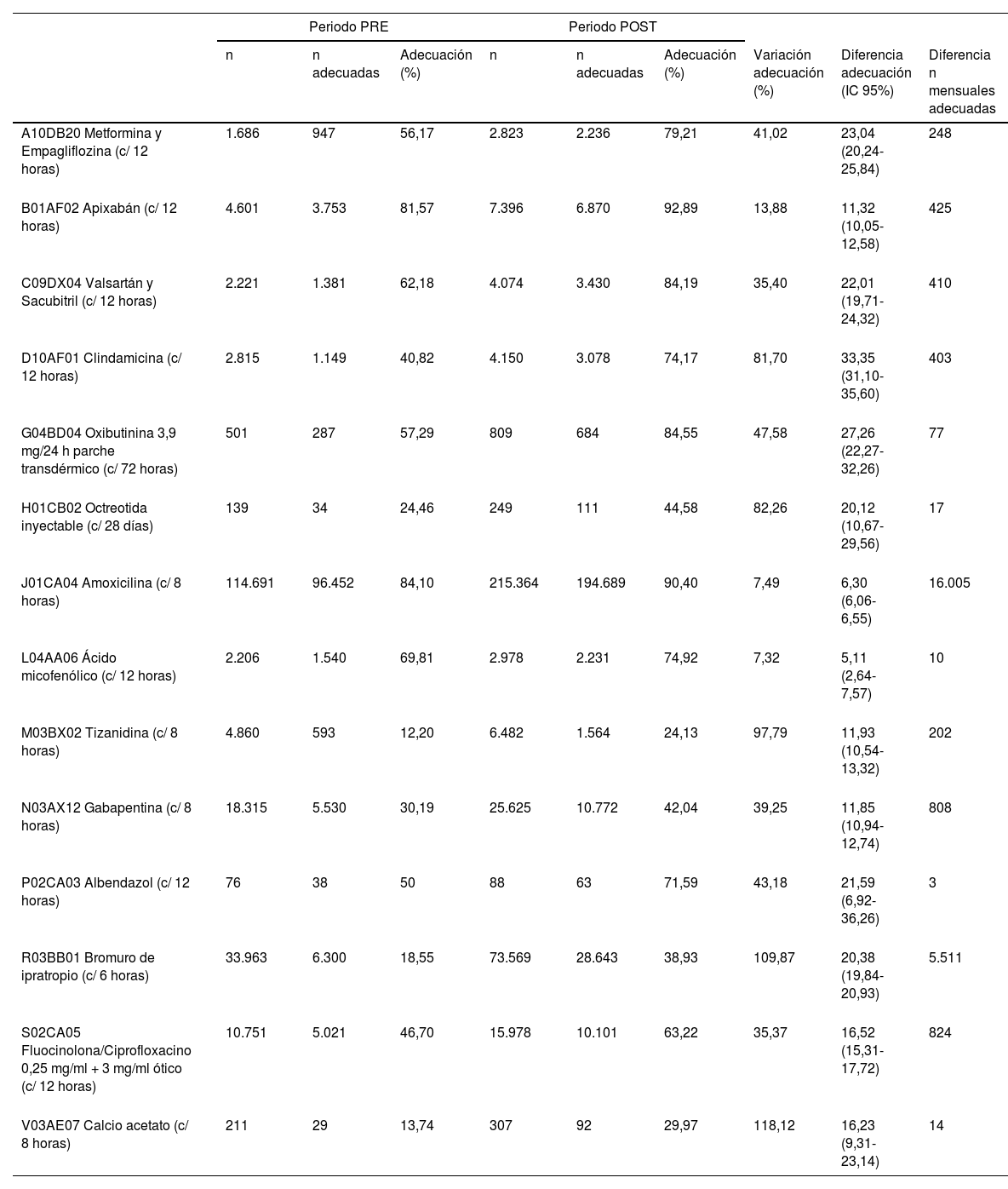
La tabla 4 muestra los resultados de la intervención de determinados medicamentos de cada grupo terapéutico seleccionados según criterios de seguridad y número de prescripciones.
Adecuación de las prescripciones de determinados medicamentos por periodos
| Periodo PRE | Periodo POST | ||||||||
|---|---|---|---|---|---|---|---|---|---|
| n | n adecuadas | Adecuación (%) | n | n adecuadas | Adecuación (%) | Variación adecuación (%) | Diferencia adecuación (IC 95%) | Diferencia n mensuales adecuadas | |
| A10DB20 Metformina y Empagliflozina (c/ 12 horas) | 1.686 | 947 | 56,17 | 2.823 | 2.236 | 79,21 | 41,02 | 23,04 (20,24-25,84) | 248 |
| B01AF02 Apixabán (c/ 12 horas) | 4.601 | 3.753 | 81,57 | 7.396 | 6.870 | 92,89 | 13,88 | 11,32 (10,05-12,58) | 425 |
| C09DX04 Valsartán y Sacubitril (c/ 12 horas) | 2.221 | 1.381 | 62,18 | 4.074 | 3.430 | 84,19 | 35,40 | 22,01 (19,71-24,32) | 410 |
| D10AF01 Clindamicina (c/ 12 horas) | 2.815 | 1.149 | 40,82 | 4.150 | 3.078 | 74,17 | 81,70 | 33,35 (31,10-35,60) | 403 |
| G04BD04 Oxibutinina 3,9 mg/24 h parche transdérmico (c/ 72 horas) | 501 | 287 | 57,29 | 809 | 684 | 84,55 | 47,58 | 27,26 (22,27-32,26) | 77 |
| H01CB02 Octreotida inyectable (c/ 28 días) | 139 | 34 | 24,46 | 249 | 111 | 44,58 | 82,26 | 20,12 (10,67-29,56) | 17 |
| J01CA04 Amoxicilina (c/ 8 horas) | 114.691 | 96.452 | 84,10 | 215.364 | 194.689 | 90,40 | 7,49 | 6,30 (6,06-6,55) | 16.005 |
| L04AA06 Ácido micofenólico (c/ 12 horas) | 2.206 | 1.540 | 69,81 | 2.978 | 2.231 | 74,92 | 7,32 | 5,11 (2,64-7,57) | 10 |
| M03BX02 Tizanidina (c/ 8 horas) | 4.860 | 593 | 12,20 | 6.482 | 1.564 | 24,13 | 97,79 | 11,93 (10,54-13,32) | 202 |
| N03AX12 Gabapentina (c/ 8 horas) | 18.315 | 5.530 | 30,19 | 25.625 | 10.772 | 42,04 | 39,25 | 11,85 (10,94-12,74) | 808 |
| P02CA03 Albendazol (c/ 12 horas) | 76 | 38 | 50 | 88 | 63 | 71,59 | 43,18 | 21,59 (6,92-36,26) | 3 |
| R03BB01 Bromuro de ipratropio (c/ 6 horas) | 33.963 | 6.300 | 18,55 | 73.569 | 28.643 | 38,93 | 109,87 | 20,38 (19,84-20,93) | 5.511 |
| S02CA05 Fluocinolona/Ciprofloxacino 0,25 mg/ml + 3 mg/ml ótico (c/ 12 horas) | 10.751 | 5.021 | 46,70 | 15.978 | 10.101 | 63,22 | 35,37 | 16,52 (15,31-17,72) | 824 |
| V03AE07 Calcio acetato (c/ 8 horas) | 211 | 29 | 13,74 | 307 | 92 | 29,97 | 118,12 | 16,23 (9,31-23,14) | 14 |
En el estudio, el impacto de la intervención se hace patente con el aumento de prescripciones realizadas con una FA adecuada durante el periodo POST. De acuerdo con lo esperado, en el grupo control no se observa variación en la FA de las prescripciones entre ambos periodos.
El principal cambio se ha producido en los medicamentos con FA adecuada < 24 horas. La menor mejora de la adecuación en los medicamentos con FA adecuada > 24 horas pudiera deberse a la introducción de la FA adecuada en ECAP previa al inicio de la intervención.
Además, señalar que en el estudio se han incluido todas las prescripciones de los medicamentos seleccionados (las nuevas y las renovadas). Dado que las prescripciones que se renuevan contienen, por defecto, la misma información (inclusive la FA) que la prescripción anterior, los resultados obtenidos no reflejan el impacto de la intervención exclusivo de las nuevas prescripciones, que se estima que sería aún mayor al encontrado y, por el mismo motivo, es esperable que la adecuación mejore aún más con mayor tiempo de seguimiento.
El impacto de la intervención no ha sido igual de relevante en todos los grupos terapéuticos. En el grupo de los antiinfecciosos para uso sistémico la variación de la adecuación (8,63%) es inferior comparado con otros grupos. Esto es debido a que un elevado porcentaje de los medicamentos pertenecientes a este grupo ya se prescribía con una FA adecuada antes de la intervención (83,5%). Sin embargo, se debe considerar también el número de prescripciones de cada grupo. Aunque, en términos relativos, el resultado de la intervención en este grupo ha sido de los más bajos (variación 8,63% y diferencia 7,21 [IC 95%: 7,05-7,36]), en términos absolutos el número de prescripciones es el más elevado. Por tanto, son muchas las prescripciones beneficiadas por la intervención (diferencia de prescripciones mensuales entre periodos: 25.343).
Otro aspecto a analizar son aquellos medicamentos que se prescribían en la mayoría de las ocasiones con una FA diferente a la adecuada antes y después de la intervención. Dichos medicamentos requieren un análisis posterior para poder detectar posibles errores y/o necesidades.
Destacar el impacto de la intervención en aquellos fármacos que, por razones de seguridad y eficacia, es relevante prescribirlos y administrarlos con una FA adecuada (por ejemplo, apixabán). Asimismo, resaltar también aquellos medicamentos que se prescriben mucho en la práctica asistencial diaria y que, fruto de la intervención, el número de prescripciones con FA adecuada ha aumentado considerablemente (por ejemplo, amoxicilina) (tabla 4).
Según algunas publicaciones, la prescripción es una de las etapas del sistema más susceptibles de generar EM12-15. Aunque no se han encontrado estudios que analicen intervenciones similares relacionadas con la FA, existen publicaciones que describen diferentes tipos de intervenciones para reducir los EM16 así como para mejorar la prescripción de medicamentos17. Según los resultados de Zavala-González et al.17, si bien ninguna intervención es completamente efectiva por sí sola, las informáticas parecen ser las más efectivas para mejorar la prescripción, seguidas de aquellas que incorporan la figura del farmacéutico.
Asimismo, diversas publicaciones detallan las ventajas de la prescripción electrónica, entre las que se encuentran las relacionadas con la seguridad del paciente (como la reducción de EM y efectos adversos prevenibles), sobre todo cuando se acompaña de sistemas de ayuda en la toma de decisiones8,18-23. Entre los inconvenientes, se describe que con la utilización de los sistemas de prescripción electrónica no se eliminan por completo los EM24-27.
Por todo lo mencionado, y tal y como se demuestra en el actual estudio, el diseño de los programas informáticos, así como las pantallas y las funcionalidades que los integran, representan una pieza clave en la prevención de EM y sus consecuencias. Por tanto, es necesario desarrollar e implantar estrategias de mejora en los programas y herramientas informáticas de forma que se contribuya a garantizar la seguridad del paciente, así como la efectividad de los tratamientos20,28,29.
El estudio presenta algunas limitaciones. La más relevante es la duración del estudio. El periodo POST es más corto de lo deseado debido al comienzo de la pandemia provocada por la COVID-19. Por este motivo, para comparar los diferentes periodos se han calculado las prescripciones mensuales y los porcentajes de adecuación. Asimismo, para comprobar que las prescripciones de medicamentos en ambos periodos eran comparables, se llevó a cabo un estudio descriptivo (tabla 1).
Otra limitación es que tanto las prescripciones de los medicamentos cuya FA fue modificada antes de la intervención como las prescripciones renovadas han sido incluidas en el estudio. Se estima que, si estas prescripciones hubieran sido excluidas, el impacto de la intervención sería mayor que los resultados obtenidos.
ConclusionesLa intervención realizada ha contribuido a la mejora en la adecuación de la FA de las prescripciones.
Todos los grupos terapéuticos de los medicamentos incluidos en el estudio se han visto beneficiados por la intervención.
Los resultados del estudio evidencian que diseñar e implantar mejoras en los módulos de prescripción contribuye a aumentar la calidad de la prescripción y, por consiguiente, a fomentar la seguridad clínica del paciente.
- •
La medicación es una de las principales causas de eventos adversos evitables.
- •
La prescripción es una de las etapas del uso del medicamento más susceptible de generar errores de medicación. Entre los principales errores de prescripción se encuentran los debidos a una frecuencia de administración inadecuada.
- •
Entre las diferentes intervenciones y estrategias orientadas a mejorar la seguridad del paciente se encuentran las relacionadas con las tecnologías de la información, entre ellas la prescripción electrónica y los sistemas de ayuda a la toma de decisiones clínicas.
- •
Los resultados confirman que el médico prescriptor no modifica la frecuencia de administración predefinida en el sistema en un elevado porcentaje de prescripciones.
- •
Informar de la frecuencia de administración adecuada de los medicamentos en la estación clínica contribuye a la seguridad del paciente.
- •
Se manifiesta que las intervenciones enfocadas a evolucionar y mejorar los módulos de prescripción electrónica ayudan a evitar y/o minimizar los errores de prescripción.
El estudio fue aprobado por el Comité de Ética de Investigación (CEI) de la IDIAP Jordi Gol.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.