Presentación del coordinador
La enfermedad pulmonar obstructiva crónica (EPOC) es una de las enfermedades de mayor prevalencia en el mundo occidental. En España se estima que afecta a un 9% de las personas de más de 40 años y a un 20% de las mayores de 65 años. Su relación causal con el consumo de tabaco es indudable y directa, por lo que cabe esperar que su frecuencia se incremente aún más en la próxima década. Las repercusiones laborales, sanitarias y socioeconómicas de la EPOC son muy importantes y sus consecuencias, por la incapacidad y la morbimortalidad que conlleva, también son muy significativas. Estas razones, entre otras muchas, convierten a la EPOC en un auténtico problema de salud pública, que forzosamente ha de estar en el punto de mira de los responsables sanitarios y, obviamente también, de la comunidad científica.
El paciente con EPOC precisa de una importante asistencia médica, tanto en atención primaria como en el ámbito hospitalario. En ambos ámbitos consume una elevada cifra de recursos sanitarios. En España la EPOC origina aproximadamente un 10-12% de las consultas de medicina primaria y un 35-40% de las de neumología, y ocasiona un 35% de las incapacidades laborales definitivas. Además, es responsable de un 7% de los ingresos hospitalarios y figura en cuarto lugar entre las causas de muerte (33 fallecimientos/100.000 habitantes/año). Los gastos producidos por esta enfermedad ascienden a un 2% del presupuesto anual del Ministerio de Sanidad y Consumo y a un 0,25% del producto interior bruto. Se estima que los costes sociales, laborales y sanitarios anuales atribuibles a la EPOC alcanzan los 500.000 millones de pesetas (275.000-390.000 pesetas por enfermo y año). Estos costes no cesan de aumentar como consecuencia del envejecimiento de la población, el incremento de la prevalencia de la enfermedad y el precio de los nuevos fármacos y las más recientes modalidades terapéuticas. Es evidente, por tanto, que el cuidado médico de la EPOC tiene que estar muy bien gestionado y organizado.
La asistencia al paciente con EPOC es una responsabilidad compartida entre atención primaria y neumología. El documento que ahora se presenta, acordado y redactado por neumólogos y por médicos de familia, bajo los auspicios de la SEPAR y la semFYC, pretende ser una guía que oriente a ambos tipos de especialistas en el manejo cotidiano de esta enfermedad, es decir, en su diagnóstico, tratamiento y seguimiento clínico. Para ello, la correcta colaboración entre médicos de familia y neumólogos, que deben unir sus esfuerzos para conseguir el mejor uso posible de los recursos disponibles, es imprescindible. Sólo así, sobre la base de una eficaz coordinación del trabajo llevado a cabo por ambos niveles asistenciales, se alcanzará la adecuada atención médica de estos pacientes. Ese es, en definitiva, el objetivo de esta guía y de las recomendaciones que en ella se presentan. Fueron hechas con un sentido eminentemente práctico y buscando que pudieran ser aplicadas en todo el territorio nacional. El tiempo dirá, si es que tienen éxito, hasta qué punto han acertado sus autores.
Concepto
La enfermedad pulmonar obstructiva crónica (EPOC) es un trastorno permanente y lentamente progresivo caracterizado por una disminución del flujo en las vías aéreas, causado por la existencia de bronquitis crónica y enfisema pulmonar. La disminución del flujo puede ser parcialmente reversible y puede mejorar algo con el tratamiento. El tabaco es la causa primordial de la EPOC, por lo que este antecedente debe tenerse en cuenta al establecer el diagnóstico.
La bronquitis crónica se define por criterios clínicos y se caracteriza por la presencia de tos y expectoración durante más de tres meses al año en dos o más años consecutivos, siempre que se hayan descartado otras causas. El enfisema pulmonar se define por criterios anatomopatológicos y se caracteriza por el agrandamiento anormal y permanente de los espacios aéreos distales al bronquiolo terminal, acompañado por destrucción de las paredes alveolares, sin fibrosis evidente. Es más correcto utilizar el término EPOC que los de bronquitis crónica o enfisema pulmonar.
Prevalencia
La prevalencia de la EPOC en la población española de 40-70 años de edad es del 9,1%. Esta cifra se eleva al 16% en las personas mayores de 60 años. La prevalencia de la EPOC está directamente ligada con la del tabaquismo. En la actualidad el 36% de la población española mayor de 16 años es fumadora.
En España la EPOC es la cuarta causa de muerte, con una tasa global de 33 fallecimientos/100.000 habitantes/año, cifra que se eleva a 176 entre los individuos mayores de 75 años. Más de la mitad de los enfermos fallece en los 10 años siguientes al diagnóstico.
Factores de riesgo
El desarrollo de la EPOC se relaciona con varios factores de riesgo. Con gran diferencia, el tabaquismo activo es el más importante. El humo del tabaco produce estrés oxidativo, altera el balance entre proteasas y antiproteasas y activa la respuesta inflamatoria. Todos estos mecanismos, clásicamente implicados en la patogenia de la EPOC, están presentes en el fumador. Sin embargo, deben existir además otros factores, que sólo se darían en los fumadores que desarrollan la enfermedad (aproximadamente un 15-20%). No se ha podido establecer una relación dosis-respuesta entre los componentes del humo del tabaco y la génesis de la EPOC. Por el momento, no existe indicador alguno que pueda predecir qué fumadores serán susceptibles al tabaco y experimentarán un rápido deterioro de su función pulmonar. Sí existe, sin embargo, una relación clara en los fumadores susceptibles entre la exposición al tabaco y la pérdida anual del volumen exhalado en el primer segundo de una espiración forzada (FEV1). Un 50% de los fumadores presentará hipersecreción mucosa bronquial y tos crónica.
Los valores de los parámetros de función pulmonar se incrementan progresivamente desde el nacimiento hasta los 25-30 años de edad. A partir de ese momento, el FEV1 empieza a descender lentamente (25-30 ml/año de promedio). Los fumadores no susceptibles tienen una pérdida de FEV1 similar a la de los individuos no fumadores. Los fumadores susceptibles experimentan una disminución de FEV1 que es el doble o el triple (80-100 ml/año) que la de los no fumadores. Si los fumadores susceptibles abandonan el tabaco no recuperan (a veces mínimamente) la función pulmonar perdida, pero el descenso anual del FEV1 se iguala con el de los individuos no fumadores.
Además del tabaquismo activo, otros factores etiológicos de la EPOC son los de origen genético (déficit de alfa-1-antitripsina), la exposición laboral y el tabaquismo pasivo. La contaminación ambiental, la hiperreactividad bronquial y las infecciones respiratorias de la infancia también pueden estar implicadas, aunque su influencia es menor y su verdadera importancia aún no se ha establecido.
Diagnóstico
Las manifestaciones clínicas características de la EPOC son las siguientes:
1. Tos crónica. Suele ser productiva y de predominio matutino. No guarda relación con la gravedad o las alteraciones funcionales respiratorias.
2. Expectoración. Las características del esputo pueden ser de utilidad clínica. Un aumento de su volumen o purulencia puede indicar la presencia de una infección respiratoria. Un volumen expectorado superior a 30 ml/día sugiere la existencia de bronquiectasias.
3. Disnea. Es progresiva y cuando se presenta existe ya una obstrucción moderada o grave al flujo aéreo. Es percibida de forma desigual por los enfermos y su relación con la pérdida de función pulmonar no es estrecha.
Las manifestaciones clínicas de la EPOC suelen manifestarse a partir de los 45 o 50 años de edad. Los síntomas afectan a los individuos susceptibles que han fumado unos 20 cigarrillos/día durante 20 o más años (índice, 20 paquetes-año). Unos 10 años después de surgir los primeros síntomas suele manifestarse la disnea de esfuerzo. Las agudizaciones se hacen más frecuentes y graves al progresar la enfermedad.
La exploración física del paciente con EPOC es poco expresiva en la enfermedad leve. En la EPOC avanzada la espiración alargada y los sibilantes son signos inespecíficos, aunque indican la existencia de una obstrucción al flujo aéreo. En la EPOC grave se presentan signos más llamativos y persistentes. Los más característicos son roncus, insuflación del tórax, cianosis central, acropaquia, hepatomegalia, edemas o pérdida de peso.
Las pruebas complementarias útiles en el diagnóstico de la EPOC son las siguientes (tabla 1):
Pruebas funcionales respiratorias
Espirometría forzada. Es imprescindible para el diagnóstico y la valoración de la gravedad de la EPOC. Permite detectar la alteración ventilatoria incluso en sus fases iniciales. También ayuda a estimar la respuesta al tratamiento. El FEV1 es el mejor predictor de la expectativa de vida, de la tolerancia al ejercicio y del riesgo operatorio. Se considera que existe obstrucción al flujo aéreo cuando el FEV1 < 80% del valor teórico o de referencia y la relación FEV1/FVC < 70%. La prueba broncodilatadora es necesaria para establecer el diagnóstico y debe realizarse siempre, junto a la espirometría forzada, en el estudio inicial del enfermo. Se estima que es positiva cuando el FEV1 aumenta más de un 12% y, en términos absolutos, más de 200 ml.
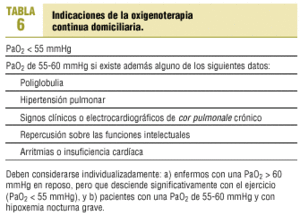
Gasometría arterial. No debe establecerse en todos los pacientes con EPOC. Está indicada en las formas moderadas o graves para valorar la existencia de una insuficiencia respiratoria crónica y para indicar y controlar la oxigenoterapia continua domiciliaria (tabla 2).
Determinación de los volúmenes pulmonares estáticos (pletismografía o técnicas de dilución con helio). Puede estar indicada en los pacientes con una EPOC moderada o grave. Permite analizar el componente restrictivo en los enfermos con una disminución de la FVC y valorar así el grado de atrapamiento aéreo.
Test de difusión o de transferencia del monóxido de carbono. Sirve para valorar la gravedad del enfisema pulmonar.
Otras pruebas funcionales respiratorias. Pruebas funcionales más específicas, que pueden estar indicadas puntualmente en ciertos enfermos en algún momento de su evolución, son el test de la marcha de 6 o 12 minutos, la oximetría nocturna, la polisomnografía, la ergometría respiratoria y la determinación de la distensibilidad pulmonar.
Otras técnicas diagnósticas
Radiografía de tórax. Es imprescindible en el estudio inicial, para realizar el diagnóstico diferencial y para descartar la presencia de posibles complicaciones.
Tomografía axial computarizada. No es una exploración de rutina. Es útil, entre otros motivos, para el estudio del enfisema y en el diagnóstico de las bronquiectasias y del carcinoma broncogénico, por lo que ocasionalmente puede estar indicada.
Determinación de alfa-1-antitripsina sérica. En todo paciente con una EPOC debe realizarse esta determinación, al menos una vez, por su valor pronóstico, por la posibilidad de instaurar un tratamiento sustitutivo y por la importancia del estudio familiar y, en su caso, los beneficios derivados del consejo genético.
Otras pruebas. En la valoración de la EPOC pueden ser necesarias, en algún momento de la evolución, algunas otras pruebas complementarias, como análisis de sangre y orina, electrocardiograma (ECG), ecocardiograma y estudios del esputo o de la secreción respiratoria, etc.
Clasificación
La obstrucción al flujo aéreo es la alteración dominante en la EPOC, por lo que la medida del FEV1, expresada en porcentaje del valor teórico o de referencia, es el mejor indicador de la gravedad de la enfermedad. En consecuencia, la clasificación de la EPOC que se propone es la siguiente:
EPOC leve: FEV1 de un 60-80% del valor teórico.
EPOC moderada: FEV1 de un 40-59% del valor teórico.
EPOC grave: FEV1 < 40% del valor teórico.
No obstante, la graduación de la EPOC basada exclusivamente en criterios espirométricos tiene limitaciones. Es conveniente tener en cuenta otros aspectos, como la alteración del intercambio gaseoso, la percepción de los síntomas, la capacidad de ejercicio, el estado nutricional, la frecuencia de las agudizaciones, el número de ingresos hospitalarios y el volumen de la expectoración.
Agudizaciones
Las agudizaciones son el principal motivo de consulta al médico de atención primaria y a los servicios de urgencias, así como de ingreso hospitalario en los pacientes con EPOC. La mortalidad de los enfermos ingresados por una agudización es del 14%.
La infección respiratoria es la causa de agudización más frecuente (alrededor del 60% de los casos) Los microorganismos más habitualmente responsables son las bacterias (60-70%), como Haemophilus influenzae, Streptococcus pneumoniae y Moraxella catarrhalis (por orden de importancia), y los virus (30-40%). Sin embargo, las agudizaciones también pueden producirse por otros motivos (alrededor de un 40% de los casos), como hiperrespuesta bronquial, insuficiencia cardíaca, tromboembolismo pulmonar, etc.
Las manifestaciones clínicas de las agudizaciones infecciosas de la EPOC son el incremento de la tos y de la expectoración, que puede ser purulenta, y el aumento de la disnea. Aún no existe evidencia suficiente como para relacionar las agudizaciones de la EPOC con la pérdida persistente de función pulmonar (FEV1).
Complicaciones
En la evolución de la EPOC y en sus estadios avanzados pueden presentarse, además de agudizaciones, otras complicaciones, como la insuficiencia respiratoria crónica y el cor pulmonale.
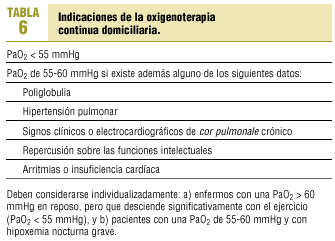
La insuficiencia respiratoria crónica se define por la existencia de una hipoxemia arterial mantenida (PaO2 < 60 mmHg), con o sin retención de CO2 (PaCO2 > 45 mmHg), a pesar de realizarse un tratamiento correcto. Suele presentarse de forma insidiosa y agravarse durante el sueño y determinar un deterioro de las funciones intelectuales.
El cor pulmonale se debe al efecto de la hipoxemia sobre la circulación pulmonar (hipertensión pulmonar). Cursa con las manifestaciones clínicas propias de la insuficiencia cardíaca derecha.
Pronóstico
Los factores que empeoran el pronóstico de la EPOC son los siguientes:
Persistencia del hábito tabáquico.
Presencia de hipoxemia o de hipercapnia.
Existencia de hipertensión pulmonar y cor pulmonale.
Edad avanzada.
Malnutrición.
Episodios frecuentes de agudización.
Comorbilidad.
El parámetro que mejor predice el pronóstico de la EPOC es el FEV1. Cuanto menor sea éste o mayor su descenso anual, peor es el pronóstico. Las dos únicas medidas capaces de mejorar el pronóstico de la EPOC y aumentar su supervivencia son el abandono del tabaco y, cuando está indicada, la oxigenoterapia continua domiciliaria.
Tratamiento
Los objetivos del tratamiento de la EPOC se centran en mejorar los síntomas y en aumentar la supervivencia (tabla 3). Los pilares básicos del tratamiento son los siguientes:
Abandono del tabaco
Abandonar el hábito tabáquico debe ser la primera y más importante medida terapéutica en todos los pacientes con EPOC. Al dejar de fumar se reduce la tos y disminuye la expectoración. En algunos casos el FEV1 mejora mínimamente y, en general, suele frenarse la pérdida de función pulmonar que se asocia con la persistencia del tabaquismo. También mejora la supervivencia a largo plazo.
El primer paso en la deshabituación consiste en explicar al enfermo los efectos nocivos del tabaco y los beneficios que se obtienen al abandonarlo. Debe proporcionarse, además, un consejo decidido para que deje de fumar. Aproximadamente un 10% de los pacientes consigue suprimir el tabaco de forma definitiva en este primer escalón. Si falla, debe ponerse en marcha una segunda etapa de ayuda más enérgica. Ésta incluye el tratamiento farmacológico, la terapia sustitutiva con nicotina y las intervenciones conductuales. El éxito global de estos programas se estima en un 30% a largo plazo. El apoyo con material impreso aumenta la eficacia del consejo antitabaco.
Tratamiento farmacológico
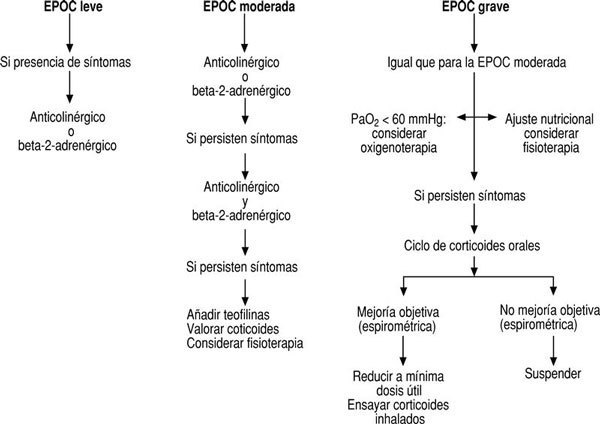
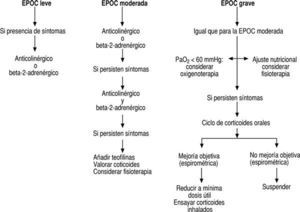
La elección de los fármacos a utilizar debe hacerse en función de la gravedad de la enfermedad y ha de individualizarse según la tolerancia y la respuesta de cada paciente. En la figura 1 se hace una propuesta para el tratamiento escalonado de la EPOC en fase estable.
FIGURA 1:Propuesta para el tratamiento escalonado de la enfermedad pulmonar obstructiva cró-nica (EPOC) en fase estable. En cualquiera de las fases o antes de pasar a otra de mayor gravedad hay que dar el pertinente consejo antitabaco, revisar la técnica de inhalación y valorar la adhesión al tratamiento. En todos los casos debe evitarse la exposición a humos y gases, indicar anualmente la vacuna anti-gripal y prescribir la vacuna antineumocócica.
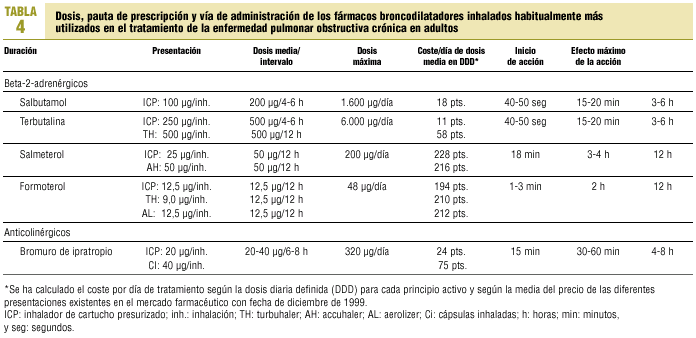
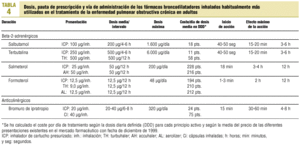
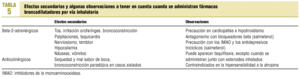
Broncodilatadores. Habitualmente mejoran los síntomas, aunque no siempre producen cambios en los valores espirométricos o éstos son de escasa magnitud. La vía de elección para administrarlos es la inhalatoria (tablas 4 y 5).
1. Beta-2-adrenérgicos:
De acción corta. Se recomienda su uso a demanda (medicación de rescate) cuando aparecen o aumentan los síntomas en la EPOC estable y en las agudizaciones.
De acción prolongada. Se aconseja su utilización de forma pautada cuando predominan los síntomas nocturnos, cuando quiere reducirse el número diario de inhalaciones y siempre que se precise aliviar los síntomas de forma continuada.
2. Anticolinérgicos. Tienen un efecto broncodilatador comparable o incluso superior al de los agentes beta-2-agonistas de acción corta y su margen de seguridad es mayor. Cuando se utilizan conjuntamente con los agentes betaadrenérgicos su acción broncodilatadora es aditiva. Están indicados en el tratamiento de mantenimiento de los pacientes con EPOC estable sintomática.
3. Metilxantinas. Tienen un poder broncodilatador ligeramente menor y sus efectos secundarios son más frecuentes y, en ocasiones, importantes. Su administración debe reservarse para conseguir una mayor potencia broncodilatadora cuando se emplean conjuntamente con anticolinérgicos y beta-2-agonistas.
Corticoides. Su uso en la EPOC no está bien definido. Pueden indicarse por vía oral en la EPOC grave, así como en las agudizaciones. Alrededor del 10% de los pacientes con EPOC en fase estable mejora su función pulmonar después de un tratamiento con esteroides orales. Dado que no existe unanimidad en los criterios para seleccionar a estos pacientes, puede valorarse el efecto de un ciclo de tratamiento de 2 semanas de duración, con 30 mg/día de prednisona oral (fig.1). La continuidad terapéutica, a las mínimas dosis, dependerá de que se presente una clara mejoría espirométrica.
El tratamiento de las agudizaciones con corticoides orales es beneficioso en la mayoría de los casos, por lo que debe considerarse su administración a la dosis de 0,5 mg/kg de peso durante 7-15 días.
En los pacientes con EPOC grave existen estudios que sugieren que los corticoides inhalados consiguen mejorar la calidad de vida, reducir las agudizaciones graves y aumentar algunos parámetros de función respiratoria. Por ello, podría recomendarse su uso, en la EPOC grave, cuando la pérdida espirométrica sea rápida o en los enfermos que responden a los corticoides orales con una mejoría de los síntomas o con un incremento significativo de la tolerancia al ejercicio. Los corticoides inhalados no están justificados en los pacientes con EPOC leve, sin signos de atopia, con una prueba broncodilatadora negativa o que no han respondido a los corticoides orales. El mantenimiento de la corticoterapia inhalada requiere una evaluación objetiva periódica del enfermo.
Mucolíticos, estimulantes respiratorios y antioxidantes. No hay suficientes datos como para recomendar el empleo regular de estas sustancias en la EPOC. En algunos estudios se sugiere que el tratamiento regular con N-acetilcisteína podría disminuir el número de agudizaciones.
Antibióticos. La antibioticoterapia no está justificada en todas las agudizaciones de la EPOC. El uso de antibióticos debe decidirse en relación con la presencia de alguno de los 3 síntomas que indican la existencia de una agudización infecciosa de naturaleza bacteriana: incremento de la disnea, aumento del volumen de la expectoración y purulencia del esputo. Si los 3 síntomas están presentes, debe administrarse un antibiótico. Si sólo se observan 1 o 2 síntomas, la indicación debe valorarse individualmente. En todo caso, la agudización de una EPOC grave siempre debe tratarse con antibióticos por el riesgo que comportaría un fracaso terapéutico.
En la elección del antibiótico hay que tener en cuenta las características de la enfermedad de base y, sobre todo, el FEV1, pues los pacientes con un FEV1 < 50% tienen mayores probabilidades de experimentar una agudización bacteriana y de que ésta sea debida a gérmenes gramnegativos, como Haemophilus influenzae o Pseudomonas aeruginosa. La amoxicilina puede ser útil, pero ante la creciente aparición de cepas resistentes debe considerarse el empleo de otros betalactámicos (amoxicilina/clavulánico, ampicilina/sulbactam), cefalosporinas orales (cefuroxima, cefixima), nuevos macrólidos (azitromicina o claritromicina) o nuevas quinolonas (levofloxacino o moxifloxacino). En los pacientes con EPOC y bronquiectasias (generalmente en estadios más avanzados de la enfermedad) puede ser de interés seleccionar un antibiótico oral con acción frente a Pseudomonas, como ciprofloxacino.
Vacunación. La vacuna antigripal debe administrarse anualmente a todos los pacientes con EPOC. También se recomienda la vacuna antineumocócica. Para esta última se considerará la revacunación transcurridos 7-8 años.
Oxigenoterapia
La oxigenoterapia continua domiciliaria mejora la supervivencia a largo plazo del enfermo con hipoxemia. Sus indicaciones se reseñan en la tabla 6. El oxígeno debe administrarse, como mínimo, durante 15 horas al día, incluyendo necesariamente el período de sueño.
Ventilación mecánica no invasiva
La ventilación mecánica no invasiva, a través de máscaras nasales o faciales, permite el reposo de los músculos respiratorios y determina una mejoría del intercambio de gases. Según los datos actualmente disponibles la ventilación mecánica no invasiva podría utilizarse en el tratamiento hospitalario de las agudizaciones graves de la EPOC que cursen con insuficiencia respiratoria hipercápnica. Sin embargo, actualmente no puede recomendarse la aplicación continuada o domiciliaria de este procedimiento terapéutico.
Rehabilitación
Los programas multidisciplinarios, que incluyen la fisioterapia, el entrenamiento muscular, el tratamiento nutricional, la psicoterapia y la educación sanitaria, pueden mejorar la capacidad de ejercicio y la calidad de vida de los pacientes con EPOC.
No se conoce el perfil que define al enfermo que debe entrar en un programa de rehabilitación pulmonar. Son candidatos prioritarios los pacientes con una alteración moderada o grave en fase estable y que, a pesar de un tratamiento farmacológico adecuado, presentan:
Síntomas respiratorios importantes.
Visitas reiteradas a urgencias o ingresos hospitalarios frecuentes.
Limitación para realizar las actividades habituales de la vida diaria.
Deterioro importante en su calidad de vida.
Actitud positiva y colaboradora.
En la EPOC grave la eficacia de la rehabilitación pulmonar es menor.
Tratamiento quirúrgico
La extirpación de quistes o bullas pulmonares de gran tamaño puede mejorar la función respiratoria y la tolerancia al ejercicio. Las técnicas videotoracoscópicas actualmente en uso permiten que las resecciones se lleven a cabo de forma menos cruenta. El trasplante pulmonar puede ser un tratamiento útil en algunos pacientes con EPOC grave, menores de 65 años y no fumadores. La cirugía de reducción de volumen puede ser una alternativa terapéutica para algunos casos de enfisema grave.
Tratamiento de las agudizaciones
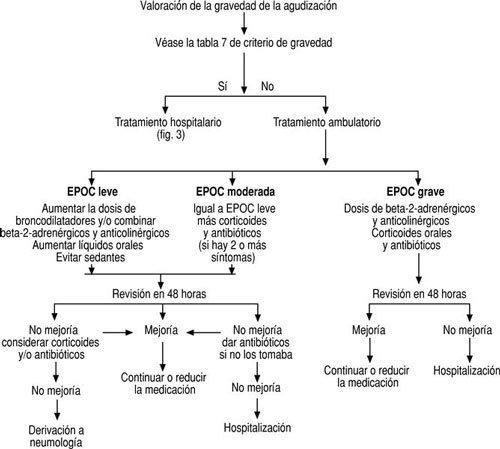
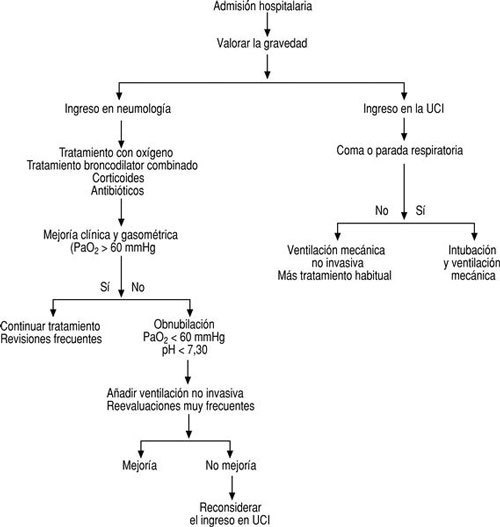
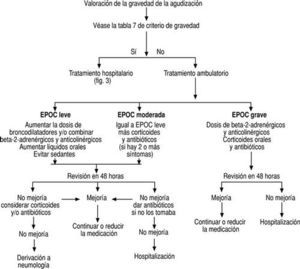
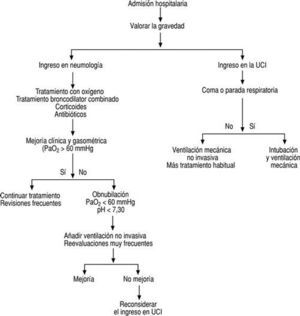
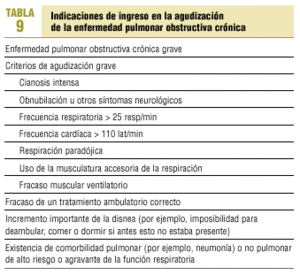
El tratamiento de las agudizaciones de la EPOC debe establecerse tras determinar su gravedad (tabla 7), valorar los factores de riesgo del enfermo (tabla 8) y decidir si existen o no criterios de ingreso hospitalario (tabla 9), de acuerdo con el esquema terapéutico que se resume en las figuras 2 y 3.
FIGURA 2:Manejo de las agudizaciones de la enfermedad pulmonar obstructiva crónica (EPOC): derivación hospitalaria y tratamiento ambulatorio. En todos los casos debe revisarse el cumplimiento del tratamiento, confirmar la abstinencia tabáquica y valorar la técnica de inhalación.
FIGURA 3:Tratamiento hospitalario de las agudizaciones de la enfermedad pulmonar obstructiva crónica (EPOC). Si la derivación al servicio de urgencias del hospital no puede ser inmediata, debe iniciarse un tratamiento con oxígeno al 24% con mascarilla, beta-2-adrenérgicos de acción corta inhalada con cámara (2-3 pulsaciones cada 3-4 minutos hasta un máximo de 25-30 pulsaciones) o nebulizados (1 ml de salbutamol para solu-ción en 4 ml de suero fisiológico, nebulizado con un un flujo de oxígeno de 6-8 l/min; esta dosis puede repetirse cada 2-4 horas si fuera necesario). Además, deben administrarse corticoides por vía oral o parenteral.
Propuesta de organización para el manejo de la EPOC
Cuando se sospeche que un paciente puede presentar EPOC (fumador crónico con síntomas o signos típicos), el diagnóstico debe confirmarse mediante una espirometría forzada, que debe realizarse obligadamente en la evaluación inicial de todo enfermo. Esta prueba permitirá, además, determinar la gravedad del proceso y clasificar la enfermedad. La espirometría debe reunir los criterios de calidad establecidos por la Sociedad Española de Neumología y Cirugía Torácica (SEPAR).
Las actividades iniciales a realizar ante un paciente con sospecha de EPOC son, por tanto, las siguientes:
Valoración clínica: síntomas, signos, tabaquismo, comorbilidad, agudizaciones, ingresos hospitalarios, efectos secundarios e interacciones del tratamiento, estado nutricional, etcétera.
Espirometría forzada y test de broncodilatación.
Valoración de otras exploraciones: radiografía de tórax, gasometría arterial, determinación de alfa-1-antitripsina sérica (caso de no tener una determinación previa), análisis de sangre y orina, ECG, etc.
Plan de tratamiento inicial.
Educación sanitaria: información sobre la enfermedad, técnica de inhalación, consejo antitabaco, dieta y ejercicio, vacunaciones antigripal y antineumocócica.
Estimación de la calidad de vida.
Valoración de los aspectos familiares y psicosociales.
En las visitas de seguimiento se debe analizar la evolución de la enfermedad, solicitar las pruebas complementarias pertinentes, evaluar el tratamiento y las vacunaciones y reforzar la educación sanitaria. En concreto, las actividades de seguimiento deben ser, por tanto, las siguientes:
Valoración clínica: síntomas y signos, posibles complicaciones, efectos secundarios del tratamiento, agudizaciones, etc.
Valoración de nuevas exploraciones complementarias.
Valoración del cumplimiento terapéutico: adhesión a la pauta de tratamiento, técnica de inhalación.
Educación sanitaria: refuerzo del consejo antitabaco, dieta, ejercicio físico, sueño, etc.
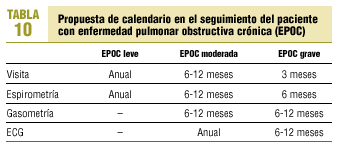
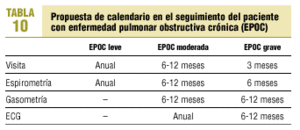
La frecuencia de las visitas en el seguimiento de un paciente con EPOC estable y la estrategia del estudio en cada visita probablemente deben variar en relación con el área de salud o centro hospitalario de que se trate. Sin embargo, a título meramente orientativo, se propone el calendario de seguimiento que se señala en la tabla 10.
La gasometría arterial es imprescindible en el manejo de la insuficiencia respiratoria aguda. También es necesaria para el diagnóstico de la insuficiencia respiratoria crónica, así como para indicar y controlar la oxigenoterapia continua domiciliaria (tabla 2).
La pulsioximetría es útil en las agudizaciones y en la detección de la hipoxemia del ejercicio (pruebas de esfuerzo). También puede emplearse en el seguimiento de la insuficiencia respiratoria crónica.
La radiografía de tórax debe realizarse en las visitas de seguimiento cuando se crea que es necesario valorar la existencia de posibles complicaciones (neumonía, neumotórax, etc.) o de enfermedades asociadas (cáncer de pulmón, insuficiencia cardíaca, cor pulmonale, etc.).
El hemograma sirve para detectar una posible poliglobulia secundaria hipóxica. La bioquímica sérica es útil para evaluar el estado nutricional del enfermo.
El ecocardiograma permite confirmar la existencia de un cor pulmonale crónico con hipertensión pulmonar o de una insuficiencia cardíaca.
Cooperación entre atención primaria y neumología
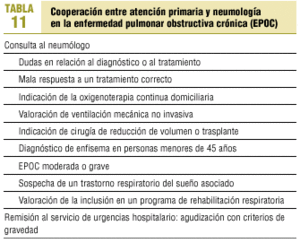
El cuidado y manejo clínico del paciente con EPOC es una responsabilidad compartida entre atención primaria y neumología. Una buena comunicación y una coordinación eficaz entre estos dos niveles asistenciales son premisas esenciales para conseguir la mejor atención y el más adecuado seguimiento de estos enfermos.
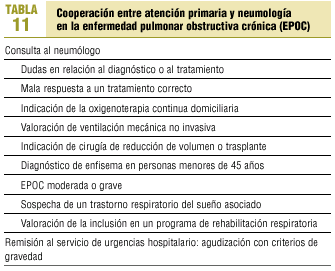
La coordinación de la atención médica al paciente con EPOC debe tener en cuenta las características de cada enfermo y la formación y experiencia de los distintos equipos asistenciales. Debe estimularse la creación de vías de comunicación e interconsulta eficaces y útiles (tabla 11). Sólo así será posible alcanzar un adecuado control del paciente con EPOC (tabla 12). En todo caso, la opinión del especialista en neumología puede ser una ayuda en cualquier estadio de la enfermedad.
Correspondencia: Dr. José Luis Álvarez-Sala. Servicio de Neumología. Hospital Clínico San Carlos. Pza. Cristo Rey, s/n. 28040 Madrid. Correo electrónico: jlasw@separ.es
Bibliografía general
Anthonisen NR, Manfreda J, Warren CPW, Hershfield ES, Harding GKM, Nelson NA. Antibiotic therapy in exacerbations of chronic obstructive pulmonary disease. Ann Intern Med 1987; 106: 196-204.
Balter MS, Hyland RH, Low DE, Renzi PM, Brade AC, Cole PJ. Recommendations on the management of chronic bronchitis. A practical guide for canadian physicians. Can Med Ass J 1994; 151 (Supl): 7-23.
British Thoracic Society. Guidelines for the management of chronic obstructive pulmonary disease. Thorax 1997; 52 (Supl 5): 1-28.
Buist AS, Calverley PMA. COPD: current concepts and future prospects. Eur Respir Rev 1996; 6: 249-294.
Celli BR, Snider GL, Heffner J, Tiep B, Ziment I, Make B et al. Standards for the diagnosis and care of patients with chronic obstructive pulmonary disease. Am J Respir Crit Care Med 1995; 152: 77-120.
De Lucas P, Güell Rous R, Sobradillo Peña V, Jiménez Ruiz CA, Sangenis Pulido M, Montemayor Rubio T et al. Normativa sobre la rehabilitación respiratoria. Arch Bronconeumol 2000; 36: 257-274.
Doll R, Peto R. Mortality in relation to smoking: 20 years of observation on male British doctors. BMJ 1976; 2: 1525-1536.
Fletcher C, Peto R, Tinker C. The natural history of chronic bronchitis and emphysema. Oxford: Oxford University Press, 1976.
Grupo Respiratorio de semFYC. EPOC. En: Programas básicos de salud. Programa del adulto. Barcelona: Doyma, 1999.
Miravitlles M, Espinosa C, Fernández-Laso E, Martos JA, Maldonado JA, Gallego M and Study Group of Bacterial Infection in COPD. Relationship between bacterial flora in sputum and functional impairment in patients with acute exacerbations of COPD. Chest 1999; 116: 40-46.
Monsó E, Ruiz J, Rosell A, Monterola J, Fiz J, Morera J et al. Bacterial infection in chronic obstructive pulmonary disease. A study of stable and exacerbated outpatients using the protected specimen brush. Am Respir J Crit Care Med 1995; 152: 1316-1320.
Montemayor Rubio T, Alfajeme Mediavilla I, Escudero Bueno C, Morera Prat J, Sánchez Agudo L. Normativa sobre diagnóstico y tratamiento de la enfermedad pulmonar obstructiva crónica. Arch Bronconeumol 1996; 32: 285-301.
Sanchis Aldás J, Casan Clarà P, Castillo Gómez J, González Mangado N, Palenciano Ballesteros L, Roca Torrent J. Normativa para la práctica de la espirometría forzada. Arch Bronconeumol 1989; 25: 132-142.
Siafakas NM, Vermeire P, Pride NB, Paoletti P, Gibson J, Howard P et al. ERS consensus statement. Optimal assessment and management of chronic obstructive pulmonary disease (COPD). A consensus statement of the European Respiratory Society (ERS). Eur Respir J 1995; 8: 1398-1420.
Sobradillo V, Miravitlles M, Jiménez CA, Gabriel R, Viejo JL, Masa JF et al. Estudio IBERPOC en España: prevalencia de síntomas respiratorios habituales y de limitación crónica al flujo aéreo. Arch Bronconeumol 1999; 35: 159-166.
Vidal Pla R, Álvarez-Sala Walther JL, García Sánchez JE, Masa Jiménez JF, Miravitlles Fernández M, Molina París J et al. EPOC. Clasificación y estrategias. Conclusiones de un grupo de trabajo multidisciplinar. Barcelona: Edipharma, 1997.