Valorar si un programa formativo ofrecido por médicos de familia en el currículum oficial de medicina sobre principios y estrategias para ayudar a los pacientes a cambiar conductas de riesgo (APCCR) produce cambios en sus percepciones, opiniones y actitudes con relación a este tipo de intervenciones.
DiseñoEstudio cuasiexperimental antes-después.
EmplazamientoUna facultad de medicina.
ParticipantesTodos los alumnos de 4.o curso de medicina (n=110).
IntervencionesFormación experiencial sobre estrategias comunicativas para APCCR.
MedicionesOpiniones y percepciones evaluadas antes y después del curso mediante cuestionario ad hoc.
ResultadosTras el curso, los estudiantes (n=103) cambiaron sus ideas sobre la motivación como factor «interno» (15, 13%) a «interno-externo» (71, 61%) (p=0,003), reforzando sus opiniones sobre la capacidad del médico para APCCR (alta: 72, 62%; baja: 10, 12%; p=0,008). Los alumnos se consideraron más capaces de respetar la autonomía de los pacientes cuando estos toman decisiones o siguen conductas consideradas perjudiciales (fácil: 58, 50%; difícil: 28, 24%; p=0,001) e incrementaron su percepción sobre su capacidad para afrontar este tipo de entrevistas (83, 72% vs. 1, 1%; p<0,001).
ConclusionesEsta formación parece contribuir a crear en estudiantes percepciones y actitudes positivas relacionadas con aspectos claves a la hora de afrontar una entrevista para APCCR, lo cual supone un aspecto preliminar clave para implementar este tipo de estrategias.
To evaluate whether a training program offered by family physicians in the official medical curriculum on principles and strategies to help patients change risk behaviours (HPCRB), produces changes in perceptions, opinions, and attitudes regarding this type of intervention.
DesignQuasi-experimental before-after study.
SettingA School of Medicine.
ParticipantsAll students in their 4th year (n=110).
InterventionsExperiential training course on communicative strategies for HPCRB.
MeasurementsOpinions and perceptions were evaluated before and after the course using an ad hoc survey.
ResultsAfter the course, students (n=103) changed their ideas about motivation as an ‘internal’ (15, 13%) to ‘internal-external’ factor (71, 61%) (P=.003), reinforcing their opinions about the clinician's ability for HPCRB (high: 72, 62%; low: 10, 12%; P=.008). They considered themselves more capable to respect patient autonomy when they make decisions or follow harmful behaviours (easy: 58, 50%; difficult: 28, 24%; P=.001), and increased their perception of their ability to cope with this type of interview (83, 72% vs. 1, 1%; P<.001).
ConclusionsThis training course seems to contribute to creating positive perceptions and attitudes in students, as regards key aspects when conducting an interview for HPCRB. This is a key preliminary aspect to implement this type of strategy.
Las conductas de riesgo repercuten en la morbimortalidad y en el gasto sanitario1; por ello son cada vez más los sistemas sanitarios que centran sus reformas en la promoción de la salud y en enfoques de tipo preventivo1,2. En esta misión, los profesionales de medicina desempeñan un papel clave3, y los médicos de familia están particularmente bien situados para motivar a los pacientes sobre el cambio de conductas relacionadas con la salud debido a sus frecuentes contactos. El médico de familia puede conseguir resultados positivos en muchos comportamientos relacionados con la salud y cambiar hábitos como beber alcohol, fumar, dieta y ejercicio4-7. Muchas de las técnicas para cambiar conductas teóricamente efectivas (fijar objetivos, estrategias motivacionales) son útiles incluso en consultas médicas cortas4,7-9. Estas técnicas se basan en teorías que describen determinantes de la conducta relacionados con la salud, sus relaciones entre sí, y asociaciones entre conductas y resultados de salud10. Sin embargo, aunque responsables de política sanitaria e investigadores han destacado la responsabilidad y la eficacia de los médicos para abordar conductas poco saludables, la evidencia muestra que esto no se está aplicando como sería deseable11. La actitud que muchos médicos de familia tienen respecto a su papel en la discusión sobre cambios de conducta no favorece este tipo de intervenciones. A pesar de estar bien posicionados para impartir conocimientos y asesoramiento, con frecuencia los médicos no se esfuerzan en trabajar con los pacientes estos cambios12,13. Muchos médicos de familia no confían en facilitar el cambio de comportamiento a sus pacientes, porque les consume tiempo, es difícil, y les resulta poco gratificante14,15. A menudo los médicos tienen la idea de que abordar estos temas puede afectar su relación con los pacientes, además de falta de seguridad sobre la efectividad de las estrategias, y carencia de habilidades como consecuencia de una ausencia de formación13,16. Se hace necesaria una formación que prepare a los futuros médicos en esta tarea17, y así, se ha incorporado una formación específica en entrevista motivacional en muchos programas de comunicación clínica de numerosas escuelas de medicina18. Algunos estudios han evaluado la eficacia de este tipo de enseñanza a estudiantes, planteada por regla general en grupos pequeños, con breves charlas didácticas, actividades interactivas, práctica con role-play y pacientes simulados, que han demostrado mejoras no solo en la confianza y el conocimiento, sino también en sus habilidades18,19.
En nuestro contexto, sin embargo, aún son escasas las experiencias docentes con estudiantes de medicina publicadas que valoren la eficacia de programas educativos para ayudar a cambiar conductas. El objetivo de este estudio es presentar una propuesta de un programa educativo en entrevista motivacional de características docentes experienciales para incluir en el currículum de los estudios de medicina y valorar a la vez el impacto inicial que esta enseñanza tiene en la importancia otorgada a esta formación, utilidad práctica y percepción de los estudiantes sobre sus capacidades y habilidades para ayudar a los pacientes a cambiar conductas. Este abordaje representa un paso preliminar para considerar el impacto real que este tipo de programas educativos tiene en la interacción de los futuros médicos con sus pacientes.
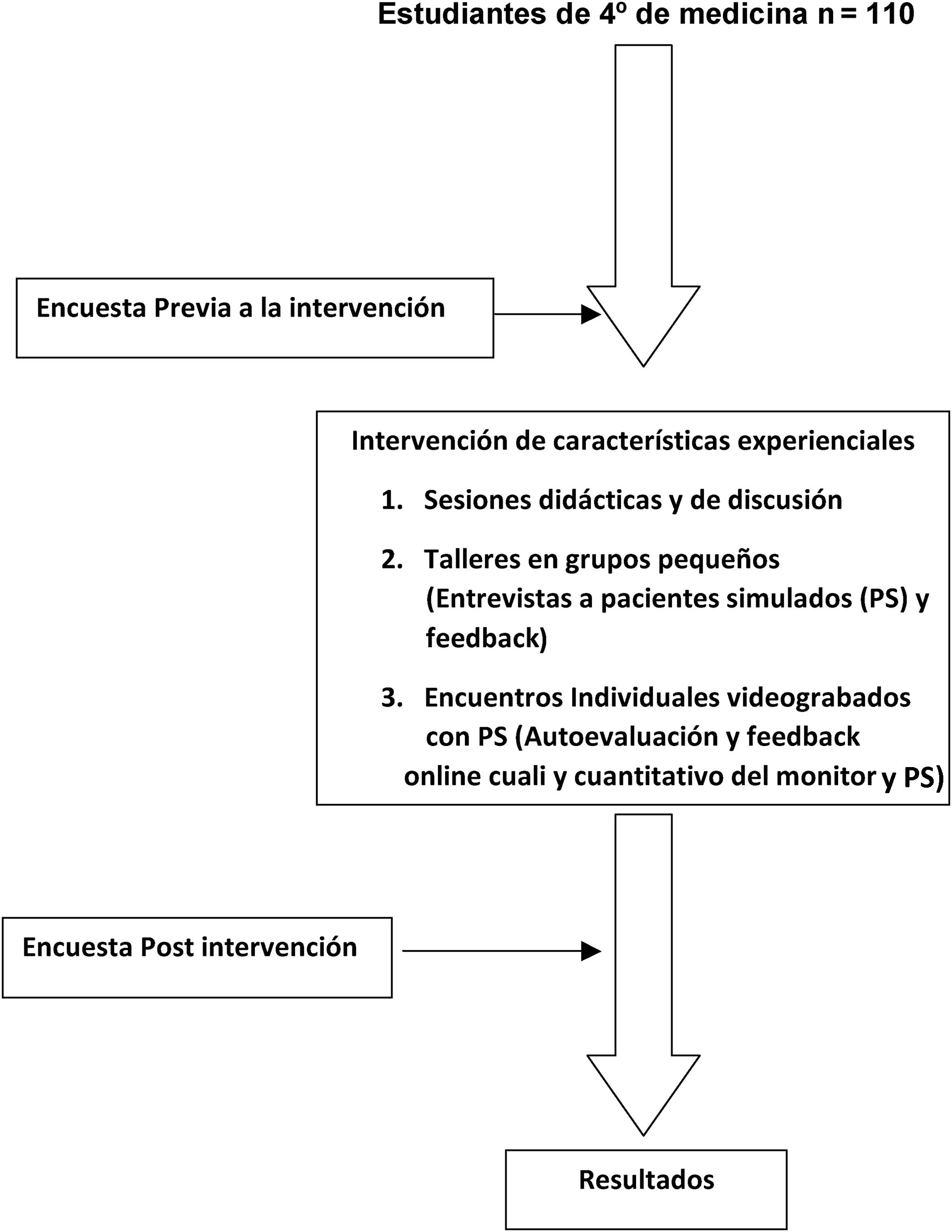
MétodosEstudio cuasiexperimental «antes-después», sin grupo externo de control ni aleatorización de sujetos, de una intervención educativa implantada en una Facultad de Medicina y aplicada a una cohorte completa de 110 alumnos (4.o año).
El curso «Habilidades para cambiar conductas» se inscribe en el contexto de la formación de los estudiantes en atención primaria y «entrevista centrada en el paciente»20 y es obligatorio para todos los alumnos de 4.o año de la Facultad de Medicina de la Universidad Francisco de Vitoria (UFV).
Características educativas del cursoObjetivos1) Conocer los principios teóricos para cambiar conductas (estadios del cambio, entrevista motivacional, autoeficacia). 2) Describir y aplicar la estrategia «5As». 3) Evaluar el estadio de cambio, convicción y confianza. 4) Explorar actitudes de los pacientes, valores y sentimientos sobre comportamientos y cambio. 5) Responder empática y colaborativamente ante la ambivalencia. 6) Ajustar las recomendaciones y consejos a la disposición del paciente.
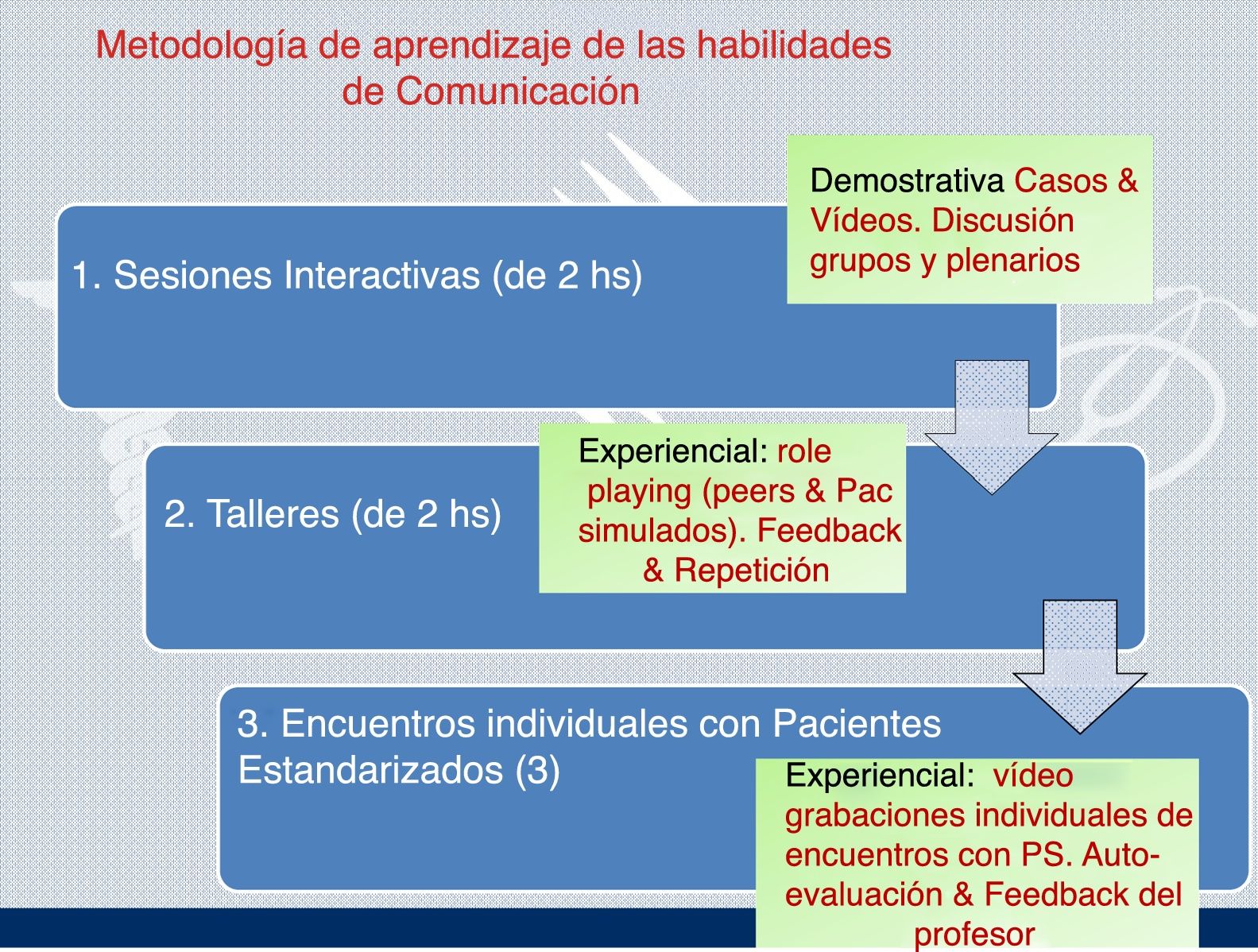
Actividades docentes (fig. 1)- a)
Sesiones didácticas y discusión en grupos pequeños (2 sesiones, 2h/sesión). Objetivo: conocer tres teorías sobre el cambio (estadios del cambio de Prochaska y DiClemente21; aprendizaje social de Bandura22 y entrevista motivacional de Miller y Rollnick23). Situaciones clínicas para identificar aspectos de las teorías con orientaciones prácticas. Trabajo en grupos pequeños. Puesta en común, discusión y aporte de evidencias. Propuesta con habilidades prácticas. Segunda sesión: presentación del modelo 5As24 integrando las habilidades procedentes de las teorías. Trabajo de habilidades claves de cada fase del modelo (anexo 1 del material suplementario). El conjunto de habilidades ofrece coherencia en la metodología docente y evaluativa.
- b)
Taller en grupos pequeños (15 alumnos/grupo) y role-play con paciente simulado (PS) (2h). Los alumnos entrevistaban a una PS mientras el resto observaba con la escala. Situaciones representadas: mujer joven fumadora (contemplativo), varón con consumo de alcohol excesivo y varón con sobrepeso (precontemplativos). Los PS fueron entrenados siguiendo directrices del Programa de PS de la Universidad25. Tras cada encuentro el alumno-entrevistador recibía feedback de compañeros, PS y facilitador.
- c)
Tercera actividad: encuentros individuales con PS. Todos los alumnos tuvieron dos encuentros con un PS videograbado con acceso on-line (centrosimulacion.ufv.es Learning Space/CAE Healthcare) para la autoevaluación cuanti-cualitativa de su entrevista. Tras ello el alumno recibía feedback cuanti-cualitativo del profesor.
Los cuestionarios para recoger la percepción del estudiante fueron diseñados por un médico de familia y profesor experto en el tema (RRM) y por un metodólogo (LPT) (validez aparente) y pilotados con 5 alumnos que ya realizaron el curso el año anterior. A consecuencia de este pilotaje se llevaron a cabo modificaciones en la redacción de las preguntas 1, 3 y 6. Los ítems incluían preguntas cerradas (3 o 6 categorías de respuesta) y abiertas. Las preguntas con 6 categorías se agruparon en dos categorías para el análisis (anexo 2 del material suplementario). El cuestionario fue autoadministrado a todos los estudiantes antes y después. Se realizó un análisis estadístico descriptivo e inferencial utilizando las pruebas Chi-cuadrado, Wilcoxon y McNemar para datos apareados mediante el programa estadístico SPSS, versión 17. El nivel de significación se estableció en p<0,05.
ResultadosEn el curso participaron todos los estudiantes matriculados en la asignatura de 4.o curso Métodos Clínicos II (n=110). Las edades oscilaban entre los 21 y 26 años (media: 21,7años); 69 estudiantes eran mujeres (59,5%). Se recibieron 103 encuestas apareadas (antes y después) (93,6%).
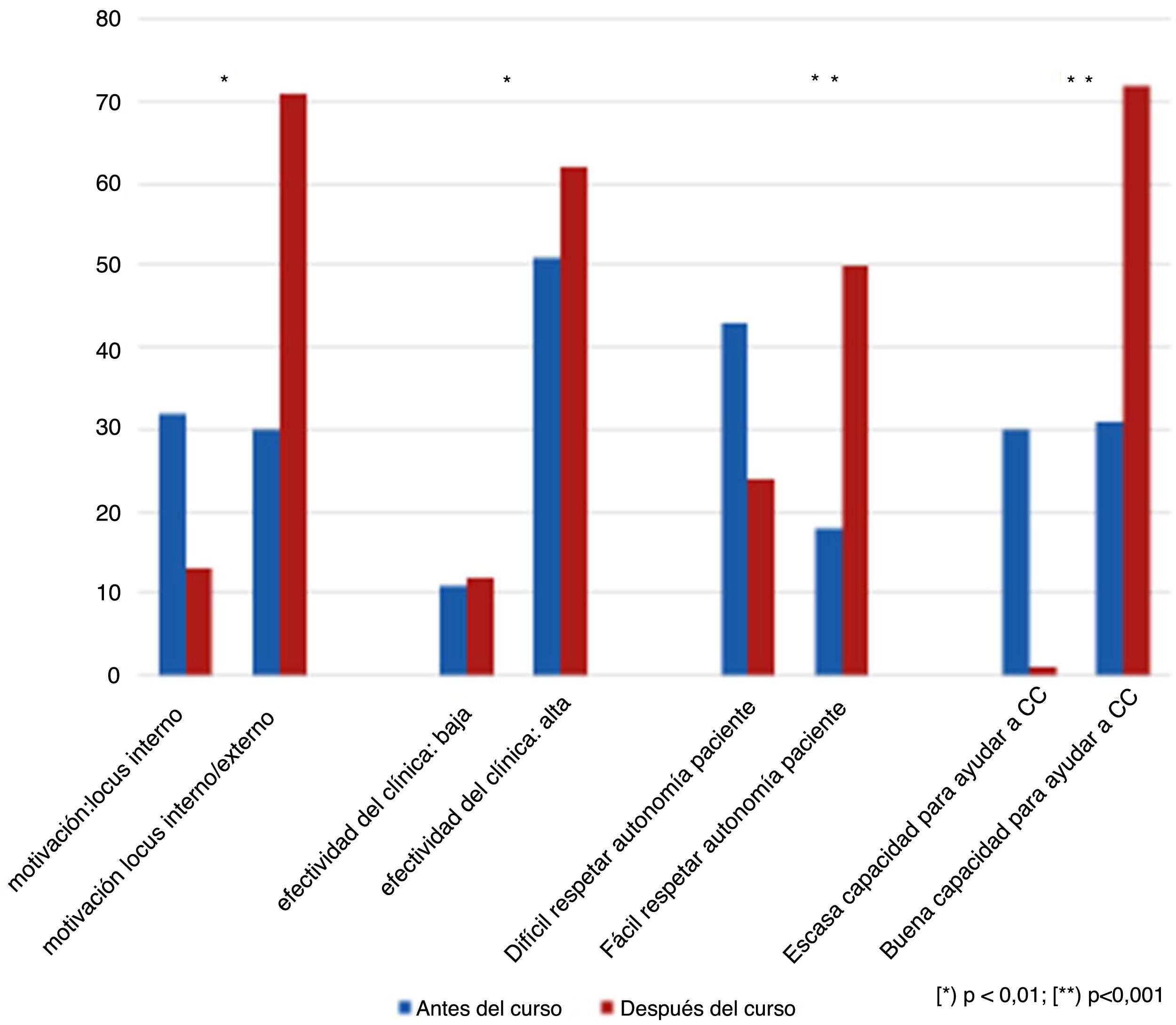
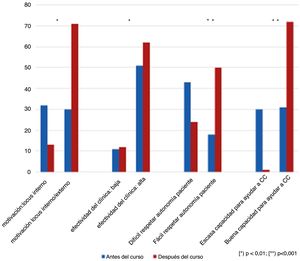
Antes de recibir la formación, un 32% (37) de los estudiantes consideraban que el origen de la motivación era predominantemente de «tipo interno»; solo el 30% (35) creía que dependía de aspectos tanto «internos como externos». Después del curso, los alumnos cambiaron de forma significativa esta percepción. Casi dos tercios de los alumnos (71; 61%) opinaron tras la intervención que el origen de la motivación para cambiar era una mezcla de factores internos y externos (p=0,003).
Aunque antes de recibir el curso una mayoría de alumnos creían que la capacidad de un médico para ayudar a sus pacientes a cambiar conductas de riesgo era «alta o más bien alta» (59; 51%) en lugar de «baja o más bien baja» (13; 11%), esta percepción después del curso aumentó significativamente («alta o más bien alta»: 72, 62%; «baja o más bien baja»: 10, 12%) (χ2: 3,56; p=0,008).
El curso ayudó a los alumnos a respetar la autonomía de los pacientes cuando toman decisiones o siguen conductas consideradas perjudiciales. Antes del curso, el 18% (21) de los alumnos pensaban que les resultaría «fácil», mientras que el 43% (50) consideraron «difícil» respetar esta autonomía sin enfrentarse a los pacientes. Tras el curso, los alumnos cambiaron esta percepción significativamente («fácil»: 58, 50%; «difícil»: 28; 24%) viéndose más capaces de respetar la autonomía del paciente (McNemar, p=0,001).
Las estrategias a poner en práctica para ayudar a cambiar conductas que más frecuentemente declararon los alumnos fueron:
Antes de la intervención: informar (sobre consecuencias, riesgos, riesgos y beneficios,…) (36); persuadir (17), e indagar/explorar (motivos, opiniones) (16).
Tras el curso el número de estrategias declaradas fue mayor, destacando como más frecuentes: indagar y explorar diferentes aspectos (ideas, razones, preocupaciones, motivos, barreras,…) (22); informar (sobre consecuencias, riesgos, riesgos y beneficios,…) (20); escuchar con empatía e interés (8), y promover reflexión (6).
Las conductas que más frecuentemente declararon tratar de evitar fueron:
Antes de la intervención: enfado, enfrentamiento o reproche (13); imponer, obligar, presionar mostrarse autoritario, coaccionar, amenazar (36).
Tras el curso: forzar, imponer, insistir, obligar (32); redireccionar o tratar de convencer (28).
Finalmente, antes de la intervención los alumnos tenían una percepción sobre su capacidad para afrontar este tipo de entrevistas dividida de forma muy similar entre «mala o mejorable» (35, 30%) y «buena o aceptable» (37, 31%). Tras el curso, un 72% (83) de los alumnos consideraban su capacitación como «buena o aceptable», y solo un 1% (1) «mala o mejorable» (McNemar: p<0,001).
La figura 2 resume gráficamente la evolución de las opiniones de los alumnos en los diferentes dominios explorados antes y después del curso.
DiscusiónLa investigación muestra una discordancia entre los objetivos de la atención sanitaria para dar prioridad al cambio de conductas relacionadas con la salud, la evidencia disponible sobre la efectividad de las estrategias, la práctica médica y la capacitación para realizarlo11-16. Muchos médicos de familia tienen poca confianza en el éxito a la hora de abordar estas cuestiones con los pacientes14,15. La falta de una formación adecuada en técnicas de comunicación específicas para motivar es un determinante mayor de estas actitudes negativas y de la dificultad de que se produzca un cambio de actitud15,16. El presente estudio muestra como un curso sobre habilidades comunicativas para ayudar a los pacientes a cambiar conductas, que incorpora diferentes aspectos teóricos y estrategias comunicativas prácticas, promueve en los estudiantes de medicina un reforzamiento y/o cambio en algunas concepciones y percepciones importantes para poder aplicar este tipo de intervenciones en una consulta, lo que representa el paso previo indispensable para el uso de las habilidades específicas.
Inicialmente los alumnos consideraban que en la práctica clínica este tipo de situaciones es habitual, requisito importante para valorar la idoneidad y aceptación de estas intervenciones como una responsabilidad propia del médico (parte de su competencia). Sin embargo, un aspecto también preliminar clave es la consideración que los alumnos tienen sobre el fenómeno de la motivación como algo fundamentalmente dependiente de un «locus de control interno» y así difícil de modificar desde fuera. Perspectivas de este tipo en estudiantes representan barreras difíciles de superar que dificultarían el que en su futuro profesional ellos se planteen llevar a cabo estas intervenciones, perpetuándose así actitudes de falta de confianza, tal y como la literatura confirma que existen26. El curso parece que les inclina a considerar la complejidad de la conducta motivadora como algo dependiente de factores tanto internos como externos, lo que les permite valorar la potencial eficacia de intervenciones médicas en este ámbito, justificando así una formación específica y fomentando su interés26,27. También en relación con esto se encuentra el que los alumnos tras el curso incrementen aún más su percepción sobre la capacidad que tiene el médico para ayudar a los pacientes a cambiar conductas, lo que reforzaría una visión útil y positiva en el mismo sentido del rol del profesional y de su capacidad para emplear estas habilidades eficientemente. En nuestra experiencia, la justificación ante el alumnado de programas docentes que pretendan ampliar los objetivos educativos tradicionales con innovación, en particular si esta se refiere a la inclusión de competencias relacionales y actitudinales, debe ser detalladamente considerada antes de su implementación. Argumentos como los anteriores, entre otros, presentados explícitamente junto con la evidencia disponible, pueden mejorar la aceptación del alumnado y su motivación para participar activamente en estas iniciativas, complejas y lastradas de dificultades organizativas, metodológicas y, particularmente, evaluativas28.
En la misma línea y ya considerando la propia capacitación alcanzada por los alumnos, tras el curso los estudiantes se consideran más capaces de poder respetar la autonomía de sus pacientes cuando estos deciden tomar decisiones consideradas por ellos perjudiciales (conductas de riesgo), y a la vez, sin embargo, más capacitados para ayudarles a abandonar estas conductas. Esta doble capacitación es muy interesante al conllevar tanto un incremento del respeto intrínseco al paciente como persona libre para elegir en función de sus circunstancias como una sensación de efectividad para ayudarles a cambiar en el marco de esa relación respetuosa. Esto representa el espíritu de la entrevista motivacional23, la cual es un tipo de entrevista centrada en el paciente que pretende ayudar a provocar la autorreflexión en el paciente sobre determinadas conductas desde el conocimiento de los determinantes personales del paciente, el respeto a sus dilemas y la ayuda para progresar a su propio ritmo, haciendo que sea el protagonista del cambio. Llama la atención como las habilidades que los alumnos describen tras el curso, para emplear en esta tarea, se modifiquen desde las que son meramente informativas y persuasivas —consideradas antes del mismo— a estrategias más exploratorias que suponen priorizar una indagación sobre las situaciones y preocupaciones del paciente acerca de su propia conducta y de los retos que le supone el cambio, para lo cual priorizan aspectos como la escucha activa y la empatía, que persiguen promover este tipo de reflexión.
Aunque el estudio se hace sobre la totalidad de alumnos matriculados en el curso con edades y una distribución de género similar a la de la mayoría de estudiantes de medicina del conjunto de España29, y el número de encuestas recibidas es alto, la muestra no deja de ser de conveniencia y la validez externa de estos resultados puede ser matizada. Finalmente se puede concluir que aunque el diseño de este estudio, de tipo cuasiexperimental antes-después, no permite obtener relaciones causales, el curso parece contribuir a establecer o reforzar en los alumnos percepciones positivas en relación con aspectos importantes a la hora de realizar intervenciones para ayudar a los pacientes a cambiar conductas. Entre ellas destacan, por una parte, un mayor respeto a la autonomía de los pacientes y, por otra, una mayor convicción y capacitación ante este tipo de intervenciones. La metodología educativa utilizada en el curso ha sido variada, predominando las actividades de tipo experiencial las cuales se consideran las más idóneas cuando se persigue que el alumno adquiera habilidades prácticas30. Queda pendiente un aspecto adicional complementario y necesario: explorar a partir de aquí si estos alumnos han adquirido las habilidades necesarias, lo cual precisa un análisis de las actuaciones de estos mismos estudiantes en los encuentros que lleven a cabo con pacientes simulados.
- •
Las intervenciones de los médicos de familia son de utilidad para ayudar a los pacientes a cambiar conductas, sin embargo, un gran número de ellos no las realizan o lo hacen de manera poco eficaz. La carencia de habilidades prácticas por falta de formación es uno de los inconvenientes principales. Son escasas las intervenciones educativas realizadas por médicos de familia con estudiantes y contextualizadas en atención primaria.
- •
Se describe un programa docente de características experienciales, impartido en el grado por médicos de familia a estudiantes, que se revela de utilidad para que los estudiantes:
- •
Perciban el cambio factible mediante una intervención adecuada por parte del médico.
- •
Adopten actitudes más centradas en el paciente en relación con un mayor respeto hacia su autonomía en estos temas.
- •
Perciban una mayor capacidad para afrontar entrevistas motivacionales, incrementando su confianza y su sensación de eficacia.
Ninguno.