Introducción
A pesar de la existencia de una vacuna eficaz y de los programas sistemáticos de vacunación aplicados en muchos países, el sarampión continúa siendo una causa importante de morbilidad y mortalidad en todo el mundo. En el año 1994 la Organización Panamericana de la Salud propuso la eliminación del sarampión en el hemisferio occidental para el año 2000. En 1998 la oficina regional para Europa de la Organización Mundial de la Salud aprobó el Plan Estratégico de Eliminación del Sarampión en la Región Europea1 y alcanzar la eliminación de éste en el año 2007. Siguiendo estas recomendaciones, el Ministerio de Sanidad y Consumo, en colaboración con el Instituto de Salud Carlos III, elaboró el Plan de acción para eliminar el sarampión en España2 y a partir de éste se realizan los protocolos en las diferentes comunidades autónomas.
En el marco del Plan de Eliminación del Sarampión de la Comunidad Valenciana3, cuyo objetivo es alcanzar la erradicación de sarampión autóctono en el año 2005, se puso en marcha en enero de 2001 el sistema de vigilancia especial de la enfermedad. Este sistema básicamente consiste en la notificación urgente de la sospecha del caso, la recogida de muestras para su confirmación por laboratorio suero para la determinación de inmunoglobulina (Ig) M específica y orina para el aislamiento del virus y la identificación de la cepa, la investigación de la fuente de infección y el control de los contactos, así como la rápida detección de la aparición de brotes y la adopción de las medidas oportunas para impedir que la transmisión continúe.
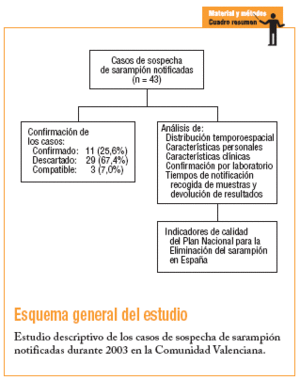
Los objetivos de este trabajo son describir las características clínicas y epidemiológicas de los casos notificados como sospechas de sarampión en el ámbito de la Comunidad Valenciana durante el año 2003 y evaluar la calidad del sistema de vigilancia.
Material y métodos
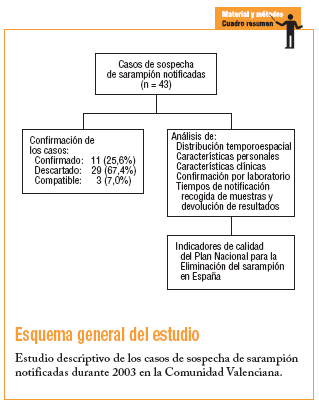
Se analizaron todas las sospechas de sarampión notificadas durante el año 2003, por medio de la encuesta epidemiológica del Plan de Eliminación del Sarampión de la Comunidad Valenciana3. Las definiciones de casos que aparecen en el protocolo del Plan de Eliminación3: a) sospechoso, confirmado, compatible o descartado; b) autóctono, extracomunitario o importado, y c) aislado o brote.
Para el primer objetivo se realizó una descripción en los 3 ejes epidemiológicos (tiempo, espacio y persona) y se recogieron datos sobre el estado de vacunación, los síntomas clínicos, la confirmación de laboratorio y el diagnóstico diferencial.
El segundo objetivo se realiza a través de la evaluación de los tiempos de notificación de la sospecha (debe notificarse dentro de las 24 h siguientes a la sospecha del caso); recogida de muestras para confirmación de laboratorio (primeros 4 días desde el exantema para la orina, máximo 8 días, y entre 4 y 8 días se considera el período óptimo para la recogida de suero, máximo 28 días); devolución de resultados por parte del laboratorio (24-48 h desde la llegada de la muestra), y obtención de los indicadores de calidad propuestos desde el Plan Nacional de Eliminación de Sarampión en España2.
Resultados
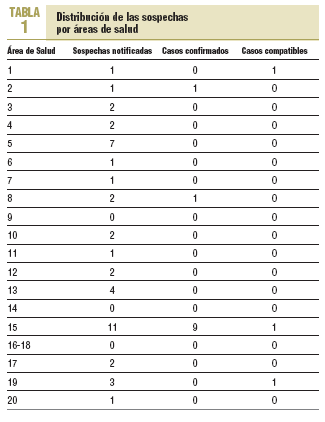
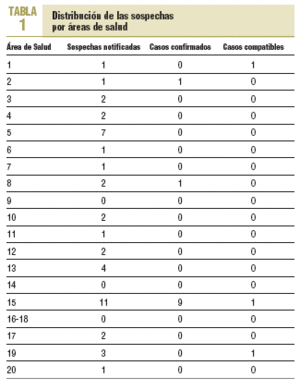
Durante el año 2003 se notificaron al sistema de vigilancia 43 casos sospechosos de sarampión, de los que 11 (25,6%) se confirmaron, 29 (67,4%) se descartaron y 3 (7%) se consideraron compatibles, ya que no fue posible la recogida de muestras para su confirmación.
De los 11 casos confirmados, 10 correspondían a 2 brotes. El primero de ellos ocurrió a principio de año en el Área de Salud 08, en la localidad de Alacuas. Se trató de un brote familiar con 2 casos: el primero fue una niña italiana que vino a pasar la Navidad a casa de unos familiares (caso importado); este caso se produjo en diciembre de 2002, y el segundo (primo del caso importado) en enero de 2003.
Los otros 9 casos correspondieron a un segundo brote, ocurrido en el Área de Salud 15 (Benidorm). Se trató de un brote comunitario con 9 casos y 3 cadenas de transmisión (una con 2 casos, otra con 3 y otra con 4) y los mecanismos de transmisión fueron a través de la familia, amigos, colegio y centros sanitarios.
El caso restante fue el único caso aislado que se dio durante el año y era un caso importado (el sarampión fue posterior a una estancia en Inglaterra).
Distribución temporal
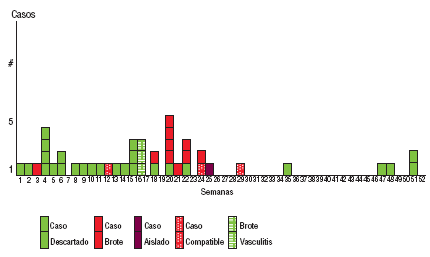
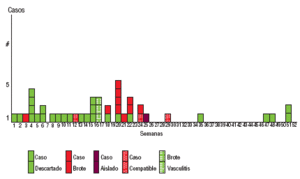
Tal como queda reflejado en la figura 1, las sospechas se notificaron fundamentalmente en la primera mitad del año y la totalidad de los casos confirmados se produjeron también en esa primera mitad de año, a expensas de los 2 brotes antes comentados.
Distribución espacial
Todas las áreas de salud, excepto la 09, la 14 y la 16-18, notificaron al menos una sospecha durante el período en estudio. El área 15 fue donde más casos se notificaron (tabla 1).
Características personales (fig. 2)
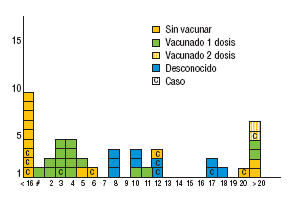
Con respecto al género, el 44% de las sospechas se produjo en varones (19/43), así como el 64% de los casos confirmados (7 de 11).
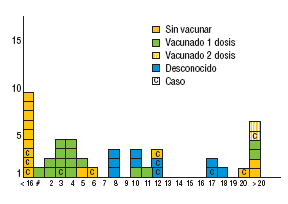
En cuanto a la edad y el estado de vacunación, el 21% (9 de 43) de las sospechas correspondió a menores de 15 meses y, por tanto, sin antecedentes de vacunación. El 16% de los casos (7 de 43) tenía 20 años o más y pertenecía a los grupos en que las coberturas de vacunación eran todavía deficientes. En estos 2 grupos de edad, sin vacunación, se produjeron 5 casos confirmados (45,5%).
El 6 casos restantes confirmados de sarampión (55,5%) se dieron en niños que deberían, por su edad, tener 1 o 2 dosis de vacuna, y se distribuyeron de la forma siguiente: 2 casos de 12 años, con 2 dosis de vacunación; un caso de 17 años que afirmaba tener 2 dosis de vacuna (información no documentada); un caso de 3 años con una dosis de vacuna, y 2 casos, de 6 y 12 años, que no habían recibido ninguna dosis. Estos 2 últimos suponen el 18% de los casos confirmados y son los que deberían haberse prevenido con el Plan de Eliminación del Sarampión.
Características clínicas
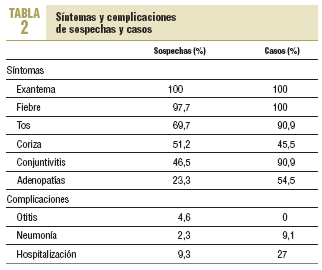
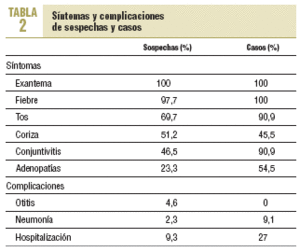
Cumplieron con la definición de caso sospechoso 37 notificaciones (86%). Todas los casos sospechosos presentaban exantema. En cuanto a los casos confirmados, los 11 cumplían con la definición de caso sospechoso. En la tabla 2 se recogen los síntomas y las complicaciones de los casos y las sospechas.
Con respecto a las complicaciones, cabe destacar que en el 27% de los casos se produjo hospitalización.
Confirmación por laboratorio
El suero para la confirmación diagnóstica se recogió en 40 (93%) de las notificaciones de sarampión. La orina se recogió en 33 de éstas (76,8%).
De los casos confirmados, 10 tenían IgM positivo y en uno se produjo seroconversión (aumento de al menos 4 veces el título de anticuerpos IgG en 2 muestras recogidas en fase aguda y convaleciente de la enfermedad). En 3 casos se aisló el virus.
La reacción en cadena de la polimerasa (PCR) para la identificación del genoma del virus del sarampión resultó positiva en 8 de los casos confirmados (72,7%). Se identificó la cepa D8 en 5 casos del brote de Benidorm.
Diagnóstico diferencial
El diagnóstico diferencial con la rubéola y Parvovirus se realizó en el 95% de los casos en que se había recogido muestra (38 de 40), con los siguientes resultados: por serología, ninguna muestra resultó positiva para rubéola y 7 resultaron positivas para Parvovirus, y un caso resultó positivo para Parvovirus por PCR.
Tiempo transcurrido hasta la notificación de la sospecha
En cuanto a la notificación de las sospechas por parte del personal clínico a las unidades de epidemiología, sólo en un 37% de los casos (16 de 43) se produjo dentro del período establecido (en las 24 h siguientes al establecimiento de la sospecha).
Tiempo hasta la recogida de muestras para la confirmación por laboratorio y devolución de resultados
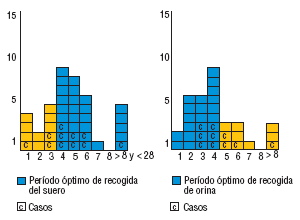
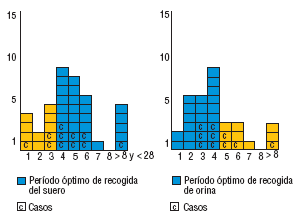
La recogida del suero se efectuó dentro del período de tiempo marcado (antes de transcurridos 28 días desde el inicio del exantema) en todos los casos. El 60% de las muestras (24 de 40) se recogió dentro del período considerado óptimo (entre el cuarto y octavo días desde el inicio del exantema) (fig. 3).
La comunicación del resultado de la serología (IgM antisarampión) por parte de los laboratorios a las unidades de epidemiología se efectuó en el 35,1% de los casos dentro del período establecido (en las 24 h siguientes a la llegada de la muestra al laboratorio), y en el 64,8% los resultados llegaron en menos de 48 h. En el resto de los casos la demora fue mínima.
Con respecto a la orina, en el 70% de las sospechas (23 de 33), la recogida de la muestra se efectuó dentro del período considerado óptimo (entre los días 0 y 4 desde el inicio del exantema). En el resto de los casos la demora tuvo como causa principal el retraso en la notificación de las sospechas (fig. 3).
Indicadores de calidad propuestos por el Plan Nacional para la Eliminación del Sarampión en España (tabla 3)
Cabe destacar que en el 100% de los casos sospechosos el resultado de laboratorio se obtuvo en menos de 7 días, y el mismo porcentaje se obtiene en la investigación de brotes. Como resultado más negativo, sólo el 51,3% de los casos se investigaron en menos de 48 h desde el inicio del exantema.
Discusión
El sistema de vigilancia, en general, ha funcionado de forma bastante aceptable, sobre todo en lo referente al manejo de la sospecha una vez notificada.
Se han notificado 43 sospechas de sarampión, de las cuales 11 han sido casos confirmados y, de éstos, 10 se han producido en forma de brotes y uno como caso aislado.
La tasa de la Comunidad Valenciana en el año 2003 fue de 0,33 por 105 habitantes, inferior a la del año 2002 (0,47 por 105 habitantes) y superior a la de 2001 (0,047 por 105 habitantes; primer año completo con el plan en marcha). Si comparamos nuestra tasa con la del resto de España, se observa que es inferior a la tasa nacional (0,59) y, por comunidades, sólo 7 tienen tasas superiores (Andalucía, Castilla-La Mancha, Madrid, Murcia, Ceuta y Melilla).
El 86% de las sospechas y todos los casos confirmados se han producido en la primera mitad del año. Todas las áreas de salud, excepto la 09, la 14 y la 16-18, declaran alguna sospecha. El 86% de las sospechas y el 100% de los casos confirmados presentan las características clínicas de caso sospechoso.
Todos los casos se han producido en niños o adultos jóvenes. Estos últimos no estaban correctamente vacunados porque en sus calendarios de vacunación no se incluían 2 dosis de vacuna y, además, no habían sido inmunizados de modo natural porque tampoco han vivido las grandes epidemias anuales que se producían en la época prevacunal. Las sospechas han predominado en el sexo femenino y los casos se han producido en una mayor proporción de varones.
Cabe destacar la aparición de casos de sarampión en personas correctamente vacunadas. Esto ocurrirá cada vez más, por la ausencia de reexposición al virus del sarampión y por el aumento de la población con anticuerpos protectores por vacunación. Varios estudios serológicos indican que la inmunidad inducida por la vacuna puede proteger y durar menos que la conferida por la infección natural4-6, y que las personas vacunadas tienen unos títulos de IgG específica a sarampión inferiores a los de personas que han padecido la enfermedad7,8.
La notificación de la sospecha por parte de los clínicos a las unidades de epidemiología no es muy buena. Sólo 16 de las 43 sospechas se notifican dentro de las 24 h siguientes (período establecido). Sin embargo, este indicador no puede considerarse muy fiable, ya que se obtiene a partir de la fecha de inicio del exantema (pues en la encuesta no había fecha de diagnóstico de sospecha) y la fecha de declaración al centro, y ello no refleja siempre el retraso de los clínicos a la hora de comunicar la sospecha al centro de salud pública, pues hay veces en que es el propio paciente el que acude al clínico varios días después del exantema, y en estos casos el indicador reflejaría retraso
del paciente, no del clínico.
La investigación de la sospecha se ha realizado en todos los casos, y en el 90,7% (39 de 43) se ha llevado a cabo dentro de las 24 h siguientes.
Las muestras de suero para la confirmación de la sospecha se han obtenido en todos los casos, excepto en 3, y en la mayoría de los casos se ha cumplido con los períodos establecidos para la recogida, el envío y la comunicación de resultados.
La rápida comunicación de la sospecha es fundamental para que el sistema de vigilancia funcione correctamente, pues de ella depende que la recogida de muestras se efectúe en el tiempo recomendado, sobre todo la de orina, para el aislamiento del virus y la identificación de la cepa, que tiene un período más corto (8 días desde el inicio del exantema). En 10 casos no pudo recogerse ninguna muestra de orina por haberse superado el período establecido para ello.
El porcentaje de casos confirmados en laboratorio con fuente de infección conocida es del 72,7%. Este resultado ha mejorado con respecto al año anterior. Los casos en que no se conoce la fuente podrían indicar que se están perdiendo casos porque no se diagnostican, o bien que, como ya se ha mencionado en alguna publicación reciente, hay casos asintomáticos9 que podrían actuar como fuente de infección.
En vista de los resultados, podemos considerar que el sarampión autóctono ha sido eliminado de la Comunidad Valenciana, pues de los 11 casos declarados en el año estudiado uno fue importado de Italia, otro de Inglaterra, y en el brote se identificó la cepa D8, que se distribuye por India, Nepal y Etiopía10. Estos brotes debidos a la transmisión de virus importados continuarán produciéndose después de conseguida la eliminación del sarampión11.
Para mejorar la vigilancia se proponen las siguientes recomendaciones:
Reforzar la información a pediatras, médicos de atención primaria y servicios de urgencia de la existencia del Plan de Eliminación del Sarampión y de las actividades que pueden realizar, insistiendo en la importancia de la notificación de casos que cumplan con la definición de sospecha y en que se realice dentro del período establecido (antes de 24 h desde la sospecha). Añadir la fecha de consulta en la encuesta actual.
Comunicación rápida por parte de las unidades de epidemiología a los equipos asistenciales (pediatras, médicos de atención primaria y servicios de urgencia) de la detección de la circulación del virus en un área concreta. Se deberá sobre todo insistir en los servicios de urgencia para que tengan en cuenta el diagnóstico de sarampión en adultos jóvenes. Se recomienda buscar asociaciones entre todos los casos presentes en un área de salud.
Intentar mejorar la identificación del caso índice para mejorar la clasificación de casos (autóctonos e importados), incluir la investigación de casos asintomáticos (investigación serológica) entre los contactos del caso índice y considerar caso sospechoso todo el que presente exantema con fiebre y se identifique en el entorno de un caso.
Adoptar medidas para conocer y garantizar el cumplimiento de los calendarios de vacunación de la población inmigrante y colectivos marginales.
Garantizar la correcta inmunización de todo el personal hospitalario y tener especialmente en cuenta a los jóvenes que, por su edad, no se encuentren correctamente vacunados ni hayan vivido las epidemias prevacunales de sarampión.
Agradecimientos
A todos/as los técnicos de salud pública, médicos/as de atención primaria y hospital y a los laboratorios, que han cumplido eficientemente con las funciones que a cada uno le correspondía dentro del Plan de Eliminación del sarampión de la Comunidad Valenciana, y gracias a los cuales hemos obtenido la información necesaria para la realización de este trabajo.