Introducción
En ocasiones, la prescripción de medicamentos se lleva a cabo sin tener en cuenta la comprensión o cooperación del paciente. Es frecuente que el médico de familia descubra que el paciente no tiene uno de los fármacos prescritos, o que los toma de modo inadecuado. En estos casos, el médico debe determinar si el problema depende del mal entendimiento del esquema posológico, de olvidos, de un efecto sencundario adverso, del coste del fármaco o de otra razón. Por tanto, resulta esencial explicar a los enfermos de atención primaria las características del medicamento, su propósito, el esquema posológico y la duración del tratamiento, en términos sencillos1.
Esto resulta aún más importante en los pacientes polimedicados, ya que recordar correctamente las instrucciones sobre la posología exige un interés especial2-9. Además, los pacientes más polimedicados y con varias enfermedades suelen ser ancianos que, por regla general, suelen tener más dificultades para la comprensión de nuestras instrucciones. Cerca del 80% de los ancianos padece enfermedades crónicas que con frecuencia no se presentan únicas, sino asociadas. De hecho, el 36% de los ancianos padece más de 3 enfermedades crónicas, lo que se traduce, en general, en una polifarmacia, muy difícil de manejar en estos pacientes10-13.
Tras esta reflexión, surgen los objetivos de nuestro trabajo, que son: a) averiguar si los pacientes polimedicados que acuden a nuestras consultas conocen la posología de la medicación prescrita; b) verificar si los pacientes que acuden a nuestras consultas afirman (según ellos) tomarse correctamente la medicación prescrita (según la posología indicada).
Pacientes y método
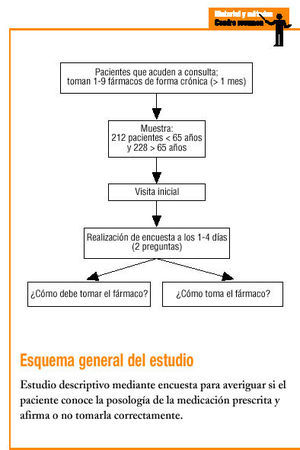
Se trata de un estudio descriptivo mediante una encuesta realizada al paciente o al cuidador responsable de su medicación, a los 1-4 días de acudir a la consulta médica por cualquier motivo. Este estudio fue realizado en un centro de salud de la periferia de nuestra ciudad. Los pacientes fueron seleccionados durante 6 meses entre los cupos de 5 médicos de familia de nuestro centro de salud, que está situado en una zona semiurbana.
Se incluyó a 212 pacientes (104 varones y 108 mujeres) menores de 65 años y a 228 (118 varones y 110 mujeres) mayores de dicha edad, en tratamiento farmacológico por vía oral, rectal o transdérmica. Se excluyó la vía intramuscular. Todos los pacientes tenían prescripciones de entre 1 y 9 fármacos, y sólo se incluyó la medicación que se tomaba de forma crónica (durante más de un mes). No se incluyó la medicación aguda para lograr más homogeneidad en las variables estudiadas y reducir sesgos.
Cuando el paciente, o el cuidador responsable de su medicación, acudía a la consulta por cualquier motivo, se le indicaba que volviese a acudir a los 1-4 días para que se le realizara una encuesta sobre la posología de la medicación crónica que tenía indicada. En esta visita inicial se le informaba del contenido de la encuesta para que el paciente o el cuidador pudiesen buscar en su domicilio la información sobre la posología de la medicación y traerla anotada, ya que el objetivo de la encuesta no era evaluar la memoria del paciente, sino la posesión o no de la información posológica. Se solicitaba consentimiento informado por escrito.
Entre 1 y 4 días después se realizaba la encuesta, donde al paciente o al cuidador se le formulaban oralmente dos preguntas sobre cada uno de los fármacos. Las preguntas eran las siguientes:
1. ¿Cómo le ha dicho su médico que debe tomar el fármaco? (posología).
2. ¿Cómo toma usted realmente el fármaco? (posología).
Las respuestas eran anotadas por el entrevistador y posteriormente se evaluaban, al verificar los datos con los existentes en la historia clínica.
Se excluyó a los pacientes o responsables de la medicación con trastornos psíquicos, demencia o enfermedad neurológica que disminuyese objetivamente su capacidad de memoria. También se excluyó a los pacientes mayores de 65 años cuyo cuidador responsable de su medicación era menor de 65 años, para evitar sesgos en la introducción en mayores o menores de 65 años.
Las encuestas fueron realizadas por 2 facultativos de nuestro centro de salud debidamente entrenados.
Resultados
No se apreciaron diferencias significativas entre los grupos respecto al sexo y el nivel de instrucción.
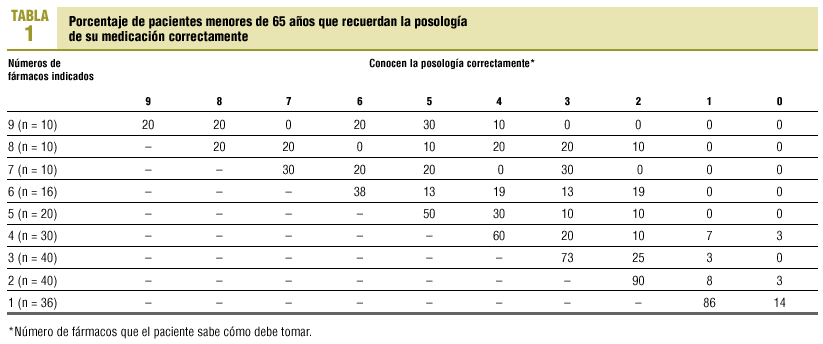
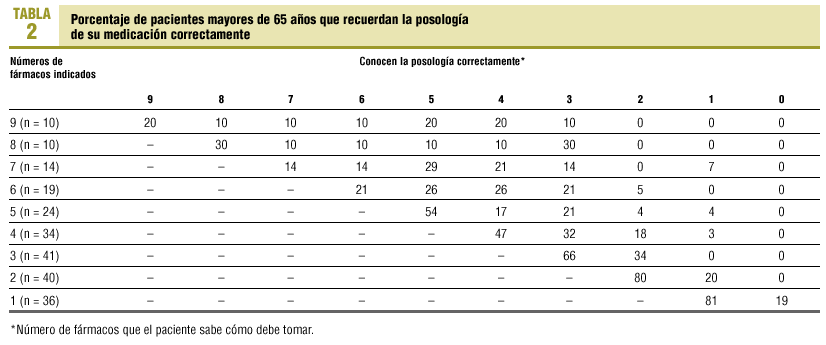
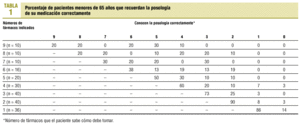
En las tablas 1 y 2 se expone el conocimiento de los pacientes sobre la posología de la medicación prescrita. En los menores de 65 años (tabla 1) sólo el 20% de los que toman 8 o 9 fármacos conoce correctamente la posología de todos. En cambio, los que toman un menor número de fármacos presentan un mayor nivel de conocimiento, llegando al 90% cuando sólo tienen 2 fármacos indicados. Cuando toman sólo un fármaco, sabe cómo tomarlo el 86%. En los mayores de 65 años (tabla 2), el 30% de los que toman 8 fármacos conoce la posología de cada uno de ellos. Cuando toman 9 fármacos, este porcentaje disminuye al 20%.
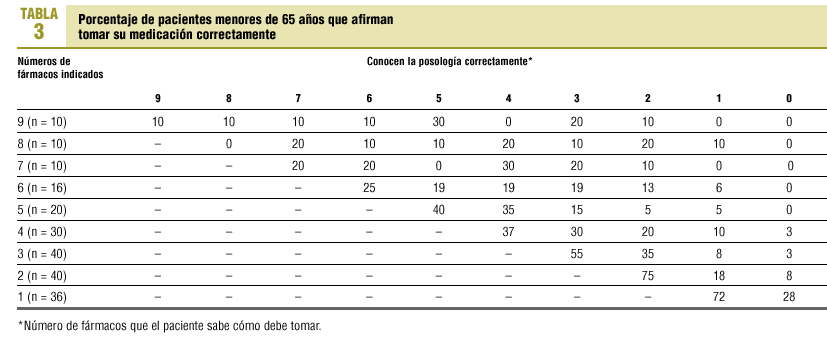
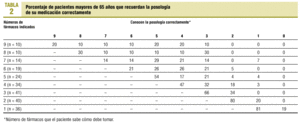
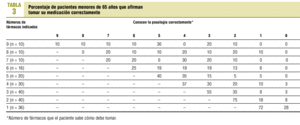
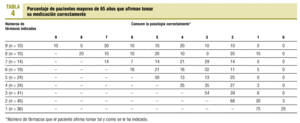
Las tablas 3 y 4 reflejan la frecuencia con que los pacientes afirman (según ellos) tomarse o no la medicación prescrita según la posología indicada. En los menores de 65 años (tabla 3), sólo el 10% de los que tienen indicación de tomar 9 fármacos afirma tomarlos todos correctamente. Entre los que tienen indicados 8 fármacos, ninguno de ellos afirma tomarlo correctamente. Los que toman un menor número de fármacos afirman administrárselos algo mejor, pero el porcentaje de los que afirman tomarlos todos correctamente alcanza un máximo del 75% en los que tienen indicados sólo 2 fármacos. En los mayores de 65 años (tabla 4), el 10% de los que toman 9 fármacos y el 20% de los que toman 8 afirman ingerirlos todos correctamente. Este porcentaje asciende al 75% cuando sólo toman un fármaco.
Discusión
En este trabajo queda reflejado el escaso conocimiento que tienen nuestros pacientes sobre la posología de la medicación que se administran de forma crónica. Además, sólo un reducido porcentaje de los muy polimedicados afirma tomar la medicación según la posología indicada. También debemos resaltar que los que toman pocos fármacos afirman aplicarse la medicación correctamente en unos porcentajes inferiores a los esperados. Esto nos lleva a plantearnos si las estrategias que empleamos para mejorar la comprensión del tratamiento que indicamos a nuestros pacientes son efectivas. La baja efectividad14 por orden de importancia puede deberse a: a) creer el paciente que la medicación es excesiva; b) presencia de reacciones adversas a los fármacos; c) ausencia de evidencia de mejoría subjetiva; d) sentimiento de curación, y e) asunción de que la medicación que recibe es innecesaria.
Por tanto, en la consulta de atención primaria debemos hacer especial hincapié en asegurarnos que los pacientes comprenden perfectamente la forma de administración y posología de los tratamientos que les indicamos, prestando mayor atención en los grupos de riesgo, como son los pacientes ancianos y los polimedicados15,16.
Comparando con otros trabajos, no hemos encontrado ninguno con objetivos similares, aunque hay numerosos artículos que tratan el tema de la observancia terapéutica17-20. Algunos autores afirman que más del 50% de los pacientes crónicos diagnosticados recientemente y tratados abandonan el tratamiento el primer año. Además, sólo un 66% de los que siguen el tratamiento cumple la medicación prescrita tal y como se les indicó. En concreto, Sackett21 analiza el cumplimiento terapéutico en la hipertensión arterial y obtiene resultados inferiores al 50% de cumplimiento terapéutico. Estos datos, aunque sean relativos a una enfermedad muy concreta como la hipertensión arterial, pueden ser compatibles con los de nuestro trabajo, ya que para la hipertensión lo habitual es tomar 1, 2, o a veces 3 fármacos. Suelen tomar más de 3 fármacos los pacientes con hipertensión secundaria o de difícil control22,23.
Entre los posibles sesgos de nuestro trabajo debemos tener en cuenta que incluimos a pacientes que toman desde 1 solo fármaco hasta 9 fármacos, teniendo en cuenta que los que sólo tienen indicado 1 fármaco no son polimedicados. Otro posible sesgo es que para saber si un paciente toma o no correctamente la medicación (objetivo 2, tablas 3 y 4), se debería hacer un estudio con un diseño diferente (recuento de tabletas, dispositivos electrónicos, etc.), ya que lo que el paciente nos afirma respecto a si lo toma o no bien puede no ajustarse a la realidad.
Respecto a directrices para futuras investigaciones sobre el tema, sería interesante diseñar nuevos estudios para conocer cómo influye la enfermedad a que se destina el fármaco en la observancia terapéutica de éste. También se podría analizar si el conocimiento de la posología es diferente según el facultativo que lo prescriba (médico de familia, especialista de zona, urgencias, etc.).
En resumen, y para facilitar que los pacientes tomen los medicamentos prescritos, el médico debe seguir unas cuantas reglas de sentido común. El mayor determinante de la adaptabilidad a la medicación es el número de fármacos prescritos, de manera que la parquedad es clave. En general, y en especial en quienes reciben múltiples fármacos, el médico debe esforzarse por establecer esquemas posológicos sencillos (1 o 2 veces al día) del medicamento eficaz más eficiente24,25. En las visitas de seguimiento se ha de cambiar la medicación lo menos posible. Cuando sea necesario, el médico puede remitir al paciente a una farmacia especial o a un programa de enfermería para ayudarle a adaptarse a su medicación.