Introducción
El asma es una enfermedad crónica frecuente, con una prevalencia entre el 1 y el 6,3%1. Los síntomas relacionados se elevan hasta un 29,2%2. La incidencia se ha estimado en 5,53 por 1.000 personas-año3-5. Es una enfermedad infradiagnosticada e infratratada que se presenta, en general, en su forma leve1. Un buen diagnóstico, el tratamiento y control pueden mejorar la calidad de vida del paciente y reducir los costes sociales y económicos6. La educación sanitaria desempeña un papel muy importante7,8. A pesar de la amplia difusión de la información sobre el manejo y el tratamiento del asma6-11, existen pocos estudios que hagan referencia a la enfermedad asmática en atención primaria12,13.
Nos proponemos describir los casos de los asmáticos de nuestro centro a través de la información recogida en las historias clínicas (HCAP) para conocer las características de esta afección y la morbilidad causada.
Pacientes y método
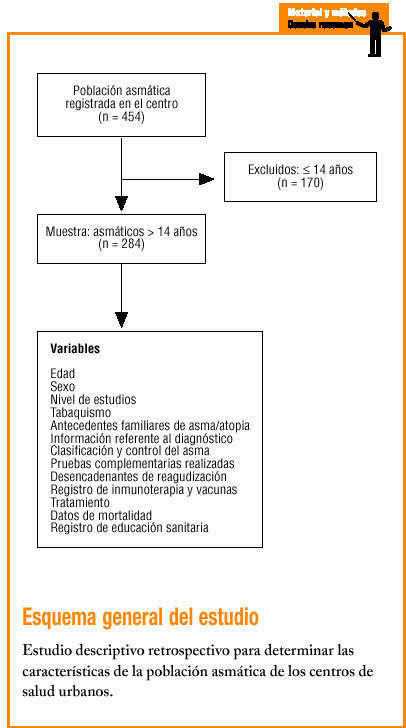
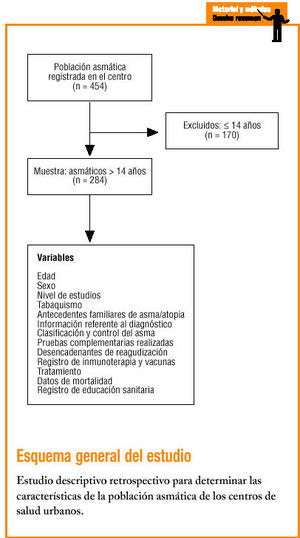
Se trata de un estudio descriptivo retrospectivo llevado a cabo en un equipo de atención primaria (AP) urbano que atiende a una población de 15.472 personas mayores de 14 años.
Se incluyó en el estudio a todos los pacientes diagnosticados de asma mayores de 14 años registrados en el programa informático del centro (n = 284).
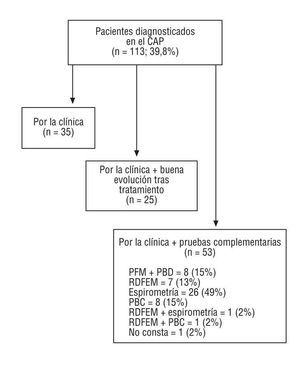
Se revisaron las HCAP registradas en el centro desde 1999 hasta 2000. Las variables estudiadas fueron: dad, sexo, nivel de estudios, tabaquismo, antecedentes familiares de asma y atopia. Asimismo, se obtuvo información referente al diagnóstico (previo al contacto con el equipo de atención primaria [EAP] o bien en el centro de atención primaria [CAP]), la clasificación y el control del asma por parte del médico de AP, del neumólogo o del alergólogo, así como sobre las pruebas complementarias realizadas (fig. 1), los desencadenantes y la consulta a otros servicios para completar el estudio, aclarar dudas diagnósticas o controlar casos difíciles.
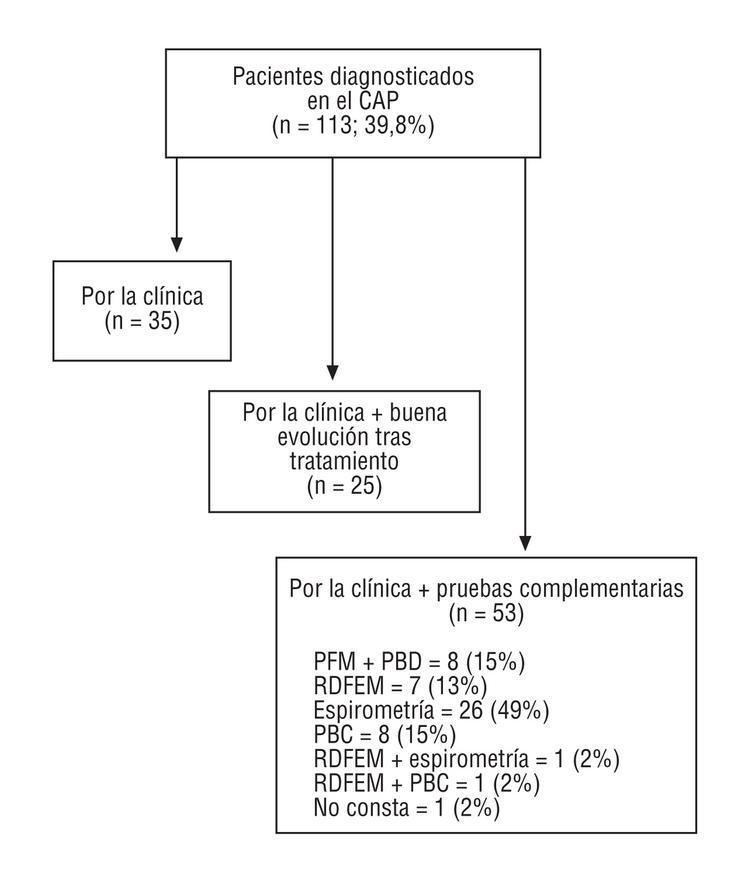
Figura 1. Pacientes diagnosticados en el centro de atención primaria y métodos diagnósticos utilizados. PFM: peak flow meter; PBD: prueba broncodiatadora; PBC: prueba broncoconstrictora; RDFEM: registro domiciliario del flujo espiratorio máximo.
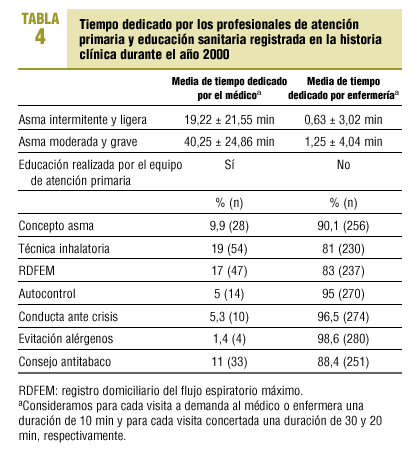
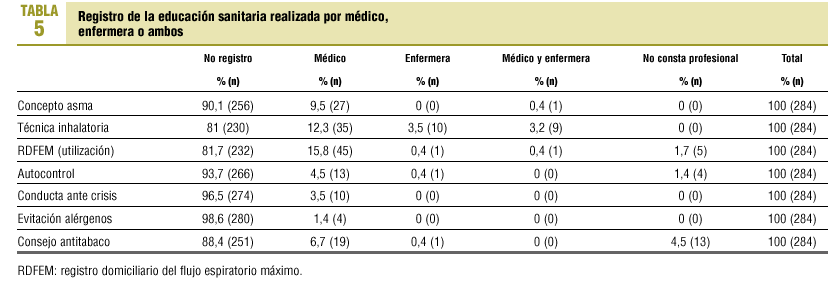
Se comprobó si existían radiografía de tórax, prick-test y espirometría realizadas en los últimos 3 años, y dónde se realizaron. Se revisaron datos de morbilidad relacionada con el asma: visitas al hospital o al CAP, ingresos hospitalarios o necesidad de intubación, crisis atendidas en el CAP o en el hospital, así como crisis totales al año, días de baja laboral o escolar, tandas de corticoides orales y horas dedicadas al paciente por parte del médico o la enfermera. Se registraron el tratamiento y la educación sanitaria recibida respecto al concepto de enfermedad, técnica inhalatoria, uso del registro domiciliario del flujo espiratorio máximo (RDFEM), autocontrol, conducta ante una crisis, evitación de alérgenos y consejo antitabaco.
Análisis estadístico
Para el análisis estadístico se utilizó el paquete estadístico SPSS, versión 10.0. La comparación de medias se realizó mediante el test de la t de Student y las proporciones mediante el test de la *2.
Resultados
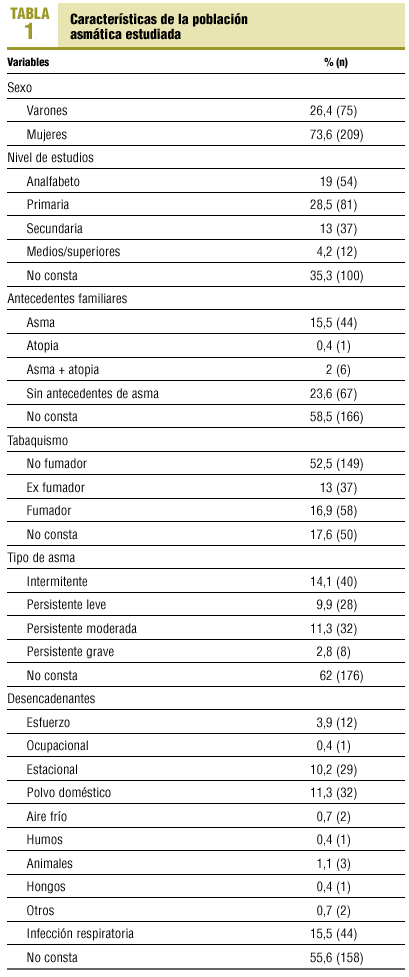
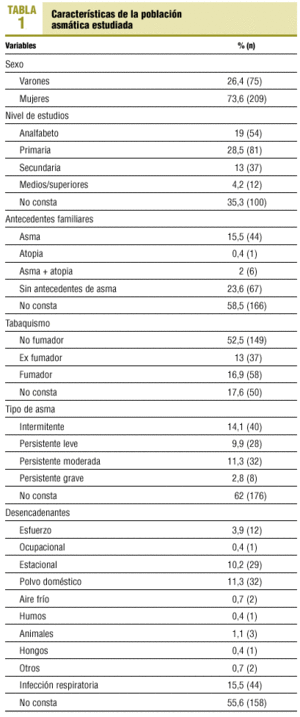
La prevalencia de asmáticos registrada fue del 1,8%, con una media de edad de 51,25 ± 21,57 años. Las características de la población asmática se reflejan en la tabla 1.
Diagnóstico y control
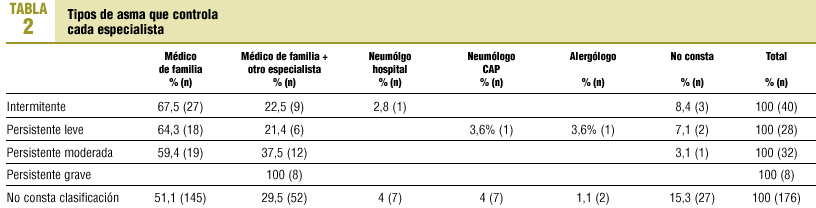
Un 47,9% (n = 136) había sido diagnosticado previamente al contacto con el centro. En el 12,3% (n = 35) no encontramos datos acerca del momento del diagnóstico. Un 39,8% (n = 113) fue diagnosticado en el CAP. Los métodos utilizados en estos pacientes se exponen en la figura 1. Se disponía de una radiografía de tórax realizada en los últimos 3 años en el 52,1% (n = 148). El médico de familia controlaba al 51,1% (n = 145) de los pacientes y, además, participaba en el control del 30,6% (n = 87) de los que eran tratados por otros especialistas. En un 11,6% (n = 33) no constaba qué profesional controlaba al paciente. En la tabla 2 se expone el tipo de asma que controlaba cada especialista. Desde el CAP se realizaron consultas a otros servicios en un 46,8% (n = 133), 115 de éstas para completar el estudio del asma a través de distintas pruebas diagnósticas (tabla 3).
Seguimiento y control
En el 45,4% (n = 129) de las historias constaba que se había realizado una espirometría en los últimos 3 años. El 95% (n = 123) de éstas se hicieron en el hospital. Se habían realizado pruebas cutáneas (prick-test) en el 21,1% (n = 60) de los casos. Había recibido inmunoterapia en algún momento el 13,4% (n = 38).
Morbilidad causada durante el año 2000
La media de visitas al CAP fue de 2,38 ± 2,37. Un 73,9% (n = 210) se visitó al menos una vez. La media de visitas en el hospital fue de 0,14 ± 0,45. Un 11% (n = 31) acudió al menos en una ocasión.
Se registró un total de 136 crisis, y la media fue de 0,8 ± 1,16. En 73 pacientes se produjo una sola crisis en ese año. De los atendidos en el CAP (42,6%; n = 121), 65 lo fueron en una ocasión, 42 en dos y 14 en tres o más. Un 7,5% (n = 21) acudió al hospital por reagudización. Precisó ingreso hospitalario el 3,2% (n = 9), 7 de ellos en una ocasión, pero ninguno fue intubado. Necesitó alguna tanda de corticoides orales el 18% (n = 51). La media de días de baja laboral fue de 0,75 ± 6,35. Encontramos una relación estadísticamente significativa (p < 0,05) entre gravedad del asma y las visitas al CAP, el número de crisis y la necesidad de corticoides orales.
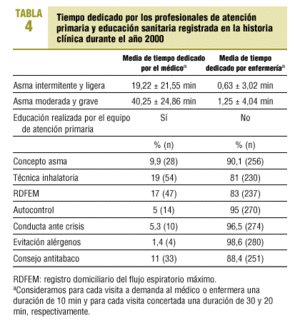
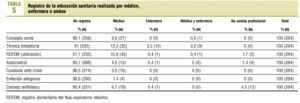
La media de tiempo que dedicaron los profesionales de AP se refleja en la tabla 4. Los datos de educación sanitaria realizada el año 2000 se resumen en las tablas 4 y 5.
El tratamiento fue correcto, según las directrices GINA 98, en el 91,7% de los casos de asma intermitente; en el 21,4% de los enfermos con asma persistente leve; en el 68,7% de los casos de asma persistente moderada y en 100% de los enfermos de asma grave.
Discusión
La prevalencia de asmáticos en nuestro medio es baja, lo que pone de manifiesto un infrarregistro en la HCAP o bien su infradiagnóstico. La mayoría son mujeres, lo que se podría explicar porque éstas consultan con más frecuencia por causa del asma1. Se ha señalado que la prevalencia de asma tratada en AP es mayor en mujeres de edad media que en varones de la misma edad14. Sería interesante ampliar la información referente a los antecedentes familiares, dada la estrecha relación de la atopia con el asma15. Destaca un elevado porcentaje de analfabetismo, lo que puede traducir una mayor dificultad para transmitir los conceptos de educación sanitaria. Nuestros pacientes presentan la enfermedad fundamentalmente en su forma intermitente, persistente leve y moderada, lo que coincide con la mayoría de los estudios de prevalencia1,12,13. A pesar de la importancia de la clasificación del asma para su posterior manejo, en más de la mitad de las HCAP no consta6. El desencadenante más frecuente de las agudizaciones son las infecciones respiratorias virales7,13,16. En más de la mitad de las HCAP no constaban los desencadenantes, dato importante para poder llevar a cabo conductas de evitación que podrían reducir el número de crisis8. La espirometría fue la prueba más solicitada para confirmar el diagnóstico (fig. 1), pero con un porcentaje bajo, ya que todos los asmáticos deberían haber realizado al menos una. La mayoría de las espirometrías se hicieron en el hospital, ya que había poca accesibilidad a esta prueba en el CAP. Un 15% de los pacientes a los que se solicitaron pruebas complementarias para confirmar el diagnóstico realizaron en la consulta un registro del flujo espiratorio máximo (FEM) antes y después de inhalar salbutamol. Aunque esta prueba no está estandarizada con la utilización del peak flow meter, vemos que es un procedimiento muy accesible en nuestras consultas y que, si bien no puede sustituir a la espirometría con prueba broncodilatadora, es útil como aproximación al diagnóstico y seguimiento del asma17. El médico de AP participa en el control de un elevado porcentaje de asmáticos (81,7%), realizando pocas consultas al neumólogo, con independencia de su gravedad. Esto no coincide con los resultados de otros estudios, que señalan que el médico de AP atiende a pacientes que presentan la enfermedad en su forma leve18. Es adecuada la realización de espirometrías cada 1 o 2 años para un mejor seguimiento del asmático19; sin embargo, en más de la mitad de las HCAP no encontramos espirometrías realizadas. Constatamos una relación entre la gravedad del asma y la morbilidad asociada. El registro de la educación sanitaria es muy deficiente. Creemos que debe intensificarse sobre todo por parte de enfermería, asumiendo su seguimiento como en el caso de otras enfermedades crónicas20. Se han analizado datos de registro y probablemente se realicen actividades que no queden reflejadas. Como conclusiones, destacamos el alto porcentaje de asmáticos controlados por el médico de AP, el infrarregistro en las HCAP, la realización de pocas pruebas complementarias de control y la escasa educación sanitaria registrada. Sería aconsejable llevar a cabo actividades de mejora, tras las cuales sería interesante realizar un nuevo estudio para comprobar si la intervención resulta en mejores manejo y control del paciente asmático.