Analizar el efecto de una intervención para reducir el riesgo de iatrogenia asociada a prescripciones crónicas concomitantes de inhibidores de la enzima de conversión de angiotensina (iECA) y/o antagonistas del receptor de la angiotensina II (ARA-II) con diuréticos y antiinflamatorios no esteroideos (AINE), combinación denominada triple whammy (TW).
DiseñoEstudio de intervención antes-después.
EmplazamientoQuince centros de salud de un sector sanitario (población de referencia de 292.746 pacientes).
ParticipantesUn total de 260 pacientes con edad ≥18 años y prescripciones crónicas concomitantes de fármacos de los grupos terapéuticos (código ATC): diuréticos (C03), iECA/ARA-II (C09) y AINE (M01), en enero de 2015.
IntervencionesIntervención doble durante febrero y marzo de 2015: educacional (sesión informativa) e individualizada (revisión de historias clínicas y recomendaciones al médico de cabecera).
Mediciones principalesSe analizó el número de pacientes en los que se aceptó al menos una recomendación y el número de pacientes que continuaban con la combinación TW prescrita en junio de 2015. Se analizaron los datos mediante estadística descriptiva y se comparó la prevalencia de TW en junio de 2015 con la inicial mediante método híbrido de Newcombe-Wilson.
ResultadosSe incluyeron 260 pacientes. En 165 (63,5%) se realizó alguna recomendación, y en 97 (58,8%) se aceptó al menos una. En junio de 2015, 184 pacientes continuaban con la combinación TW. La prevalencia de TW tras la intervención disminuyó en 0,19/1.000 pacientes (IC 95%: 0,04/1.000 a 0,34/1.000; p=0,017).
ConclusionesLa intervención realizada mejoró la prescripción y redujo el número de pacientes con la combinación TW.
To analyze the effect of an intervention to reduce the iatrogenic risk associated with concomitant treatment with angiotensin converting enzyme inhibitors (ACEi) and/or angiotensin-II receptor blockers (ARB) with diuretics and nonsteroidal anti-inflamatory drugs (NSAID), combination known as triple whammy (TW).
DesignUncontrolled before-after intervention study.
Location15 health centers from a health area (reference population of 292.746 habitants).
Participants260 patients ≥18 years old with chronic and concomitant prescriptions of drugs from the therapeutic groups (ATC code): diuretics (C03), ACEi/ARBs (C09) and NSAID (M01) during the month of January 2015
InterventionsA double intervention was conducted during February and March 2015: an educational part, which consisted of an informative session, and an individualized part, in which recommendations to general practitioner were assessed after reviewing medical records.
Main measurementsThe number of patients in whom at least one intervention was accepted and the number of patients who continued on TW combination in June 2015, were analyzed. Results were analyzed using descriptive statistics and the prevalence of TW was compared with the one in June 2015 using the Newcombe-Wilson's hybrid method.
Results260 patients were included in the study. Recommendations were made in 165 patients (63.5%) and at least one was accepted in 97 (58.8%) patients. In June 2015, 184 patients continued with the TW combination. The TW prevalence decreased by 0.19/1,000 patients (IC 95%: 0.04/1,000 to 0.34/1,000; P=0.017) after the intervention.
ConclusionsThe intervention improved the prescription and reduced the number of patients on TW combination.
El término triple whammy (TW) fue utilizado por primera vez en el año 2000 por Thomas para definir el fallo renal agudo (FRA) asociado al tratamiento concomitante con inhibidores de la enzima de conversión de angiotensina (iECA), diuréticos y antiinflamatorios no esteroideos (AINE)1. Este término, que se podría traducir como «triple golpe», representa la acción combinada de estos 3 grupos de fármacos a nivel renal. Primero, los diuréticos reducen el volumen plasmático y el filtrado glomerular; segundo, tanto los iECA como los antagonistas del receptor de la angiotensina II (ARA-II) producen una vasodilatación de las arteriolas eferentes, reduciendo también el filtrado glomerular, y, por último, los AINE provocan una vasoconstricción de las arteriolas aferentes por inhibición de la síntesis de prostaglandinas, reduciendo el volumen sanguíneo que llega al glomérulo y, por tanto, el filtrado glomerular.
Thomas describió 2 casos clínicos y realizó una revisión de la literatura publicada, encontrando que el uso combinado de AINE y diuréticos duplicaba el riesgo de hospitalización comparado con diuréticos solos, y que la combinación iECA, AINE y diuréticos estaba implicada en un 50% de casos de FRA iatrogénico1.
Desde entonces, se han publicado diferentes estudios observacionales que refuerzan esta relación. Loboz encontró una asociación significativa entre el número de fármacos (diuréticos, IECA/ARA-II y AINE) que consumían los pacientes y los niveles séricos de creatinina y el aclaramiento de creatinina (ClCr)2. Un estudio de casos y controles detectó un aumento de un 31% del riesgo de FRA en los pacientes en tratamiento con triple terapia3. Posteriormente, en 2014, Fournier et al. analizaron una base de datos de farmacovigilancia francesa y encontraron que el FRA causado por la interacción entre AINE e iECA/ARA-II o diuréticos fue el efecto adverso notificado con mayor frecuencia4. En nuestro país se ha publicado recientemente un estudio observacional en el que se detectaron 85 ingresos por FRA asociado a fármacos de la combinación TW, estimándose un coste medio evitable de 214.604€/100.000 habitantes/año5. Además de estos estudios, también se han publicado artículos en boletines farmacoterapéuticos y agencias de seguridad que relacionan el consumo concomitante de estos 3 grupos de fármacos con un aumento del riesgo de FRA6-9.
La única experiencia de la que tenemos referencia con un diseño y objetivos similares al presente estudio es un trabajo realizado en nuestro país, donde se detectaron 342 pacientes con la combinación TW, cifra que se redujo un 40,1% tras la intervención del farmacéutico10.
El objetivo del presente estudio es analizar el efecto de una intervención basada en recomendaciones para reducir el riesgo de iatrogenia asociada al TW.
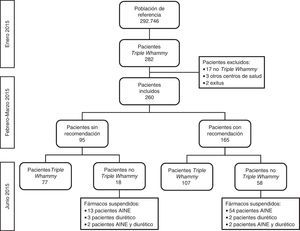
Material y métodoSe ha realizado un estudio de intervención antes-después en pacientes ambulatorios de 15 centros de salud de un sector sanitario con una población de referencia en enero de 2015 de 292.746 habitantes.
Se incluyeron los pacientes con edad igual o mayor a 18 años que, en enero de 2015, tenían prescritos de forma crónica y concomitante fármacos de los siguientes grupos terapéuticos (código de clasificación ATC): diuréticos (C03), iECA/ARA-II (C09) y AINE (M01). Se excluyeron los principios activos del grupo de AINE cuyo mecanismo de acción no está implicado en la síntesis de prostaglandinas (condroitin sulfato, glucosamina, diacereína e isonixina) y los pacientes que en el momento de realizar la revisión del tratamiento no presentaban prescripciones activas con la triple combinación, no pertenecían a alguno de los 15 centros de salud incluidos, o habían fallecido. Los datos se extrajeron del programa de receta electrónica durante la primera semana de febrero de 2015.
Se realizó una intervención doble (educacional e individualizada) durante los meses de febrero y marzo de 2015. La parte educacional consistía en una sesión clínica de una hora en todos los centros de salud para informar al personal facultativo del aumento del riesgo de FRA asociado a la triple terapia y dar a conocer la realización del estudio. La individualizada consistía en una revisión de la historia clínica de todos los pacientes incluidos en el estudio. En aquellos que requerían alguna recomendación, se dejó una nota en la historia clínica y se envió un correo electrónico al médico responsable para informarle de las recomendaciones realizadas.
Durante la revisión de las historias clínicas se utilizaron los siguientes criterios para realizar alguna recomendación:
- 1.
Indicación de prescripción: se recomendó suspender los fármacos no indicados.
- 2.
Monitorización de la función renal: se recomendó monitorizar la función renal si no se disponía de valores de creatinina sérica (Cr) en los 6 meses previos a la fecha de revisión, siempre y cuando ya estuviese en tratamiento con la triple combinación en ese momento. Si el paciente hacía menos de 6 meses que llevaba la triple combinación y no se disponía de valores de Cr, también se recomendó monitorizarla.
- 3.
Alternativas terapéuticas: se recomendó cambiar de tratamiento en aquellos pacientes con alguna alternativa a la triple terapia.
Podía realizarse más de una recomendación en un mismo paciente.
En el mes de julio de 2015 se accedió nuevamente a la historia clínica de todos los pacientes incluidos, para comprobar el efecto de la intervención. Se consideró aceptada la propuesta si se seguía alguna de las recomendaciones o si se suspendía alguno de los fármacos de la triple terapia. También se extrajeron datos para determinar la prevalencia de pacientes en tratamiento crónico con la triple combinación en junio de 2015, cuando la población de referencia era de 299.897 habitantes.
Se registraron las siguientes variables: código de identificación de paciente (CIP) y médico de cabecera, edad, sexo, diagnóstico previo de insuficiencia renal, ClCr calculado mediante la fórmula chronic kidney disease epidemiology collaboration (CKD-EPI), principios activos de la triple combinación (número y principio activo), así como la fecha de inicio con la triple combinación y la fecha de revisión del tratamiento. Se registró el número y tipo de recomendación (suspensión de tratamiento, cambio de tratamiento o monitorización de la función renal) y las acciones llevadas a cabo tras la propuesta.
Para el análisis de resultados se anonimizaron los datos y se realizó un análisis descriptivo mediante media y desviación estándar (DE), o bien, mediana y rango, para variables cuantitativas, y mediante frecuencias para variables cualitativas. Para el análisis de las prevalencias de prescripción de TW, se calcularon los intervalos de confianza al 95% (IC 95%) por el método exacto y se compararon mediante el método híbrido de Newcombe-Wilson.
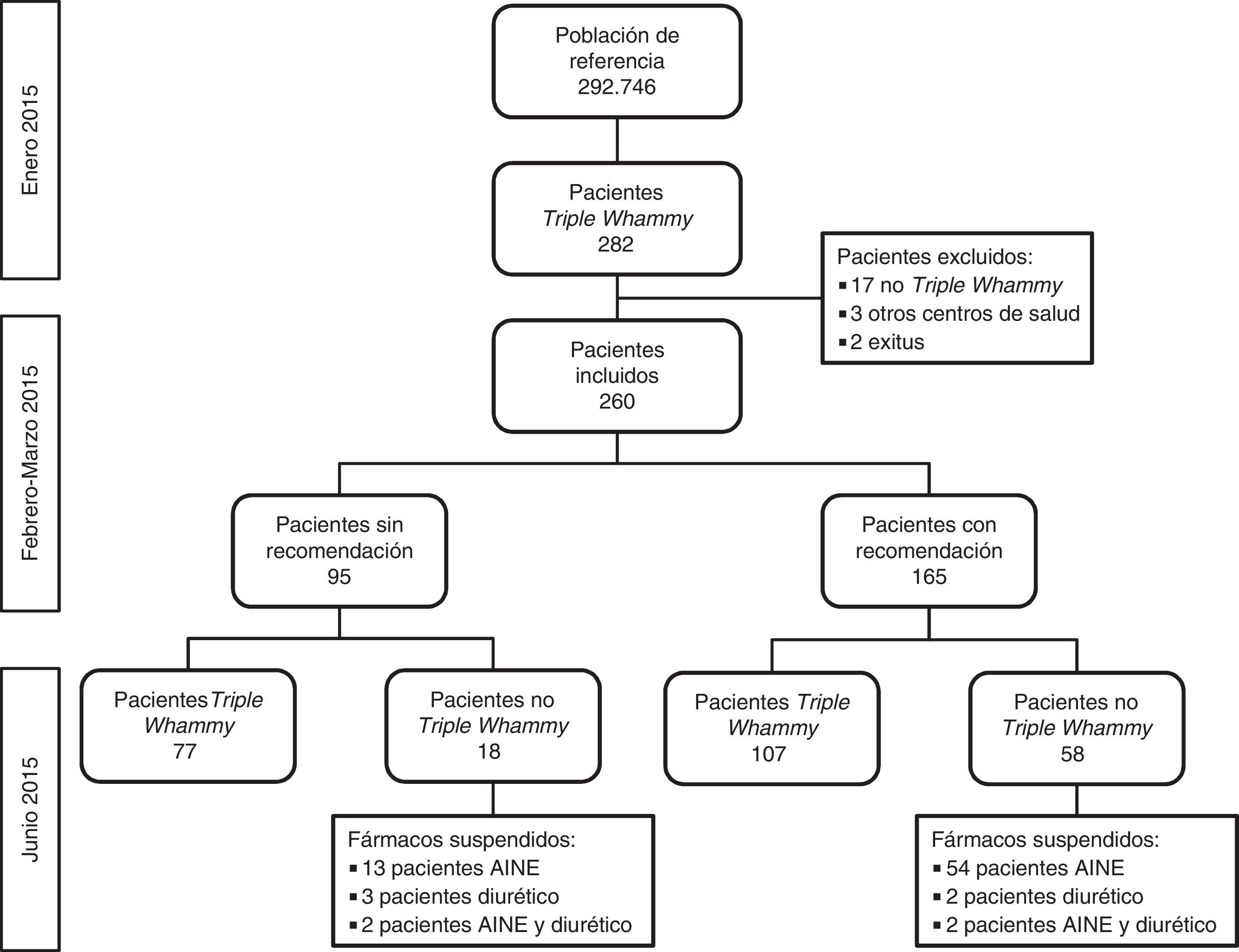
ResultadosEn enero de 2015, 282 pacientes (prevalencia inicial: 0,96/1.000 pacientes, IC 95%: 0,86-1,08) tenían prescrita la triple combinación de forma crónica. De estos, 260 pacientes fueron incluidos en el estudio, con una mediana (rango) de edad de 70,5 (42-94) años, siendo el 66,9% mujeres. De los 22 pacientes excluidos, 3 pertenecían a centros de salud ajenos al estudio, 17 no presentaban la combinación TW en el momento de la revisión y 2 habían fallecido.
Se disponía de valores de función renal de 135 pacientes (51,9%) (valor medio de Cr±DE: 0,91±0,26mg/dl). Dos pacientes presentaban valores de ClCr inferiores a 30ml/min, 33 entre 30-60ml/min y en 100 casos fue superior a 60ml/min; 13 pacientes (5%) tenían diagnóstico previo de insuficiencia renal.
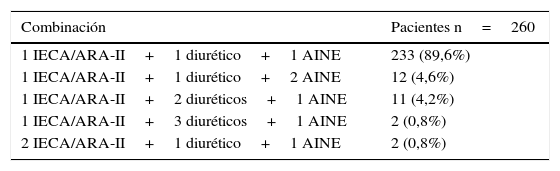
La distribución de los fármacos y la combinación TW prescrita por paciente se muestran en las tablas 1 y 2, respectivamente. La mediana (rango) de duración de tratamiento con TW en el momento de la revisión fue 36,2 (0,6-80,7) meses.
Fármacos de la combinación triple whammy (TW) prescritos
| Fármaco | n (%) |
|---|---|
| IECA/ARA-II | |
| Enalapril | 61 (23,3) |
| Valsartán | 46 (17,6) |
| Olmesartán | 34 (13,0) |
| Losartán | 30 (11,5) |
| Candesartán | 21 (8,0) |
| Irbesartán | 19 (7,3) |
| Lisinopril | 17 (6,5) |
| Telmisartán | 16 (6,1) |
| Otros | 18 (6,9) |
| Diuréticos | |
| Hidroclorotiazida | 235 (85,5) |
| Torasemida | 18 (6,5) |
| Furosemida | 8 (2,9) |
| Clortalidona | 4 (1,5) |
| Espironolactona | 4 (1,5) |
| Otros | 6 (2,2) |
| AINE | |
| Ibuprofeno | 105 (38,6) |
| Celecoxib | 48 (17,6) |
| Naproxeno | 29 (10,7) |
| Dexketoprofeno | 25 (9,2) |
| Diclofenaco | 23 (8,5) |
| Etoricoxib | 19 (7,0) |
| Meloxicam | 8 (2,9) |
| Otros | 15 (5,5) |
AINE: antiinflamatorio no esteroideo; ARA-II: antagonistas del receptor de angiotensina II; IECA: inhibidor de la enzima de conversión de angiotensina.
Combinación triple whammy (TW) prescrita por paciente
| Combinación | Pacientes n=260 |
|---|---|
| 1 IECA/ARA-II+1 diurético+1 AINE | 233 (89,6%) |
| 1 IECA/ARA-II+1 diurético+2 AINE | 12 (4,6%) |
| 1 IECA/ARA-II+2 diuréticos+1 AINE | 11 (4,2%) |
| 1 IECA/ARA-II+3 diuréticos+1 AINE | 2 (0,8%) |
| 2 IECA/ARA-II+1 diurético+1 AINE | 2 (0,8%) |
AINE: antiinflamatorio no esteroideo; ARA-II: antagonistas del receptor de angiotensina II; IECA: inhibidor de la enzima de conversión de angiotensina.
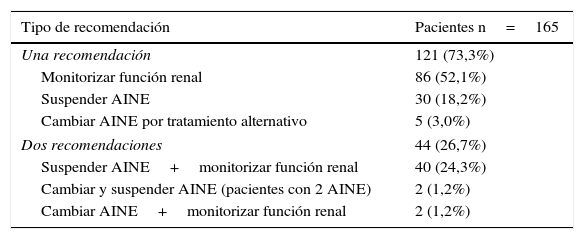
Tras revisar la historia de los 260 pacientes incluidos, se realizó algún tipo de recomendación en 165 (63,5%) casos. En 121 (73,3%) pacientes se realizó una recomendación y en los 44 (26,7%) pacientes restantes se realizaron 2 (tabla 3).
Tipo de recomendación por paciente
| Tipo de recomendación | Pacientes n=165 |
|---|---|
| Una recomendación | 121 (73,3%) |
| Monitorizar función renal | 86 (52,1%) |
| Suspender AINE | 30 (18,2%) |
| Cambiar AINE por tratamiento alternativo | 5 (3,0%) |
| Dos recomendaciones | 44 (26,7%) |
| Suspender AINE+monitorizar función renal | 40 (24,3%) |
| Cambiar y suspender AINE (pacientes con 2 AINE) | 2 (1,2%) |
| Cambiar AINE+monitorizar función renal | 2 (1,2%) |
AINE: antiinflamatorio no esteroideo.
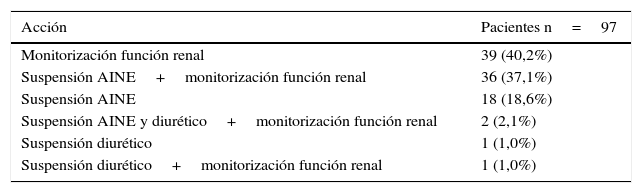
En 97 (58,8%) pacientes se aceptó alguna de las propuestas realizadas y se llevaron a cabo las acciones descritas en la tabla 4. Los AINE se retiraron en un 96,5% de los pacientes en los que se suspendió algún fármaco.
Acción por paciente tras la recomendación
| Acción | Pacientes n=97 |
|---|---|
| Monitorización función renal | 39 (40,2%) |
| Suspensión AINE+monitorización función renal | 36 (37,1%) |
| Suspensión AINE | 18 (18,6%) |
| Suspensión AINE y diurético+monitorización función renal | 2 (2,1%) |
| Suspensión diurético | 1 (1,0%) |
| Suspensión diurético+monitorización función renal | 1 (1,0%) |
AINE: antiinflamatorio no esteroideo.
En los 95 pacientes en los que no se realizó una recomendación individualizada, 18 no presentaban tratamiento activo con TW en junio 2015: 13 suspendieron el AINE, 3 suspendieron el diurético y 2 suspendieron tanto el diurético como el AINE.
De los 260 pacientes incluidos en enero de 2015, 184 (70,8%) continuaban en tratamiento con la combinación TW en junio de 2015: 107 de los 165 en los que se realizó alguna recomendación (64,8%) y 77 de los 95 en los que no se realizó recomendación (81,1%).
En junio de 2015, 233 pacientes tenían prescrita de forma crónica y concomitante la combinación TW (prevalencia: 0,78/1.000 pacientes; IC 95%: 0,68-0,88). La diferencia con la prevalencia inicial fue de 0,19/1.000 pacientes (IC 95%: 0,04-0,34; p=0,017).
DiscusiónEn el presente estudio se ha observado una mejora de la prescripción y una reducción del número de pacientes con la combinación TW prescrita de forma crónica, entre los sujetos incluidos, de 260 a 184 entre enero y junio de 2015. En los pacientes en los que se realizó una recomendación individualizada, la reducción fue mayor que en los que no recibieron dicha intervención: 58 de 165 pacientes (35,1%) comparado con 18 de 95 pacientes (18,9%). La prevalencia de combinación TW se redujo de 0,96/1.000 en enero de 2015 a 0,78/1.000 pacientes en junio de 2015.
En nuestro trabajo la reducción en los pacientes con recomendación individualizada fue algo inferior (35,1%) a la descrita en el trabajo de García-Gil et al. (40,1%)10, pero en ambas series, el grupo de fármacos que se retiró con mayor frecuencia fue el de los AINE (96,4% en García-Gil et al. y 96,5% en nuestra población). En su caso, se informó del riesgo de la combinación y de todos los pacientes en tratamiento, aunque no se hicieron sesiones educativas ni propuestas individualizadas.
No disponemos de la prevalencia de TW en la población del estudio de García-Gil et al., pero en una publicación reciente se detectó una prevalencia de TW mucho mayor que la nuestra (10,41/1.000 habitantes), probablemente porque incluyeron pacientes que tomaban al menos un fármaco de alguno de los grupos y no necesariamente la combinación TW de forma crónica, incluyendo al menos un fármaco de cada grupo5.
Camin et al. detectaron que, en un 67% de los casos, el FRA se había desencadenado por la situación clínica del paciente en los días previos (fiebre, diarrea o vómitos), lo que algunos autores han definido como quadruple whammy11, que incluye la combinación TW y la situación clínica del paciente, como deshidratación o una intervención quirúrgica. Consideramos que se debe tener presente el riesgo asociado a la combinación TW, sobre todo en pacientes ancianos y polimedicados, en los que en muchos casos no hay una indicación para un consumo crónico, y que se debe informar a los profesionales y a los pacientes para evitar el consumo en situaciones clínicas que puedan provocar un FRA.
Entre las limitaciones de nuestro trabajo, quizás la de mayor importancia es que partimos de datos de receta electrónica, no de consumo de fármacos. Suponiendo una adherencia correcta al tratamiento, en el caso de los iECA/ARA-II y diuréticos sí que podríamos extrapolar los datos de prescripción al consumo, mientras que en los AINE, el consumo y la automedicación son tan elevados que muchos pacientes los toman sin estar prescritos. Otra limitación es que no tenemos datos de los casos de FRA asociados con la combinación TW en los centros de salud incluidos. Por otro lado, en el momento de la revisión, el farmacéutico valoraba si realizar alguna propuesta con los datos que constaban en la historia clínica. Es posible que esto haya introducido algún sesgo de decisión a la hora de hacer una intervención individualizada o no. Por último, aunque la reducción de la prevalencia de TW ha resultado estadísticamente significativa, el estudio no fue diseñado con este objetivo y no se han tenido en cuenta posibles factores de confusión, con lo que no podemos concluir que la reducción sea debida únicamente a la intervención del farmacéutico.
De acuerdo al estudio de Camin et al., la incidencia anual de FRA en el grupo de pacientes en tratamiento con TW es de 8,82/1.000 pacientes5. Aplicando estos datos a la población de nuestro estudio, podríamos estimar 2,5 casos anuales de FRA asociado a TW con la prevalencia de enero de 2015. Haciendo este mismo cálculo tras la intervención realizada, esta incidencia se reduciría a 2 casos anuales.
En conclusión, la intervención realizada ha permitido mejorar la prescripción y ha disminuido el número de pacientes con la combinación TW, y, por lo tanto, el riesgo de FRA asociado con el consumo concomitante de estos 3 grupos de fármacos. Sería interesante saber si la incidencia de FRA asociada a la combinación TW en nuestro medio es similar a la calculada en otros estudios, y saber si la intervención produjo también un descenso del número de casos.
- -
Los inhibidores de la enzima de conversión de angiotensina, antagonistas del receptor de angiotensina II, diuréticos y antiinflamatorios no esteroideos, debido a su mecanismo de acción, reducen el filtrado glomerular.
- -
En diversos estudios se ha puesto de evidencia que el tratamiento combinado de estos 3 grupos de fármacos, denominado triple whammy, aumenta el riesgo de fallo renal agudo.
- -
En un estudio observacional a nivel nacional, publicado recientemente, se detectaron ingresos por fallo renal agudo asociado a la triple combinación y se estimó un coste medio evitable de 214.604€/100.000 habitantes/año.
- -
En nuestro medio, aproximadamente uno de cada 1.000 pacientes estaba en tratamiento crónico con la combinación triple whammy.
- -
La intervención del farmacéutico optimizó el tratamiento y disminuyó el número de pacientes con la triple combinación.
- -
La disminución fue mayor en el grupo de pacientes en los que se realizó una recomendación individualizada al médico.
No procede.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.