Determinar el valor pronóstico de tener un índice tobillo-brazo (ITB) bajo para padecer distintas enfermedades cardiovasculares y si mejora la capacidad predictiva de las principales funciones de riesgo cardiovascular.
DiseñoEstudio de cohorte poblacional.
EmplazamientoÁrea sanitaria Don Benito-Villanueva de la Serena (Badajoz). España.
ParticipantesSe seleccionaron 2.833 sujetos representativos de los residentes, entre 25 y 79 años.
MedicionesSe midió el ITB en la inclusión y se registró el primer episodio de cardiopatía isquémica o ictus, la mortalidad cardiovascular y total en siete años de seguimiento. Se calcularon los hazard ratio (HR), ajustados por factores de riesgo cardiovascular, para el ITB bajo (< 0,9). Se determinaron los índices de reclasificación neta por categorías, clínica y continua para las funciones REGICOR, FRESCO cardiopatía isquémica, FRESCO enfermedad cardiovascular y SCORE.
ResultadosSe analizaron 2.665 sujetos tras excluir las personas con antecedentes cardiovasculares y las pérdidas. El ITB bajo se asoció con un mayor riesgo, alcanzando una HR (IC 95%) de 6,45 (3,00 – 13,86), 2,60 (1,15 – 5,91), 3,43 (1,39 – 8,44), 2,21 (1,27 – 3,86) para ictus, cardiopatía isquémica, mortalidad cardiovascular y total, respectivamente. La inclusión del ITB mejoró el índice de reclasificación (IC 95%) en el riesgo intermedio según FRESCO cardiovascular en un 24,1% (10,1 – 38,2).
ConclusionesEl ITB bajo está asociado con un incremento importante del riesgo de ictus, cardiopatía isquémica, mortalidad cardiovascular y total en nuestro medio. La inclusión del ITB mejoró la reclasificación de las personas con riesgo intermedio, según FRESCO cardiovascular, por lo que estaría justificada su utilización en esa categoría de riesgo.
The objectives have been to determine the prognostic value of having a low ankle-brachial index (ABI) for different cardiovascular diseases and whether it improves the predictive capacity of the main cardiovascular risk scores proposed for Spain.
DesignPopulation-based cohort study
LocationA health area of the province of Badajoz (Spain)
Participants2,833 subjects, representative of residents, between 25 and 79 years old,
MeasurementsThe ABI was measured at baseline and the first episode of ischemic heart disease or stroke, cardiovascular and total mortality, was recorded during 7 years of follow-up. The hazard ratio (HR) adjusted for cardiovascular risk factors and net reclassification index (NRI) by category, clinical and continuous for the risk functions REGICOR, FRESCO coronary heart disease, FRESCO cardiovascular disease and SCORE, were calculated.
Results2,665 subjects were analysed after excluding people with cardiovascular history and loss of follow-up. Low ABI was associated with adjusted HR (95% CI): 6.45 (3.00 - 13.86), 2.60 (1.15 - 5.91), 3.43 (1.39 - 8.44), 2.21 (1.27 - 3.86) for stroke, ischemic heart disease, cardiovascular mortality and total mortality respectively. The ABI improved the NRI (95% CI) in the intermediate risk category according to FRESCO cardiovascular equation by 24.1% (10.1 - 38.2).
ConclusionsLow ABI is associated with a significant increase in the risk of stroke, ischemic heart disease, cardiovascular mortality and total mortality in our population. The inclusion of ABI improved the reclassification of people at intermediate risk, according to FRESCO cardiovascular, so its use in that risk category would be justified.
La enfermedad arterial periférica (EAP) comprende un conjunto de síndromes que afectan a las arterias, exceptuando coronarias y aorta, caracterizados por la estenosis de causa mayoritariamente aterosclerótica1. Afecta más frecuentemente a las arterias de las extremidades inferiores, si bien de forma asintomática en la mayoría de las ocasiones, haciendo que el término EAP haya quedado relegado para esta localización. En España la presentan alrededor de 750.000 hombres y 1.000.000 de mujeres2, de acuerdo con los estudios más recientes que dan una prevalencia entre el 3,7 y el 7,5% en población general adulta3–6.
El Índice Tobillo-Brazo (ITB) es un procedimiento diagnóstico para la EAP, donde cifras inferiores a 0,9 traducen, con una alta sensibilidad y especificidad, una estenosis superior al 50% entre la aorta y las arterias distales de las piernas7. También es un marcador de riesgo para sufrir cardiopatía isquémica y mortalidad por cualquier causa, una vez ajustado por los factores de riesgo cardiovascular clásicos8 e incluso por otros marcadores de enfermedad cardiovascular asintomática9. Estudios españoles también han corroborado esta asociación con la cardiopatía isquémica y la mortalidad10–12.
Esta cualidad pronóstica, unida a su amplia disponibilidad y buena aceptación por la población, ha hecho plantear su utilidad como método de cribado para identificar pacientes con alto riesgo cardiovascular o para mejorar la capacidad predictiva de las funciones de riesgo, tomando en cuenta la escasa sensibilidad de estas1,13, como comprobamos en esta misma cohorte14. En este sentido el ITB se ha mostrado con capacidad para reclasificar el riesgo de cardiopatía isquémica estimado por la función de Framingham en población norteamericana8 y aunque débilmente también en la población española con la versión adaptada para España por REGICOR15–16. A pesar de estas evidencias no se considera que deba recomendarse su uso de forma generalizada1,13, como defiende un reciente informe17, aconsejando la realización de más estudios.
El presente trabajo se ha desarrollado en una comunidad que presenta una incidencia de morbimortalidad cardiovascular más elevada que la media nacional desde hace décadas18, desconociendo si el ITB pudiera proporcionar información complementaria como marcador de riesgo de otras formas clínicas de enfermedad cadiovascular (ECV), distintas de la cardiopatía isquémica, sobre las que hay resultados contradictorios o para mejorar la capacidad predictiva de otras funciones de riesgo propuestas para España, como FRESCO y SCORE19, que abordan la predicción de las ECV de forma más global.
Los objetivos de este estudio son determinar si el ITB bajo está asociado de forma independiente a un mayor riesgo de padecer otras formas de ECV, además de la cardiopatía isquémica y si mejora la capacidad predictiva de las principales funciones de riesgo cardiovascular propuestas para su uso en España, mediante los resultados obtenidos en el seguimiento de una cohorte de población general.
MétodosLas características de la cohorte20 y del seguimiento21 han sido anteriormente publicadas. Brevemente se seleccionó y estudió una muestra representativa de la población general, entre 25 y 79 años, residentes en el Área Sanitaria de Don Benito –Villanueva de la Serena, Badajoz, España. La tasa de participación fue del 80,5% y el seguimiento medio de 6,9 años, desde noviembre de 2007 hasta el 31 de diciembre de 2015.
Variable independiente y covariablesEl ITB fue medido en el momento de la inclusión, por dos enfermeras entrenadas, mediante doppler (HADECO® Minidop ES 8 Mhz) y los resultados enviados a los participantes, así como a su médico de familia cuando se nos dio autorización para ello. El método de medición y registro ha sido anteriormente publicado6. Se consideró como enfermedad arterial periférica tener un ITB menor de 0,9 (ITB bajo) y el resto se clasificó en alguna de las siguientes categorías atendiendo al distinto riesgo cardiovascular que confieren: ITB normal o de referencia (1,00 – 1,40), ITB intermedio (0,90 – 0,99) e ITB alto (> 1,40)1,8,13.
Se recogieron también antecedentes de enfermedad cardiovascular, actividad física en el tiempo libre y en el hogar, presencia de factores de riesgo cardiovascular y si recibían tratamiento farmacológico para su control. Además, se realizaron mediciones estandarizadas del peso, talla, presión arterial, glucemia, hemoglobina glucosilada, colesterol (total, HDL y LDL por el método directo)6.
Se definieron los antecedentes de hipertensión arterial, dislipemia aterogénica y diabetes como estar en tratamiento farmacológico para cualquiera de estas condiciones o bien presentar cifras de presión arterial ≥ 140/90 mmHg, un índice de aterogenicidad (colesterol total / colesterol HDL) > 5 (hombres) o de 4,5 (mujeres) y una glucemia en plasma venoso basal ≥ 126 mg/dL o una hemoglobina glucosilada ≥ 6,5%, respectivamente. La actividad física se midió en forma de gasto energético semanal. Este se calculó según el número de equivalentes metabólicos (MET: número de veces que cada tipo de actividad física supera la tasa metabólica basal) por el tiempo de ejercicio en minutos. Se consideró como actividad física de riesgo a la persona que tenía un gasto energético, en el tiempo libre y en las labores del hogar, menor a 500 MET/min/semana22.
Variables dependientesSe consideraron como variables dependientes de interés, el primer evento de cualquiera de las siguientes entidades:
Cardiopatía isquémica: Incluyó el infarto agudo de miocardio, fatales o no y la angina de pecho.
Ictus: Incluyeron tanto los isquémicos como hemorrágicos (intracerebrales y subaracnoideos) y las presentaciones clínicas mortales, con secuelas mayores y con secuelas menores o transitorios.
Mortalidad cardiovascular: Muerte por alguna de las anteriores junto a las definidas por insuficiencia cardiaca, arritmias, enfermedad hipertensiva, de las arterias, fenómenos isquémicos en otros órganos y complicaciones de procedimientos vasculares.
Mortalidad por cualquier causa: Todos los eventos se obtuvieron mediante la búsqueda sistemática en las bases de datos asistenciales del Servicio Extremeño de Salud, una encuesta de salud cardiovascular individual y los datos de mortalidad por causas del Instituto Nacional de Estadística. Todos los casos declarados por los participantes fueron comprobados en la historia clínica digital o se solicitó informe médico que lo certificara21.
Funciones de riesgoLas funciones de riesgo seleccionadas fueron aquellas recomendadas para España19 validadas y cuyo rendimiento había sido comprobado anteriormente en nuestra cohorte14. Para cardiopatía isquémica: Framingham calibrada por REGICOR23 y FRESCO para esta enfermedad, en su versión larga (FRESCO CI)24. Para morbimortalidad cardiovascular: FRESCO para riesgo combinado de cardiopatía isquémica e ictus (FRESCO ECV), en su versión larga24. Para mortalidad cardiovascular: SCORE para países de bajo riesgo25 más la versión SCORE OP para personas con edad mayor de 64 años26. Las categorías de riesgo fueron definidas según los puntos de corte propuestos para REGICOR27: bajo<5%, moderado 5-9% y alto-muy alto ≥ 10% tanto para esta función como para FRESCO en sus dos versiones, y para SCORE24,25: riesgo bajo<1%, moderado 1-4%, alto ≥ 5, ajustados a un seguimiento de siete años en vez de 1014.
AnálisisLas variables cuantitativas se describen por la media y desviación estándar o la mediana y el rango intercuartil, según la normalidad de la distribución evaluada mediante gráfico Q-Q. Las cualitativas se describen mediante la frecuencia absoluta y relativa. Para estudiar las diferencias entre medias se utilizaron las pruebas t de Student y la prueba ANOVA. Para el caso de la glucemia se utilizaron las pruebas no paramétricas de U de Mann Whitney y Kruskal-Wallis. Para estudiar las diferencias entre proporciones la prueba de χ2 y la p de tendencias. Se elaboraron curvas de supervivencia de Kaplan-Meyer, de las distintas categorías de riesgo de ITB, para cada una de las variables resultados, junto a la prueba Log Rank. Se calcularon las correspondientes tasas de incidencia con sus IC 95% según estas mismas categorías. Mediante la regresión de Cox, se determinaron los hazard ratios (HR), crudos y con distintos niveles de ajuste, para presentar cualquiera de los eventos estudiados por tener un ITB < 0,9 con respecto a la categoría considerada de referencia para el riesgo (ITB 1,0 – 1,4).
Para cuantificar el grado de mejora en la predicción de las distintas funciones de riesgo con la inclusión de los resultados del ITB existen distintas pruebas28. Se utilizó la diferencia en la capacidad de discriminación entre ambos modelos, con el estadístico C de Harrell29 y el índice de reclasificación neta (IRN)30. Este último tiene dos versiones para categorías de riesgo y una para el riesgo absoluto. En el primer caso se determina la diferencia entre la proporción de personas que acercaron su categoría de riesgo estimado al observado menos la proporción de personas que lo vieron alejados, con el nuevo modelo que incluía el ITB; la reclasificación por categorías global estudia las diferencias en todas las categorías de riesgo y la reclasificación clínica solo en la categoría intermedia. En el segundo caso, la reclasificación continua estudia la proporción de personas que mejoran el riesgo absoluto estimado, con el nuevo modelo que incluye el ITB, comparado con el riesgo observado. Todos los análisis fueron realizados con IBM SPSS Statistic 20 y R Statistic 3.6.1.
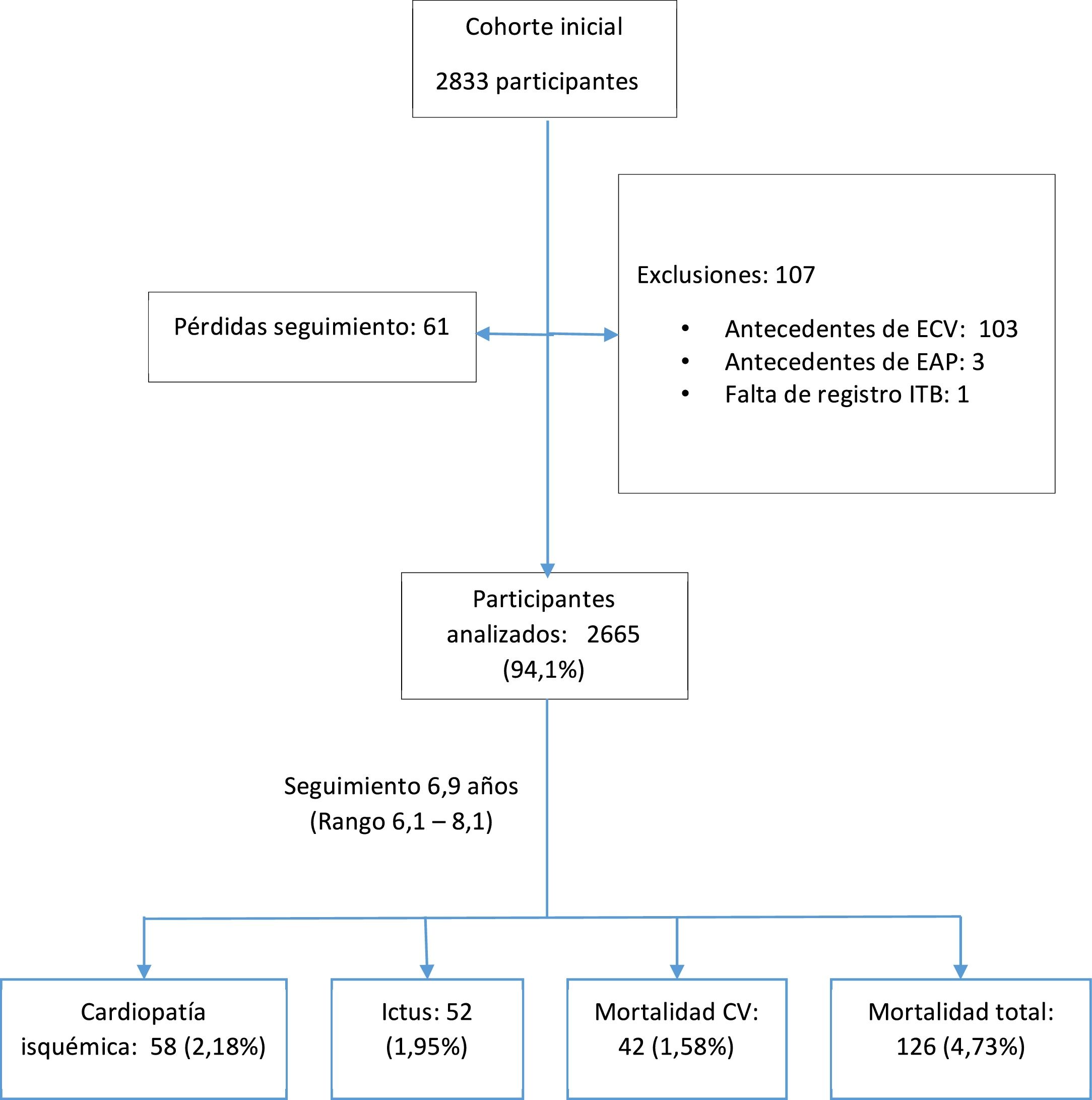
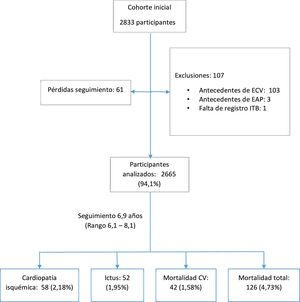
ResultadosDe los 2.833 participantes que constituían la cohorte inicial se analizaron 2.665 (94,1%), según las exclusiones y pérdidas que figuran en el Esquema del estudio.
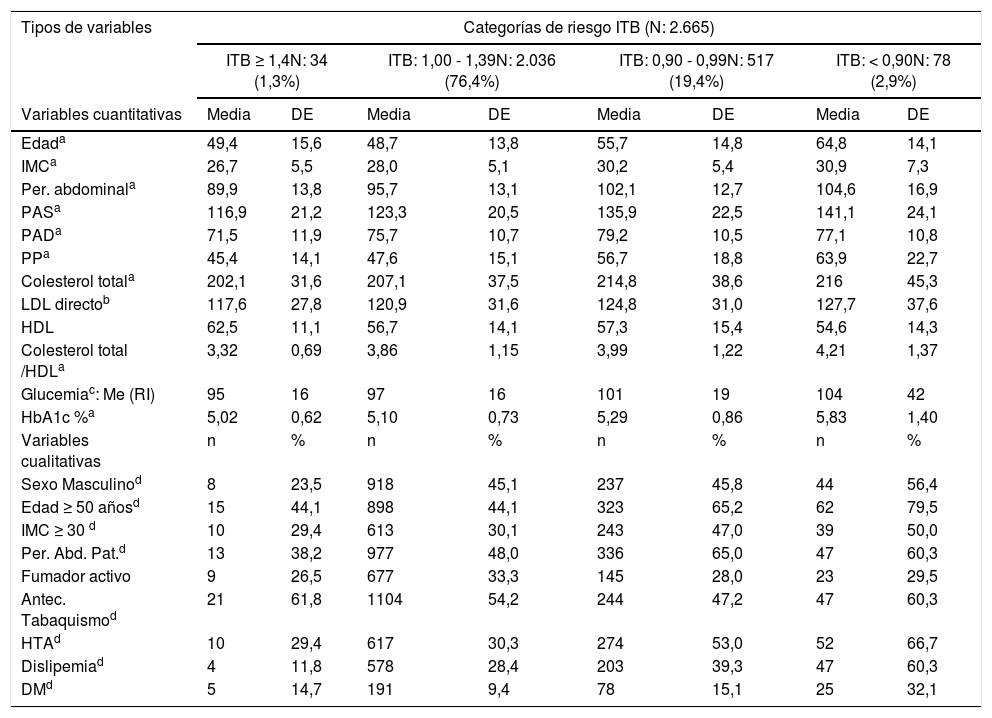
Las personas con un ITB bajo (2,9%), fueron de mayor edad (p < 0,001), más frecuentemente de sexo masculino (p = 0,049) y con mayor prevalencia de factores de riesgo cardiovascular (p < 0,05) que los que tuvieron el ITB normal, excepto para el tabaquismo activo. Las que tuvieron un ITB intermedio (0,90 – 0,99) presentaron una edad (p < 0,001) y prevalencia de hipertensión arterial, dislipemia y diabetes (p < 0,005) intermedia entre las categorías anteriores (tabla 1). El ITB alto (> 1,4) tuvo escasa representación en la cohorte para un análisis pormenorizado.
Características clínicas por categorías de ITB
| Tipos de variables | Categorías de riesgo ITB (N: 2.665) | |||||||
|---|---|---|---|---|---|---|---|---|
| ITB ≥ 1,4N: 34 (1,3%) | ITB: 1,00 - 1,39N: 2.036 (76,4%) | ITB: 0,90 - 0,99N: 517 (19,4%) | ITB: < 0,90N: 78 (2,9%) | |||||
| Variables cuantitativas | Media | DE | Media | DE | Media | DE | Media | DE |
| Edada | 49,4 | 15,6 | 48,7 | 13,8 | 55,7 | 14,8 | 64,8 | 14,1 |
| IMCa | 26,7 | 5,5 | 28,0 | 5,1 | 30,2 | 5,4 | 30,9 | 7,3 |
| Per. abdominala | 89,9 | 13,8 | 95,7 | 13,1 | 102,1 | 12,7 | 104,6 | 16,9 |
| PASa | 116,9 | 21,2 | 123,3 | 20,5 | 135,9 | 22,5 | 141,1 | 24,1 |
| PADa | 71,5 | 11,9 | 75,7 | 10,7 | 79,2 | 10,5 | 77,1 | 10,8 |
| PPa | 45,4 | 14,1 | 47,6 | 15,1 | 56,7 | 18,8 | 63,9 | 22,7 |
| Colesterol totala | 202,1 | 31,6 | 207,1 | 37,5 | 214,8 | 38,6 | 216 | 45,3 |
| LDL directob | 117,6 | 27,8 | 120,9 | 31,6 | 124,8 | 31,0 | 127,7 | 37,6 |
| HDL | 62,5 | 11,1 | 56,7 | 14,1 | 57,3 | 15,4 | 54,6 | 14,3 |
| Colesterol total /HDLa | 3,32 | 0,69 | 3,86 | 1,15 | 3,99 | 1,22 | 4,21 | 1,37 |
| Glucemiac: Me (RI) | 95 | 16 | 97 | 16 | 101 | 19 | 104 | 42 |
| HbA1c %a | 5,02 | 0,62 | 5,10 | 0,73 | 5,29 | 0,86 | 5,83 | 1,40 |
| Variables cualitativas | n | % | n | % | n | % | n | % |
| Sexo Masculinod | 8 | 23,5 | 918 | 45,1 | 237 | 45,8 | 44 | 56,4 |
| Edad ≥ 50 añosd | 15 | 44,1 | 898 | 44,1 | 323 | 65,2 | 62 | 79,5 |
| IMC ≥ 30 d | 10 | 29,4 | 613 | 30,1 | 243 | 47,0 | 39 | 50,0 |
| Per. Abd. Pat.d | 13 | 38,2 | 977 | 48,0 | 336 | 65,0 | 47 | 60,3 |
| Fumador activo | 9 | 26,5 | 677 | 33,3 | 145 | 28,0 | 23 | 29,5 |
| Antec. Tabaquismod | 21 | 61,8 | 1104 | 54,2 | 244 | 47,2 | 47 | 60,3 |
| HTAd | 10 | 29,4 | 617 | 30,3 | 274 | 53,0 | 52 | 66,7 |
| Dislipemiad | 4 | 11,8 | 578 | 28,4 | 203 | 39,3 | 47 | 60,3 |
| DMd | 5 | 14,7 | 191 | 9,4 | 78 | 15,1 | 25 | 32,1 |
Dislipemia: Dislipémicos por índice aterógenico (Colesterol total/ HDL) > 5 (hombres) y > 4,5 (mujeres) o en tratamiento con hipolipemiantes, DM: Diabéticos por cifras de glucemia ≥ 126 mg/dl, HbA1c ≥ 6,5% o en tratamiento con antidiabéticos incluido insulinas, IMC: Índice de masa corporal, Me: Mediana, HTA: Hipertensos por cifras de PA ≥ 140/90 mm de Hg o en tratamiento con antihipertensivos, Per. Abd. Pat.: Perímetro abdominal patológico (> 102 cm en hombres, > 88 cm en mujeres), PAS: Presión arterial sistólica, PAD: Presión arterial diastólica, PP: Presión de pulso, RI: Rango intercuartil.
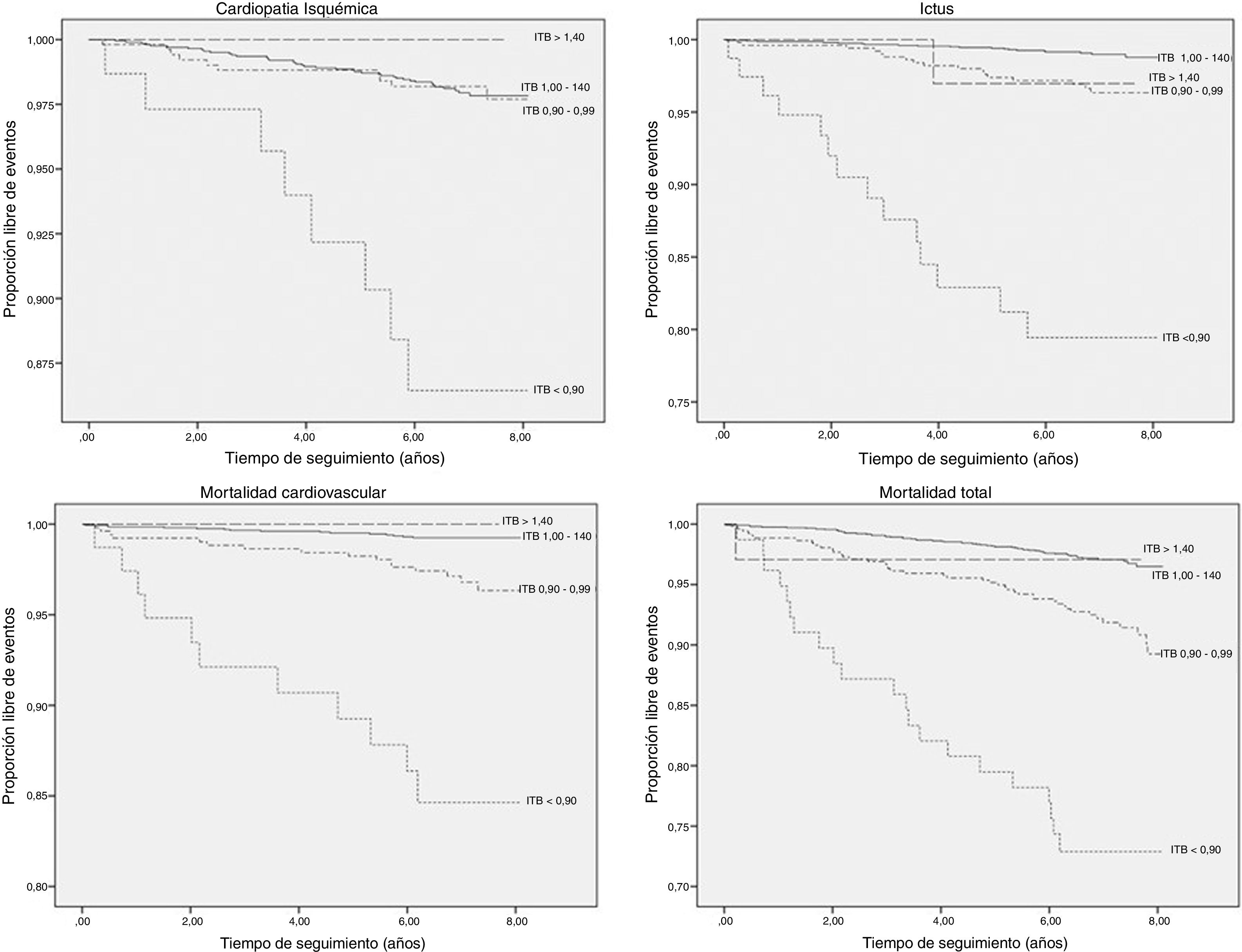
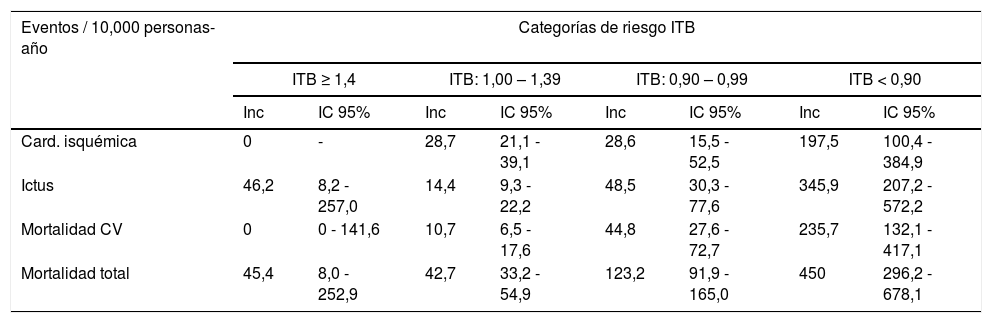
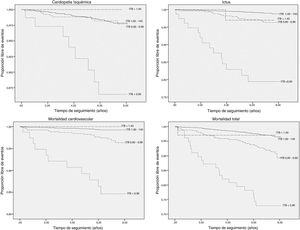
El ITB normal tuvo la menor incidencia de todas las variables de resultados, mientras que el ITB intermedio se situó entre el ITB normal y bajo, excepto para la cardiopatía isquémica, que tuvo un riesgo similar a la ITB normal (tabla 2). El ITB bajo presentó las incidencias más elevadas en las cuatro variables de resultados consideradas calculadas mediante curvas de supervivencias de Kaplan-Meyer (log rank < 0,001) (fig. 1).
Incidencia de eventos por categorías de ITB
| Eventos / 10,000 personas-año | Categorías de riesgo ITB | |||||||
|---|---|---|---|---|---|---|---|---|
| ITB ≥ 1,4 | ITB: 1,00 – 1,39 | ITB: 0,90 – 0,99 | ITB < 0,90 | |||||
| Inc | IC 95% | Inc | IC 95% | Inc | IC 95% | Inc | IC 95% | |
| Card. isquémica | 0 | - | 28,7 | 21,1 - 39,1 | 28,6 | 15,5 - 52,5 | 197,5 | 100,4 - 384,9 |
| Ictus | 46,2 | 8,2 - 257,0 | 14,4 | 9,3 - 22,2 | 48,5 | 30,3 - 77,6 | 345,9 | 207,2 - 572,2 |
| Mortalidad CV | 0 | 0 - 141,6 | 10,7 | 6,5 - 17,6 | 44,8 | 27,6 - 72,7 | 235,7 | 132,1 - 417,1 |
| Mortalidad total | 45,4 | 8,0 - 252,9 | 42,7 | 33,2 - 54,9 | 123,2 | 91,9 - 165,0 | 450 | 296,2 - 678,1 |
Card. Isquémica: Angina de pecho e infarto agudo de miocardio, CV: Cardiovascular, Inc: Incidencia.
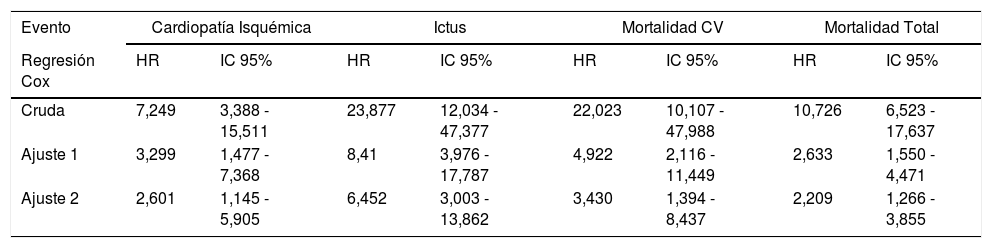
Tener un ITB bajo, con respecto al de referencia, confirió un aumento del riesgo de sufrir ictus, cardiopatía isquémica, morbimortalidad cardiovascular global o mortalidad por cualquier causa, de forma independiente de otros factores de riesgo como edad, sexo, factores de riesgo clásicos y actividad física (tabla 3). La magnitud de incremento del riesgo fue mayor para el ictus, sextuplicándolo, seguido de la mortalidad cardiovascular, de casi tres veces y medio.
Riesgo asociado a ITB < 0,9 versus ITB 1,0 – 1,40. Hazard ratios calculados mediante regresión de Cox cruda y con distintos niveles de ajuste
| Evento | Cardiopatía Isquémica | Ictus | Mortalidad CV | Mortalidad Total | ||||
|---|---|---|---|---|---|---|---|---|
| Regresión Cox | HR | IC 95% | HR | IC 95% | HR | IC 95% | HR | IC 95% |
| Cruda | 7,249 | 3,388 - 15,511 | 23,877 | 12,034 - 47,377 | 22,023 | 10,107 - 47,988 | 10,726 | 6,523 - 17,637 |
| Ajuste 1 | 3,299 | 1,477 - 7,368 | 8,41 | 3,976 - 17,787 | 4,922 | 2,116 - 11,449 | 2,633 | 1,550 - 4,471 |
| Ajuste 2 | 2,601 | 1,145 - 5,905 | 6,452 | 3,003 - 13,862 | 3,430 | 1,394 - 8,437 | 2,209 | 1,266 - 3,855 |
Ajuste 1: Edad y sexo.
Ajuste 2: Edad, sexo, tabaquismo activo, obesidad, hipertensión arterial, diabetes mellitus, dislipemia aterogénica, escasa actividad física (definiciones en el texto).
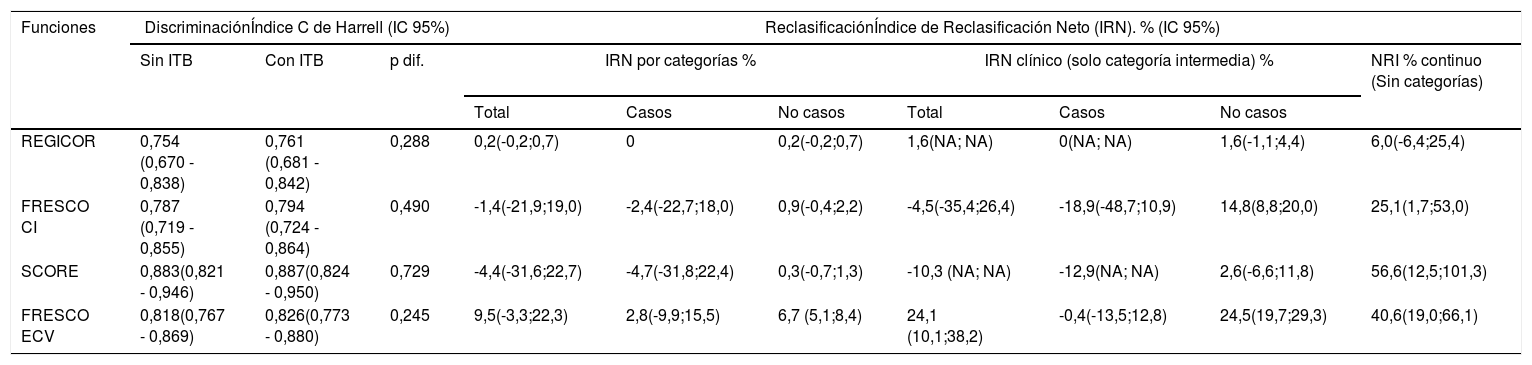
Añadir el ITB no mejoró la discriminación (índice C) de las distintas funciones de riesgo (tabla 4). Tampoco llegó hacerlo el IRN por categorías global, pero si en la categoría de riesgo intermedio (IRN clínico) con la función FRESCO ECV que reclasificó favorablemente con su inclusión un 24,1% de los participantes. El IRN continuo mejoró la estimación del riesgo absoluto de las funciones FRESCO CI, SCORE y FRESCO ECV en un 25,1, 56,6 y 40,6%, respectivamente (tabla 3).
Evaluación de la mejora de la capacidad predictiva de distintas funciones de riesgo con la inclusión del ITB bajo versus ITB normal
| Funciones | DiscriminaciónÍndice C de Harrell (IC 95%) | ReclasificaciónÍndice de Reclasificación Neto (IRN). % (IC 95%) | ||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| Sin ITB | Con ITB | p dif. | IRN por categorías % | IRN clínico (solo categoría intermedia) % | NRI % continuo (Sin categorías) | |||||
| Total | Casos | No casos | Total | Casos | No casos | |||||
| REGICOR | 0,754 (0,670 - 0,838) | 0,761 (0,681 - 0,842) | 0,288 | 0,2(-0,2;0,7) | 0 | 0,2(-0,2;0,7) | 1,6(NA; NA) | 0(NA; NA) | 1,6(-1,1;4,4) | 6,0(-6,4;25,4) |
| FRESCO CI | 0,787 (0,719 - 0,855) | 0,794 (0,724 - 0,864) | 0,490 | -1,4(-21,9;19,0) | -2,4(-22,7;18,0) | 0,9(-0,4;2,2) | -4,5(-35,4;26,4) | -18,9(-48,7;10,9) | 14,8(8,8;20,0) | 25,1(1,7;53,0) |
| SCORE | 0,883(0,821 - 0,946) | 0,887(0,824 - 0,950) | 0,729 | -4,4(-31,6;22,7) | -4,7(-31,8;22,4) | 0,3(-0,7;1,3) | -10,3 (NA; NA) | -12,9(NA; NA) | 2,6(-6,6;11,8) | 56,6(12,5;101,3) |
| FRESCO ECV | 0,818(0,767 - 0,869) | 0,826(0,773 - 0,880) | 0,245 | 9,5(-3,3;22,3) | 2,8(-9,9;15,5) | 6,7 (5,1;8,4) | 24,1 (10,1;38,2) | -0,4(-13,5;12,8) | 24,5(19,7;29,3) | 40,6(19,0;66,1) |
El índice de reclasificación neto total se calcula a partir de dos componentes, los casos, que son los sujetos que sufrieron alguno de los eventos predichos por las funciones de riesgo, y los no casos, aquellos que no lo sufrieron. En los primeros se calcula la proporción de ellos que subieron en la categoría de riesgo menos los que bajaron, con el nuevo modelo, y en los segundos la proporción de los que bajaron en la categoría de riesgo menos los que subieron, con el nuevo modelo. La suma entre ambos componentes expresa la ganancia total, considerando que el nuevo modelo es mejor si los límites del intervalo de confianza son cifras positivas y no incluye el 0, o, por el contrario, el nuevo modelo es peor si los límites del intervalo de confianza son cifras negativas y no incluye al 0. Si el intervalo de confianza incluye al 0 el resultado neto es que no hay diferencia entre ambos modelos.
NRI categorías: (n° casos que suben - n° de casos que bajan)/n° de casos + (n° de no casos que bajan - n° de no casos que suben)/n° de no casos.
En este manuscrito presentamos cómo un ITB bajo (< 0,90) es un marcador de riesgo independiente y de una magnitud importante para el ictus, además para la cardiopatía isquémica y la mortalidad cardiovascular y total. También se presenta cómo el ITB mejora la capacidad predictiva de las funciones FRESCO y SCORE y reclasifica favorablemente una proporción importante de personas con riesgo intermedio, según FRESCO ECV.
ITB como biomarcador de riesgo cardiovascularDesde que Criqui et al. en 198531 comunicaran por primera vez la asociación entre un ITB bajo y la mortalidad total, han sido numerosos los trabajos que han encontrado un mayor riesgo ajustado para presentar cardiopatía isquémica, mortalidad cardiovascular y total, aunque muchos menos si se excluyen aquellos que permitieron participar pacientes con alguna forma de ECV ya presente32. De hecho, son escasos y se debe buscar entre los trabajos iniciales para encontrar aquellos que obtuvieron una magnitud de asociación similar33–35, a pesar de ser la nuestra una cohorte de población general, con un amplio rango de edad y en tan solo siete años de seguimiento.
En nuestro país varios estudios han comunicado también un aumento del riesgo con el ITB bajo10,14. Los HR fueron en el estudio de Albacete11 de 1,9 para mortalidad total y 1,7 para el combinado de morbilidad cardiovascular y mortalidad total, en el estudio ARTPER de Barcelona12 de 2,0 para enfermedad coronaria, 2,1 para morbilidad cardiovascular, y 1,8 para el combinado de morbilidad cardiovascular y mortalidad por todas las causas y para el estudio REGICOR de Gerona14 2,1 para enfermedad coronaria y 2,2 para el combinado de eventos coronarios y cerebrales. En todos los casos cifras de similar magnitud, pero inferiores a las obtenidas en nuestro estudio, que ha podido estar motivada por la mayor incidencia de estas enfermedades en nuestro medio y/o por el método de valoración del riesgo, dado que se comparó directamente el ITB bajo con respecto al de referencia.
Especial atención requiere el elevado riesgo asociado con el ictus, cuando la mayoría de los estudios no lo han encontrado32, o solo débilmente con el ictus recurrente36. Desconocemos los motivos que pueden explicar este hallazgo, además de los expuestos anteriormente, pero especulamos con que la EAP comparta mecanismos comunes con el desarrollo de la arteriosclerosis que afecte a las arterias cerebrales en nuestro medio. Nuevos estudios serán necesarios para corroborar esta hipótesis.
Mejora de la capacidad predictiva de las funciones de riesgoLa forma de cuantificar la mejoría en la capacidad predictiva de las funciones de riesgo al incorporar nuevos biomarcadores37 es aún tema de controversia28. El índice C o su equivalente, el área bajo la curva, ha mostrado ser muy conservador para detectar cambios en la discriminación, lo que ha hecho que cobre cada vez mayor aceptación los IRN28. En este estudio, añadir el resultado de ITB marcó una tendencia de mejora en el índice C de todas las funciones de riesgo, pero en una magnitud que no llegó a la significación estadística. En nuestro país solo el estudio REGICOR15 consiguió incrementos estadísticos, aunque la magnitud fue similar al resto de los estudios. El IRN continuo es una medida de discriminación más sensible, mostrando en qué proporción se mejoran las probabilidades predichas con el modelo sin ITB y permitiendo una comparación más objetiva al no estar influenciado por los puntos de corte que definen las distintas categorías30. Este índice mejoró al incluir el ITB a las funciones de FRESCO y SCORE, en una magnitud que creemos importante para considerar la incorporación del ITB en la valoración del riesgo cardiovascular junto a ellas. Es, sin embargo, el IRN de la categoría de riesgo intermedio el que tiene mayor importancia clínica por distintos motivos. El primero, que en esta categoría de riesgo suceden un número importante de eventos, entre el 16 y el 46%, según la función de riesgo, en nuestra cohorte14. Segundo, la cantidad de población en este nivel de riesgo es asumible para intervenciones individualizadas, entre el 10 y el 16% en nuestro caso con REGICOR y FRESCO y un 28% con SCORE14. Por último, estas personas no están siendo objeto de intervenciones preventivas intensas que pudieran disminuir ese riesgo13. Con la única función que mejoró el IRN en esta categoría fue con FRESCO ECV, llegando al 24,1% (10,1 – 38,2), a expensas del componente de no casos, mejorando por tanto la especificidad de la prueba. Otros estudios similares realizados en nuestro país obtuvieron con la función de REGICOR un índice de reclasificación en esta categoría del 5,1% (1,5 – 10,6) para la predicción de cualquier evento cardiovascular15 y del 7% (-2 – 17%) para cardiopatía isquémica16. Ni para la función REGICOR ni para SCORE se obtuvieran mejoras significativas del NRI por categorías en nuestro caso.
Actualización de las estrategias preventivas cardiovascularesDespués del análisis de estos datos y del resto de estudios, los autores consideran que las estrategias de prevención cardiovascular individual deben ser revisadas y actualizadas en varios órdenes para mejorar su sensibilidad y capacidad predictiva. Primero, las funciones para la estimación del riesgo deberían estar validadas en la población que se pretende utilizar, segundo, deberían ir incorporándose distintos biomarcadores que mejoren los índices de reclasificación de forma estadística y clínicamente importantes9, y tercero, las recomendaciones que se realicen deberían tener en cuenta las cargas de trabajo que pueden generar en AP, definiendo y cuantificando la población de mayor riesgo para hacer la prueba más eficiente38, y que sea factible llevarla a cabo.
LimitacionesLa notificación del resultado del ITB a su médico de familia pudo haber cambiado la estrategia preventiva individual del participante y consecuentemente modificar la magnitud del efecto sobre las variables dependientes. A pesar de que se han corregido las estimaciones de las funciones de riesgo a los siete años de seguimiento, están diseñadas para 10 años, y ello ha podido influir en una menor capacidad de discriminación y en los índices de reclasificación obtenidos. Se establecieron niveles de corte para la definición de las categorías de riesgo de FRESCO similares a las propuestas por REGICOR27 debido a la ausencia de recomendaciones específicas para esa función de riesgo. La procedencia de la cohorte es de un área sanitaria rural de la comunidad de menor renta per cápita de España, a pesar de ello creemos que los resultados pudieran ser extrapolables a poblaciones con alta prevalencia de factores de riesgo y de incidencia de ECV.
ConclusionesEl ITB bajo alerta de un riesgo aumentado de padecer ictus, además de enfermedad coronaria, mortalidad cardiovascular y por todas las causas, una vez ajustado por edad, sexo, factores de riesgo clásicos y una baja actividad física. Este biomarcador mejora el riesgo absoluto estimado por las funciones FRESCO y de SCORE en un elevado porcentaje y reclasifica a una proporción importante de personas con riesgo intermedio detectado mediante FRESCO ECV. Por lo tanto, los autores consideran que la medición del ITB estaría justificada, al menos, en aquellas personas sanas con un riesgo cardiovascular global entre 5 y 10% a los 10 años, medida por FRESCO ECV, en el ámbito de la AP y siempre que haya dudas de manejo del riesgo cardiovascular individual.
- •
El ITB bajo ha demostrado tener valor pronóstico para cardiopatía isquémica, mortalidad cardiovascular y mortalidad total, una vez ajustado por factores de riesgo cardiovascular, en países de alta y baja incidencia de enfermedad cardiovascular.
- •
El ITB mejora débilmente y no de forma constante la capacidad predictiva del Framinghan Risk Score y su versión calibrada para España por REGICOR.
- •
El ITB bajo tiene una elevada capacidad predictiva para padecer ictus a los siete años de seguimiento, además para la cardiopatía isquémica, la mortalidad cardiovascular y total, una vez ajustado por factores de riesgo cardiovascular.
- •
Añadir la información del ITB mejora la capacidad predictiva de las funciones FRESCO y SCORE.
- •
El ITB reclasifica uno de cada cuatro no casos de personas con riesgo cardiovascular intermedio medido por FRESCO cardiovascular, por lo que estaría justificada su realización en esta categoría de riesgo.
Proyecto de Investigación en Salud (pI 14/00691) del IS Carlos III. Ministerio de Ciencia, Innovación y Universidades (Gobierno de España). Cofinanciado con el Fondo Europeo de Desarrollo Regional (FEDER). Programa de Intensificación de la Actividad Investigadora (2014) del Servicio Extremeño de Salud (Fundesalud). Ayudas a Grupos de Investigación de Extremadura (CTS016) de la Consejería de Economía (Junta de Extremadura). Apoyo administrativo y técnico de laboratorio por la Gerencia de Área de Salud Don Benito-Villanueva de la Serena (Servicio Extremeño de Salud).
Conflictos de interesesLos autores declaran no tener conflictos de intereses con relación a este manuscrito