Identificar y seleccionar la patología posiblemente laboral que es atendida en el sistema público de salud.
DiseñoEstudio transversal.
EmplazamientoCataluña (España).
ParticipantesPersona mayor de 15 años que registra una primera visita en atención primaria o un ingreso en un hospital o un episodio de incapacidad por contingencia común en 2008 en Cataluña o que ha fallecido en esta misma comunidad en 2007.
Mediciones principalesA partir de la conversión de la lista europea de enfermedades profesionales en 407 entidades de la CIE-10, se identificaron 34 entidades que fueron valoradas por un grupo de expertos.
ResultadosEstas entidades posiblemente laborales suponían el 6,7% de las primeras visitas, el 13,8% de las incapacidades laborales, el 13,6% de los contactos con los hospitales agudos y el 15,8% de las defunciones. El asma fue una patología de posible origen laboral identificada en las 4 bases de datos. Después de la selección de los expertos, las 26 entidades representan el 3,3% de las primeras visitas, el 8,9% de las incapacidades y el 2,7% de los contactos con hospitales de agudos.
ConclusionesLa implantación de un sistema de alerta en la historia clínica electrónica, cada vez que una de estas 26 enfermedades es registrada, puede ayudar a mejorar la comunicación de trastornos profesionales.
To identify and select common diseases of possible occupational origin, managed through the Spanish National Health System.
DesignCross-sectional study.
SettingCatalonia (Spain).
ParticipantsData were collected on people over 15 years of age who were seen for the first time in a primary care clinic or were admitted to a hospital or had an episode of non-occupational sickness absence in catalonia in 2008 or died in this region in 2007.
Main measurementsA total of 407 diagnostic codes for possible occupationally-related diseases were selected from a modified version of the european union ICD-10 list of diagnostic codes, from which 34 were selected and assessed by an expert panel.
ResultsThe initial 34 diagnoses represented 6.7% of all new outpatient visits, 13.8% of the sickness absence episodes, 13.6% of acute admissions and 15.8% of all annual deaths. Asthma appeared prominently in all four databases. The list was pared down to a final list of 26 four-digit icd-10 codes, that accounted for 3.3% of the first visits, 8.9% of lost work time episodes and 2.7% of acute admissions.
ConclusionsThe implementation of a “red flag” into the electronic medical record each time one of these 26 diagnostic codes is entered, could help to improve the reporting of occupational diseases.
En España existen 2 redes sanitarias de carácter público1. En la primera, denominada Sistema Nacional de Salud (SNS) se atienden las enfermedades comunes y accidentes no laborales, cubre a todos los residentes en España y está financiada por los presupuestos generales del Estado, además de estar gestionada desde las comunidades autónomas. La segunda atiende los accidentes de trabajo y las enfermedades profesionales, cubre a los afiliados a determinados regímenes de la Seguridad Social, está financiada directamente por la Seguridad Social y gestionada por las mutuas de accidentes de trabajo y enfermedades profesionales (mutuas).Un reciente acuerdo entre el ministerio de Trabajo e Inmigración y el Departament de Salut de la Generalitat de Catalunya confirman esta dualidad de nuestro sistema sanitario2, y se plantea como objetivo, para después extenderlo a otras comunidades autónomas, mejorar la coordinación entre ambos sistemas, sobre todo en relación a las posibles enfermedades profesionales que pueden estar siendo atendidas como comunes en el SNS3. Una situación que también se puede estar dando en sentido contrario, enfermedades comunes atendidas como profesionales, aunque sobre esta cuestión no existen estudios publicados.
La subnotificación de las enfermedades profesionales es un problema generalizado4-6, estimándose que en España sólo se reconoce una cuarta parte del total7. Sin embargo, estas estimaciones no diferencian entre enfermedad profesional, incluida en el listado oficial indemnizable8 y las llamadas enfermedades relacionadas con el trabajo, que abarca aquellas sobre las que, aunque no están incluidas, hay alguna evidencia acerca de su origen laboral. No obstante, la subnotificación de las enfermedades profesionales incluidas en el listado oficial es un hecho poco discutible cuando se comparan los casos reconocidos en una comunidad autónoma como Navarra (con una tasa de aproximadamente 800 casos por 100.000 trabajadores en 2006), donde hay un programa de búsqueda activa de los casos, con los reconocidos, por ejemplo, en Cataluña, donde la tasa es de 200 por 100.000 en ese mismo año9.
La actualización del nuevo cuadro de enfermedades profesionales ha abierto la posibilidad de mejorar la coordinación de las 2 redes sanitarias y ayudar a reducir el problema de la subnotificación8, ya que prevé que cualquier facultativo del SNS pueda comunicar la sospecha de una enfermedad profesional al organismo competente de la comunidad autónoma. El objetivo de este estudio es identificar y seleccionar la enfermedad posiblemente laboral que está siendo atendida en el SNS a partir de la información disponible en Cataluña.
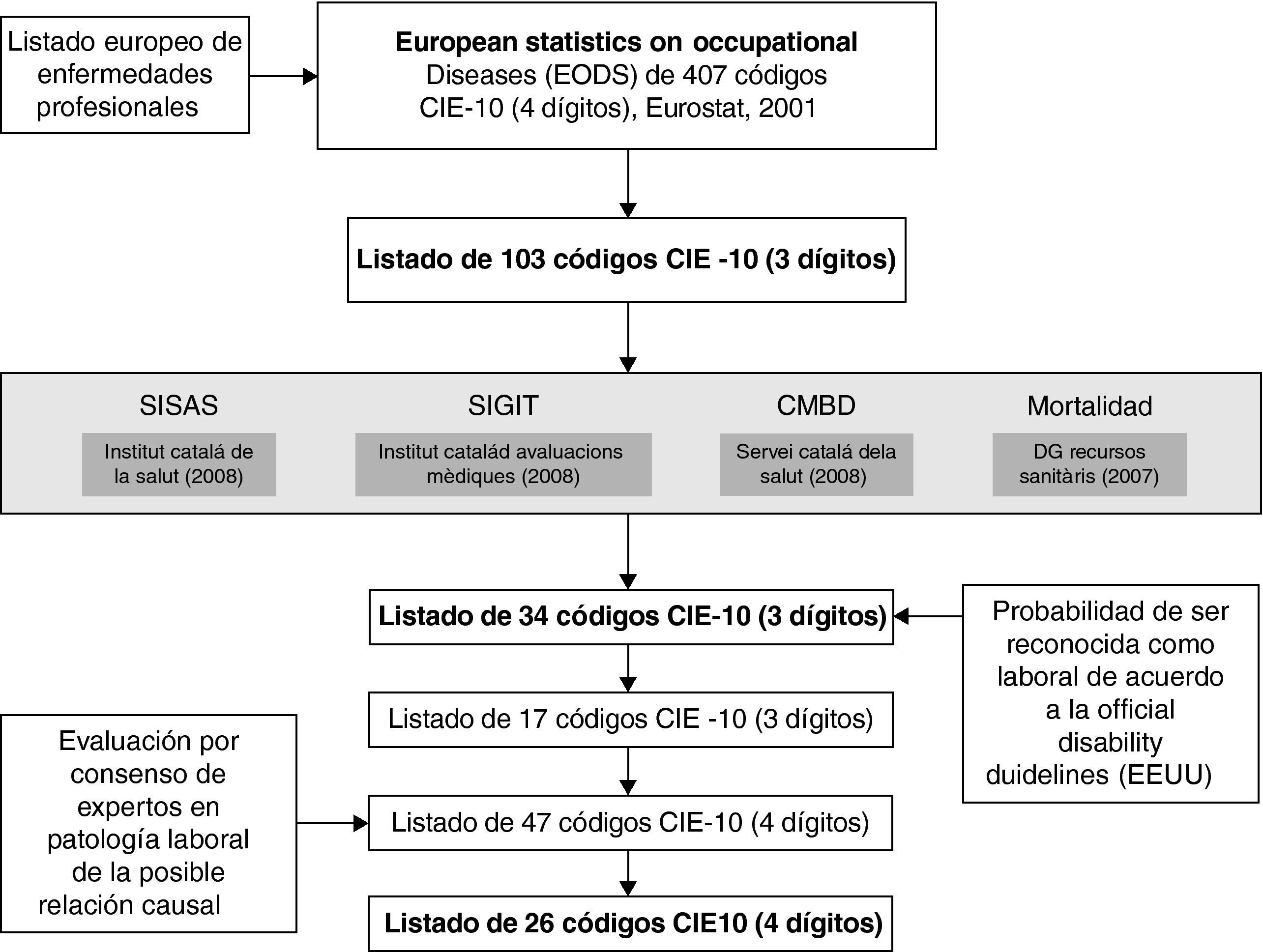
Material y métodosPara la identificación de las principales enfermedades posiblemente laborales hemos partido del listado oficial europeo de enfermedades profesionales y su conversión a 407 códigos diagnósticos de la Clasificación Internacional de Enfermedades, 10.a edición a 4 dígitos (CIE-10) preparado por EUROSTAT en el año 2000, en el marco del proyecto «European Occupational Disease Statistics» (EODS)10. A efectos de este trabajo, estas 407 entidades nosológicas fueron agrupadas en 103 códigos CIE-10 a 3 dígitos, para los cuales, y restringido a personas de más de 15 años, se cuantificó la frecuencia de visitas iniciales que produjeron en la atención primaria gestionada por el Institut Catalá de Salut, según la base de datos del Sistema d’Informació dels Serveis d’Assistència Primària (SISAP) en 2008. Como indicadores de gravedad, fue examinado el número de episodios por incapacidad temporal por contingencia común y su duración mediana, registrado en la base de datos del Sistema Integrat per la Gestió de la Incapacitat Temporal (SIGIT) en 2008 del Institut Català d’Avaluacions Mèdiques; el número de contactos hospitalarios y su duración, registrados en la base de datos del Conjunto Mínimo Básico de Datos (CMBD) en 2008 del Servei Català de la Salut, y el número de fallecidos registrados en el Registro de Mortalidad de Catalunya del Departament de Salut en 2007 (último año disponible).
Teniendo en cuenta las frecuencias obtenidas, se seleccionaron las entidades cuyas frecuencias sumaron al menos el 90% del total en cada una de las bases de datos, ya sean visitas, ingresos, episodios o defunciones. Una vez suprimidas aquellas que se repetían en alguna de ellas, quedaron 34 entidades, las cuales quedaron reducidas a 17 tras valorar el porcentaje de los casos de estas entidades que son confirmadas como de origen laboral, de acuerdo con la experiencia de Estados Unidos11. Esto es, las entidades con ningún caso reconocido como laboral fueron excluidas de la lista, excepto aquellas de las que, como por ejemplo el cáncer de vejiga, tenemos evidencias de casos de origen laboral en nuestro medio12. Igualmente fueron excluidas aquellas entidades inespecíficas como el dolor abdominal pélvico o la conjuntivitis.
Finalmente, estas 17 entidades a 3 dígitos se desagregaron en sus 47 entidades a nivel de 4 dígitos, y fueron valoradas sobre su posible origen laboral por un grupo de médicos especialistas en distintas enfermedades laborales. Esta valoración se realizó por consenso y teniendo en cuenta si la evidencia científica disponible sobre el posible origen laboral era muy fuerte (+++), fuerte (++), débil (+) o no existía (−)13. En el esquema general del estudio se resume el proceso completo seguido para la identificación y selección de las principales entidades nosológicas de posible origen laboral.
ResultadosEn la primera fase (tabla 1), y a partir de las 103 entidades nosológicas propuestas como posibles enfermedades profesionales, se han identificado 418.717 (un 6,7% del total) primeras visitas a centros de atención primaria; 176.967 (13,8%) episodios de incapacidad temporal por contingencia común; 172.010 (13,6%) contactos con hospitales; y 9.575 (15,8%) defunciones ocurridas en Cataluña.
Fuentes de datos utilizadas para identificar y seleccionar las entidades nosológicas de posible origen laboral más frecuentes y graves en Cataluña en la población de más de 15 años de edad
| Fuente de datos | Parámetros | Frecuencia (%a) |
| SISAP | Visitas atención primaria | 418.717 (6,7) visitas |
| SIGIT | Episodios de incapacidad temporal por contingencia común | 176.967 (13,8) episodios |
| CMBD | Contactos hospitales | 172.010 (13,6) contactos |
| Registro de Mortalidad | Defunciones | 9.575 (15,8) muertos |
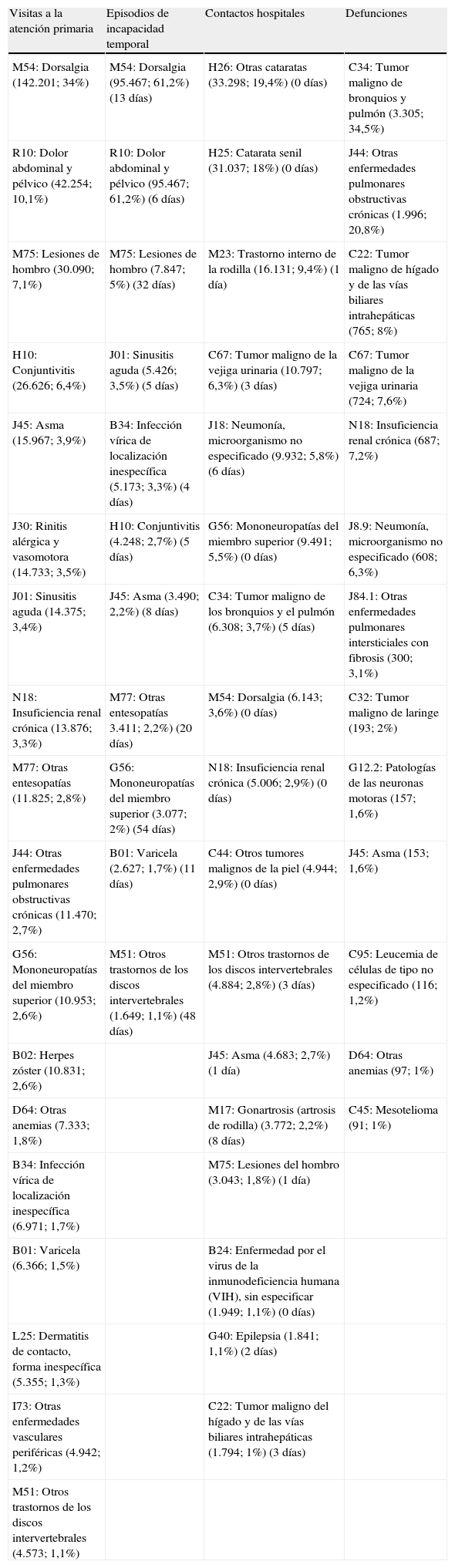
De éstas se seleccionaron las 34 entidades más frecuentes (tabla 2). Algunas de ellas se identificaron como frecuentes en más de una de las bases de datos analizadas. Por ejemplo, el asma (CIE-10: J45) se identificó como una de las más frecuentes en las 4 bases de datos, representando el 3,9% de las visitas en atención primaria, el 2,2% de los episodios de incapacidad temporal, el 2,7% de los contactos hospitalarios, y el 1,6% de las defunciones. Igualmente ocurrió para la dorsalgia (M54) y las lesiones de hombro (M75), que están entre las entidades más frecuentes como motivo de visita (34 y 10,1%, respectivamente), episodio de incapacidad temporal (61,2 y 5%) y contacto con un hospital (3,6 y 1,8%), aunque no como causa principal de defunción.
Entidades nosológicas (CIE-10; 3 dígitos) de posible origen laboral (frecuencia y duración mediana) según visitas a la atención primaria, episodios de incapacidad, contactos con hospitales y defunciones en personas de más de 15 años en 2008 (defunciones 2007)
| Visitas a la atención primaria | Episodios de incapacidad temporal | Contactos hospitales | Defunciones |
| M54: Dorsalgia (142.201; 34%) | M54: Dorsalgia (95.467; 61,2%) (13 días) | H26: Otras cataratas (33.298; 19,4%) (0 días) | C34: Tumor maligno de bronquios y pulmón (3.305; 34,5%) |
| R10: Dolor abdominal y pélvico (42.254; 10,1%) | R10: Dolor abdominal y pélvico (95.467; 61,2%) (6 días) | H25: Catarata senil (31.037; 18%) (0 días) | J44: Otras enfermedades pulmonares obstructivas crónicas (1.996; 20,8%) |
| M75: Lesiones de hombro (30.090; 7,1%) | M75: Lesiones de hombro (7.847; 5%) (32 días) | M23: Trastorno interno de la rodilla (16.131; 9,4%) (1 día) | C22: Tumor maligno de hígado y de las vías biliares intrahepáticas (765; 8%) |
| H10: Conjuntivitis (26.626; 6,4%) | J01: Sinusitis aguda (5.426; 3,5%) (5 días) | C67: Tumor maligno de la vejiga urinaria (10.797; 6,3%) (3 días) | C67: Tumor maligno de la vejiga urinaria (724; 7,6%) |
| J45: Asma (15.967; 3,9%) | B34: Infección vírica de localización inespecífica (5.173; 3,3%) (4 días) | J18: Neumonía, microorganismo no especificado (9.932; 5,8%) (6 días) | N18: Insuficiencia renal crónica (687; 7,2%) |
| J30: Rinitis alérgica y vasomotora (14.733; 3,5%) | H10: Conjuntivitis (4.248; 2,7%) (5 días) | G56: Mononeuropatías del miembro superior (9.491; 5,5%) (0 días) | J8.9: Neumonía, microorganismo no especificado (608; 6,3%) |
| J01: Sinusitis aguda (14.375; 3,4%) | J45: Asma (3.490; 2,2%) (8 días) | C34: Tumor maligno de los bronquios y el pulmón (6.308; 3,7%) (5 días) | J84.1: Otras enfermedades pulmonares intersticiales con fibrosis (300; 3,1%) |
| N18: Insuficiencia renal crónica (13.876; 3,3%) | M77: Otras entesopatías 3.411; 2,2%) (20 días) | M54: Dorsalgia (6.143; 3,6%) (0 días) | C32: Tumor maligno de laringe (193; 2%) |
| M77: Otras entesopatías (11.825; 2,8%) | G56: Mononeuropatías del miembro superior (3.077; 2%) (54 días) | N18: Insuficiencia renal crónica (5.006; 2,9%) (0 días) | G12.2: Patologías de las neuronas motoras (157; 1,6%) |
| J44: Otras enfermedades pulmonares obstructivas crónicas (11.470; 2,7%) | B01: Varicela (2.627; 1,7%) (11 días) | C44: Otros tumores malignos de la piel (4.944; 2,9%) (0 días) | J45: Asma (153; 1,6%) |
| G56: Mononeuropatías del miembro superior (10.953; 2,6%) | M51: Otros trastornos de los discos intervertebrales (1.649; 1,1%) (48 días) | M51: Otros trastornos de los discos intervertebrales (4.884; 2,8%) (3 días) | C95: Leucemia de células de tipo no especificado (116; 1,2%) |
| B02: Herpes zóster (10.831; 2,6%) | J45: Asma (4.683; 2,7%) (1 día) | D64: Otras anemias (97; 1%) | |
| D64: Otras anemias (7.333; 1,8%) | M17: Gonartrosis (artrosis de rodilla) (3.772; 2,2%) (8 días) | C45: Mesotelioma (91; 1%) | |
| B34: Infección vírica de localización inespecífica (6.971; 1,7%) | M75: Lesiones del hombro (3.043; 1,8%) (1 día) | ||
| B01: Varicela (6.366; 1,5%) | B24: Enfermedad por el virus de la inmunodeficiencia humana (VIH), sin especificar (1.949; 1,1%) (0 días) | ||
| L25: Dermatitis de contacto, forma inespecífica (5.355; 1,3%) | G40: Epilepsia (1.841; 1,1%) (2 días) | ||
| I73: Otras enfermedades vasculares periféricas (4.942; 1,2%) | C22: Tumor maligno del hígado y de las vías biliares intrahepáticas (1.794; 1%) (3 días) | ||
| M51: Otros trastornos de los discos intervertebrales (4.573; 1,1%) |
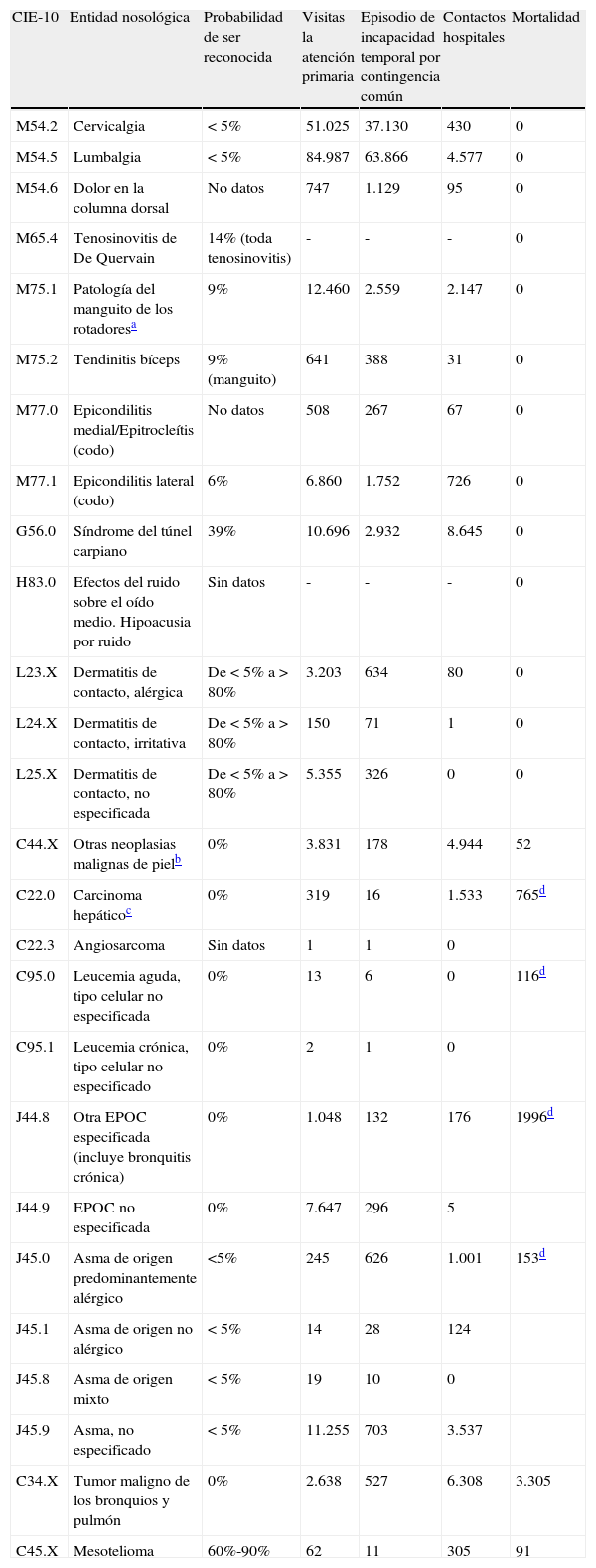
Finalmente, de las 47 entidades que fueron evaluadas por médicos expertos que valoraron su posible origen laboral, se identificaron 26 entidades (tabla 3) en las que hubo un consenso a nivel de evidencia fuerte (++) o muy fuerte (+++). Para el resto, hubo poca (9 entidades) o nula evidencia (12 entidades). Estas 26 entidades de posible origen laboral representan el 3,3% del total de las primeras visitas a la atención primaria, el 8,9% de los episodios por incapacidad temporal por contingencias comunes y el 2,7% de los contactos con hospitales de agudos.
Entidades nosológicas (CIE-10; 4 dígitos) seleccionadas por la elevada frecuencia (visitas a la atención primaria) gravedad (episodios por incapacidad temporal por contingencia común, contactos con hospitales de agudos y defunciones), la probabilidad de ser reconocidas como laboral, y con una fuerte evidencia científica sobre su posible origen laboral
| CIE-10 | Entidad nosológica | Probabilidad de ser reconocida | Visitas la atención primaria | Episodio de incapacidad temporal por contingencia común | Contactos hospitales | Mortalidad |
| M54.2 | Cervicalgia | < 5% | 51.025 | 37.130 | 430 | 0 |
| M54.5 | Lumbalgia | < 5% | 84.987 | 63.866 | 4.577 | 0 |
| M54.6 | Dolor en la columna dorsal | No datos | 747 | 1.129 | 95 | 0 |
| M65.4 | Tenosinovitis de De Quervain | 14% (toda tenosinovitis) | - | - | - | 0 |
| M75.1 | Patología del manguito de los rotadoresa | 9% | 12.460 | 2.559 | 2.147 | 0 |
| M75.2 | Tendinitis bíceps | 9% (manguito) | 641 | 388 | 31 | 0 |
| M77.0 | Epicondilitis medial/Epitrocleítis (codo) | No datos | 508 | 267 | 67 | 0 |
| M77.1 | Epicondilitis lateral (codo) | 6% | 6.860 | 1.752 | 726 | 0 |
| G56.0 | Síndrome del túnel carpiano | 39% | 10.696 | 2.932 | 8.645 | 0 |
| H83.0 | Efectos del ruido sobre el oído medio. Hipoacusia por ruido | Sin datos | - | - | - | 0 |
| L23.X | Dermatitis de contacto, alérgica | De<5% a>80% | 3.203 | 634 | 80 | 0 |
| L24.X | Dermatitis de contacto, irritativa | De<5% a>80% | 150 | 71 | 1 | 0 |
| L25.X | Dermatitis de contacto, no especificada | De<5% a>80% | 5.355 | 326 | 0 | 0 |
| C44.X | Otras neoplasias malignas de pielb | 0% | 3.831 | 178 | 4.944 | 52 |
| C22.0 | Carcinoma hepáticoc | 0% | 319 | 16 | 1.533 | 765d |
| C22.3 | Angiosarcoma | Sin datos | 1 | 1 | 0 | |
| C95.0 | Leucemia aguda, tipo celular no especificada | 0% | 13 | 6 | 0 | 116d |
| C95.1 | Leucemia crónica, tipo celular no especificado | 0% | 2 | 1 | 0 | |
| J44.8 | Otra EPOC especificada (incluye bronquitis crónica) | 0% | 1.048 | 132 | 176 | 1996d |
| J44.9 | EPOC no especificada | 0% | 7.647 | 296 | 5 | |
| J45.0 | Asma de origen predominantemente alérgico | <5% | 245 | 626 | 1.001 | 153d |
| J45.1 | Asma de origen no alérgico | < 5% | 14 | 28 | 124 | |
| J45.8 | Asma de origen mixto | < 5% | 19 | 10 | 0 | |
| J45.9 | Asma, no especificado | < 5% | 11.255 | 703 | 3.537 | |
| C34.X | Tumor maligno de los bronquios y pulmón | 0% | 2.638 | 527 | 6.308 | 3.305 |
| C45.X | Mesotelioma | 60%-90% | 62 | 11 | 305 | 91 |
Los resultados de este estudio, basados en la mejor información disponible, permiten dar una sólida base empírica a la selección de un grupo de entidades, con una fuerte evidencia de relación causal con el trabajo, las cuales pueden estar siendo atendidas en el SNS en el caso de Cataluña, pero que pensamos puede extrapolarse al conjunto de España, y tanto en atención primaria como en atención especializada. Evidentemente, para que una enfermedad sea reconocida por la Seguridad Social como enfermedad profesional no basta con el diagnóstico médico de la enfermedad concreta, sino que también debe establecerse que hay una exposición a riesgos laborales para los que hay evidencia de relación causal con dicha enfermedad. En este sentido, a este primer estudio ha de seguir un segundo que permita identificar aquellas ocupaciones, tareas y/o productos que, basándose en la evidencia científica, pueden producir cada una de estas entidades, lo que acabaría de completar la información que sustente la sospecha de enfermedad profesional.
A pesar de esta limitación, la utilidad de este trabajo es doble. Por un lado, hace de traductor de la clasificación de enfermedades profesionales, que responde a la lógica causal, a la CIE, que es la lengua franca en el mundo médico, y que responde sobre todo a la localización anatómica de la enfermedad. Por otro lado, reduce un listado de 407 códigos a los 26 que con mayor frecuencia contactan con el sistema de salud de nuestro entorno, y para los cuales hay una fuerte evidencia sobre su origen laboral. Ello no quiere decir que ante la sospecha de una enfermedad, que no está en este listado reducido de 26, no se puede proceder a comunicar la sospecha. Todo lo contrario, este listado trata de facilitar la tarea del médico, pero no la limita.
Por otro lado, también se ha de considerar que posiblemente este listado de 26 entidades sea aún demasiado amplio, pues incluye a unas 200.000 visitas iniciales a la atención primaria, unas 1.000 visitas diarias, lo que puede sobrecargar los recursos disponibles, ya limitados, para valorar si finalmente estas sospechas son consistentes o no. Unos recursos que en Cataluña son fundamentalmente las unidades de salud laboral que dependen del Departament de Salut14. Sin embargo, una vez queda acotado este listado según sus factores de riesgo laboral reconocido, el porcentaje de los casos sospechosos será mucho menor, tal como se puede comprobar en los porcentajes que el sistema norteamericano acepta finalmente como posiblemente laboral11. Un sistema que, aunque es muy diferente al nuestro, es la única referencia disponible, hasta donde conocemos. La aplicación de este listado en un estudio piloto puede ayudar a evaluar su efectividad, tras revisar el porcentaje de casos comunicados que son finalmente confirmados como enfermedad profesional. Aunque sin olvidar que un segundo objetivo de este sistema es fortalecer la vigilancia epidemiológica en salud laboral, por lo que la información obtenida puede servir para valorar nuevas asociaciones causales, así como identificar objetivos preventivos. Hay que recordar que en una propuesta de este tipo debe de primar la sensibilidad, para que haya los menos falsos negativos posibles, aunque la especificidad sea baja, por haber un número elevado de falsos positivos, ya que estos últimos serán muy probablemente detectados en el siguiente filtro. El cual puede estar constituido por el órgano competente de la comunidad autónoma, tal como se establece en el procedimiento para comunicación de sospecha elaborado desde la Dirección General de Salud Pública del ministerio de Sanidad y Política Social15.
En este sentido, es muy importante que el médico de atención primaria o especializada registre la ocupación y así pueda fundamentar su sospecha sobre el posible origen laboral del caso que está estudiando. Una información que desgraciadamente se cumplimenta poco en la historia clínica: un 8% en un reciente estudio realizado en un centro de atención primaria de Barcelona16. Algo que también ocurre en otros entornos17,18. Con este precedente, una primera implicación de este estudio sería sensibilizar a los médicos de atención primaria y especializada para que sean conscientes de la importancia de los antecedentes laborales de su paciente, al menos cuando estén tratando a un paciente con alguna de las 26 entidades seleccionadas en nuestro estudio.
En conclusión, estos resultados pueden ayudar a facilitar la comunicación de la sospecha de enfermedades profesionales, lo que servirá para proteger mejor los derechos de los trabajadores, mejorar la gestión de las instituciones sanitarias y hacer más efectivos los sistemas de vigilancia epidemiológica en salud laboral.
- •
Hay evidencias de que existe un importante subregistro de la enfermedad laboral.
- •
Estas enfermedades de origen laboral deberían ser atendidas por las mutuas de accidentes de trabajo y enfermedad profesional.
- •
Una parte importante de estas enfermedades se está atendiendo en atención primaria y especializada.
- •
Por primera vez se cuantifica la frecuencia la posible enfermedad laboral que se está atendiendo en el SNS.
- •
De acuerdo a la mejor información disponible y a la opinión de un grupo de expertos se ha seleccionado una lista reducida de 26 enfermedades de posible origen laboral.
Este trabajo ha contado con una financiación parcial del Departament de Salut, mediante una contratación pública.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A los colegas expertos Jordi Castejon (Unitat de Salut Laboral Costa de Ponent, ICS). Àngels Company (Unitat de Salut Laboral Costa de Ponent, ICS). Ramon Orriols (Servei de Pneumologia, Hospital Vall d’Hebron). Rocío Villar (Servei de Salut Laboral, Parc de Salut Mar). Ramón Pujol (Servei de Dermatologia, Parc de Salut Mar). M. Dolores Ibáñez de la Chica; ICAM, Departament de Salut). Constanza Alberti Casas (ICAM, Departament de Salut). Xavier Orpella (Unidad Salut Laboral, Badalona Serveis Assistencials). Manel Algara (Servei de Radioterapia, Parc de Salut Mar). Marta Tejero Sánchez (Institut Aparell Locomotor, Parc de Salut Mar).