Evaluar la incidencia de fractura de cadera en pacientes con tratamiento antipsicótico, comparándola con la de individuos que no han sido tratados con antipsicóticos.
DiseñoEstudio de cohortes históricas de pacientes tratados con fármacos antipsicóticos (TAP) y pacientes sin tratamiento conocido (no TAP). El periodo de observación fue 2006-2014.
EmplazamientoTodos los equipos de atención primaria de Cataluña del Instituto Catalán de la Salud (ICS).
ParticipantesPacientes mayores de 44 años con TAP de al menos 3 meses de duración. Cohorte control: selección aleatoria de pacientes no TAP emparejando por comorbilidades basales, sexo, edad y prescripción de fármacos (excluyendo psicofármacos). Se analiza un total de 22.010 pacientes.
Mediciones principales Tasa de incidencia (×1.000 personas-año [PY]) de fractura de cadera en cada grupo (TAP y no TAP). Modelos de regresión de Cox para estimar riesgos ajustados (hazard ratio [HR]) añadiendo los psicofármacos como covariables.
ResultadosLa tasa de incidencia de fractura de cadera fue mayor en los pacientes TAP (5,83 frente a 3,58 fracturas por 1.000 PY), y es mayor en todos los estratos según sexo, edad y tipo de diagnóstico. El riesgo de sufrir una fractura de cadera fue un 60% mayor (HR: 1,60; IC95%: 1,34-1,92) en el grupo TAP que en el grupo no TAP. El riesgo fue mayor en el grupo con esquizofrenia (HR: 3,57; IC95%: 1,75-7,30), seguido del trastorno bipolar (HR: 2,61; IC95%: 1,39-4,92) y depresión (HR: 1,51; IC95%: 1,21-1,88).
ConclusionesLos pacientes con tratamiento antipsicótico presentan más riesgo de fractura de cadera que los que no han sido tratados con antipsicóticos.
To evaluate the incidence of hip fracture in patients with antipsychotic treatment, comparing it with that of individuals who have not been treated with antipsychotics.
DesignRetrospective cohort study of patients treated with antipsychotic drugs (TAP) and patients without known treatment (non-TAP). The observation period was 2006–2014.
SiteAll primary care teams in Catalonia of the Catalan Health Institute (ICS).
ParticipantsPatients older than 44 years with TAP lasting at least 3 months. Control cohort: random selection of non-TAP patients matching for baseline comorbidities and other variables. A total of 22,010 are analyzed.
Main measurements Incidence rate (1000× person-years: PY) of hip fracture in each group (TAP and non-TAP). Cox regression models to estimate adjusted risks (hazard ratio: HR).
ResultsThe hip fracture incidence rate was higher in TAP patients (5.83 vs 3.58 fractures per 1000 PY), and is higher in all strata according to sex, age and type of diagnosis. The risk of suffering a hip fracture was 60% higher (HR: 1.60 95% CI: 1.34–1.92) in the TAP group than in the non-TAP group. The risk was higher in the group with schizophrenia (HR: 3.57 95% CI: 1.75–7.30), followed by bipolar disorder (HR: 2.61; 95% CI: 1.39–4.92) and depression (HR: 1.51; 95% CI: 1.21–1.88).
ConclusionsPatients with antipsychotic treatment have a higher risk of hip fracture than those who have not been treated with antipsychotics.
Las fracturas de cadera se consideran un problema de salud pública ya que ocasionan elevados costes económicos y un deterioro importante de la calidad de vida1. En España, Cataluña es la comunidad autónoma con mayor incidencia de fracturas de cadera2. A nivel comunitario se ha analizado la relación entre fracturas de caderas en población anciana y consumo de psicofármacos3. En el caso de pacientes con trastorno mental grave (TMG) es conocido el mayor riesgo de presentar comorbilidades como diabetes, enfermedad coronaria, hipertensión y osteoporosis respecto a la población general. En el caso de los pacientes con TMG y osteoporosis la situación se complica ya que presentan mas riesgo de fracturas4,5.
La osteoporosis es una enfermedad metabólica ósea caracterizada por una baja densidad mineral ósea y un deterioro de la microarquitectura del tejido óseo que conduce a mayor riesgo de fracturas1.
En los pacientes con TMG las fracturas pueden motivar un deterioro del estado mental6, mayores tasas de infecciones posquirúrgicas, mayor riesgo de fracturas contralaterales y peores tasas de vinculación a su seguimiento7. Además, si se compara con otros grupos, como pacientes con demencia, la estancia hospitalaria en el paciente con trastorno esquizofrénico aumenta dado que no hay protocolos para prevenir las fracturas en estos pacientes8,9, a diferencia de los pacientes con demencias. Esta situación se acompaña de tasas más altas de complicaciones médicas, como neumonía, tromboembolismo pulmonar (TEP) y fracaso renal8.
Tradicionalmente, la relación entre osteoporosis y TMG se atribuyó a determinados estilos de vida ligados a la enfermedad, al sedentarismo o a la disminución en la actividad física, el tabaquismo, el consumo de alcohol, y una dieta deficiente en calcio y vitamina D5.
Actualmente hay diferentes líneas de investigación que analizan estas asociaciones. Hay trabajos que estudian la relación entre la propia enfermedad mental crónica y la disminución de la densidad mineral ósea10–12, pero no todos coinciden en los resultados. Algunos estudios no encuentran diferencias entre la población con esquizofrenia y la población control13, mientras que otros concluyen que la relación entre los fármacos antipsicóticos y el riesgo de fractura14–17 está motivada por la hiperprolactinemia inducida por estos psicofármacos y sus repercusiones en la densidad mineral ósea9.
Hay otro tipo de estudios que evalúan si la hipotensión provocada por psicofármacos puede relacionarse con las fracturas secundarias debido a un mayor riesgo de caídas. Dichos estudios se han centrado en población mayor de 65 años9,18,19.
Todos los trabajos concluyen que en los cuidados de los pacientes con TMG es necesario evaluar los efectos secundarios del tratamiento farmacológico, entre ellos: valorar medidas de cribado de osteoporosis, considerar su tratamiento y tener en cuenta el riesgo de fracturas13.
Nuestro estudio pretende responder a la pregunta de si el tratamiento con antipsicóticos incrementa el riesgo de tener fractura de cadera. Para ello comparamos la incidencia de fractura de cadera entre dos cohortes de pacientes que recibieron o no tratamiento con estos fármacos.
MetodologíaSe trata de un estudio de cohortes históricas de pacientes tratados con fármacos antipsicóticos (TAP) y pacientes sin tratamiento con estos fármacos (noTAP). El periodo de observación del estudio fue del 1 de enero de 2006 al 31 de diciembre de 2014. Se incluyeron usuarios de 274 equipos de atención primaria del Instituto Catalán de la Salud (ICS). El ICS es el principal proveedor de servicios públicos en Cataluña y gestiona una población asignada aproximada de 5.835.000 usuarios (80% de la población total).
Los datos proceden de la base de datos Sistema de Información para el desarrollo de la Investigación en Atención Primaria (SIDIAP). SIDIAP contiene información clínica anonimizada procedente de la historia clínica informatizada (eCAP), información de laboratorio, e información de medicación dispensada en las oficinas de farmacia, entre otras fuentes de datos20.
Para el estudio actual se extrajo información sobre características sociodemográficas, problemas de salud registrados con la Clasificación Internacional de Enfermedades (CIE10), prescripciones de médicos de familia, parámetros clínicos y hábitos tóxicos; la facturación de recetas codificadas mediante el Sistema de Clasificación Química Anatómica Terapéutica (ATC)21. En anexo se presenta la relación de códigos CIE10 y ATC de los problemas de salud y fármacos estudiados.
Se seleccionaron los usuarios mayores de 44 años asignados a todos los equipos en el momento de la inclusión al estudio. Se excluyeron los pacientes con diagnóstico de demencia, debido a que podían estar en tratamiento con antipsicóticos y tener un riesgo aumentado de fractura por la edad y su situación clínica.
A partir de los datos de facturación se conformaron dos cohortes de pacientes (TAP y noTAP). Los pacientes con diagnóstico registrado de TMG incluidos en la cohorte de exposición de tratamiento antipsicótico (TAP) fueron todos los que tuvieron alguna dispensación de fármacos antipsicóticos (grupo ATC: N05A, excepto sulpirida y litio) al menos durante 3 meses durante el periodo de observación (2006-2014). No se excluyeron aquellos que tenían tratamiento antipsicótico y además no tenían registro de diagnóstico psiquiátrico, debido a que se consideró que podía haber una falta de registro del problema de salud mental.
Los usuarios que se incluyeron en la cohorte control (noTAP) se seleccionaron de forma aleatoria, con la misma edad, centro de atención primaria y sexo que su correspondiente TAP (4 controles por expuesto). Se excluyeron aquellos que tuvieron alguna dispensación de tratamiento antipsicótico o algún diagnóstico incluido en el grupo de TMG, durante el periodo de estudio, ya que se consideró que era probable que hubieran estado expuestos a tratamiento antipsicótico en algún momento debido a la gravedad de su enfermedad.
Seguimiento y variables resultadoSe consideró como fecha de inicio de seguimiento la de la primera dispensación de TAP a partir del 2006. En cada paciente noTAP se consideró la misma fecha que su correspondiente TAP.
La variable principal de resultado fue la primera fractura de cadera (CIE10:S72) diagnosticada y registrada en el sistema desde la inclusión hasta el final del seguimiento (31/12/2014, fecha de muerte o traslado).
Posibles factores de confusiónSe recogió información sobre problemas de salud y otros fármacos que podían modificar los resultados o confundirlos debido a que pueden aumentar el riesgo de fracturas por interferir en el metabolismo óseo, o aumentar el riesgo de caídas.
Comorbilidades. Las enfermedades o procesos relacionados con fracturas fueron las siguientes: osteoporosis, artritis reumatoide, enfermedad cardiovascular, neoplasias (mieloma y leucemia), enfermedad cerebrovascular, insuficiencia renal crónica, hiperparatiroidismo primario, hipertiroidismo, hipogonadismo, enfermedad de Cushing, enfermedad de Addison, enfermedad inflamatoria intestinal y malabsorción intestinal, anorexia nerviosa, diabetes tipo 1 y 2, menopausia prematura. Además, se registró si constaba abuso de alcohol o la persona era fumadora.
Los fármacos no psicofármacos relacionados con mayor riesgo de fracturas fueron: inhibidores de la bomba de protones, corticosteroides de uso sistémico, estatinas, terapia hormonal sustitutiva, anticolinérgicos, bifosfonatos y otros agentes que alteran la estructura del hueso, teriparatida y raloxifeno.
Respecto a los psicofármacos, se agruparon de la siguiente manera: benzodiacepinas (grupo N05BA), antidepresivos (grupo N06A) y estabilizadores del estado de ánimo (antiepilépticos, grupo N03A).
Por último, en el grupo TAP se recogió información sobre los siguientes diagnósticos psiquiátricos: esquizofrenia, trastorno bipolar, depresión y otros trastornos psicóticos y del humor.
En anexo constan los códigos diagnósticos de la comorbilidad (CIE10) y de los fármacos (ATC).
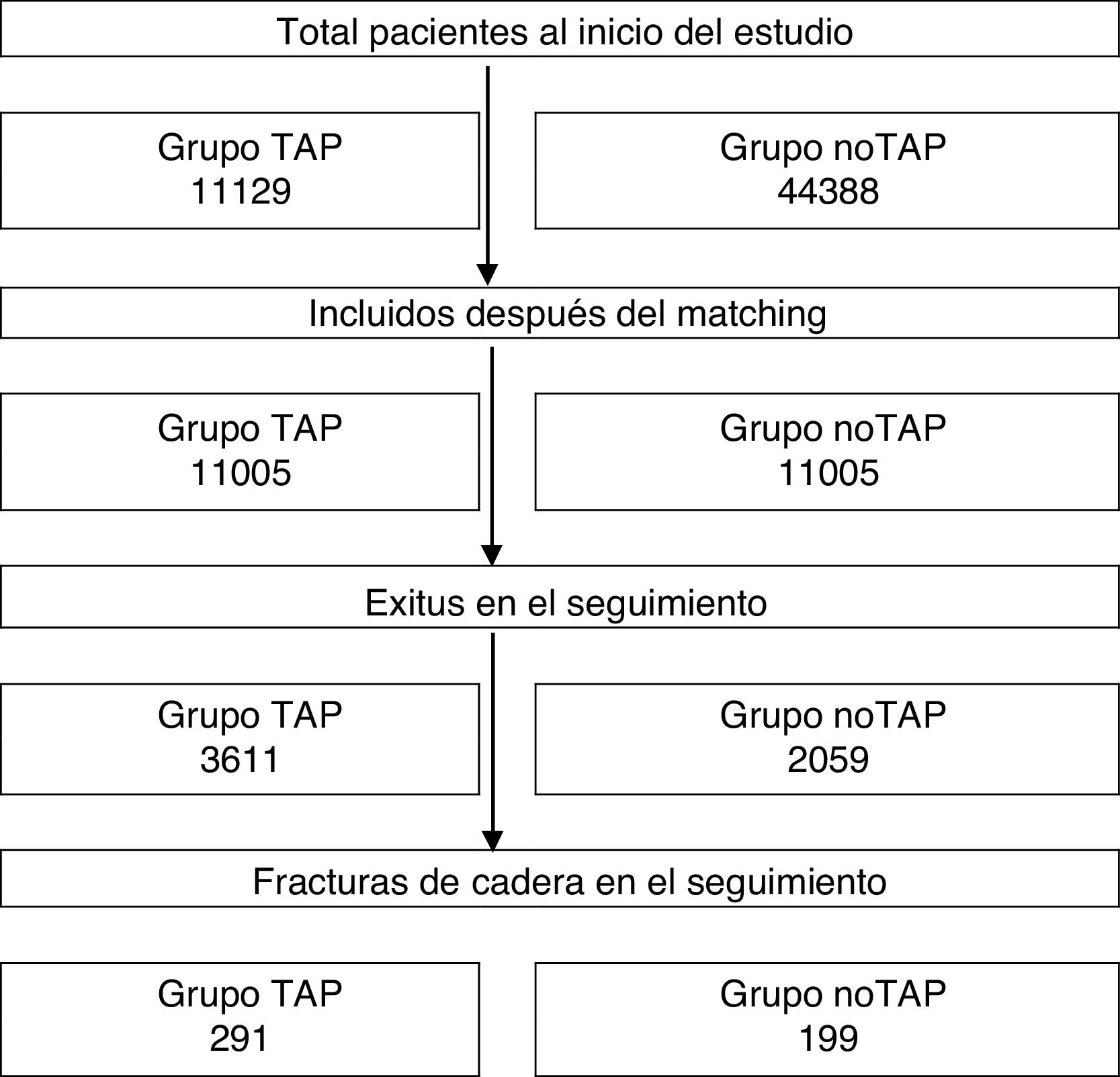
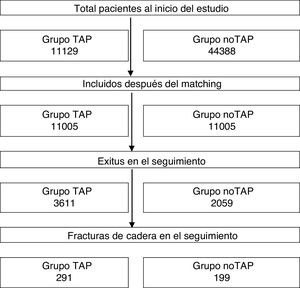
Análisis estadísticoMuestra y proceso de matching. Los dos grupos de estudio fueron emparejados para asegurar el equilibrio entre ambos grupos en relación con comorbilidades basales, sexo, edad y prescripción de fármacos relacionados con mayor riesgo de fracturas (excluyendo psicofármacos). Para ello se utilizó el procedimiento «Nearest Neighbour algorithm» (caliper=0,1), con el paquete «MatchIt» del programa estadístico R (R core Team 2016)21,22. El proceso de emparejamiento proporcionó un total de 22.010 sujetos, 11.005 por grupo.
Análisis. En primer lugar, se evaluó la homogeneidad de las características basales entre ambos grupos: edad, comorbilidades y exposición a fármacos relacionados con un mayor riesgo de fracturas. Para el análisis principal se calcularon las tasas de incidencia (×1.000 personas-año [Py]) para cada grupo (TAP y noTAP) y sus intervalos de confianza al 95% (IC95%). Se utilizaron modelos de regresión de Cox para estimar las curvas de incidencia acumulada de fractura de cadera durante el seguimiento, y evaluar las diferencias entre ambos grupos. Se estimaron las funciones de riesgo y los hazard ratios (HR) con sus IC95% incluyendo como variable dependiente el presentar fractura de cadera y como variable independiente el grupo TAP/noTAP. Se realizó un modelo global y un segundo modelo añadiendo como covariables otros psicofármacos en tres grupos: benzodiacepinas, antidepresivos y anticonvulsionantes. Se evaluó la hipótesis de riesgos proporcionales de Cox mediante los residuos de Schoenfeld, así como las interacciones en subgrupos de riesgo. Se realizó un análisis secundario estimando los HR en distintos diagnósticos (esquizofrenia, trastorno bipolar y depresión), sexo y grupo de edad. El nivel de significación estadística se estableció en valores p inferiores a 0,05. La gestión y el análisis de los datos se realizó con el software estadístico STATA v11-IC y R (R Core Team 2016).
El protocolo del estudio fue aprobado por el Comité de Ética de IDIAP Jordi Gol (CEIC, referencia P14/120). El estudio cumple la normativa vigente en cuanto a protección de datos personales y de salud (reglamento UE 2016/679 del Parlamento Europeo y del Consejo del 27 de abril de 2016).
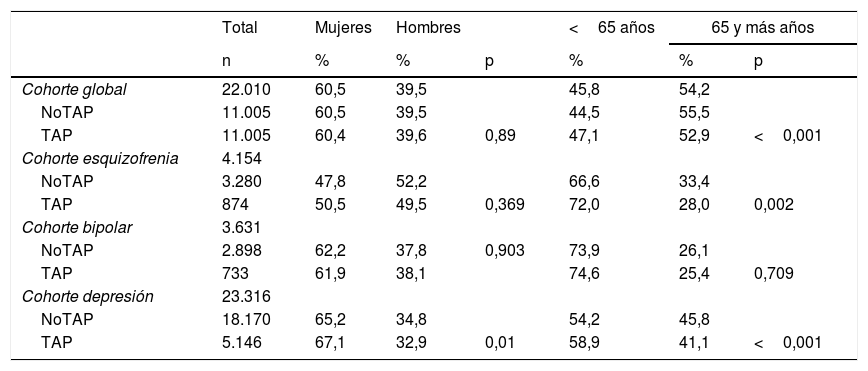
ResultadosDescriptivoEl total de pacientes analizados fue de 22.010 (fig. 1), contribuyendo con 105.493 personas-año de seguimiento. En la tabla 1 se describen las características basales entre los diferentes grupos por edad, sexo y diagnóstico. Del grupo cohorte global, el 60,5% eran mujeres y el 45,8% tenían menos de 65 años. Los pacientes con esquizofrenia y trastorno bipolar eran más jóvenes (el 72,0% en esquizofrenia y el 74,6% en trastorno bipolar tenían menos de 65 años de edad) que los pacientes con depresión (el 58,9% de los pacientes tenían menos de 65 años). Hubo un mayor porcentaje de mujeres en los grupos de depresión y trastorno bipolar: 67,1% y 61,9%, respectivamente, mientras que en la esquizofrenia hubo paridad, el 50,5% fueron mujeres.
Descripción de las cohortes de estudio según grupos de edad y sexo
| Total | Mujeres | Hombres | <65 años | 65 y más años | |||
|---|---|---|---|---|---|---|---|
| n | % | % | p | % | % | p | |
| Cohorte global | 22.010 | 60,5 | 39,5 | 45,8 | 54,2 | ||
| NoTAP | 11.005 | 60,5 | 39,5 | 44,5 | 55,5 | ||
| TAP | 11.005 | 60,4 | 39,6 | 0,89 | 47,1 | 52,9 | <0,001 |
| Cohorte esquizofrenia | 4.154 | ||||||
| NoTAP | 3.280 | 47,8 | 52,2 | 66,6 | 33,4 | ||
| TAP | 874 | 50,5 | 49,5 | 0,369 | 72,0 | 28,0 | 0,002 |
| Cohorte bipolar | 3.631 | ||||||
| NoTAP | 2.898 | 62,2 | 37,8 | 0,903 | 73,9 | 26,1 | |
| TAP | 733 | 61,9 | 38,1 | 74,6 | 25,4 | 0,709 | |
| Cohorte depresión | 23.316 | ||||||
| NoTAP | 18.170 | 65,2 | 34,8 | 54,2 | 45,8 | ||
| TAP | 5.146 | 67,1 | 32,9 | 0,01 | 58,9 | 41,1 | <0,001 |
Las cohortes están emparejadas según sexo, edad, comorbilidades y tratamientos farmacológicos excepto psicofármacos.
NoTAP: no expuestos a fármacos antipsicóticos; sin diagnósticos incluidos en el grupo de trastorno mental grave; TAP: expuestos a fármacos antipsicóticos.
En el anexo figura la descripción de las cohortes de estudio según comorbilidades (tabla 1 del anexo) y según fármacos prescritos (tabla 2 del anexo)
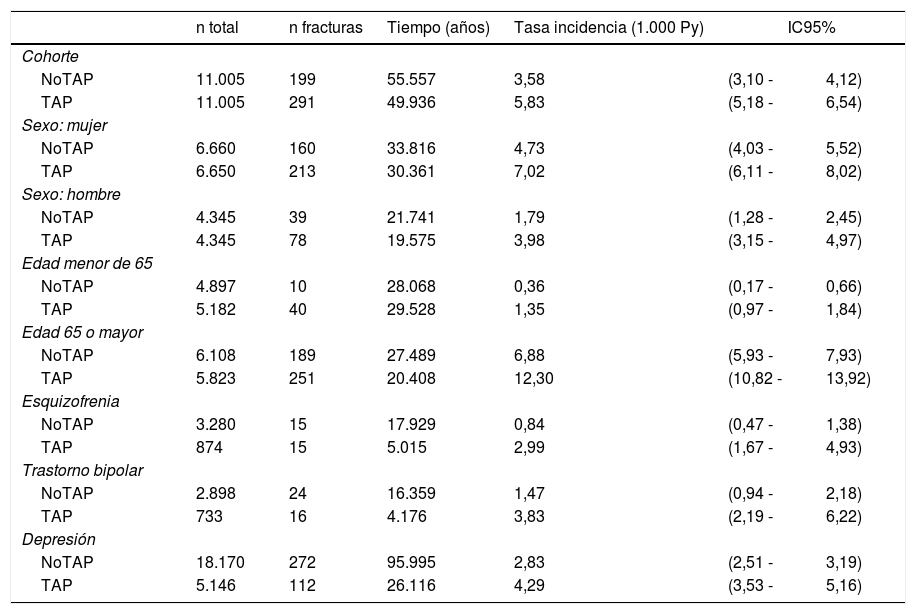
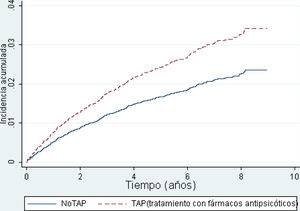
Resultados principalesLa tabla 2 muestra las tasas de incidencia de fractura de cadera para la cohorte de expuestos a antipsicóticos (TAP) y para no expuestos (noTAP). Los resultados muestran que la tasa de incidencia de fractura de cadera fue mayor en los pacientes TAP (5,83 frente a 3,58 fracturas por 1.000 Py), y es consistentemente mayor en todos los estratos según sexo, edad y tipo de diagnóstico.
Tasa de incidencia de fractura de cadera en pacientes tratados (TAP) y no tratados (noTAP) con fármacos antipsicóticos. Estratificación según sexo, grupos de edad y diagnóstico psiquiátrico
| n total | n fracturas | Tiempo (años) | Tasa incidencia (1.000 Py) | IC95% | ||
|---|---|---|---|---|---|---|
| Cohorte | ||||||
| NoTAP | 11.005 | 199 | 55.557 | 3,58 | (3,10 - | 4,12) |
| TAP | 11.005 | 291 | 49.936 | 5,83 | (5,18 - | 6,54) |
| Sexo: mujer | ||||||
| NoTAP | 6.660 | 160 | 33.816 | 4,73 | (4,03 - | 5,52) |
| TAP | 6.650 | 213 | 30.361 | 7,02 | (6,11 - | 8,02) |
| Sexo: hombre | ||||||
| NoTAP | 4.345 | 39 | 21.741 | 1,79 | (1,28 - | 2,45) |
| TAP | 4.345 | 78 | 19.575 | 3,98 | (3,15 - | 4,97) |
| Edad menor de 65 | ||||||
| NoTAP | 4.897 | 10 | 28.068 | 0,36 | (0,17 - | 0,66) |
| TAP | 5.182 | 40 | 29.528 | 1,35 | (0,97 - | 1,84) |
| Edad 65 o mayor | ||||||
| NoTAP | 6.108 | 189 | 27.489 | 6,88 | (5,93 - | 7,93) |
| TAP | 5.823 | 251 | 20.408 | 12,30 | (10,82 - | 13,92) |
| Esquizofrenia | ||||||
| NoTAP | 3.280 | 15 | 17.929 | 0,84 | (0,47 - | 1,38) |
| TAP | 874 | 15 | 5.015 | 2,99 | (1,67 - | 4,93) |
| Trastorno bipolar | ||||||
| NoTAP | 2.898 | 24 | 16.359 | 1,47 | (0,94 - | 2,18) |
| TAP | 733 | 16 | 4.176 | 3,83 | (2,19 - | 6,22) |
| Depresión | ||||||
| NoTAP | 18.170 | 272 | 95.995 | 2,83 | (2,51 - | 3,19) |
| TAP | 5.146 | 112 | 26.116 | 4,29 | (3,53 - | 5,16) |
Las cohortes están emparejadas según sexo, edad, comorbilidades y tratamientos farmacológicos excepto psicofármacos.
IC95%: intervalo de confianza al 95%; NoTAP: no expuestos a fármacos antipsicóticos; Py: personas-año; TAP: expuestos a fármacos antipsicóticos.
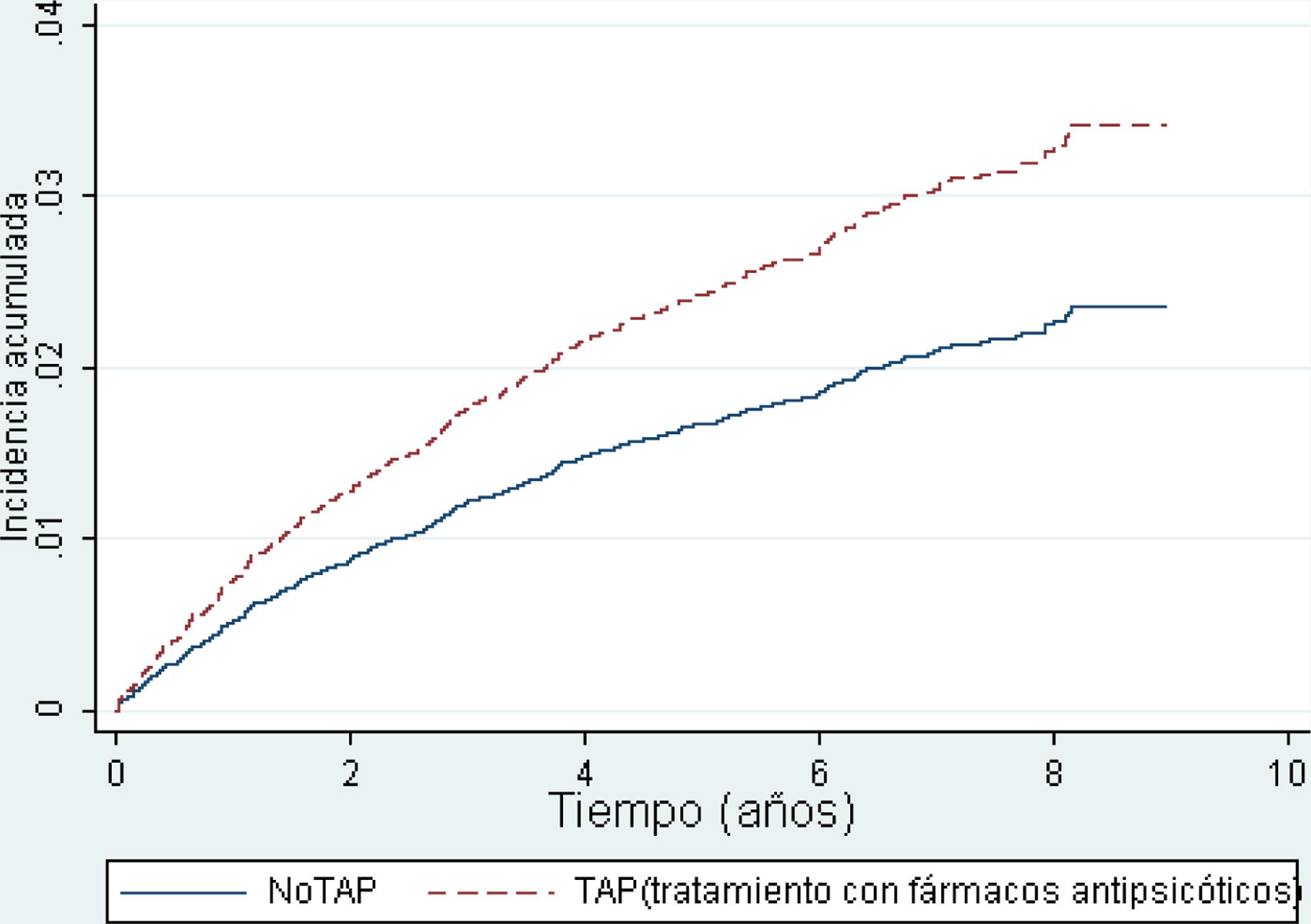
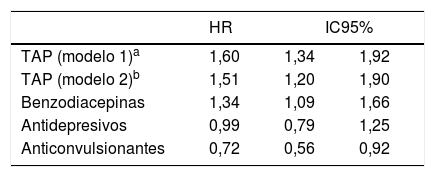
La tabla 3 y la figura 2 muestran los HR resultado de la estimación con los modelos de regresión de Cox de los pacientes TAP con relación al grupo noTAP.
Modelos de regresión de Cox comparando el riesgo de aparición de fractura de cadera de los pacientes TAP en relación con el grupo noTAP
| HR | IC95% | ||
|---|---|---|---|
| TAP (modelo 1)a | 1,60 | 1,34 | 1,92 |
| TAP (modelo 2)b | 1,51 | 1,20 | 1,90 |
| Benzodiacepinas | 1,34 | 1,09 | 1,66 |
| Antidepresivos | 0,99 | 0,79 | 1,25 |
| Anticonvulsionantes | 0,72 | 0,56 | 0,92 |
HR: hazard ratio; IC95%: intervalo de confianza al 95%; noTAP: no expuestos a fármacos antipsicóticos; TAP: expuestos a fármacos antipsicóticos.
Para los pacientes tratados, el riesgo (HR) de sufrir una fractura de cadera fue un 60% mayor [IC95%: 34-92%] que para los pacientes no tratados con similares características de edad, sexo, comorbilidades y consumo de fármacos.
Si se tiene en cuenta la toma de los psicofármacos (modelo 2), el HR de sufrir una fractura es de 1,51 que representa un 51% mayor [IC95%: 20-90%] en el grupo TAP con relación al grupo noTAP. Según este segundo modelo, los sujetos tratados con benzodiacepinas tienen un riesgo de fractura un 34% mayor [IC95%: 9-66%], y un menor riesgo en aquellos que tomaron medicamentos anticonvulsionantes (HR=0,72; IC95%:0,56-0,92), concretamente entre un 8% y un 44% menos. No se encuentra relación con el tratamiento antidepresivo.
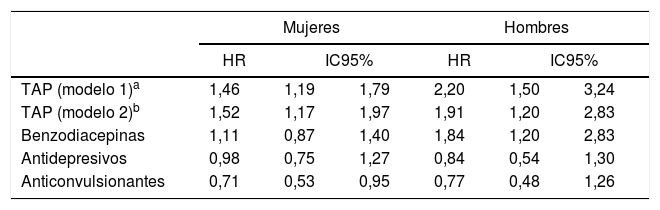
La tabla 4 muestra el riesgo en el tiempo de sufrir fractura de cadera según el grupo TAP o noTAP, estratificado por sexo, edad y enfermedad. El riesgo de fractura de cadera en caso de tomar fármacos antipsicóticos fue mayor para los hombres (HR: 2,20; IC95%: 1,50-3,24) que para las mujeres (HR: 1,46; IC95%:1,19-1,79). También fue mayor para la población más joven (HR: 3,80; IC95%: 1,90-7,61) en comparación con los de 65 años o más (HR: 1,75; IC95%: 1,45-2,11). Entre los diferentes trastornos, el uso de fármacos antipsicóticos confirió un mayor aumento del riesgo de fractura de cadera en la esquizofrenia (HR: 3,57; IC95%: 1,75-7,30) y en el trastorno bipolar (HR: 2,61; IC95%: 1,39-4,92) que en la depresión, aunque en este diagnóstico también hubo aumento significativo de riesgo (HR: 1,51; IC95%: 1,21-1,88).
Modelos de regresión de Cox comparando el riesgo de aparición de fractura de cadera de los pacientes TAP en relación con el grupo noTAP. Estratificación según sexo, grupo de edad y diagnóstico psiquiátrico
| Mujeres | Hombres | |||||
|---|---|---|---|---|---|---|
| HR | IC95% | HR | IC95% | |||
| TAP (modelo 1)a | 1,46 | 1,19 | 1,79 | 2,20 | 1,50 | 3,24 |
| TAP (modelo 2)b | 1,52 | 1,17 | 1,97 | 1,91 | 1,20 | 2,83 |
| Benzodiacepinas | 1,11 | 0,87 | 1,40 | 1,84 | 1,20 | 2,83 |
| Antidepresivos | 0,98 | 0,75 | 1,27 | 0,84 | 0,54 | 1,30 |
| Anticonvulsionantes | 0,71 | 0,53 | 0,95 | 0,77 | 0,48 | 1,26 |
| Edad menor de 65 | Edad 65 o más | |||||
|---|---|---|---|---|---|---|
| HR | IC95% | HR | IC95% | |||
| TAP (modelo 1)a | 3,80 | 1,90 | 7,61 | 1,75 | 1,45 | 2,11 |
| TAP (modelo 2)b | 3,17 | 1,33 | 7,54 | 1,57 | 1,25 | 1,97 |
| Benzodiacepinas | 1,07 | 0,54 | 2,11 | 1,22 | 0,99 | 1,50 |
| Antidepresivos | 1,41 | 0,68 | 2,93 | 1,08 | 0,86 | 1,36 |
| Anticonvulsionantes | 0,80 | 0,42 | 1,53 | 0,97 | 0,74 | 1,27 |
| Esquizofrenia | Trastorno bipolar | Depresión | |||||||
|---|---|---|---|---|---|---|---|---|---|
| HR | IC95% | HR | IC95% | HR | IC95% | ||||
| TAP (modelo 1)a | 3,57 | 1,75 | 7,30 | 2,61 | 1,39 | 4,92 | 1,51 | 1,21 | 1,88 |
| TAP (modelo 2)b | 2,95 | 1,32 | 6,59 | 2,08 | 0,79 | 5,46 | 1,09 | 0,78 | 1,53 |
| Benzodiacepinas | 0,69 | 0,29 | 1,65 | 1,40 | 0,66 | 2,96 | 1,69 | 1,34 | 2,14 |
| Antidepresivos | 2,01 | 0,83 | 4,90 | 1,12 | 0,47 | 2,68 | 1,07 | 0,78 | 1,48 |
| Anticonvulsionantes | 1,99 | 0,76 | 5,13 | 0,97 | 0,39 | 2,39 | 0,93 | 0,68 | 1,27 |
HR: hazard ratio; IC95%: intervalo de confianza al 95%; noTAP: no expuestos a fármacos antipsicóticos; TAP: expuestos a fármacos antipsicóticos.
En todos los estratos según edad y sexo, cuando se tienen en cuenta los psicofármacos como covariables (modelo 2), sigue manteniéndose un aumento del riesgo de fractura en el grupo que consume antipsicóticos (TAP) con relación al que no consume. Sin embargo, el ser TAP pierde la significación estadística en el grupo con trastorno bipolar y depresión, mientras que mantiene su significación en el grupo de esquizofrenia (HR: 2,95; IC95%: 1,32-6,59). En el estrato de depresión, las benzodiacepinas están asociadas a un mayor riesgo de fractura de cadera (HR: 1,69; IC95%: 1,34-2,14). La asociación entre fractura de cadera y benzodiacepinas ocurre también en los hombres (HR: 1,84; IC95%: 1,20-2,83) y no en el grupo de mujeres.
DiscusiónHasta lo que se conoce, nuestro trabajo es el primer estudio en España en el que se estima la incidencia de fractura de cadera en una muestra de población de pacientes con tratamiento antipsicótico. En este estudio, además de considerar los pacientes con diagnóstico de esquizofrenia, se analizan también los pacientes con otros diagnósticos (trastornos afectivos) que también toman antipsicóticos.
Los resultados muestran que los pacientes de nuestro territorio en tratamiento con antipsicóticos presentan un incremento del riesgo de fractura de cadera, el cual aumenta con la combinación de benzodiacepinas.
El incremento del riesgo es aproximadamente del 60%, 1,6 veces mayor con relación a sujetos sin tratamiento con antipsicóticos. Estos resultados son similares a los obtenidos en diferentes tipos de trabajos como el metaanálisis de Lee et al.9 que concluye que el uso de antipsicóticos (de primera y segunda generación) se asocia a un incremento del riesgo de fractura de cadera del 50% en la población tratada con neurolépticos. Otros trabajos con diseño caso-control también muestran más fracturas en los individuos que reciben tratamiento con estos psicofármacos16,17,23,24.
En nuestro trabajo se incluyen todos los tipos de antipsicóticos ya que en muchos casos los pacientes han sido tratados con fármacos diferentes de forma simultánea (combinados) o en cambio solapado progresivo. Así, a diferencia de otras publicaciones25, no distinguen los que se asocian a un mayor incremento de prolactina respecto a los que no lo hacen. En este tipo de trabajos26 se enfatiza que los TAP que aumentan la prolactina se acompañan de una mayor incidencia de baja densidad mineral ósea y un mayor número de fracturas de cadera.
En cuanto a las diferencias por género, es esperable mayor incidencia de fracturas en las mujeres de más de 50 años, al igual que ocurre en población general23,24. En nuestro estudio la tasa de incidencia de fracturas es de 7,02 por 1.000 Py en las mujeres tratadas con antipsicótico respecto a 4,73 por 1.000 Py en las no tratadas. Este resultado es similar al que se obtiene en otros estudios con pacientes psiquiátricos, donde se halla una reducción significativa de la densidad mineral ósea con un incremento del riesgo de fracturas en las mujeres tratadas con antipsicóticos27,28.
En el caso del sexo masculino, la toma de antipsicótico también aumenta el riesgo de fractura respecto a los controles. Un hallazgo relevante en nuestros resultados y poco estudiado es que, a pesar de la mayor frecuencia de osteoporosis en mujeres, la fuerza de asociación entre toma de antipsicóticos y fracturas es mayor en los hombres que en las mujeres. Esto ocurriría también en el análisis por grupos de edad, siendo mayor la fuerza de asociación en menores de 65 años que en el grupo de mayores de 65 años.
Liperoti et al.29 también describen el riesgo de asociación más elevado en población joven encontrando tasas altas de fractura de cadera en mujeres y hombres con trastornos psicóticos entre 45 y 74 años29,30.
Los argumentos que intentan explicar esta circunstancia es que en pacientes menores de 65 años y en varones el efecto de los antipsicóticos es mayor debido a una mayor frecuencia de esquizofrenia en estos grupos, lo que condiciona más tiempo y dosis de exposición a fármacos. Además, en el género masculino se añade la justificación de realizar menos revisiones y menos cuidado respecto a la mujer31.
En cuanto a la combinación con otros fármacos, el uso de más fármacos incrementa el riesgo de fracturas y lo mismo ocurre con la comorbilidad psiquiátrica (más trastornos más riesgo). En la revisión que hemos realizado no se han encontrado estudios donde se determine si la polifarmacia se asocia a un riesgo de fracturas osteoporóticas comparado con el riesgo independiente de cada fármaco. Nuestros resultados evidencian más riesgo con la combinación de benzodiacepinas, por encima de antidepresivos y antiepilépticos. Esta condición se describe en otras publicaciones como la de Vestergaard et al.17, que también refieren un pequeño aumento en el riesgo de fractura con antipsicóticos, ansiolíticos y antidepresivos. También se señala que el litio disminuye el riesgo y puede tener un efecto favorable sobre el hueso.
En este trabajo se comparan los diferentes grupos por diagnóstico, esquizofrenia, trastorno bipolar y depresión. En todos ellos el riesgo de fractura de cadera es mayor que en la población general no tratada, siendo el grupo de esquizofrenia el que presenta una fuerza de asociación mayor con el uso de antipsicóticos y la incidencia de fracturas. La mayoría de trabajos están orientados a pacientes con un solo diagnóstico, habitualmente el diagnóstico de esquizofrenia o el de Alzheimer29, donde se analiza la frecuencia y el riesgo de fracturas asociado al uso de antipsicóticos. Aquí se estudian la depresión mayor y los trastornos bipolares, sin tener una fuerza de asociación igual que en psicosis (mayor asociación en psicosis). Un argumento a favor de este resultado es que en esquizofrenia la duración y dosis de antipsicóticos son mayores que en los trastornos afectivos. En cambio, cuando se analizan los pacientes con diagnóstico de depresión son las benzodiacepinas las que presentan mayor fuerza de asociación (fractura en grupo depresión con uso de benzodiacepinas).
En conclusión, los pacientes mujeres con trastorno esquizofrénico mayores de 65 años y con tratamiento antipsicótico combinado con fármacos como las benzodiazepinas tienen mayor riesgo de presentar fractura de cadera.
Así, pues, se recomienda aplicar protocolos de evaluación de salud física donde se revisen los tratamientos con antipsicóticos, evitando la polifarmacia, y ademas se integren los indicadores de mineralización ósea tanto en población femenina como masculina.
Fortalezas y limitacionesUno de los puntos fuertes de este estudio es que la población estudiada es una amplia muestra poblacional de Cataluña (representa un 80% del sistema sanitario) con información que vincula distintas fuentes del sistema de atención primaria. Gracias a disponer de gran cantidad de información nos ha permitido utilizar técnicas de matching, como el propensity score, para reducir los potenciales sesgos de selección y de confusión. Uno de los factores de confusión más frecuentes en los estudios de cohortes históricas sobre los efectos de medicamentos es el que se denomina como confusión por indicación (confounding by indication), el cual aparece cuando la enfermedad que produce la indicación del medicamento actúa, a su vez, como un factor de confusión, independientemente de su gravedad32.
Sin embargo, como limitaciones se detectan:
- -
Un posible infrarregistro de diagnósticos y pacientes tratados dado que el inicio del estudio coincide con la implantación de la historia clínica informatizada.
- -
Se desconoce el tiempo de exposición a los antipsicóticos, previo a la inclusión de los pacientes en el estudio.
- -
No se puede evaluar la influencia de determinados factores que pueden incrementar el riesgo de fractura, como son las dosis de los fármacos, la duración de la prescripción y los tipos de antipsicóticos, así como la presencia o no de efectos secundarios como hipotensión, inestabilidad, que incrementan el riesgo de caídas.
- -
La densidad mineral ósea es otro factor de confusión potencial que no se evaluó directamente; sin embargo, se han tenido en cuenta los individuos que recibían tratamiento para osteoporosis, que presentaban patologías ligadas al incremento del riesgo de osteoporosis o a aquellos fármacos que reducen la densidad mineral ósea.
- •
Un tamaño de muestra muy grande, 22.000 pacientes analizados de la comunidad de Cataluña.
- •
En este trabajo se comparan los diferentes grupos por diagnóstico, esquizofrenia, trastorno bipolar y depresión. En todos ellos el riesgo de fractura de cadera es mayor que en la población general no tratada, siendo el grupo de esquizofrenia el que presenta una fuerza de asociación mayor con el uso de antipsicóticos y la incidencia de fracturas.
- •
La relevancia de considerar en la prescripción los riesgos asociados además de los conocidos como sobrepeso y riesgo metabólico.
Esta publicación no ha recibido ningún tipo de financiación por parte de agencias públicas, privadas u otras organizaciones sin ánimo de lucro.
Conflicto de interesesNinguno.