Un varón de 53 años de edad, con antecedentes de tabaquismo, asma alérgico y obesidad, acudió a nuestra consulta por presentar fiebre, sensación disneica y malestar general desde hacía cuatro días. Durante este tiempo, había tratado el cuadro con paracetamol e ibuprofeno, sin clara mejoría a pesar de lo mismo. A lo largo de las últimas 24 horas, le había alarmado la aparición de lesiones cutáneas generalizadas, discretamente pruriginosas, junto con empeoramiento franco de su sintomatología de base, motivo por el cual solicitó la consulta.
No relacionaba la aparición de su sintomatología con la introducción de nuevos medicamentos y no había realizado viajes extracomunitarios en las semanas previas. Como único dato de interés, se recogió que el paciente era aficionado a las actividades cinegéticas y que recientemente participó en batidas de caza mayor en la zona norte de la península ibérica.
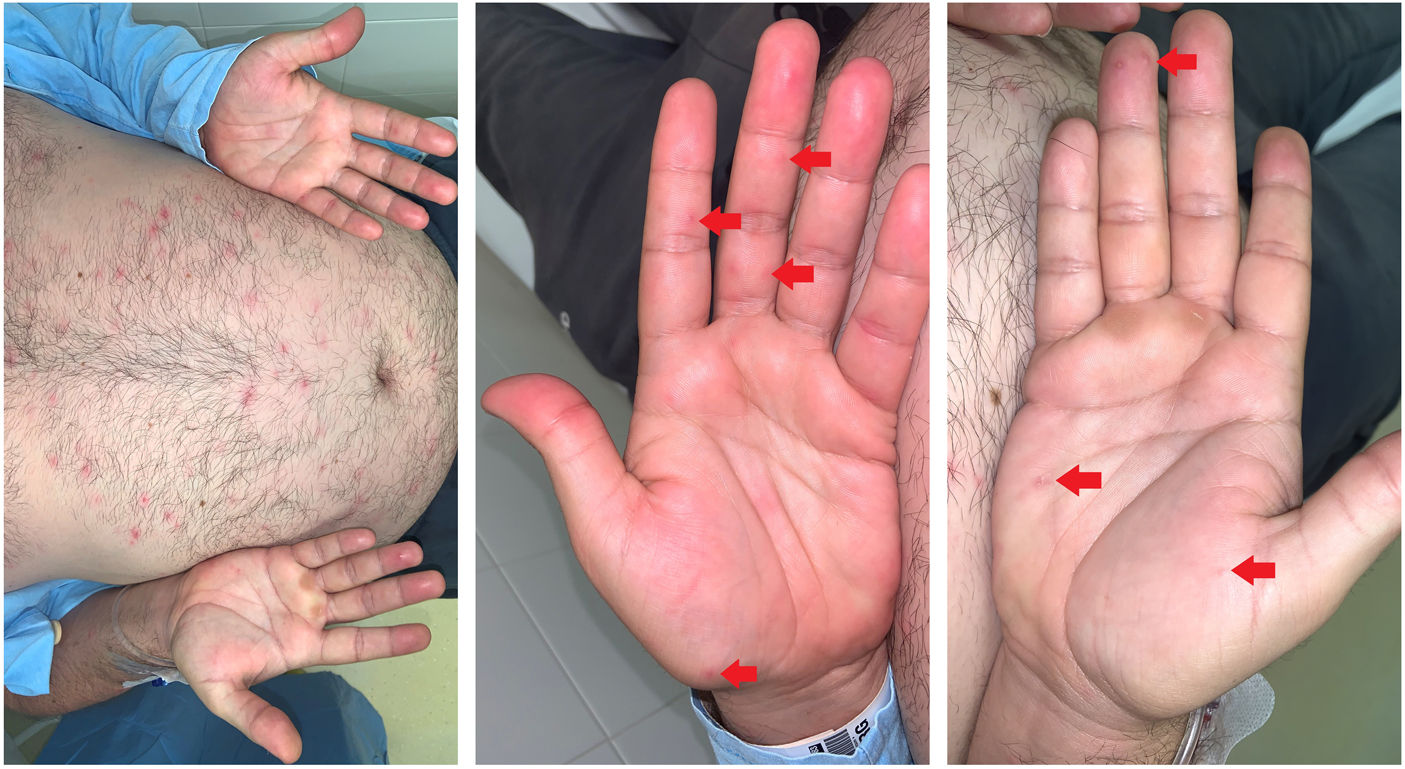
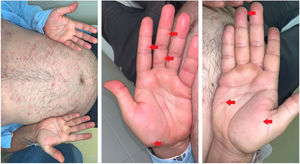
En la exploración física (fig. 1A-C), se apreciaba un exantema compuesto por pápulas eritematosas induradas no confluentes y de distribución aleatoria, no folicular, que predominaban en tronco y tercio proximal de las extremidades, extendiéndose hasta llegar a afectar palmas y plantas.
Exantema cutáneo generalizado. A) Pápulas eritematosas induradas (botones), sin tendencia a la agrupación, localizadas fundamentalmente en tronco y tercio proximal de las extremidades, con afectación palmar acompañante. B y C) Detalle de las lesiones palmares, indicativas del proceso y de gran valor semiológico.
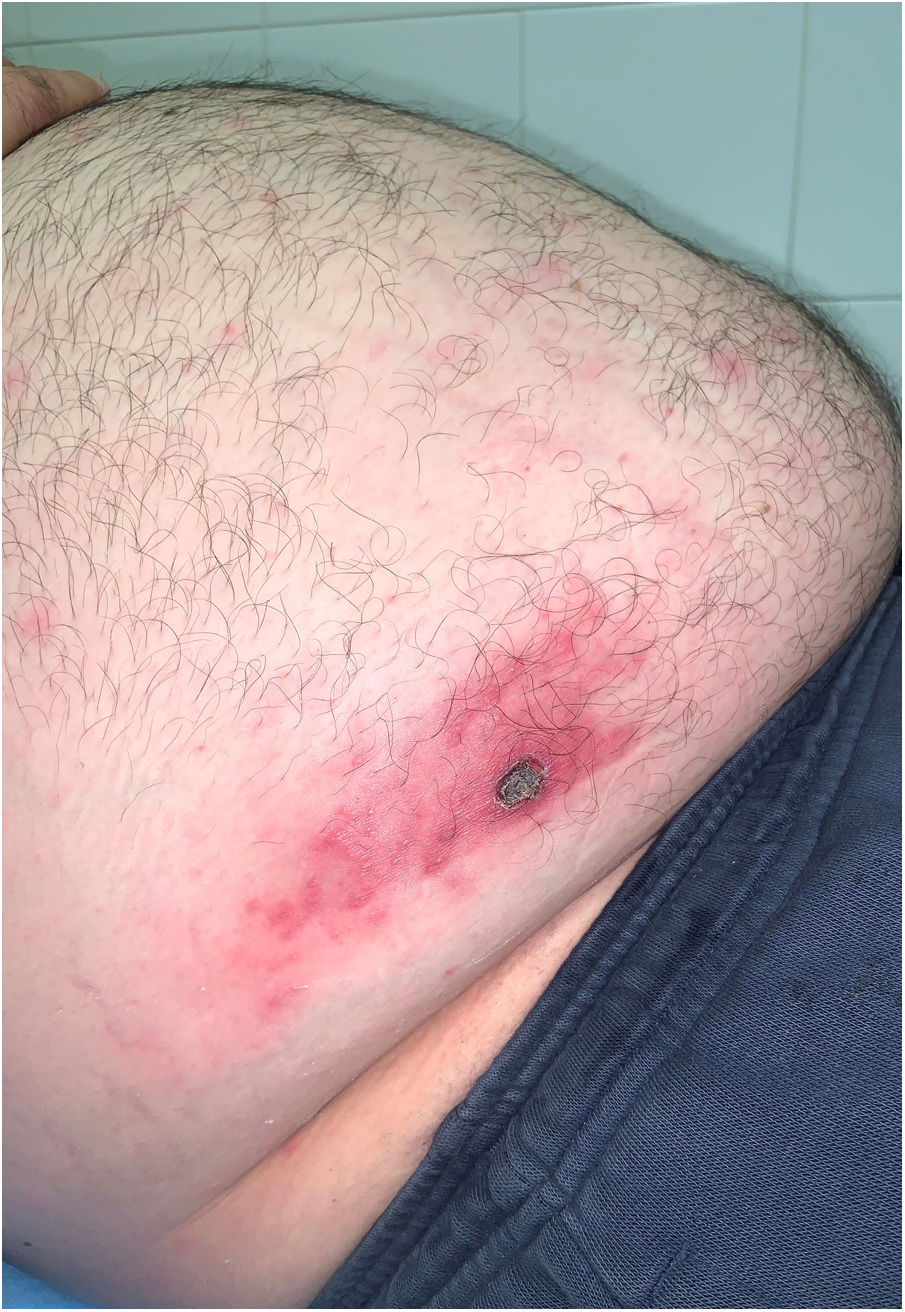
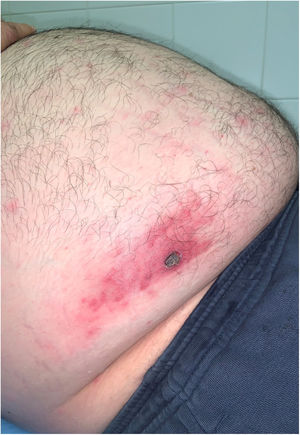
Destacaba, además, la presencia de una herida de aproximadamente 2 cm de diámetro máximo, de aspecto necrótico y superficie erosivo-costrosa, asintomática, que había pasado desapercibida para el propio paciente, localizada en el flanco derecho (fig. 2).
Ante los hallazgos clínicos y con sospecha de fiebre botonosa mediterránea, el paciente fue remitido al servicio de urgencias hospitalarias dada la afectación del estado general, donde se realizaron radiografía de tórax y analítica de sangre incluyendo bioquímica, hemograma y serologías de Rickettsia spp.
Las pruebas de imagen no evidenciaron afectación parenquimatosa aguda, y en el estudio analítico destacaban los valores de proteína C reactiva de 108 mg/dL, creatinfosfoquinasa de 408 U/L y de lactato deshidrogenasa de 351 U/L. Se instauró tratamiento con doxiciclina a dosis de 100 mg cada 12 horas por vía intravenosa, junto con curas oclusivas húmedas de la escara necrótica con colagenasa en pomada y ácido fusídico en crema.
Finalmente, el diagnóstico se confirmó al hallar IgM específica para Rickettsia conorii en el suero del paciente, y la sintomatología remitió junto con las lesiones cutáneas tras completar el tratamiento antibiótico.
La fiebre botonosa mediterránea es una enfermedad infecto-contagiosa zoonótica producida fundamentalmente por Rickettsia conorii, cuyo reservorio natural es el perro, y es transmitida por garrapatas de la especie Rhipicephalus sanguineus1. Habitualmente cursa con fiebre, exantema característico con presencia de mancha negra en el lugar del inóculo y malestar general.
Se trata de una entidad cuya incidencia es mayor en los meses estivales, debido a las situaciones que facilitan su transmisión, como el senderismo o la caza; actividades que pueden involucrar la presencia de los cánidos y arácnidos necesarios para la transmisión de la enfermedad. Del mismo modo, ciertas comunidades autónomas como La Rioja o Ceuta, registran un mayor número de casos debido a la mayor presencia de vectores en las mismas2.
Generalmente es un cuadro benigno que responde bien al tratamiento con doxiciclina, tetraciclinas o ciprofloxacino, pero existen determinados factores y marcadores de riesgo como la diabetes, alcoholismo, edad avanzada o déficit de glucosa-6-fosfato deshidrogenasa, que pueden precipitar la aparición de complicaciones potencialmente mortales3 con afectación neurológica, cardiovascular, renal o hematológica4.
Entre sus estrategias de prevención, se encuentran la evitación de las áreas geográficas infestadas por Rhipicephalus sanguineus así como zonas boscosas o de vegetación frondosa, la utilización de prendas de ropa largas evitando la exposición cutánea al roce con los vegetales o pelaje de animales, o la aplicación de repelentes de arácnidos con N,N-dietil-meta-toluamida (DEET) o permetrina5.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.