Introducción
La inmigración en nuestro país ha ido en aumento en la última década, con los consiguientes problemas de adaptación que esto supone tanto para los recién llegados como para los autóctonos, sobre todo cuando proceden
de culturas distintas.
Los profesionales de la salud han tenido que adaptarse con el tiempo a dicha situación. Una de las preocupaciones más frecuentes entre los médicos y enfermeras que trabajan en atención primaria es la calidad de la atención que se presta a estos colectivos que generan un elevado número de visitas, marcadas por una barrera idiomática y cultural que dificulta la comunicación y el diagnóstico, y la sensación de que las consultas por motivos psíquicos son más frecuentes que entre la población autóctona. Se conoce que la migración es un factor de riesgo para la salud1, sobre todo desde el punto de vista psicológico. Así la migración puede entenderse como un duelo2 por la pérdida no sólo de la lengua y cultura propias, sino también de la familia, de la tierra y de un estatus social determinado. En la elaboración de este duelo intervienen muchas variables que hacen de la migración un proceso más o menos exitoso. Cuando la elaboración de este duelo fracasa, se presentan con frecuencia trastornos mentales3.
Con esta hipótesis, diseñamos un estudio para observar, a través del registro en las historias clínicas de las consultas realizadas por los pacientes, si había diferencias entre la población étnica y la autóctona en la frecuencia de trastornos mentales. Asimismo se estudiaron algunos datos epidemiológicos con el objetivo de conocer las características de esta población étnica, comparándolas con la población autóctona, y evaluar el nivel de registro de estos datos en las 2 poblaciones.
Material y métodos
La población diana del estudio fue la atendida en el Área Básica de Salud Raval Sud, que pertenece al Centro de Atención Primaria Drassanes, de la Subdivisión de Barcelona Ciudad del Institut Català de la Salut. Esta área queda ubicada en el distrito de Ciutat Vella de Barcelona y tiene un registro de 28.677 historias clínicas (hasta mayo de 2001). La población atendida se caracteriza por ser una población socioeconómicamente deprimida, con una alta prevalencia de marginalidad. Según datos censales de 1996, la tasa de inmigración en Ciutat Vella era de un 5% y en mayo de 2001 ha ascendido a un 20%. En nuestro centro el porcentaje obtenido a partir del registro de historias clínicas ha pasado de un 5% a un 14,1%, con un total de 4.041 historias con el factor de riesgo de minoría étnica en la actualidad.
Se diseñó un estudio descriptivo, transversal, calculando una muestra de 118 pacientes (calculada en el peor de los casos con valor de p = 1-p = 0,5, Z = 1,96, e = 0,09), que fue seleccionada aleatoriamente del total de historias clínicas que tenían registrado el factor de riesgo de minoría étnica. De esta muestra se incluyeron en el estudio todos los pacientes inmigrantes y pertenecientes a un grupo étnico que hubieran consultado a su médico por cualquier motivo entre enero de 1995 y diciembre de 1997, los 3 años previos al estudio, quedando excluidos un total de 6 pacientes por no cumplir con estos criterios. Finalmente el trabajo se realizó sobre un muestra de 112 pacientes, que fue apareada por edad y sexo con un grupo control de población autóctona también de 112 pacientes. Se revisaron las historias clínicas de la muestra, y mediante una hoja de recogida de datos se obtuvo en primer lugar información sobre variables epidemiológicas generales como edad, sexo, año de la primera visita al centro, año de la migración y situación administrativa. En segundo lugar se recogieron variables que se han relacionado con patología mental en inmigrantes, como país de origen y/o grupo étnico, motivo de la migración, estado civil, convivientes y situación laboral. Y, por último, variables relacionadas con la comunicación durante la entrevista clínica, como el conocimiento del castellano y el nivel de estudios. Por otro lado, también se registraron el tabaquismo, el consumo de alcohol (considerándose excesivo si varones > 40 g/día y mujeres > 20 g/día) y el consumo de drogas por vía parenteral u otras drogas.
En cuanto a salud mental, se recogió, de las consultas realizadas durante el período de estudio, si constaba como impresión diagnóstica: ansiedad, depresión, trastorno por somatización, psicosis, trastornos de personalidad u otras neurosis, a criterio del facultativo que les visitaba, así como el número de visitas para cada diagnóstico y si éste ya estaba presente en el país de origen. También, el consumo de psicofármacos y el número de visitas por cualquier motivo en los 3 años de estudio para hacer la valoración de la frecuentación al centro.
El estudio estadístico se hizo mediante el análisis descriptivo y bivariante con el test de ji-cuadrado.
Resultados
Se obtuvo una muestra de 112 pacientes immigrantes que tenían registrado como factor de riesgo el formar parte de una minoría étnica y que habían sido visitados durante el período de estudio. La edad media de éstos fue de 39 ± 14 años y un 52,7% eran varones. En cuanto a la distribución por país de origen (tabla 1), se detectó un predominio de pacientes procedentes del Magreb, 36,6% (41), seguidos de los indostaníes (India, Bangladesh, Pakistán, Afganistán), 23,2% (26), todos ellos de religión musulmana. El motivo de la migración en un 79,5% no estaba registrado; del resto en un 45,4% (n = 10; IC, 24,6-66,2) fue el económico, y en un 41% (n = 9; IC, 20,3-61,4) la reagrupación familiar. Los datos epidemiológicos recogidos se muestran y se comparan con los del grupo autóctono en la tabla 2. En un 26,8% (grupo autóctono, 21,4%) se desconocía su situación laboral, y de los que se tenían datos, un 53,7% (44,3%) tenía trabajo. Entre los que no trabajaban sólo cobraban subsidio de paro un 9% (n = 3; IC, 0,7 a 18,9) en el grupo étnico y un 20% (n = 8; IC, 7,6-32,4) en el autóctono. Por lo que se refiere al estado civil, en un mismo porcentaje de casos en los 2 grupos este dato no se encontraba (30,4%) y los convivientes no constaban en un 31,3% (28,6%) de las historias. El nivel de estudios en un 72,1% del grupo étnico no estaba registrado respecto un 58% del autóctono.
En el caso del conocimiento de castellano de la muestra de población étnica, en un 51,8% de las historias no constaba el grado de conocimiento del idioma, y en los que constaba, en un 11,1% (n = 6; IC, 2,7-19,4) no lo conocían, un 13% (n = 7; IC 4-21,9) sólo lo entendían, un 33,3% (n = 18; IC, 20,7-45,9) lo hablaban, y un 42,6% (n = 23; IC 29,4-55,7) lo escribían. Es decir, un 43% (n = 48; IC 33,6-52) de los pacientes de la muestra, como mínimo, no representaban una dificultad idiomática para el colectivo médico, teniendo en cuenta que un 14% de ellos procedía de países de habla hispana.
En el estudio de los hábitos tóxicos (tabla 2) se detectaron mayores prevalencias en el grupo autóctono en cuanto al consumo de tabaco, el consumo excesivo de alcohol, la adicción a drogas por vía parenteral y otras drogas, con diferencias estadísticamente significativas.
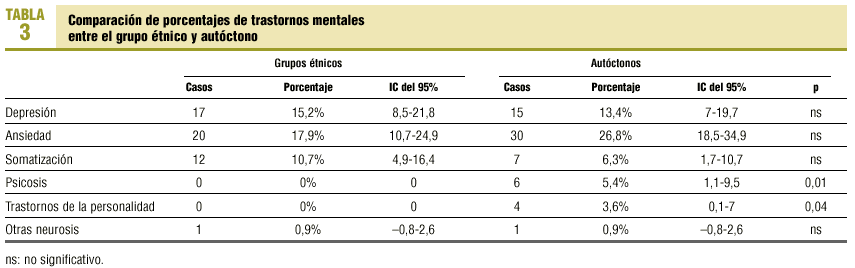
En el estudio de trastornos mentales de la muestra de grupos étnicos comparada con la muestra control de población autóctona (tabla 3), no se observan diferencias estadísticamente significativas para ninguno de los diagnósticos registrados, aunque se evidencia una tendencia del grupo etnia a presentar mayor porcentaje de depresión (15,2% frente a 13,4%) y de trastornos por somatización (10,7% frente a 6,3%). En cambio, el diagnóstico de ansiedad es más frecuente en el grupo autóctono respecto al étnico (26,8% frente a 17,9%), así como los trastornos de personalidad (3,6% frente a 0%) y las psicosis (5,4% frente a 0%). En el diagnóstico de otras neurosis los porcentajes son iguales en ambos grupos.
De todos los casos en los que se detectó patología mental se recogió la prescripción de tratamientos (tabla 4), y se encontró que en el grupo étnico eran tratados un 19,8% (n = 22; IC, 12,4-27,2) de los pacientes y en el grupo autóctono un 32,1% (n = 36; IC, 23,4-40,7). No se hallaron diferencias significativas en el tipo de tratamientos, aunque en el grupo étnico eran más usadas las benzodiacepinas (BZD) y los antidepresivos tricíclicos (ADT).
Durante el período estudiado, en el grupo de minorías étnicas se llevaron a cabo un total de 1.017 visitas por cualquier motivo médico, de las que un 13% (n = 132; IC, 10,9-15) fueron por trastornos mentales. Y en el grupo autóctono se realizaron 1.138 visitas, de las que un 17,9% (n = 204; IC 15,7-20,1) se debieron a trastornos mentales. Haciendo una selección de todas las consultas por trastornos mentales (fig. 1), éstas se distribuyeron por diagnósticos de la siguiente manera: en el grupo étnico predominaron las consultas por somatizaciones con un 40,6%, seguidas de las consultas por ansiedad con un 27,8% y por depresión con un 27%; las otras neurosis y los trastornos de personalidad obtuvieron un 1,5% de las consultas cada una. En el grupo autóctono, en cambio, predominaron las consultas por ansiedad con un 52%, seguidas de las consultas por depresión con un 29,4% y por somatizaciones con un 8,8%. Las otras neurosis y los trastornos de personalidad obtuvieron un 1,5% y 1% respectivamente, y las psicosis un 7,4%.
Fig 1:Comparación de las consultas por trastornos mentales entre el grupo étnico y el autóctono.
Discusión
La muestra de inmigrantes estudiada representa una población joven, con discreto predominio del sexo masculino, y procede principalmente de países musulmanes: Magreb, Pakistán, Afganistán, India y Bangladesh. La migración se ha dado por motivos económicos o secundariamente por reagrupación familiar. Mayoritariamente están casados, aunque no todos viven con la pareja.
Sólo un 53,7% estaba trabajando en el momento del estudio. Estas bajas cifras son parecidas a las de los autóctonos (44,3%) y podrían atribuirse al bajo nivel sociocultural y a las condiciones de marginalidad de gran parte de la población del área. La diferencia que podría destacarse sería el mayor porcentaje de trabajadores sin contrato y el menor número de parados con subsidio entre la población inmigrante, que se relacionaría con las situaciones de precariedad laboral y la dificultad de acceder a las prestaciones de desempleo que experimenta este grupo.
El nivel de estudios registrado se encuentra globalmente descendido en la población étnica, y esto puede deberse a que los grupos de personas que emigran por motivos económicos, como es el caso de nuestra muestra, suelen ser de nivel cultural bajo. En cuanto al nivel de conocimiento del castellano, teniendo en cuenta que sólo un 14% de los inmigrantes procedía de países de habla hispana, encontramos que un 43% de la muestra, como mínimo, lo entiende, es decir, que no tendrían que representar una dificultad idiomática para el colectivo médico.
Se observan grandes diferencias entre las 2 poblaciones en el consumo de tóxicos, tanto en el caso del alcohol y el tabaco como en el consumo de drogas por vía parenteral, que es altamente prevalente en esta área. La baja prevalencia de hábitos tóxicos en el grupo étnico sería fácilmente atribuible a las creencias religiosas de la mayoría musulmana.
Respecto al principal objetivo del estudio, no se ha observado un mayor porcentaje de trastornos mentales en la población inmigrante estudiada. De todas formas, se demuestra una tendencia de esta población a presentar más trastornos por somatización, sobre todo respecto al elevado número de consultas por este motivo, y más depresión. Cabe recordar que estos diagnósticos no son más que las impresiones u orientaciones diagnósticas de los médicos registradas en las historias clínicas durante las consultas de estos pacientes, que el tamaño de la muestra podría no ser lo suficientemente grande y que se trata de un estudio descriptivo durante un período de tiempo limitado y no de un estudio de prevalencias. Esto, junto al bajo nivel de registro de algunos datos, supondría la inclusión de sesgos en el estudio. No obstante, los resultados observados se acercarían a los de otros estudios, como el realizado por el Servicio de Atención Psicopatológica y Psicosocial a Inmigrantes y Refugiados (SAPPIR) de Barcelona4, en el que demostraban que los pacientes atendidos consultaban sobre todo por síntomas somatoformes y depresivos, siendo el principal colectivo visitado el procedente de Pakistán y la edad media de 35 años. Por otro lado, tal y como se mencionaba anteriormente, la población de referencia, y por tanto la que se compara con la étnica, se caracteriza por su bajo nivell social, cultural y económico, y su alto índice de marginalidad. De éstos se derivan una alta prevalencia de enfermedades orgánicas agudas y crónicas transmisibles y no transmisibles, y también de enfermedades psíquicas y consumo de psicofármacos. Este sería uno de los motivos por el cual no se encuentran diferencias significativas de trastornos mentales con la población étnica. Otro motivo podría ser que, a causa de las diferencias culturales e idiomáticas, la población étnica expresaría la sintomatología psíquica de formas muy distintas a los síntomas guía que llevan a los profesionales a establecer un diagnóstico psiquiátrico5-8. Este hecho invalidaría los cuestionarios existentes para efectuar diagnósticos psiquiátricos9, y también explicaría que muchas de las consultas médicas sean interpretadas por los médicos como síntomas somáticos sin un diagnóstico ni un tratamiento más específico, conduciendo a un infradiagnóstico de los trastornos mentales y a un infratratamiento por falta de comprensión o de adaptación de éste a sus culturas diferenciadas con el consiguiente abandono. Razonamientos similares son compartidos por autores como Farooq et al10, que en sus estudios sobre trastornos psicosomáticos comparan población caucásica con asiática, y otros autores11,12 que han descrito las distintas formas de expresión de la depresión y el tratamiento en grupos étnicos.
Quizás el resultado más relevante de este estudio sea el bajo registro de información en las historias clínicas de la mayoría de variables epidemiológicas estudiadas, sobre todo en el grupo étnico. En variables trascendentales, como el lugar de procedencia, había un 13,4% de casos en los cuales no constaba este dato, e igualmente con el motivo de inmigración, con un 79,5%, el estado civil y convivientes, con un 30,4% y 51,5%, o los estudios y el conocimiento del castellano, con un 72,1% y un 51,8% respectivamente. El hecho de que este bajo registro sea mucho más acusado en la población étnica podría atribuirse de nuevo a las dificultades comunicativas que, junto con la gran presión asistencial que hay en esta área de salud, da como resultado un déficit en la calidad de la atención a estos subgrupos poblacionales que requerirían una dedicación más especializada o, como, mínimo la disponibilidad de intérpretes o mediadores que como se ha demostrado en distintas experiencias13 mejoran significativamente esta comunicación con los profesionales.
Con el fin de iniciar la mejora de estos aspectos y a partir de los resultados de este estudio, se ha elaborado una hoja de recogida de datos epidemiológicos, de cumplimentación muy sencilla, que ha pasado a formar parte de las historias clínicas de todos los pacientes pertenecientes a una minoría étnica, para que los profesionales recojan toda la información necesaria para conocer las c aracterísticas básicas de los distintos grupos, cada vez más numerosos, y realizar intervenciones futuras.
Correspondencia: J. Pertíñez Mena ABS Raval Sud. Institut Català de la Salut.Avda. Drassanes, 17-21, 6.a planta. 08001 Barcelona. Correo electrónico: 31315jpm@comb.es Manuscrito aceptado para su publicación el 23-VII-2001.