Evaluar el efecto de una intervención educativa específica sobre el control del asma y la calidad de vida.
DiseñoEnsayo clínico con asignación aleatoria de pacientes asmáticos, a un grupo de intervención educativa (GI) y otro de control (GC). Se midió el nivel de control del asma y de calidad de vida, al inicio y trimestralmente durante un año. El cegamiento solo fue posible en la recogida y análisis de datos.
EmplazamientoDos centros de atención primaria urbanos.
ParticipantesSe incluyeron 163 asmáticos, de 18 a 55 años, asignados aleatoriamente 84 al GI y 79 al GC. Finalizaron el seguimiento 104 (GI: 55; GC: 49).
IntervenciónGI: Tres sesiones educativas, grupales, impartidas por médicos de familia. pimera al inicio de la primavera, segunda a los 15 días, y tercera, de refuerzo, a los 6 meses. GC: asistencia habitual.
Mediciones principalesNivel de control del asma y de calidad de vida mediante el Asthma Control Test (ACT) y el Asthma Quality of life Questionnaire (AQLQ).
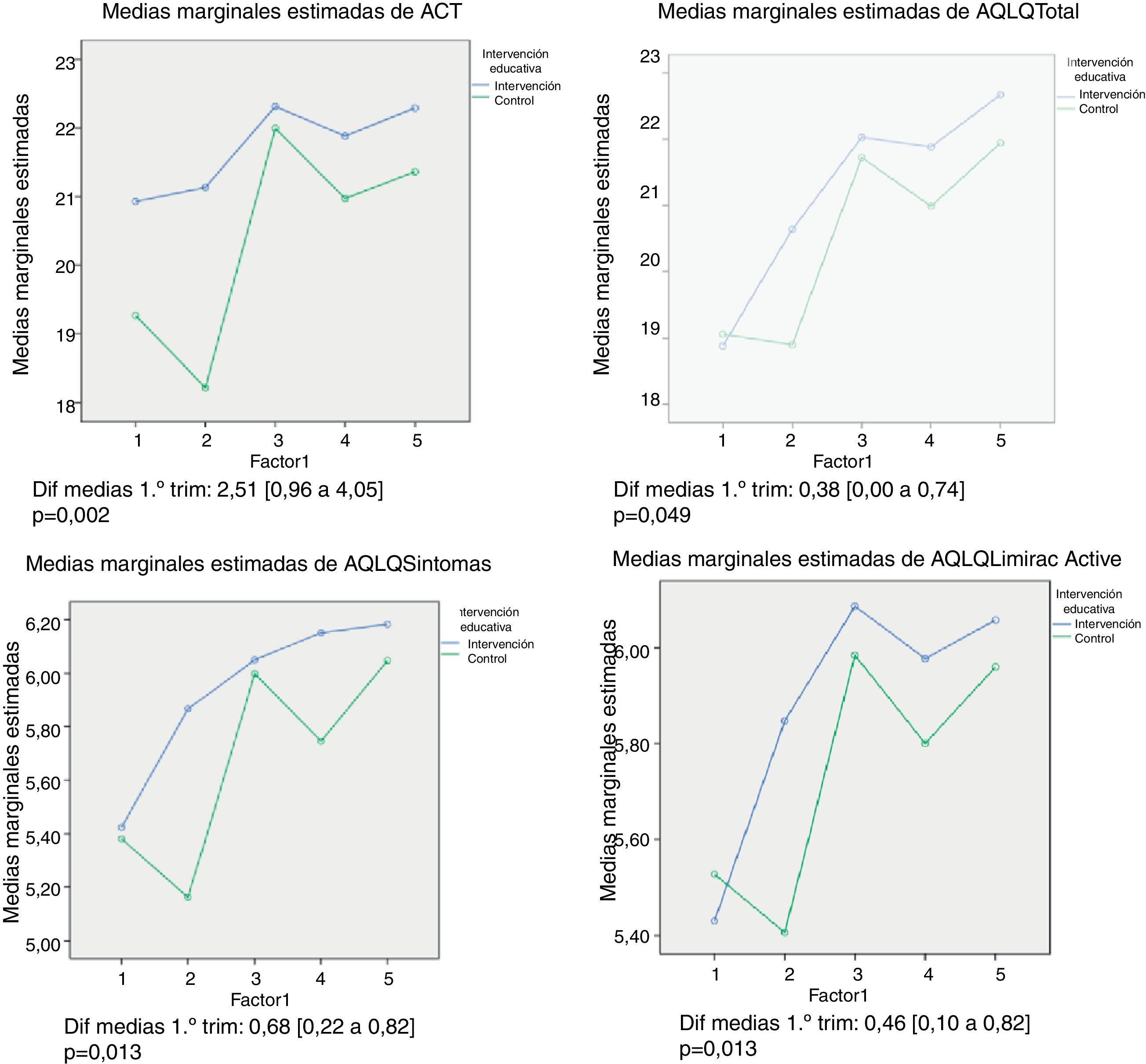
ResultadosAl tercer mes, hubo diferencia significativa en el porcentaje de pacientes con buen control (p = 0,002), 75% en el GI y 48,5% en el GC, RR = 1,6 [1,2 a 2,1], NNT = 3,8 [2,4 a 9,4] y una mejoría con respecto al inicio en los niveles de calidad de vida (p = 0,005); RR = 2,3 [1,3 a 4,1], NNT = 4,3 [2,6 a 12,4]. Sin diferencias en los trimestres restantes.
ConclusionesEstos talleres son efectivos para mejorar el control y la calidad de vida a corto plazo, lo que nos puede orientar en la elección del momento más adecuado para realizarlos.
To assess the effect of an educational intervention on asthma control and quality of life.
DesignA randomised clinical trial of patients with asthma, with an intervention group (IG) and a control (GC). Asthma control and quality of life was measured in both groups at baseline and every three months for one a year. Blinding was only possible in the collection and analysis of data.
LocationTwo urban Primary Care Health Centres
ParticipantsA total of 163 patients aged 18 to 55 years were included: 84 were assigned to the IG and 79 to the CG. The follow-up was completed by 104 patients (GI: 55 and GC 49).
InterventionGI: Three educational sessions in small interactive groups. The first session was at the beginning of spring, the second 15 days later, and the third 6 months later, to recall the knowledge.
Main measurementsAsthma control level and quality of life using ACT(Asthma Control Test) and the AQLQ (Asthma Quality of life Questionnaire).
ResultsIn the third month, statistically significant differences were detected in the percentage of patients with good control [(P=.0002), 75% in the GI, and 48.5% in the GC, Relative Risk (RR)=1.6 [1.2 to 2.1], Number Needed to Treat (NNT)=3.8 [2.4 to 9.4], and an improvement in levels of quality of life from baseline (P=.005), RR=2.3 [1.3 to 4.1], NNT: 4.3 [2.6 to 12.4]. No differences were detected in the remaining sessions.
ConclusionsThese interventions are effective in improving the control and quality of life in short-term, which can guide us in choosing the best time to do it.
El asma sigue representando un problema importante de salud1–4, siendo deficientes tanto el conocimiento de los pacientes sobre su manejo5,6 como el control7,8. Por ello se recomienda ofrecer a los asmáticos adultos programas de educación sanitaria, habiendo demostrado los mejores resultados aquellos que incluyen instrucciones para automonitorizar la enfermedad, un plan de acción por escrito y revisiones médicas periódicas9–11, para conseguir el control total de la enfermedad12.
Está por demostrar, sin embargo, que esos buenos resultados sean aplicables en atención primaria, pues la mayoría de los estudios se han realizado en pacientes hospitalarios, habitualmente de mayor de gravedad.
También es conocido que aunque las intervenciones son efectivas a corto y medio plazo13,14 es un problema conseguir una participación adecuada en los programas educativos, por lo que surge la pregunta de si sería mejor realizarlos de forma oportunista tras las reagudizaciones para aumentar el interés por asistir, con posibles implicaciones en los recursos precisados15.
Ante la disparidad en las medidas de resultado utilizadas en la investigación, hecho que dificulta la comparación, la American Thoracic Society/European Respiratory Society ha publicado unas recomendaciones que estandarizan los criterios de valoración de las exacerbaciones y el control del asma para los ensayos clínicos16. Entre ellas, el Asthma Control Test (ACT), para conocer el nivel de control, ha superado muchas pruebas de validación17–19, siendo útil para identificar pacientes pobremente controlados. Por otro lado, el estudio GOAL20,21 demostró que lograr el control del asma se traduce en mejoras significativas en la calidad de vida medida con el Asthma Quality of Life Questionnaire (AQLQ)22 y sugirió que las mediciones globales brindan un panorama más real del grado de control.
Estas 2 herramientas, ACT y AQLQ, son de fácil aplicación en atención primaria y por ello útiles para evaluar el resultado de las intervenciones educativas. Según puso de manifiesto una revisión Cochrane15, los estudios realizados en este ámbito son escasos, precisan de una mayor duración para cubrir la estacionalidad completa, adecuado cegamiento, asignación aleatoria, evaluación de la tasa de exacerbaciones, hospitalizaciones, función pulmonar, satisfacción, asistencia a consultas, estado de salud y calidad de vida.
Nuestro estudio se diseñó para aclarar alguno de estos puntos, siendo su objetivo principal evaluar trimestralmente, a lo largo de un año, la efectividad de una intervención educativa específica frente a la asistencia sanitaria habitual prestada en atención primaria a pacientes con asma, en el nivel de control (mediante el ACT) y en la calidad de vida (mediante el AQLQ).
Material y métodosSe trata de un ensayo clínico, con asignación aleatoria a un grupo de intervención educativa en asma (GI) y a uno de control (GC), desarrollado en 2 centros de salud urbanos a lo largo de un año. El grupo investigador hizo la selección a partir de los 788 pacientes asmáticos de 18 a 55 años de edad, registrados en la aplicación informática DIRAYA, mediante llamadas telefónicas en las que, con un cuestionario de escrutinio, se realizó confirmación epidemiológica (Anexo 1).
Todos los contactados con confirmación del diagnóstico fueron convocados al inicio del mes de marzo de 2010, mediante llamada telefónica o correo electrónico, a una reunión donde, tras obtener su consentimiento informado, cumplimentaron los cuestionarios ACT, AQLQ y un cuestionario inicial (Anexo 2).
Firmaron el consentimiento (Anexo 3) 163 personas, que no presentaron ningún criterio de exclusión como EPOC, bronquiectasias, disfunción de cuerdas vocales, malformaciones laríngeas, traqueomalacia, neumopatías intersticiales, fallo ventricular izquierdo, síndrome de apneas obstructivas del sueño (SAOS), tratamiento con betabloqueantes, ser analfabeto o tener algún impedimento para cumplimentar los cuestionarios, así como barreras lingüísticas o no estar localizable.
Posteriormente, se realizó la asignación aleatoria mediante ordenador (SPSS versión 18.0), quedando asignadas 84 personas al GI y 79 al GC, con cegamiento de los resultados iniciales. Finalizaron el seguimiento 104: 55 en el GI y 49 en el GC.
La intervención educativa (Anexo 4)23,24 fue impartida por miembros del grupo investigador, todos médicos de familia con formación y entrenamiento específico previo. Se desarrolló en 3 sesiones de 75 min, en grupos de unas 10 personas. Se promovió la interacción y se facilitaron diferentes horarios.
A la primera sesión (abril 2010) asistieron 74 personas. En ella se trató el concepto de asma, reconocimiento de síntomas, desencadenantes de crisis y medidas de evitación, diferenciación de fármacos de mantenimiento y de rescate, y técnicas de inhalación.
La segunda, 15 días después, incluyó el reconocimiento de las crisis y cómo responder ante ellas según su gravedad, además del manejo e interpretación del pico máximo espiratorio de flujo. Acudieron 66 personas, todas lo habían hecho también a la primera sesión.
En la sesión de refuerzo educativo (octubre 2010) participaron 51 personas, de las cuales 47 habían asistido a las 2 anteriores.
En el esquema del estudio constan las razones por las que algunos pacientes no completaron la intervención educativa.
Cada paciente recibió instrucciones generales por escrito, no individualizadas, y un medidor de pico de flujo.
La asistencia habitual es la que se realiza en las consultas de atención primaria o especializada en nuestro medio, donde la educación sanitaria es mínima, limitándose a una explicación somera del uso de los inhaladores la mayoría de las veces.
Las 2 variables principales de estudio fueron el «nivel de control del asma», medido con el ACT, y la «calidad de vida asociada al asma», medida con el AQLQ. Otras variables fueron el número de exacerbaciones severas y moderadas/paciente/año, el número de despertares nocturnos/paciente/año y el número de días de absentismo laboral o escolar/paciente/año16.
Se consideró una «exacerbación severa» cuando se dio al menos una de las siguientes circunstancias: visitas a urgencias que hubiesen requerido uso de corticoides sistémicos, ciclos de corticoides sistémicos o aumento de la dosis habitual durante al menos 3 días (la necesidad de un nuevo curso de corticoides sistémicos, separado al menos por una semana, se consideró un episodio de exacerbación diferente) y hospitalizaciones o ingresos en UCI por motivo del asma16; y una «exacerbación moderada» cuando ocurriera al menos una de las siguientes: deterioro sintomático y uso de medicación de rescate durante al menos 2 días seguidos o visita al servicio de urgencias sin precisar corticoides sistémicos16.
Los datos sobre las exacerbaciones severas recogidos en el diario de síntomas se contrastaron con los registrados en la historia clínica digital (DIRAYA), incluyendo también información relativa a los pacientes que no entregaron los cuestionarios.
El ACT es un cuestionario de 5 preguntas cuyo rango de puntuación oscila entre 5 y 25, considerándose un control absoluto una puntuación de 25, bueno entre 20 y 24, y malo cuando es igual o inferior a 19. Es útil para identificar a los pacientes pobremente controlados en la consulta y en el domicilio, fiable, válido y sensible a los cambios a lo largo del tiempo17–19. La diferencia mínima clínicamente importante es de 3 puntos25.
El AQLQ consta de 32 preguntas, abarcando los dominios síntomas, limitación de actividades, función emocional y estímulos ambientales, y cuyo rango de valores oscila entre 1 y 722,26. La diferencia mínima clínicamente importante es de 0,5 puntos27.
Los datos sobre el número de exacerbaciones graves, moderadas, despertares nocturnos y ausencias al trabajo se recogieron en el diario de síntomas, cuestionario no validado y confeccionado por el equipo de investigación (Anexo 5).
Trimestralmente y coincidiendo con el fin de las estaciones (junio, septiembre, diciembre de 2010 y marzo de 2011) se recordó a los participantes (teléfono, mail), la cumplimentación y entrega de los cuestionarios en ambos centros de salud así como la recogida de los correspondientes al siguiente trimestre.
En cuanto al tamaño de la muestra, aceptando un riesgo alfa de 0,05 y un riesgo beta de 0,20 en un contraste bilateral, se precisaron 73 personas en cada grupo para detectar una diferencia igual o superior a 0,5 unidades en el AQLQ. Se asumió que la desviación estándar común fuese de 0,9. Se estimó una tasa de pérdidas en el seguimiento del 30%. Para detectar una diferencia igual o superior a 3 en el ACT, el tamaño muestral con las mismas características hubiera sido de 63 individuos en cada grupo.
Al tratarse de una intervención educativa, el cegamiento se realizó en el momento de la asignación, registro de los datos y en el análisis y evaluación de los resultados. Al ser los cuestionarios autoadministrados, se evitó la influencia de los investigadores en la cumplimentación de los mismos. En los cuestionarios no constaba la pertenencia a ninguno de los grupos.
Análisis estadísticoSe empleó el test chi cuadrado para la comparación de la proporción de pacientes con asma controlada (ACT 20 a 25) y no controlada (ACT 5 a 19) en cada trimestre y en la comparación de la proporción de pacientes que experimentaron mejoría en el nivel de control del asma (mayor o igual a 3 puntos) y la calidad de vida (mayor o igual a 0,5 puntos) de cada trimestre respecto al inicio.
Para la comparación de las medias intergrupos del ACT y AQLQ a lo largo del seguimiento, se empleó el ANOVA de un factor, pese a la distribución no normal de las variables, dada la N disponible. Igualmente se empleó el ANOVA de un factor en la comparación del número de despertares nocturnos, de absentismo y de exacerbaciones severas y moderadas.
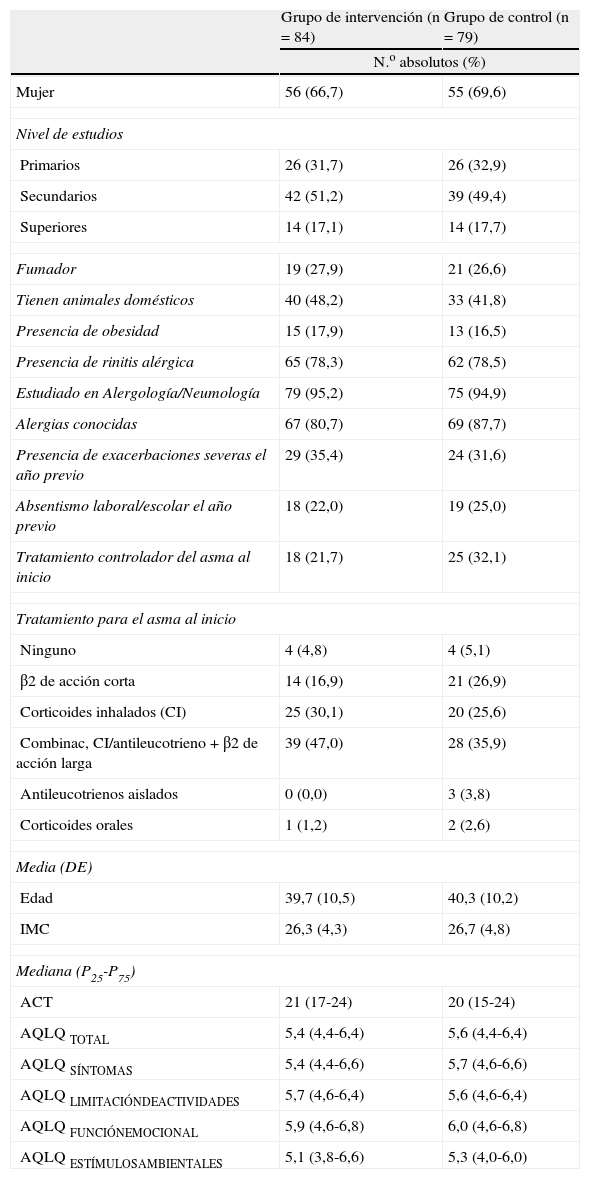
ResultadosLas características basales de la población y de las pérdidas habidas en el primer trimestre, se describen en las tablas 1 y 2 ().
Características basales de los pacientes asmáticos incluidos en el seguimiento
| Grupo de intervención (n = 84) | Grupo de control (n = 79) | |
| N.o absolutos (%) | ||
| Mujer | 56 (66,7) | 55 (69,6) |
| Nivel de estudios | ||
| Primarios | 26 (31,7) | 26 (32,9) |
| Secundarios | 42 (51,2) | 39 (49,4) |
| Superiores | 14 (17,1) | 14 (17,7) |
| Fumador | 19 (27,9) | 21 (26,6) |
| Tienen animales domésticos | 40 (48,2) | 33 (41,8) |
| Presencia de obesidad | 15 (17,9) | 13 (16,5) |
| Presencia de rinitis alérgica | 65 (78,3) | 62 (78,5) |
| Estudiado en Alergología/Neumología | 79 (95,2) | 75 (94,9) |
| Alergias conocidas | 67 (80,7) | 69 (87,7) |
| Presencia de exacerbaciones severas el año previo | 29 (35,4) | 24 (31,6) |
| Absentismo laboral/escolar el año previo | 18 (22,0) | 19 (25,0) |
| Tratamiento controlador del asma al inicio | 18 (21,7) | 25 (32,1) |
| Tratamiento para el asma al inicio | ||
| Ninguno | 4 (4,8) | 4 (5,1) |
| β2 de acción corta | 14 (16,9) | 21 (26,9) |
| Corticoides inhalados (CI) | 25 (30,1) | 20 (25,6) |
| Combinac, CI/antileucotrieno + β2 de acción larga | 39 (47,0) | 28 (35,9) |
| Antileucotrienos aislados | 0 (0,0) | 3 (3,8) |
| Corticoides orales | 1 (1,2) | 2 (2,6) |
| Media (DE) | ||
| Edad | 39,7 (10,5) | 40,3 (10,2) |
| IMC | 26,3 (4,3) | 26,7 (4,8) |
| Mediana (P25-P75) | ||
| ACT | 21 (17-24) | 20 (15-24) |
| AQLQ TOTAL | 5,4 (4,4-6,4) | 5,6 (4,4-6,4) |
| AQLQ SÍNTOMAS | 5,4 (4,4-6,6) | 5,7 (4,6-6,6) |
| AQLQ LIMITACIÓNDEACTIVIDADES | 5,7 (4,6-6,4) | 5,6 (4,6-6,4) |
| AQLQ FUNCIÓNEMOCIONAL | 5,9 (4,6-6,8) | 6,0 (4,6-6,8) |
| AQLQ ESTÍMULOSAMBIENTALES | 5,1 (3,8-6,6) | 5,3 (4,0-6,0) |
ACT: Asthma Control Test (rango de valores 5 a 25); AQLQ ESTÍMULOSAMBIENTALES: Asthma Quality of Life Questionnaire en su dominio Estímulos Ambientales (rango de valores 1 a 7); AQLQ FUNCIÓNEMOCIONAL: Asthma Quality of Life Questionnaire en su dominio Función Emocional (rango de valores 1 a 7); AQLQ LIMITACIÓNDEACTIVIDADES: Asthma Quality of Life Questionnaire en su dominio Limitación de Actividades (rango de valores 1 a 7); AQLQ SÍNTOMAS: Asthma Quality of Life Questionnaire en su dominio de Síntomas (rango de valores 1 a 7); AQLQ TOTAL: Asthma Quality of Life Questionnaire total (rango de valores 1 a 7); IMC: índice de masa corporal.
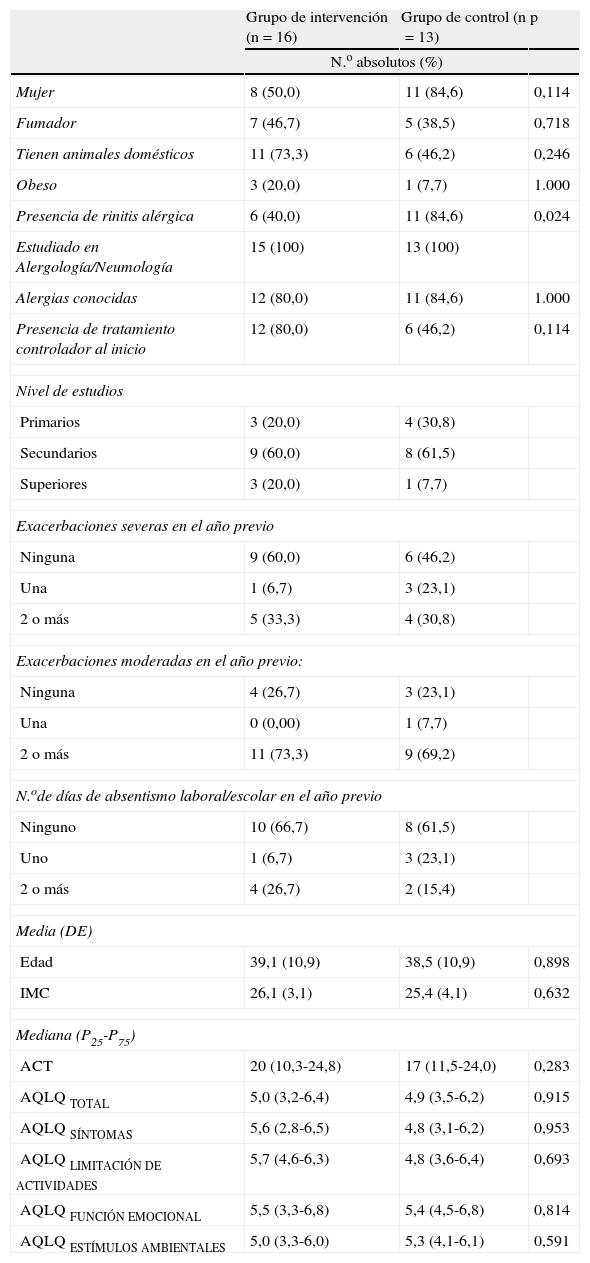
Características basales de las pérdidas habidas en el primer trimestre de seguimiento (momento en el que se detectan diferencias significativas entre los 2 grupos)
| Grupo de intervención (n=16) | Grupo de control (n=13) | p | |
| N.o absolutos (%) | |||
| Mujer | 8 (50,0) | 11 (84,6) | 0,114 |
| Fumador | 7 (46,7) | 5 (38,5) | 0,718 |
| Tienen animales domésticos | 11 (73,3) | 6 (46,2) | 0,246 |
| Obeso | 3 (20,0) | 1 (7,7) | 1.000 |
| Presencia de rinitis alérgica | 6 (40,0) | 11 (84,6) | 0,024 |
| Estudiado en Alergología/Neumología | 15 (100) | 13 (100) | |
| Alergias conocidas | 12 (80,0) | 11 (84,6) | 1.000 |
| Presencia de tratamiento controlador al inicio | 12 (80,0) | 6 (46,2) | 0,114 |
| Nivel de estudios | |||
| Primarios | 3 (20,0) | 4 (30,8) | |
| Secundarios | 9 (60,0) | 8 (61,5) | |
| Superiores | 3 (20,0) | 1 (7,7) | |
| Exacerbaciones severas en el año previo | |||
| Ninguna | 9 (60,0) | 6 (46,2) | |
| Una | 1 (6,7) | 3 (23,1) | |
| 2 o más | 5 (33,3) | 4 (30,8) | |
| Exacerbaciones moderadas en el año previo: | |||
| Ninguna | 4 (26,7) | 3 (23,1) | |
| Una | 0 (0,00) | 1 (7,7) | |
| 2 o más | 11 (73,3) | 9 (69,2) | |
| N.ode días de absentismo laboral/escolar en el año previo | |||
| Ninguno | 10 (66,7) | 8 (61,5) | |
| Uno | 1 (6,7) | 3 (23,1) | |
| 2 o más | 4 (26,7) | 2 (15,4) | |
| Media (DE) | |||
| Edad | 39,1 (10,9) | 38,5 (10,9) | 0,898 |
| IMC | 26,1 (3,1) | 25,4 (4,1) | 0,632 |
| Mediana (P25-P75) | |||
| ACT | 20 (10,3-24,8) | 17 (11,5-24,0) | 0,283 |
| AQLQ TOTAL | 5,0 (3,2-6,4) | 4,9 (3,5-6,2) | 0,915 |
| AQLQ SÍNTOMAS | 5,6 (2,8-6,5) | 4,8 (3,1-6,2) | 0,953 |
| AQLQ LIMITACIÓN DE ACTIVIDADES | 5,7 (4,6-6,3) | 4,8 (3,6-6,4) | 0,693 |
| AQLQ FUNCIÓN EMOCIONAL | 5,5 (3,3-6,8) | 5,4 (4,5-6,8) | 0,814 |
| AQLQ ESTÍMULOS AMBIENTALES | 5,0 (3,3-6,0) | 5,3 (4,1-6,1) | 0,591 |
ACT: Asthma Control Test (rango de valores 5 a 25); AQLQ ESTÍMULOSAMBIENTALES: Asthma Quality of Life Questionnaire en su dominio Estímulos Ambientales (rango de valores 1 a 7); AQLQ FUNCIÓNEMOCIONAL: Asthma Quality of Life Questionnaire en su dominio Función Emocional (rango de valores 1 a 7); AQLQ LIMITACIÓNDEACTIVIDADES: Asthma Quality of Life Questionnaire en su dominio Limitación de Actividades (rango de valores 1 a 7); AQLQ SÍNTOMAS: Asthma Quality of Life Questionnaire en su dominio de Síntomas (rango de valores 1 a 7); AQLQ TOTAL: Asthma Quality of Life Questionnaire total (rango de valores 1 a 7); IMC: índice de masa corporal.
Se realizó un análisis por intención de tratar en el que el número de participantes incluidos en cada trimestre queda reflejado en el esquema adjunto del estudio.
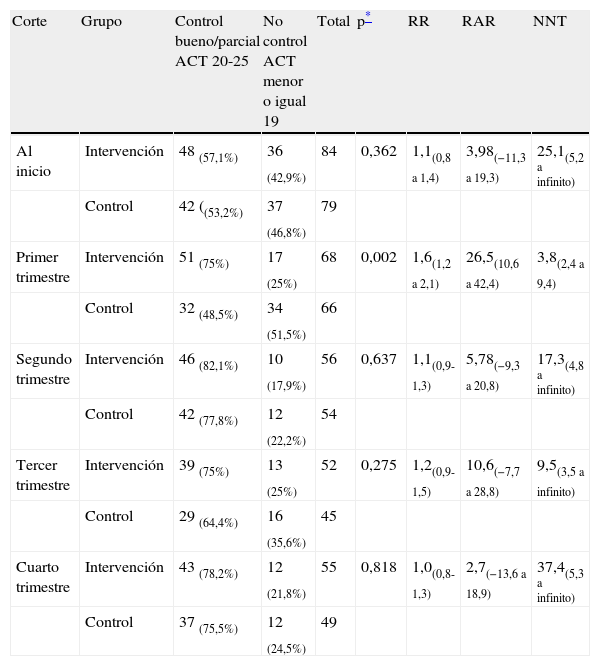
Al final del primer trimestre, la proporción de pacientes con asma bien controlada fue un 60% mayor en el GI (75%) que en el GC (48,5%), p=0,002; RR=1,6 [1,2 a 2,1], NNT=3,8 [2,4 a 9,4], sin diferencias significativas entre los grupos del estudio en el resto de los trimestres (tabla 3), ni en la proporción de pacientes que experimentaron mejoría en el nivel de control con respecto al inicio (tabla 4).
Nivel de control del asma a lo largo del seguimiento
| Corte | Grupo | Control bueno/parcial ACT 20-25 | No control ACT menor o igual 19 | Total | p* | RR | RAR | NNT |
| Al inicio | Intervención | 48 (57,1%) | 36 (42,9%) | 84 | 0,362 | 1,1(0,8 a 1,4) | 3,98(−11,3 a 19,3) | 25,1(5,2 a infinito) |
| Control | 42 ((53,2%) | 37 (46,8%) | 79 | |||||
| Primer trimestre | Intervención | 51 (75%) | 17 (25%) | 68 | 0,002 | 1,6(1,2 a 2,1) | 26,5(10,6 a 42,4) | 3,8(2,4 a 9,4) |
| Control | 32 (48,5%) | 34 (51,5%) | 66 | |||||
| Segundo trimestre | Intervención | 46 (82,1%) | 10 (17,9%) | 56 | 0,637 | 1,1(0,9-1,3) | 5,78(−9,3 a 20,8) | 17,3(4,8 a infinito) |
| Control | 42 (77,8%) | 12 (22,2%) | 54 | |||||
| Tercer trimestre | Intervención | 39 (75%) | 13 (25%) | 52 | 0,275 | 1,2(0,9-1,5) | 10,6(−7,7 a 28,8) | 9,5(3,5 a infinito) |
| Control | 29 (64,4%) | 16 (35,6%) | 45 | |||||
| Cuarto trimestre | Intervención | 43 (78,2%) | 12 (21,8%) | 55 | 0,818 | 1,0(0,8-1,3) | 2,7(−13,6 a 18,9) | 37,4(5,3 a infinito) |
| Control | 37 (75,5%) | 12 (24,5%) | 49 |
ACT: Asthma Control Test; NNT: número necesario a tratar; RAR: reducción absoluta de riesgo; RR: riesgo relativo.
Al utilizar el ACT en el presente estudio hemos considerado 2 niveles de control del asma: asma controlada (ACT 20-25 puntos), y asma no controlada (ACT < 20 puntos).
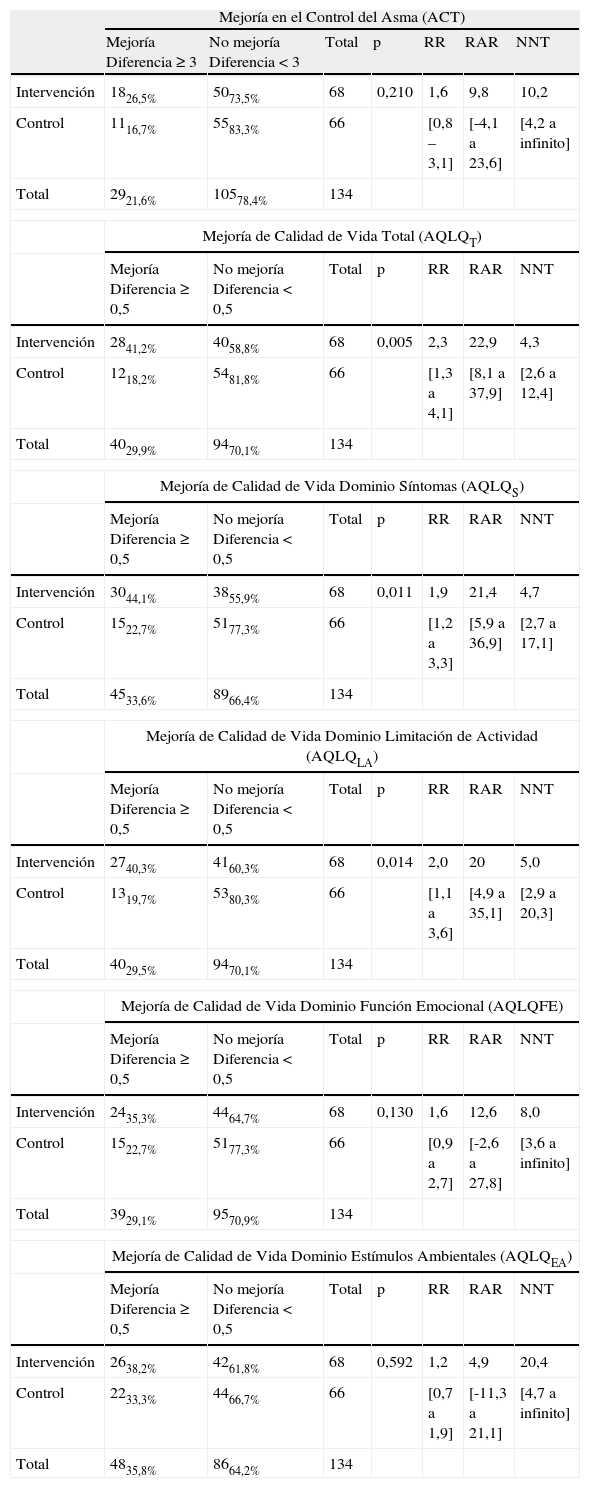
Mejoría en el control y la calidad de vida asociada al asma al final del primer trimestre
| Mejoría en el Control del Asma (ACT) | |||||||
| Mejoría Diferencia≥3 | No mejoría Diferencia<3 | Total | p | RR | RAR | NNT | |
| Intervención | 1826,5% | 5073,5% | 68 | 0,210 | 1,6 | 9,8 | 10,2 |
| Control | 1116,7% | 5583,3% | 66 | [0,8 – 3,1] | [-4,1 a 23,6] | [4,2 a infinito] | |
| Total | 2921,6% | 10578,4% | 134 | ||||
| Mejoría de Calidad de Vida Total (AQLQT) | |||||||
| Mejoría Diferencia≥0,5 | No mejoría Diferencia<0,5 | Total | p | RR | RAR | NNT | |
| Intervención | 2841,2% | 4058,8% | 68 | 0,005 | 2,3 | 22,9 | 4,3 |
| Control | 1218,2% | 5481,8% | 66 | [1,3 a 4,1] | [8,1 a 37,9] | [2,6 a 12,4] | |
| Total | 4029,9% | 9470,1% | 134 | ||||
| Mejoría de Calidad de Vida Dominio Síntomas (AQLQS) | |||||||
| Mejoría Diferencia≥0,5 | No mejoría Diferencia<0,5 | Total | p | RR | RAR | NNT | |
| Intervención | 3044,1% | 3855,9% | 68 | 0,011 | 1,9 | 21,4 | 4,7 |
| Control | 1522,7% | 5177,3% | 66 | [1,2 a 3,3] | [5,9 a 36,9] | [2,7 a 17,1] | |
| Total | 4533,6% | 8966,4% | 134 | ||||
| Mejoría de Calidad de Vida Dominio Limitación de Actividad (AQLQLA) | |||||||
| Mejoría Diferencia≥0,5 | No mejoría Diferencia<0,5 | Total | p | RR | RAR | NNT | |
| Intervención | 2740,3% | 4160,3% | 68 | 0,014 | 2,0 | 20 | 5,0 |
| Control | 1319,7% | 5380,3% | 66 | [1,1 a 3,6] | [4,9 a 35,1] | [2,9 a 20,3] | |
| Total | 4029,5% | 9470,1% | 134 | ||||
| Mejoría de Calidad de Vida Dominio Función Emocional (AQLQFE) | |||||||
| Mejoría Diferencia≥0,5 | No mejoría Diferencia<0,5 | Total | p | RR | RAR | NNT | |
| Intervención | 2435,3% | 4464,7% | 68 | 0,130 | 1,6 | 12,6 | 8,0 |
| Control | 1522,7% | 5177,3% | 66 | [0,9 a 2,7] | [-2,6 a 27,8] | [3,6 a infinito] | |
| Total | 3929,1% | 9570,9% | 134 | ||||
| Mejoría de Calidad de Vida Dominio Estímulos Ambientales (AQLQEA) | |||||||
| Mejoría Diferencia≥0,5 | No mejoría Diferencia<0,5 | Total | p | RR | RAR | NNT | |
| Intervención | 2638,2% | 4261,8% | 68 | 0,592 | 1,2 | 4,9 | 20,4 |
| Control | 2233,3% | 4466,7% | 66 | [0,7 a 1,9] | [-11,3 a 21,1] | [4,7 a infinito] | |
| Total | 4835,8% | 8664,2% | 134 | ||||
ACT: Asthma Control Test; AQLQT: Asthma Quality of Life Questionnaire total; AQLQS: Asthma Quality of Life Questionnaire en su dominio de Síntomas; AQLQLA: Asthma Quality of Life Questionnaire en su dominio Limitación de Actividades; AQLQFE: Asthma Quality of Life Questionnaire en su dominio Función Emocional; AQLQEA: Asthma Quality of Life Questionnaire en su dominio Estímulos Ambientales.
Al final del primer trimestre el porcentaje de pacientes que habían experimentado una mejoría en la calidad de vida (AQLQ) en sus dominios total, síntomas y limitación de actividades fue aproximadamente el doble en el GI que en el GC, oscilando el NNT entre 4 y 5, sin diferencias en los dominios función emocional y estímulos ambientales (tabla 4).
En el análisis cuantitativo, aunque la puntuación media del ACT y AQLQ mejora al final del seguimiento en ambos grupos, al término del primer trimestre (primavera) se produjo una mejoría en el GI y un empeoramiento en el GC. Para el ACT la diferencia fue estadísticamente significativa (p=0,002) aunque no llegó a ser clínicamente importante (diferencia de medias 2,51). En el caso del AQLQ se detectó mejoría significativa en el AQLQ total (p=0,049), síntomas (p=0,003) y limitación de actividades (p=0,013), que fue clínicamente importante en el dominio síntomas (diferencia de medias 0,68) (fig. 1).
No se detectaron diferencias estadísticamente significativas entre ambos grupos en ningún momento del estudio al comparar la presencia de exacerbaciones severas y/o moderadas, número de días de absentismo y número de despertares nocturnos.
DiscusiónHemos evaluado trimestralmente, coincidiendo con el final de las estaciones, a lo largo de un año, la efectividad de unos talleres educativos específicos para pacientes con asma en el ámbito de la atención primaria, habiendo demostrado mejoría a corto plazo (3 meses) en el nivel de control y en la calidad de vida, coincidiendo con la primavera, cuando los síntomas suelen presentarse con mayor intensidad.
Dado que la variabilidad es una característica de esta enfermedad y que los cambios en la intensidad de los síntomas suelen relacionarse con frecuencia con los cambios de estación, creemos que el resultado de las intervenciones debe evaluarse en cada una de ellas.
Se observa una mejoría en ambos grupos en el nivel de control y calidad de vida a partir del segundo trimestre hasta el final del seguimiento (fig. 1), sin diferencias significativas entre los mismos, que podría deberse al cambio estacional, pero sin poder descartarse un sesgo de sensibilización en los sujetos incluidos en el seguimiento, por el mero hecho de saberse observados, o en los profesionales sanitarios de ambos centros de salud que, conocedores del desarrollo de la investigación, hayan podido prestar especial atención a sus pacientes asmáticos. Tampoco descartamos un posible flujo de información. Otra de las limitaciones del estudio, al tratarse de una intervención educativa, es la ausencia de cegamiento, aunque para minimizar sus efectos, el protocolo se aplicó de igual manera en ambos grupos salvo la intervención, los pacientes cumplimentaron los cuestionarios en sus domicilios sin influencia de los investigadores, y se aseguró el cegamiento en el trasvase y análisis de datos.
También se ha podido incurrir en un sesgo de selección con posible inclusión de los pacientes más motivados y existir un efecto de regresión a la media en la evolución de las distintas variables.
Por otro lado, se han producido un 36% de pérdidas en el seguimiento, que supera el porcentaje establecido para el cálculo del tamaño muestral, lo que puede limitar la generalización de los resultados.
De los escasos estudios llevados a cabo en atención primaria, el realizado por D'Souza14, que demuestra una efectividad alta hasta los 2 años, no dispone de grupo de control ni evalúa la estacionalidad. El desarrollado por Heard en Australia28 no mostró diferencias significativas al comparar la intervención educativa con la «asistencia habitual» a los pacientes asmáticos pues, a diferencia de lo que es usual en nuestras consultas, esta conlleva revisión periódica y educación sanitaria.
En cuanto al tipo de pacientes seleccionados, en los estudios comentados se incluyeron aquellos con asma moderada o severa y en otros como el de Côté et al.29, pacientes hospitalarios tras optimizar el tratamiento con corticoides. En el nuestro, al tratarse de pacientes asistidos en atención primaria, un alto porcentaje en ambos grupos tenían buen control inicial, lo que ha podido limitar el margen de mejora y subestimar el efecto de la intervención.
Varios estudios corroboran que el efecto de la educación sanitaria es a corto y medio plazo, así el de Magar et al.30 observó una mejoría hasta los 6 meses y el de Kauppinen et al.13, hasta el primer año.
Entre los que utilizan el ACT como medida de resultado, el realizado en farmacias comunitarias de Bélgica31,solo mostró aumento significativo en la puntuación del ACT en los pacientes con mal control inicial. Al contrario que en nuestro estudio, no observaron diferencias en el nivel de calidad de vida, y ambos coinciden en la ausencia de diferencias en el número de exacerbaciones severas.
Como aplicación práctica, el desarrollo de talleres educativos de estas características, podría contribuir a mejorar el control del asma y la calidad de vida asociada. Es aconsejable realizarlos anualmente, al inicio de la primavera cuando hay mayor intensidad de síntomas, y los pacientes están más motivados con un refuerzo a los 6 meses, antes del otoño, para adecuar los recursos. Todo ello como complemento de la atención individualizada en la consulta del médico de familia o especialista.
Para futuras investigaciones sería interesante repetir este estudio con ampliación del tamaño muestral, incluyendo pacientes del ámbito rural y de otras edades y comorbilidades asociadas. Por otro lado, un seguimiento más prolongado permitiría valorar el efecto de la intervención en primaveras consecutivas, siendo también de interés la evaluación de su coste-efectividad y satisfacción.
Puntos clave
- •
La educación sanitaria en asma ha demostrado mejorar el control y la calidad de vida.
- •
Hay escasos estudios realizados en atención primaria que nos permitan conocer el resultado de las intervenciones educativas.
- •
Dado que las intervenciones educativas pierden efectividad a largo plazo, es necesario conocer cuál es el momento ideal para realizar dichas intervenciones.
- •
Los talleres educativos en atención primaria para pacientes con asma son eficaces a corto plazo por lo que su realización sería más interesante próximos a las épocas en que los pacientes presentan más síntomas, habiendo demostrado mejorar el control de la enfermedad y la calidad de vida asociada a la misma.
- •
Constituyen una herramienta útil como complemento de la atención individualizada en la consulta.
Becas SAS.PI-0350-2010. FFISEVI.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Hemos de manifestar nuestro agradecimiento al Dr. José Manuel Santos y a D. Juan Polo que, desde la Fundación Progreso y Salud, nos asesoraron en el diseño del trabajo y en el análisis de los datos, respectivamente.
A los Laboratorios Esteve, Glaxo y MSD por suministrarnos material necesario para su uso en los talleres educativos.
La intervención consiste en la aplicación de un programa que combina enseñanza, consejos y técnicas de modificación de comportamiento que permita al paciente adquirir conocimientos, habilidades y actitudes que le hagan partícipe activo del manejo de su enfermedad.
El programa de intervención educativa tiene por objetivo que todos los pacientes incluidos en él adquieran los siguientes conocimientos y las habilidades necesarias para desarrollarlos en su día a día:
- 1.
Información general sobre el asma y su tratamiento.
- 2.
Medidas de control ambiental. Reconocimiento de desencadenantes y formas de evitarlos.
- 3.
Uso correcto de inhaladores.
- 4.
Información sobre el uso y la utilidad de los medicamentos.
- 5.
Información sobre el uso y utilidad de medidores de flujo espiratorio máximo-FEM.
- 6.
Cómo controlar las descompensaciones del asma en el domicilio.
- 7.
Cuándo acudir a urgencias.
Inicialmente el educador anima a los pacientes a expresar sus creencias en relación con el asma y su tratamiento:
Creencias en el destino y/o el azar: «tener salud es cuestión de suerte», «tengo asma porque Dios lo quiere», «si tengo que enfermar, enfermaré».
Actitud ante la enfermedad (pesimista u optimista) y consideraciones sobre la gravedad de la enfermedad: «el asma no me da problemas si me encuentro bien», «las medicinas ayudan, pero no curan», «siempre necesitaré medicinas para estar bien», «es posible estar sin síntomas», «mi asma conseguirá que me vea muy enfermo».
Confianza en su capacidad para controlar por sí mismo la enfermedad, barreras, frustraciones: «tomar medicinas interfiere en mis actividades», «no entiendo todo lo que me explican», «necesito más entrenamiento para saber utilizar las medicinas», «me resulta muy difícil cuidar de mi asma», «haga lo que haga no puedo controlar mi asma».
Confianza en el médico que le atiende, preocupaciones por la salud: «decido con mi médico el tratamiento», «me preocupa estar enfermo», «me encuentro mejor si sigo los consejos de mi médico», «mi salud es lo que más me preocupa en la vida», «pienso mucho en mi salud»
En función de las creencias recogidas, se da información breve y concisa sobre qué es el asma, cómo son los bronquios del paciente con asma, cuáles son los síntomas del asma, qué ocurre durante las crisis de asma y cuáles son las situaciones que pueden favorecer la aparición de una crisis de asma.
El educador anima a los pacientes a recordar y expresar en voz alta aquellas situaciones que en el pasado les han desencadenado una exacerbación de su asma.
Apoyándose en lo referido por los pacientes, informa sobre los desencadenantes específicos e inespecíficos que se deben evitar para disminuir el riesgo de presentar una crisis. El educador propone a los asistentes que piensen cómo hubieran podido evitar la exposición a estas situaciones de peligro. Apoya las medidas adecuadas y corrige los posibles errores, proponiendo medidas fáciles de desarrollar, como consejos para la evitación activa y pasiva del humo del tabaco (por ejemplo, si tiene previsto acudir a una fiesta donde se sabe que habrá fumadores y el ambiente estará muy cargado), evitación de exposición a altos niveles de polvo doméstico con ocasión de las tareas de limpieza, evitación de compuestos químicos capaces de descompensar el asma (beta-bloqueantes, aspirina, y otros AINE en pacientes con intolerancia a analgésicos, IECA en pacientes susceptibles), normas sobre evitación de desencadenantes específicos de asma, en caso de que al paciente se le haya detectado antes algún tipo de alergia (polinosis, ácaros del polvo, proliferación de hongos o exposición a epitelio de animales domésticos).
En resumen, los pacientes reciben información sobre las medidas siguientes:
- –
Consejo antitabaco: se recomienda el abandono del hábito tabáquico del paciente, así como evitar la exposición pasiva al humo del tabaco.
- –
Evitación de compuestos químicos capaces de descompensar el asma: entre los fármacos que pueden empeorar la evolución de un paciente con asma encontramos los siguientes productos:
Beta-bloqueantes: por cualquiera de sus vías de administración, incluido las gotas utilizadas para el tratamiento del glaucoma.
Aspirina y otros AINE: en pacientes con intolerancia a analgésicos.
Algunos de los fármacos IECA: producen tos, lo que puede agravar a pacientes con asma.
Aditivos: especialmente bisulfitos añadidos a algunas bebidas alcohólicas.
Normas sobre evitación de alérgenos. Se incluirán, según el desencadenante alérgico que presente el paciente, normas para evitar:
Polinosis: durante la estación polínica a la que el paciente es alérgico mantendrá las ventanas del dormitorio cerradas, viajará con las ventanillas del coche cerradas, evitará salidas al campo, informarse si es posible por los diferentes medios de comunicación del nivel de polen para poder tomar las medidas de autocontrol que posteriormente se comentarán.
Son medidas esenciales: cubrir las almohadas y el colchón con fundas adecuadas, lavar semanalmente las fundas y la ropa de cama con agua caliente a unos 65°C.
Son medidas deseables: la supresión de almohadones, tapizados de tela, alfombras, cortinas y moquetas. Utilizar aspirador con filtro adecuado cuando el paciente esté presente, limpieza con paño húmedo. Reducción de la humedad.
Animales domésticos: retirarlos del domicilio. Si no es posible evitar que entren en el dormitorio, aspirar…
El educador explora creencias de los asistentes sobre los medicamentos en general y específicamente sobre los fármacos antiasmáticos:
Abuso: «Los médicos recetan demasiadas medicinas», «los médicos confían demasiado en las medicinas», «si los médicos estuvieran más tiempo con los pacientes recetarían menos».
Daño: «Hay que dejar los medicamentos de vez en cuando», «los medicamentos crean adicción», «los medicamentos hacen más mal que bien», «los medicamentos son venenos», «los remedios naturales son más seguros».
Necesidad: «No podría vivir sin mis medicinas para el asma», «mi salud depende de las medicinas para el asma», «sin mis medicamentos para el asma, enfermaría», «mi salud futura depende de los medicamentos», «los medicamentos evitan que empeore el asma», «los medicamentos interfieren en mi vida».
Preocupación: «Me preocupa tomar medicinas para el asma», «me preocupan los efectos a largo plazo de las medicinas», «no entiendo para qué sirven los medicamentos», «me preocupa depender de las medicinas».
Apoyándose en lo expresado por los asistentes, el educador explica que para el tratamiento del asma se utilizan 2 tipos de medicamentos:
- –
Broncodilatadores, que como su nombre indica, relajan la musculatura lisa bronquial e intentan, por diversos mecanismos, aliviar los síntomas del asma y mejorar la calidad de vida.
- –
Antiinflamatorios, que actúan desde el punto de vista etiopatogénico para controlar la inflamación existente en el bronquio. Insiste en la necesidad de medicación diaria en el asma no intermitente. Aunque el paciente esté asintomático, se le conciencia de que la hiperreactividad bronquial tarda muchos meses en disminuir y, por tanto, se le insta a tener grandes dosis de paciencia.
INFORMACIÓN SOBRE USO Y UTILIDAD DE MEDICACIÓN ANTIASMÁTICA27:
| Broncodilatadores |
| Simpaticomiméticos de vida media corta beta-2-agonistas, tipo salbutamol o terbutalina*Son medicamentos broncodilatadores de acción rápida, útiles para el control de los síntomas agudos de la enfermedad. No son útiles para controlar el asma a largo plazo.El aumento en las necesidades diarias de este tipo de medicamentos significa descompensación de su enfermedad y, consecuentemente, el paciente deberá acudir a su médico o bien modificar su terapia según recomendación terapéutica escrita. |
| Simpaticomimético con efecto dual: inicio de acción corto y larga duración de acción como formoterol*Es un broncodilatador de larga vida media que inicia su efecto en muy pocos minutos, motivo por el que se puede utilizar como medicamento rescatador.Es un fármaco seguro, que a dosis altas (hasta 10-12 inhalaciones por día) produce escasos efectos adversos.No se debe nunca sobrepasar la dosis de 12 inhalaciones de 4,5 μg en un solo día |
| Simpaticomimético de vida media larga: Salmeterol*Es un broncodilatador de larga vida media.No debe ser utilizado para calmar los síntomas agudos del asma, que deben ser tratados con salbutamol o terbutalina.No se debe incrementar la dosis de este medicamento sin la autorización de su médico. Son fármacos seguros y con escasos efectos adversos. |
| Antiinflamatorios |
| Esteroides inhalados, tipo budesonida, beclometasona, fluticasona*Son medicamentos antiinflamatorios.Se deben utilizar, siempre, después de los broncodilatadores o junto a ellos si se utilizan en un solo dispositivo.No alivian los síntomas agudos del asma, dado que no tienen efecto rescatador de síntomas.Deben tomarse regularmente, si quiere normalizar su asma a largo plazo.Son seguros y con escasos efectos adversos. |
| Cromonas, tipo nedocromilo o cromoglicato*Son medicamentos preventivos que ayudan a estabilizar el asma a largo plazo.No alivian los síntomas agudos del asma.Deben tomarse a diario. En caso de descompensación de su asma, no hace falta incrementar su dosis. |
| Antileucotrienos: montelukast y zafirlukast*Son medicamentos preventivos que ayudan a estabilizar el asma a largo plazo.No alivian los síntomas agudos del asma.Deben tomarse a diario. En caso de descompensación del asma, no hace falta incrementar su dosis. |
*Se citan diferentes marcas comerciales para facilitar el reconocimiento por parte del paciente.
Posteriormente, el educador, con ayuda de dispositivos placebo de los fármacos más frecuenetemente utilizados, pide a los asistentes que clasifiquen los fármacos en preventivos o controladores a largo plazo y medicamentos para el rápido alivio de los síntomas, pues desde el punto de vista práctico es muy importante que el paciente entrenado aprenda a diferenciar entre fármaco rescatador de síntomas a corto plazo y fármaco antiinflamatorio o controlador de la enfermedad a largo plazo. El educador informa a los pacientes sobre el uso y utilidad de los fármacos que su médico le haya prescrito.
La mejor forma de administrar medicamentos en el asma es por vía inhalada. Por esta vía se consiguen efectos más rápidos y potentes, así como disminuir los escasos efectos secundarios. El programa educativo entrena al paciente en el aprendizaje de las técnicas de inhalación correctas. Se le permite elegir, si es posible, su sistema de inhalación y utilizar, en consenso con su médico o educador, el más adecuado para tomar los diferentes medicamentos que tenga prescritos. Para ello, pone a disposición de los asistentes placebos con los distintos dispositivos comercializados, así como las distintas cámaras de inhalación. Posteriormente, comprueba si ejecutan todos los pasos con corrección. En caso de detectar algún error, este será subsanado, proponiendo la forma correcta de inhalación en sus distintos pasos. Finalmente, se suministra a todos los asistentes un folleto con los pasos a desarrollar para una inhalación correcta del dispositivo elegido.
En los últimos años, las guías de práctica clínica han defendido que los pacientes con asma deben ser entrenados para modificar su terapia en caso de descompensación de su enfermedad. El paciente lo hará siguiendo las instrucciones de la tabla A1.
Niveles de síntomas para el autocontrol domiciliario
| Asma bien controladaNo tiene tos o pitidosPuede realizar ejercicio fácilmenteRaramente requiere una dosis extra de medicación de rescate como Ventolín®, Buto-Asma®, Salbutamol®, Ventilastin® o Terbasmin® | Tratamiento programado sin cambios |
| Descompensación moderadaAumento de las necesidades de medicación de rescate (> 4-5 dosis en semana) oInterrupción del sueño por el asma oEstar sufriendo un catarro y aumentar las necesidades de medicación de rescate. Odisminución de la capacidad de ejercicio | Doblar la dosis de corticoides inhalados----------------Utilizar------------a demanda hasta controlar síntomas |
| Descompensación severaNota muy poca mejoría con su inhalador de rescate oAumenta el ahogo pese al incremento en el tratamiento de la fase amarilla | Utilizar------------a demanda hasta controlar síntomas einiciar corticoide por vía oral---------------y ponerse en contacto con su médico en plazo máximo de 48-72 h |
| DESCOMPENSACIÓN MUY GRAVEAtaque repentino de asma oNo responde a la medicación con efecto de rescate oAhogo o falta de aire a mínimos esfuerzos (con el habla) oEmpeoramiento de síntomas a pesar del tratamiento de la fase rojaDesmayo, miedo con sensación de muerte inminente | Hasta ser atendido se aplicará 4 puffs cada 20 min de la medicación de rescate----------Tomar corticoide por vía oral---------------y acudir a urgencias y/o contactar urgentemente con un médico |
El educador incita a los asistentes a que comenten una situación de reciente descompensación o pérdida de control del asma. Les pide que cuenten qué hicieron para resolverla. En caso de no recordar ningún episodio grave, les propone una situación práctica como, por ejemplo, para que piensen cómo hubieran actuado. Corregirá los posibles errores, proponiendo la conducta más apropiada a cada situación.
Aclara que una descompensación moderada es aquella que presenta:
- -
Aumento de las necesidades de medicación de rescate (más de 4-5 dosis/semana) o
- -
Alteraciones en el sueño por el asma, o
- -
Estar sufriendo un catarro y aumentar las necesidades de medicación de rescate, o
- -
Disminución de la capacidad de ejercicio.
En esta situación, y dependiendo del tratamiento previo de mantenimiento que realice cada paciente, modificará el mismo del siguiente modo:
Fase I. Solo medicación de rescate a demanda (añadirá CI a baja dosis, por ejemplo, budesonida 200 μg/12 h).
Fase II: CI a baja dosis. Aumentará la dosis de CI hasta dosis medias (un 50%) o asociará β2-agonistas de acción larga.
Fase III: CI a baja dosis + β2-agonistas de acción larga. Aumentará la dosis de CI un 50% (600 μg/día de budesonida).
Fase IV: CI a dosis medias + B2 agonistas de acción larga. Ciclo corto de corticoides orales, por ejemplo, prednisona 30-40 mg/día durante 7-10 días o un equivalente.
Los pacientes acudirán a urgencias cuando presenten algunos de los siguientes signos o síntomas:
- 1.
Ataque repentino de asma.
- 2.
No responder a medicación con efecto rescate.
- 3.
Disnea de mínimos esfuerzos (simplemente con el habla).
- 4.
Empeoramiento de síntomas a pesar de haber ajustado la dosis de fármacos según el plan de acción escrito.
- 5.
Desmayo, miedo con sensación de muerte inminente.
- 6.
Caída en el FEM a menos del 30% de su mejor registro personal (flujo máximo < 150-200).
- 7.
Frecuencia respiratoria > 35 respiraciones por minuto, frecuencia cardiaca > 120 latidos por minuto.
Además de la ingesta por vía oral de 30-40mg de prednisona o un equivalente, se recomendará al paciente que se aplique 4 puff cada 20 min del inhalador de rescate, a ser posible con cámara espaciadora, hasta ser atendido por los servicios sanitarios en la sala de emergencias.
Durante el proceso educativo se cuida especialmente la interacción con los pacientes:
- –
Se evalúa la posible existencia de limitaciones funcionales que puedan limitar el uso de dispositivos de inhalación, o bien de problemas de comprensión.
- –
Se evalúa el nivel de conocimientos previos sobre el asma. Si acepta su estado de salud, sus creencias relacionadas con el asma, expectativas, nivel de motivación, muy importante pues sin ella cualquier proceso educativo resultará ineficaz.
En definitiva, tratamos de hacer sentir a los participantes que sus situaciones individuales, sus creencias, sus valores, sus sentimientos y emociones están siendo considerados, con el objetivo de que se impliquen en el proceso.
Los profesionales encargados de la educación mantienen una mirada adecuada y no pierden el contacto visual con el paciente, analizan los comportamientos verbales y no verbales, dan oportunidad de que expresen sus dudas, temores, etc., sin dar por hecho que lo transmitido es comprendido, sin omitir información por muy obvia que parezca, evitando el uso de tecnicismos. Dejan que el paciente ofrezca retroalimentación, proponen qué hacer, sin imposiciones, etc.
El objetivo es que el paciente integre en su vida cotidiana el programa de tratamiento de la enfermedad, pues aumentar los conocimientos del paciente sobre la medicación o enfermedad no incrementa la adhesión al régimen terapéutico. Se procura que aplique sus conocimientos dentro de su quehacer diario y de acuerdo a su estilo de vida, creencias, valores y expectativas con un entrenamiento en habilidades.
- –
Proporcionar instrucciones que guíen al paciente en la ejecución de la conducta objeto de ensayo.
- –
Representación por el entrenador de los patrones adecuados de comportamiento. Los pacientes ven como alguien, que hace de modelo, ejecuta la conducta.
- –
El paciente ensaya la conducta objeto del ensayo previo, para adquirir y afianzar las conductas que no poseía, así como perfeccionar y consolidar las que ya realizaba.
- –
Posteriormente, se proporciona información al paciente acerca de lo que ha hecho bien y qué es lo que puede mejorar, con el objetivo de modelar su conducta y motivarlo.
- –
Refuerzo, finalmente, de las conductas adecuadas, aplaudiendo cada paso que den, para de esta forma motivarlos.
La intervención educativa consistió en 3 sesiones de aproximadamente 75 min de duración:
Primera sesión: abril de 2010 (al inicio del estudio)
Objetivos a lograr:
- –
Que el paciente conozca qué es el asma, y aprenda a reconocer sus síntomas.
- –
Que el paciente aprenda a reconocer los desencadenantes de las crisis de asma e incluya en su vida diaria medidas de control ambiental y evitación de desencadenantes.
- –
Que aprenda para qué sirve cada inhalador.
- –
Que aprenda la técnica inhalatoria y cuándo usar cada tipo de inhalador (controlador y de rescate).
- –
Que aprenda a tratar las descompensaciones del asma en el domicilio.
- –
Información sobre cuándo acudir a urgencias en caso de descompensación:
Una vez completada la sesión de entrenamiento, se propone a los participantes en el estudio asignados al grupo de intervención, una segunda sesión (unos 15 días más tarde), con el objetivo de evaluar si los objetivos de la primera fueron conseguidos y en caso de detectar deficiencias, corregir estas. Esta sesión tiene los siguientes objetivos:
- –
Evaluar si el paciente entendió el programa educativo y si es capaz de autocontrolarse.
- –
Supervisar si la técnica de inhalación es correcta.
- –
Ver si actúa correctamente en caso de descompensación. Si no ha sufrido descompensación, analizar si sabe cómo tendría que actuar.
Una vez concluida la fase de implantación del programa educativo citamos al paciente a los 6 meses (octubre 2010), con el objetivo de recordar el programa y reforzar la información.
Entrenamiento de los educadores
Dos de los investigadores acudieron previamente a un taller de educadores de asma y obtuvieron el consiguiente diploma acreditativo. Posteriormente, lo impartieron al resto de los educadores, médicos de familia de ambos centros de salud.
El programa de entrenamiento aportó conocimientos sobre la enfermedad, así como promovió argumentos y toma de decisiones en situaciones de emergencia, etc.
Finalizado el proceso de instrucción hubo 2 sesiones de roll-playing en las que se expusieron situaciones previsibles que pudieran surgir en la interrelación con los pacientes y la forma de encauzarlas y contestarlas.