Introducción
El término prediabetes tipo 2 se aplica actualmente a 2 clases de anomalía reversible del metabolismo glucídico situadas entre normalidad y diabetes, la intolerancia a la glucosa (ITG) y la glucemia basal alterada (GBA)1. El diagnóstico precisa de la glucemia plasmática, basal (GB) y/o a las 2 horas (G2h), de una prueba de tolerancia oral a la glucosa (PTOG), prueba de referencia para sujetos de alto riesgo2. Dado que la glucemia se comporta como una variable estadística continua sujeta a amplias fluctuaciones, las sociedades científicas también admiten el diagnóstico a partir de mediciones al azar en cualquier momento del día. En la práctica, ésta es una vía diagnóstica muy poco empleada, pero sobre ella gravita la hipótesis de que un registro continuo de la glucemia (RCG) podría ser útil para la clasificación y el seguimiento durante esta etapa prediabética.
En los últimos años se han desarrollado y experimentado diversos sistemas de RCG basados en el uso de biosensores3. Aunque la idea de rastrear la glucemia en busca de un perfil continuo no es nueva, la implantación de sensores portátiles tipo aguja o fibra de microdiálisis es innovadora y favorece el registro ambulatorio durante la vida real del usuario4. Por ahora su uso en España se limita a la investigación y, puntualmente, a la clínica en especial para el ajuste hospitalario del tratamiento en algunos diabéticos tipo 1 inestables o en edad pediátrica proclives a la hipoglucemia5-8. La aplicación de la técnica del RCG en atención primaria es sólo anecdótica y nula en sujetos con prediabetes. Durante esta fase todavía reversible, comprobar oscilaciones glucémicas circadianas relevantes seguramente condicionaría la interpretación del diagnóstico convencional derivado de pruebas más estandarizadas, pero también más estáticas. De hecho, siempre se censuró que la PTOG no es suficientemente reproducible ni fisiológica, crítica tal vez ponderable mediante el examen paralelo de un perfil continuo de la glucemia en las condiciones habituales del individuo.
Respecto a la evolución del metabolismo glucídico, se desconoce si algún indicador procedente del RCG tiene valor predictivo sobre la incidencia de diabetes o la regresión a la normalidad en sujetos de alto riesgo. Y esta es una pregunta muy relevante en toda investigación focalizada hacia la prediabetes tipo 2, si bien el RCG admite algún otro enfoque. Por ejemplo, sería factible analizar el perfil continuo de los sujetos sólo con factores de riesgo (PTOG normal) en contraste con los que además muestran hiperglucemia prediabética (PTOG alterada) y, dentro de este último grupo, entre los portadores de una anomalía basal (GBA) en oposición a aquellos que la expresan tras la sobrecarga oral (ITG). Mucho se ha escrito sobre ambas categorías, pero poco o nada se ha evaluado sobre este particular9,10. En ese mismo contexto, se ha publicado que el área bajo la curva del perfil continuo se correlaciona con la glucemia media expresada por la glucohemoglobina A1c11. Este parámetro está sobradamente acreditado para el seguimiento de pacientes diabéticos, pero cada vez tiene mayor trascendencia en la detección y el seguimiento de la prediabetes, por lo que el RCG vincularía los recursos más tradicionales con la A1c.
Objetivos
El objetivo general del proyecto RECORD es evaluar si el RCG es una herramienta de trabajo útil para contrastar el diagnóstico y predecir la evolución glucémica durante la prediabetes tipo 2. Los objetivos operativos o secundarios son:
1. Comparar los valores y diagnósticos derivados de la PTOG con los resultantes del RCG, considerando la duración temporal diaria en situación de glucemia basal normal, alterada o diabética (RCG basal) y en situación de tolerancia normal, intolerancia a la glucosa o diabetes (RCG no basal).
2. Analizar y comparar las diferencias en el perfil glucémico continuo entre las distintas categorías diagnósticas convencionales (normalidad, glucemia basal alterada, intolerancia a la glucosa y diabetes) y su fluctuación a lo largo del día.
3. Evaluar si ciertos parámetros derivados del RCG tienen valor predictivo sobre la incidencia de la diabetes o la regresión a la normalidad glucémica.
4. Asesorar la viabilidad y aceptación del RCG en atención primaria de salud.
Sujetos y método
Diseño del estudio
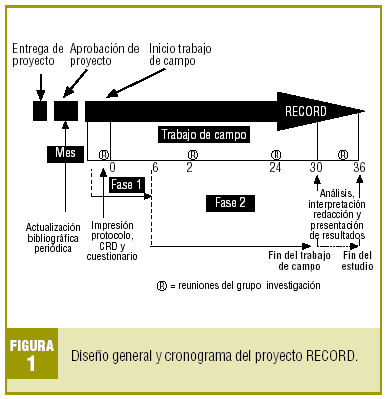
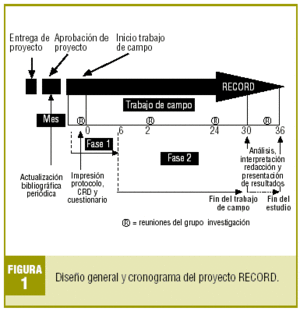
Observacional, multicéntrico, transversal (fase 1); posteriormente, longitudinal de seguimiento de cohortes (fase 2). El diseño global del proyecto se detalla en la figura 1.
Emplazamiento
Atención primaria de salud. Participan 12 investigadores (8 médicos de familia, un internista, 2 asesores y un epidemiólogo) y el trabajo de campo se desarrolla en 5 áreas básicas de salud (ABS Reus-2, Falset, Jaume I y Torreforta-Tarragona), ejerciendo el ABS Reus-2 de centro coordinador.
Criterios de selección, inclusión y exclusión
Se seleccionarán para el estudio varones y mujeres de 40-75 años que otorguen voluntariamente su consentimiento informado si se confirma uno o más de los siguientes factores de riesgo o componentes del síndrome metabólico12,13:
1. Obesidad o sobrepeso: IMC >= 27 kg/m2. En su defecto, perímetro de la cintura > 102 cm (varones) o > 88 cm (mujeres).
2. Hipertensión arterial registrada en la historia clínica de atención primaria o consumo habitual de medicación antihipertensiva.
3. Dislipemia registrada o consumo habitual de fármacos hipolipemiantes.
4. Uno o más antecedentes familiares de diabetes por anamnesis.
5. Uno o más antecedentes personales de anomalía glucídica previa por anamnesis (diabetes gestacional, hiperglucemia por fármacos o estrés quirúrgico, etc.).
6. PTOG disponible de los últimos 2 años descartando diabetes: GB < 7 mmol/l (126 mg/dl) y G2h < 11,1 mmol/l (200 mg/dl). En su defecto, GB >= 6,1 mmol/l (110 mg/dl) y < 7 mmol/l (126 mg/dl).
Los sujetos seleccionados serán incluidos si una PTOG actual (prueba de inclusión) también descarta la diabetes y además no se documenta alguno de los siguientes criterios de exclusión: embarazo o lactancia en curso, enfermedad aguda o crónica no estabilizada, enolismo crónico, tratamiento con fármacos antidiabéticos, glucocorticoides sistémicos, bloqueadores beta no selectivos o diuréticos tiazídicos que, a juicio del investigador, no se puedan suspender o sustituir al menos 24 horas antes de la PTOG y durante el RCG. También se excluirá a los sujetos con creatinina sérica >= 2 mg/dl, trigliceridemia basal >= 10 mmol/l >= 885 mg/dl) o aumento de transaminasas >= 3 veces el límite alto de la normalidad.
Cálculo del tamaño de la muestra
Para el cálculo del tamaño de la muestra se utilizaron los siguientes parámetros: aceptación de un riesgo alfa de 0,05 y un riesgo beta de 0,20 en un contraste bilateral, asunción de una proporción del 0,50 en uno de los grupos, detección de una diferencia >= 0,33 entre ambos grupos y estimación de una tasa de pérdidas (seguimiento, RCG deficiente, etc.) del 0,25. Ante tales supuestos se precisan 42 sujetos en el primer grupo y 42 en el segundo.
Formación de los grupos
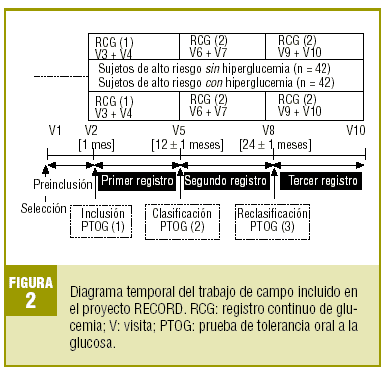
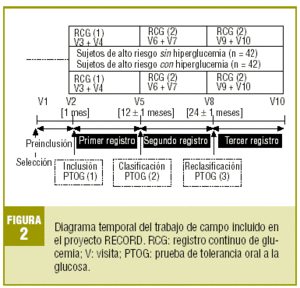
Un grupo de 84 sujetos libres de diabetes, pero con uno o más factores de riesgo, será incluido en el estudio completando la analítica con un primer RCG supervisado (fase 1). A partir de los resultados de la PTOG de inclusión, se establecen 2 cohortes de seguimiento, una formada por sujetos de alto riesgo sin hiperglucemia demostrable en dicha prueba y la otra por sujetos con hiperglucemia prediabética. A los 12 y 24 meses se repetirá idéntico procedimiento, que se esquematiza en la figura 2.
Intervenciones
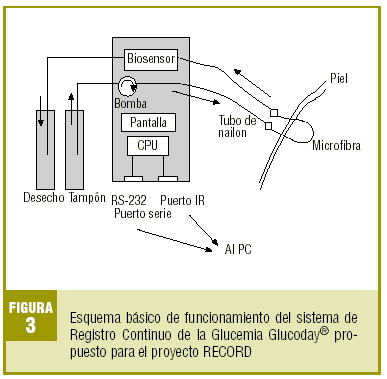
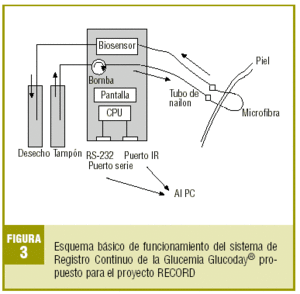
El trabajo de campo constará de 10 visitas protocolarias en 2 años (fig. 2). En la visita de selección (V1) se valorarán y registrarán dichos criterios obteniendo el consentimiento informado. En la visita de inclusión (V2), como máximo al mes de la selección, se confirmarán los criterios de inclusión debiendo disponer de los resultados de la analítica y la PTOG protocolaria. Si el sujeto cumple todos ellos y ninguno de exclusión, se convocará para la visita de implantación del sistema de RCG (V3), como máximo en un mes. La figura 3 muestra un diagrama global de funcionamiento del sistema Glucoday® escogido para este estudio14. Su biosensor es una fibra de microdiálisis intersticial que, por lo general, se implanta subcutáneamente en el abdomen. El volcado de los datos y su tratamiento informático evaluará el ritmo circadiano de la glucemia durante 2 días mediante más de 500 registros glucémicos diarios. Durante el RCG se recomendará mantener los hábitos dietéticos y de ejercicio físico habituales insistiendo en desayunar a las 8 de la mañana para salvaguardar la definición del período basal. Los participantes informarán sobre el horario de la comida, cena y sueño nocturno. A las 12-24 horas se ajustará y calibrará el sistema según la glucemia basal. A las 48 horas de RCG, se formalizará una visita de desinserción (V4) o retirada del monitor y se pasará un cuestionario autoadministrado de opinión sobre la experiencia. De esta forma finalizará la fase 1 del trabajo de campo.
Seguimiento
Con independencia de otras intervenciones, se convocará a los sujetos al cabo de 12 ± 1 meses desde V2 para formalizar una visita de clasificación diagnóstica (V5). Se actualizarán los datos relevantes, examen físico, analíticos y se solicitará la segunda PTOG citándose para la segunda visita de implantación (V6), como máximo en 15 días. Durante el RCG se procederá como en el primero, y a las 48 horas se desarrollará la segunda visita de desinserción (V7) o retirada del sistema, pasando de nuevo el cuestionario. De forma análoga se procederá transcurridos 24 ± 1 meses desde V2, formalizando las visitas V8 (reclasificación diagnóstica), V9 (tercera implantación) y V10 (tercera desinserción) o visita final del estudio. Durante V10 se cumplimentará el tercer cuestionario de opinión.
Definiciones y medida de las variables principales
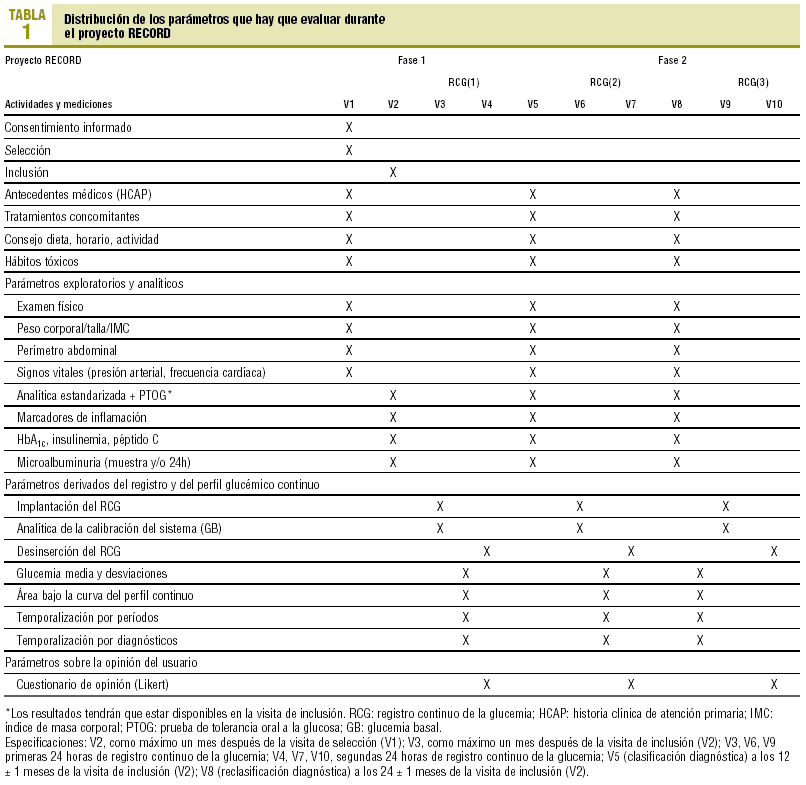
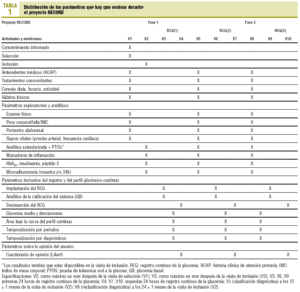
La totalidad de parámetros del estudio y su distribución por visitas se refleja en la tabla 1. Las categorías diagnósticas convencionales (PTOG) a efectos del estudio son las definidas por la OMS, es decir:
1. Normalidad: GB < 6,1 mmol/l (110 mg/dl) y G2h < 7,8 mmol/l (140 mg/dl).
2. GBA: GB >= 6,1 mmol/l (110 mg/dl) y < 7 mmol/l (110 mg/dl).
3. ITG: G2h >= 7,8 mmol/l (140 mg/dl) y < 11,1 mmol/l (200 mg/dl).
4. Diabetes: GB >= 7 mmol/l (126 mg/dl) o G2h >= 11,1 mmol/l (200 mg/dl).
En cuanto al RCG, se define el perfil glucémico continuo como el trazado más representativo de un día completo, descartando el tramo inicial de inserción y aquellos con posibles problemas técnicos. Se establecen 4 períodos para el análisis del perfil continuo: a) basal (6-8 de la mañana, hora recomendada para el inicio del desayuno); b) preprandial (entre la recuperación de la glucemia tras el desayuno, comida, cena y el inicio del período posprandial); c) posprandial (entre el inicio del desayuno, comida, cena y la recuperación posterior de la glucemia, y d) sueño nocturno (entre su inicio y final, especificados por el sujeto). Los indicadores derivados del perfil glucémico continuo serán:
1. Glucemia media y desviación típica de los puntos del perfil glucémico continuo y de cada uno de los períodos mencionados.
2. Área bajo la curva del perfil glucémico continuo y de los períodos considerados.
3. Temporalización por períodos (tiempo y porcentaje sobre la duración del registro).
4. Temporalización por diagnósticos (tiempo y porcentaje sobre la duración del RCG). Se definen los siguientes tramos: a) normalidad: glucemia durante el período basal < 6,1 mmol/l (110 mg/dl) o en cualquier otro período < 7,8 mmol/l (140 mg/dl); b) GBA: glucemia durante el período basal > 6,1 mmol/l (110 mg/dl) pero < 7 mmol/l (126 mg/dl); c) ITG: glucemia durante cualquier período no basal >= 7,8 mmol/l (140 mg/dl) pero < 11,1 mg/dl (200 mg/dl), y d) diabetes: glucemia durante el período basal >= 7 mmol/l (126 mg/dl) o en cualquier otro período >= 11,1 mmol/l (200 mg/dl).
Estrategias de análisis
Los datos se almacenarán y procesarán con el programa Access® (Microsoft) y el paquete estadístico SPSS-Windows®. En primer lugar se efectuará un análisis descriptivo mediante estadística inferencial, comparando las variables cualitativas mediante la prueba de *2. Respecto a las cuantitativas, se realizará análisis de la varianza y prueba de la t de Student previa comprobación de la homogeneidad de las varianzas y ajuste a la normal (Kolmogorov-Smirnov). En caso de que no se cumpla, se aplicará la prueba no paramétrica de Kruskall-Wallis. Se realizarán pruebas bilaterales, considerando una p < 0,05 como estadísticamente significativa para un valor de confianza del 95%. Con el fin de determinar el grado de concordancia diagnóstica o acuerdo entre los criterios evaluados, se recurrirá al estadístico kappa de Cohen. Para los datos del RCG se calculará la glucemia media diaria y su dispersión (desviación típica, mínimo y máximo). El perfil glucémico continuo de 24 horas es una curva cuya área respecto a los ejes es útil para comparar considerando el factor tiempo, calculándose por integración mediante paquetes informáticos disponibles. Las particiones horarias mostrarán las unidades de tiempo (horas, minutos) en situación normal, alterada o diabética, a contrastar con el diagnóstico por PTOG. Para identificar qué factores influyen sobre la evolución glucémica, se llevará a cabo un análisis multivariado mediante regresión logística no condicional. Finalmente, se evaluará la satisfacción del usuario con el sistema de registro mediante un cuestionario estructurado de tipo Likert con 7 ítems.
Discusión
Este tipo de estudio nunca se ha desarrollado en atención primaria de salud, de ahí su interés pero también la primera limitación impuesta por el ámbito. Tampoco se ha evaluado el RCG en sujetos de alto riesgo todavía libres de diabetes, y podría pensarse que su interés será menor. Tras 8 años de experiencia, el equipo investigador tiene constancia de que no es así15. La atención primaria concentra individuos con los criterios de inclusión requeridos, habitualmente sensibilizados por la diabetes, con frecuencia por sus antecedentes familiares. La opción de reclutamiento probablemente es mayor que en ámbitos más especializados. Por otra parte, la muestra necesaria es sensiblemente inferior que en estudios de corte epidemiológico, pero suficiente para cubrir los objetivos. Aun así, se ha estimado un 25% de pérdidas no sólo por la duración del estudio sino previendo registros deficientes o problemas técnicos, particularmente lógicos al inicio del estudio.
La disponibilidad del monitor (biosensor, microfibra y conjunto de reactivos) es otra limitación. Su coste es elevado, y garantizar su provisión aglutina gran parte de la financiación, habiéndose establecido los vínculos necesarios. En el supuesto de contar con 2 monitores continuos, se deduce un mínimo de 2 registros por semana y un máximo de 4 conformando un período de inclusión de 6 meses. La aproximación a la utilidad diagnóstica del RCG exige calibrarlo mediante la glucemia plasmática aunque se propongan otras mediciones de soporte (glucemia capilar). La manipulación del sistema correrá a cargo de un único investigador entrenado específicamente, y el tratamiento de los datos a cargo de otro, ajeno al trabajo de campo. Estas disposiciones reducen posibles sesgos y facilitan la homologación de los resultados.
El acceso a la técnica del RCG es excepcional en medicina de familia, salvo en el caso de pacientes diabéticos incluidos en ensayos clínicos. Por lo tanto, se desconoce su viabilidad y nunca se ha tenido la ocasión de valorar su utilidad clínica16,17. El estudio RECORD ofrece a médicos y usuarios una excelente oportunidad, soslayando la dependencia de un hospital de alto impacto y favoreciendo su uso durante la rutina del potencial usuario. De hecho, el método se basa en lo cotidiano, en la preservación de los hábitos de los participantes y del día a día en atención primaria de salud, aspectos de suma importancia. El diagnóstico en personas propensas a la diabetes ha de afinarse al máximo para adaptar las medidas preventivas18. Entre los clínicos nunca arraigó el diagnóstico mediante PTOG, pese a ser la referencia en investigación. En este sentido, contrastar una prueba homologada, pero en absoluto fisiológica, con otra todavía no estandarizada aunque mucho más fisiológica, es un elemento clave del proyecto.
Otro elemento de primer orden es investigar el posible valor predictivo del RCG sobre la evolución de las cohortes formadas en la fase 1. El único estudio poblacional publicado en España cifró la incidencia de diabetes en un 0,8% anual, si bien es muy superior en sujetos de riesgo para desarrollar la enfermedad19. En un trabajo previo del año 2002 el grupo ITG evidenció que el mero hecho de concurrir uno o más factores de riesgo, aun con PTOG completamente normal, comportaba una incidencia media del 5,4% anual a lo largo de más de 3 años de seguimiento en una cohorte de esta misma demarcación. Si además del riesgo coexistía una ITG, la incidencia ascendía hasta el 14,2% anual20. Entre los parámetros predictores figuraron la HbA1c, la GB y la G2h. No se evaluó el valor predictivo del RCG por no disponer de la técnica. Como hasta la fecha no se ha publicado nada sobre este particular, tratar de aclararlo es uno de los objetivos de la fase 2 del proyecto RECORD.
Si se demuestra que algún indicador extraído del RCG (área bajo la curva del perfil, por ejemplo) anticipa la tendencia evolutiva del metabolismo glucídico, podría discriminar a los sujetos sobre los que focalizar las medidas de prevención primaria. Pese al esfuerzo, la inversión se rentabilizaría al aumentar la eficiencia de una hipotética intervención. En todo caso, el estudio ofrece un contrapunto de gran interés científico.
*Miembros del Grupo RECORD:
Bernardo Costa, Jesús Vizcaíno, Marià Carulla, Francesc Barrio (ABS Reus-2); Josep Lluís Piñol, Francisco Martín, Josep Basora (DAP Reus-Altebrat), Joan Josep Cabré (ABS Reus-1), Joan Boj (CAP Jaume I), Josep Maria Hernández (ABS Falset), Cruz María Fuentes (ABS Torreforta), Jordi Salas (Hospital Sant
Joan, Reus), Conxa Castell (Consell Assessor sobre la Diabetis a Catalunya).