Introducción
Las principales guías sobre hipertensión arterial1,2 no proporcionan recomendaciones claras sobre cómo debería realizarse un programa de automedida de la presión arterial domiciliaria (AMPAd) respecto al número de días, lecturas por día y por sesión, y el sistema de cálculo de la media final. Los estudios realizados hasta el momento para evaluar el papel de la AMPAd en el diagnóstico de la hipertensión de «bata blanca» (HBB) han utilizado programas con diferente número de lecturas y sistemas de cálculo de la media3-5. Hace 5 años, las primeras recomendaciones internacionales sobre la AMPAd6, basándose en un único trabajo7, proponían cuál debería ser el programa mínimo de automedida que se debía emplear en cuanto al número de días (3 días laborables consecutivos), al número de lecturas por día (por duplicado mañana y noche) y al sistema de cálculo (media de las lecturas de los últimos 2 días).
El objetivo del estudio fue describir las variaciones en el rendimiento diagnóstico de la HBB que se producen en un programa de 3 días de AMPAd al utilizar diferentes sistemas para calcular la media de la presión arterial (PA).
Métodos
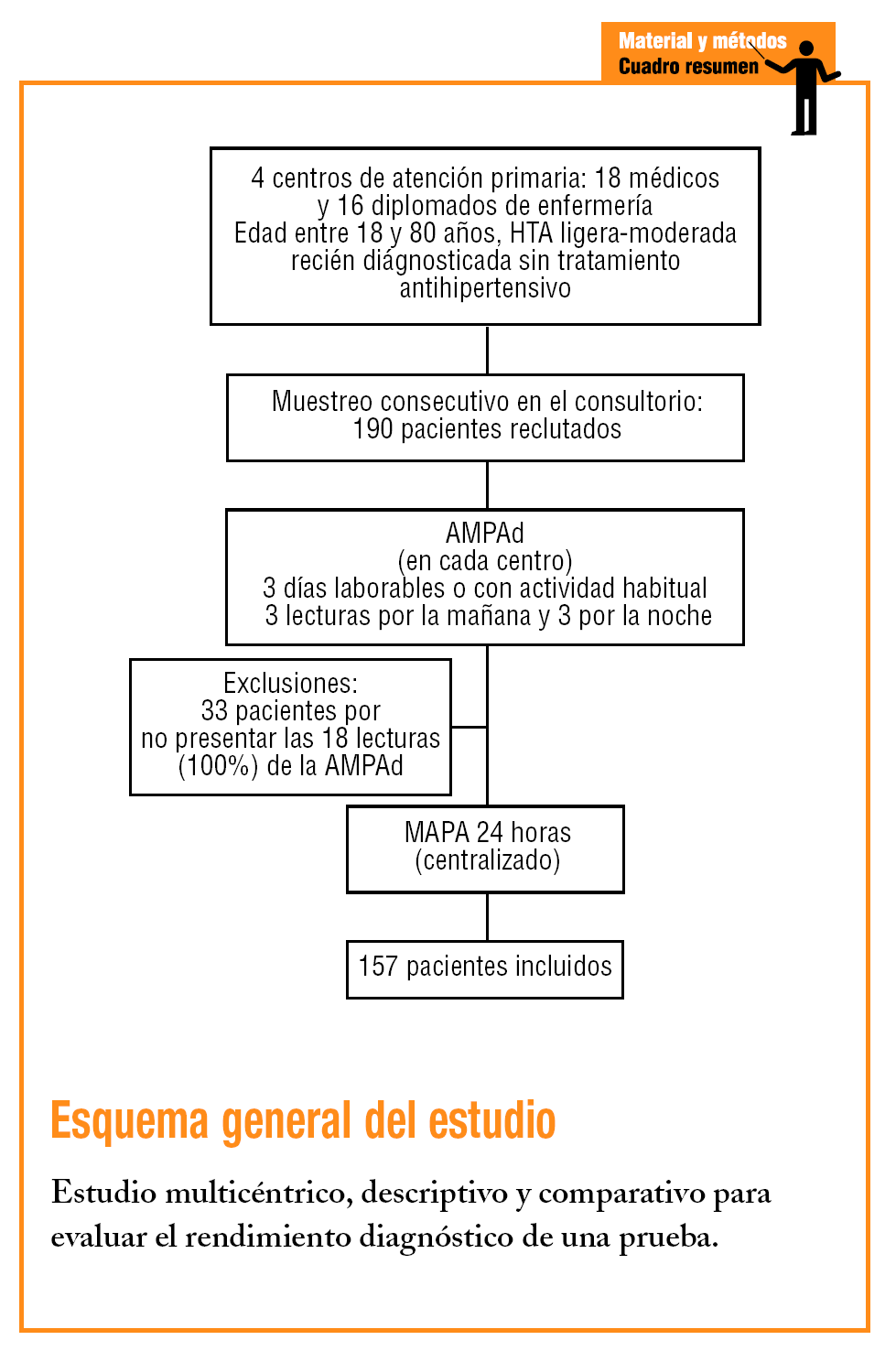
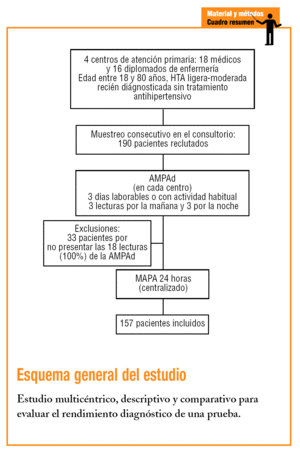
El protocolo principal de estudio fue descrito con detalle en otro artículo8 y fue aprobado por el Comité de Ética e Investigación Clínica de la Fundació Jordi Gol i Gurina (Instituto Catalán de la Salud. División Atención Primaria). Todos los pacientes dieron su consentimiento informado para participar en el estudio y la selección se realizó en 4 centros de atención primaria de Barcelona entre los meses de noviembre del 2003 y noviembre del 2004.
Se trataba de un subestudio de un trabajo principal9 cuyo objetivo era la valoración del rendimiento de una prueba (AMPAd) respecto a un parámetro de referencia: la monitorización ambulatoria de la presión arterial (MAPA) en el diagnóstico de la HBB. Se seleccionó por muestreo consecutivo cuando acudían al consultorio a pacientes con edades comprendidas entre los 18 y 80 años, con hipertensión ligera-moderada de reciente diagnóstico y sin tratamiento farmacológico antihipertensivo. A todos ellos se les practicaron ambas pruebas diagnósticas.
Se definió la HBB como la presencia de cifras de presión arterial sistólica (PAS) ≥ 140 y/o diastólica (PAD) ≥ 90 mmHg de forma repetida en el consultorio y la media de PA ambulatoria (mediante AMPAd o MAPA diurno) < 135/85 mmHg10.
Presión arterial en el consultorio
La medida de la PA en el consultorio se realizó siguiendo las recomendaciones de la guía de hipertensión de la Sociedad Catalana de Medicina Familiar y Comunitaria11. Para definir la PA en la consulta de cada paciente se empleó la media de las 2 lecturas más concordantes (las que diferían < 5 mmHg) de la última de las 3 visitas previas a la inclusión en el estudio.
Automedida domiciliaria de la presión arterial
La AMPAd fue realizada por los pacientes, previo adiestramiento, con monitores automáticos oscilométricos Omron 705 CP (Omron HEM-705CP, Tokyo, Japón), validados por el protocolo de la BHS12. Cuando el paciente era seleccionado, se le instruía en el funcionamiento del aparato y en la técnica correcta de medida de la PA, por personal sanitario entrenado (médicos o diplomados de enfermería) en una visita programada donde el paciente practicaba con el monitor. Los pacientes registraron mediante la impresora del monitor, para evitar errores de transcripción, 3 lecturas por la mañana (entre las 6.00 y las 10.00) y 3 por la noche (entre las 20.00 y las 24.00), durante 3 días laborables consecutivos (o con la actividad habitual si no trabajaban). En pacientes obesos se empleó un manguito adaptado a su perímetro braquial.
En el estudio se incluyó únicamente a los pacientes que presentaron la totalidad de las 18 lecturas solicitadas. Se emplearon 3 sistemas para el cálculo de la media de PA: con todas las lecturas (media de 18 lecturas), sin el primer día (media de 12 lecturas), sin el primer día y las primeras lecturas de la mañana-noche (media de 8 lecturas).
Monitorización ambulatoria de la presión arterial
Se realizaron en un único centro de atención primaria, 2 o 3 semanas después de la AMPAd y sin que el investigador de este centro conociera su resultado. Se emplearon monitores automáticos oscilométricos SpaceLabs 90207 (SpaceLabs Inc., Redmond, Washington, Estados Unidos) validados por el protocolo de la BHS12. Los monitores se programaron para realizar lecturas cada 20 min en el período de vigilia (entre las 7.00 y las 23.00) y cada 30 min durante el período restante, un día laborable o con la actividad habitual si el paciente no trabajaba. Se instruyó al paciente antes del inicio de las lecturas sobre las actividades que debía realizar, la colocación de la extremidad durante las lecturas y la realización de un diario de actividades. Además, se le dio una hoja de instrucciones. Se excluyeron del estudio los registros con un porcentaje de lecturas válidas < 80%.
Definición de las lecturas válidas para AMPAd y MAPA
Se descartaron las lecturas con una frecuencia cardíaca superior a 120 lat/min, las PAS > 260 o < 70 mmHg o las PAD > 150 o < 40 mmHg, y las lecturas con incrementos de valor del 50% respecto a la inmediata lectura anterior o posterior.
Para la AMPAd también se descartaron las lecturas realizadas fuera de la franja horaria predefinida.
Variables del estudio
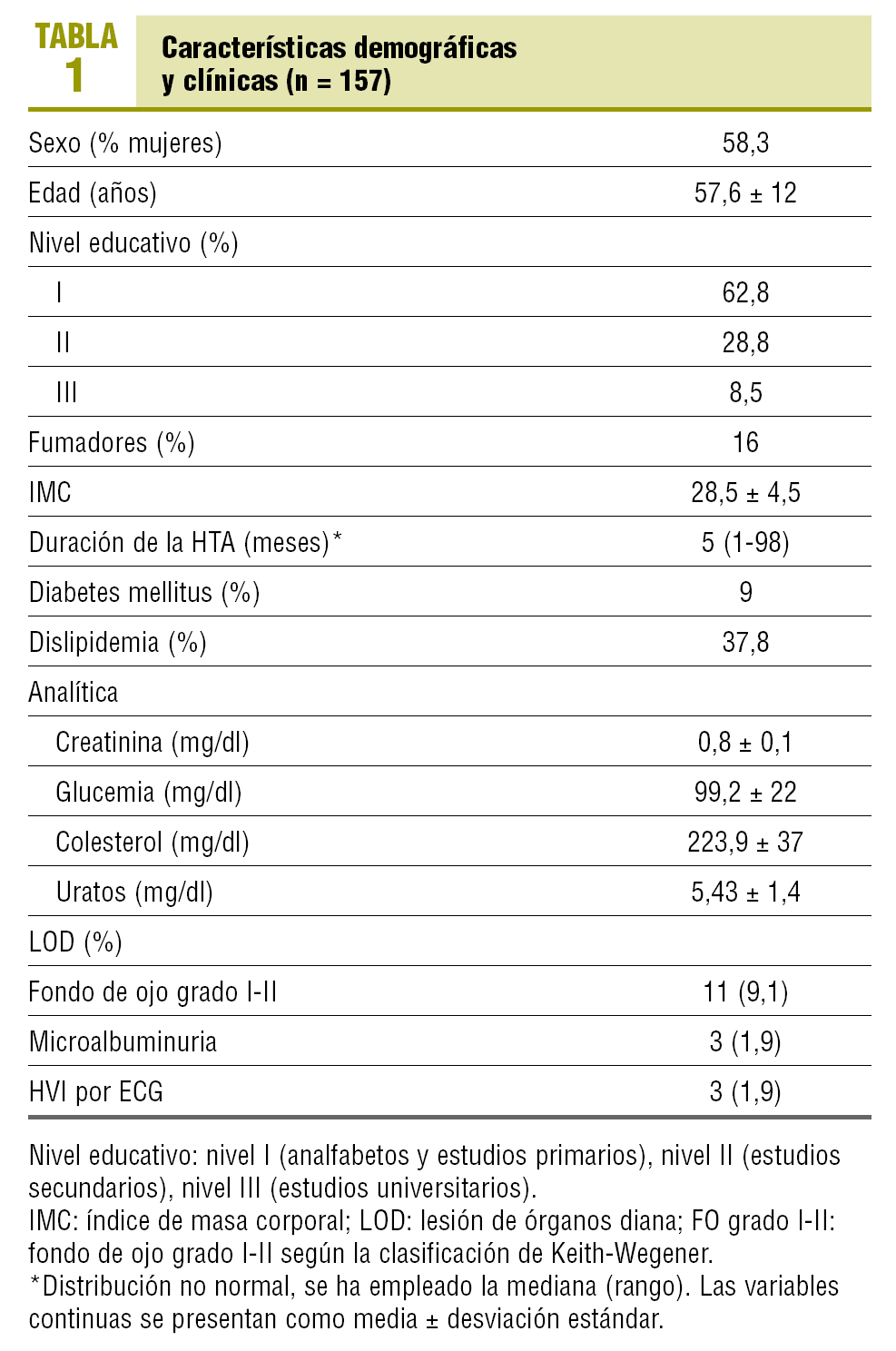
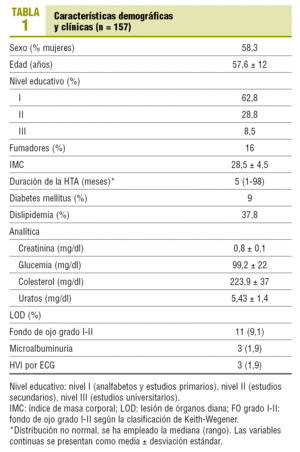
Mediante el historial clínico del paciente se recogieron, en un cuestionario diseñado para el estudio, las variables clínicas, analíticas y electrocardiográficas. Los datos de la AMPAd se recogieron en papel térmico impreso por el monitor y los datos de la MAPA se volcaron para su análisis en un procesador de datos específico. Las variables recogidas fueron las siguientes: edad, sexo, índice de masa corporal (IMC), nivel educativo (nivel 1: analfabeto o educación primaria; nivel 2: educación secundaria o formación profesional y nivel 3: educación universitaria), PA en el consultorio previa a las pruebas, duración de la hipertensión arterial, lesión de órganos diana según el documento de la Sociedad Europea de Hipertensión1, datos analíticos (creatinina, glucemia, colesterol total, triglicéridos, colesterol unido a lipoproteínas de baja densidad [cLDL], colesterol unido a lipoproteínas de alta densidad [cHDL], uratos, ionograma), electrocardiograma de 12 derivaciones para valorar trastornos del ritmo, signos de isquemia e hipertrofia ventricular izquierda según los criterios de Cornell y Sokolow-Lyon11, hábito tabáquico, diabetes mellitus según los criterios de la ADA13, hipercolesterolemia según los criterios del NCEP14, variables de la AMPAd (PAS, PAD y frecuencia cardíaca), variables de la MAPA (porcentaje de lecturas válidas, PAS, PAD y frecuencia cardíaca de los períodos de 24 h, diurno y nocturno).
Análisis estadístico
El análisis de los datos se efectuó con el programa estadístico SPSS 10.1.
El cálculo del tamaño muestral se efectuó sobre la base del objetivo principal del estudio mencionado previamente9. Aceptando un riesgo alfa de 0,05, para una precisión de ± 0,1 unidades porcentuales, en un contraste bilateral para una sensibilidad (S) y una especificidad (E) esperadas del 0,42 y del 0,9415, se precisaba un mínimo de 94 y 87 sujetos, respectivamente. Suponiendo una prevalencia de HTA en la población estudiada del 51,7%16, era necesaria una muestra aleatoria poblacional de 182 sujetos.
En el análisis descriptivo inicial, las variables categóricas se presentan mediante las proporciones y los intervalos de confianza (IC) del 95%. Para las variables cuantitativas, tras aplicar la prueba de normalidad de Kolmogorov-Smirnov, se calcularon las medias y desviaciones estándar, o bien las medianas y los rangos.
Para las comparaciones de las diferentes medias de PA se empleó el test de t de Student para datos apareados o el test de ANOVA al comparar más de 2 medias aplicando la corrección de Bonferroni.
Se calcularon la S, la E, los valores predictivos positivo (VPP) y negativo (VPN) y los coeficientes de probabilidad positivo (CPP) y negativo (CPN) de la AMPAd y los IC del 95% para los diferentes sistemas de cálculo, considerando como referencia el diagnóstico efectuado mediante la MAPA. El CPP fue el parámetro empleado para comparar el rendimiento diagnóstico de los diferentes sistemas de cálculo de la media. Esta variable relaciona la S y la E sin que su valor se vea afectado por la prevalencia de la enfermedad. Valores elevados de CPP indican una mejor capacidad de la prueba para diagnosticar la presencia de enfermedad.
Resultados
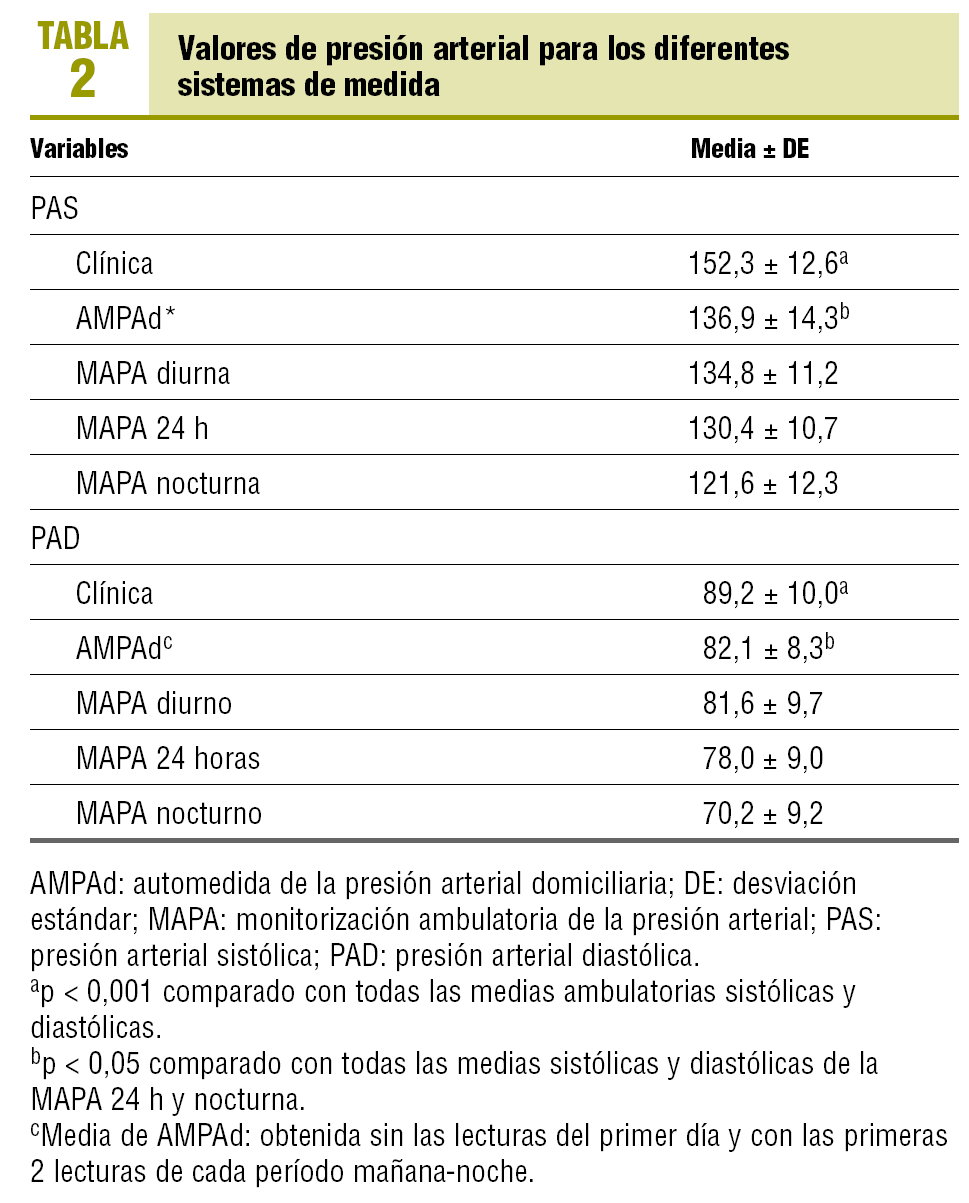
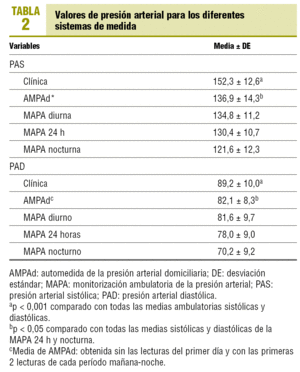
De los 190 pacientes que participaban en el estudio principal, se seleccionó a los 157 que aportaron las 18 lecturas válidas con la AMPAd. En la tabla 1 aparecen las características clínicas y demográficas de los pacientes incluidos. Los valores de PA clínica fueron significativamente más elevados que los valores ambulatorios. Por el contrario, no se observaron diferencias entre los valores de la AMPAd y los de MAPA diurna (tabla 2).
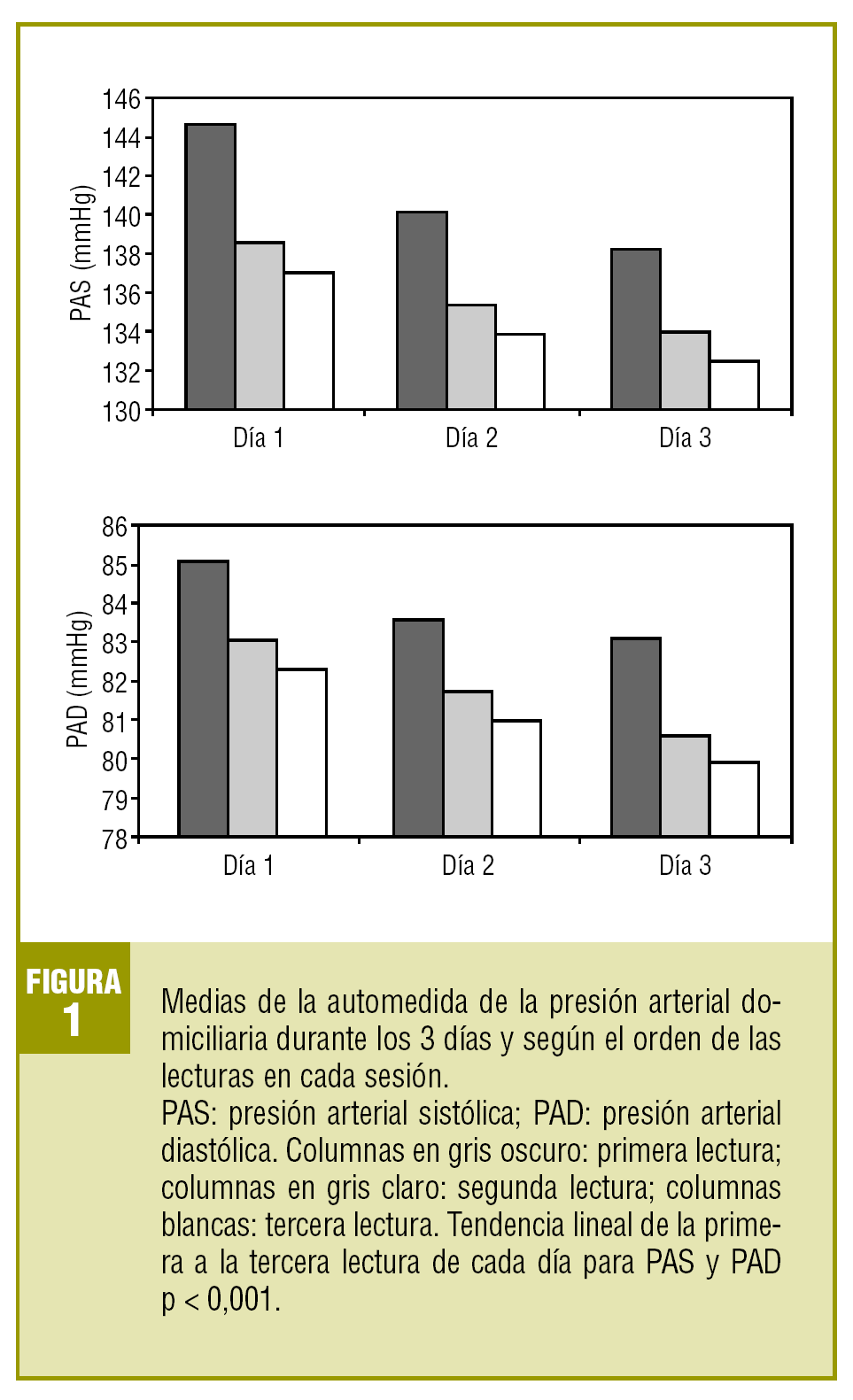
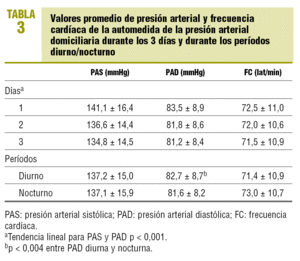
Los valores de PA del primer día de AMPAd eran más elevados que los del segundo y tercer día, con una tendencia lineal significativa. Por la mañana, las cifras de PA eran más elevadas que por la noche, pero las diferencias, aunque estadísticamente significativas para la PAD, fueron clínicamente irrelevantes (tabla 3).
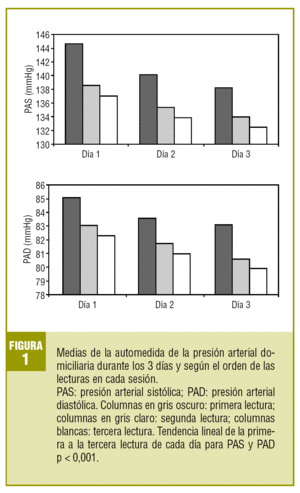
Los valores de PAS y PAD de la primera lectura de cada período mañana-noche fueron más elevados que la segunda y tercera lecturas (141,1 ± 14,8 frente a 135,9 ± 13,5 y 134,4 ± 13,3 mmHg; 83,9 ± 10,3 frente a 82,4 ± 9,5 y 81,0 ± 9,6 mmHg; tendencia lineal p < 0,001). Las diferencias entre la primera y las restantes lecturas se mantenían durante los 3 días de AMPAd (fig. 1).
FIGURA 1
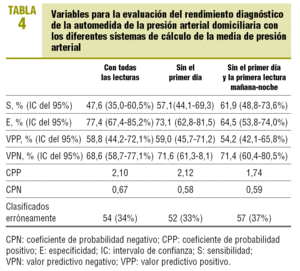
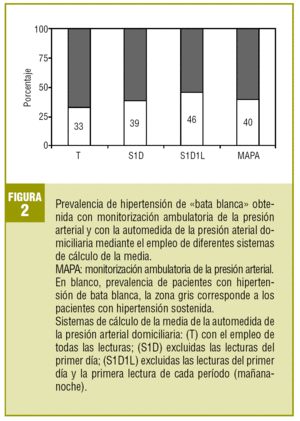
Al excluir para el cálculo de la media las lecturas con mayor reacción de alerta (lecturas del primer día y la primera lectura de la mañana-noche) se producía un aumento de la S a expensas de un descenso de la E (tabla 4), así como un progresivo incremento en la prevalencia de HBB (con todas las lecturas: 33%; IC del 95%, 26-40,7; sin el primer día: 39%; IC del 95%, 31,2-46,9; sin el primer día y las primeras lecturas de la mañana-noche 46%, IC del 95%, 37,9-53,9). La prevalencia obtenida mediante MAPA fue del 40% (IC del 95%, 32,4-48,2) (fig. 2). Los valores del CPP eran bajos y no había diferencias entre los diferentes sistemas de cálculo (tabla 4).
FIGURA 2
Discusión
En hipertensos recién diagnosticados y sin tratamiento antihipertensivo previo, el uso de la AMPAd en el diagnóstico de la HBB obtiene un bajo rendimiento, que no mejora con el empleo de diferentes sistemas de cálculo de la media.
Como limitación del estudio destaca el hecho de haber realizado las medidas ambulatorias en diferentes días y con pacientes en diferentes grados de actividad (trabajadores y jubilados), lo cual podría haber reducido la homogeneidad de las lecturas.
Diversos autores7,17,18 ya habían observado que las cifras de PA clínica eran superiores a las obtenidas con la AMPAd. La magnitud de la diferencia entre ambas era inferior en la población general y en los hipertensos con tratamiento farmacológico, mientras que en los no tratados la diferencia era prácticamente el doble, como ocurrió en nuestro estudio.
La prevalencia de HBB obtenida mediante la MAPA y AMPAd fue similar a la observada en otros estudios realizados en nuestro país19-22.
Como la mayoría de autores7,23,24, hemos observado que, durante el primer día de la AMPAd, la reacción de alerta del paciente frente a la técnica provoca una elevación en las cifras de PA. Éste fue el motivo por el que las guías de consenso sobre AMPAd6,25 recomendaron no emplear para el cálculo de la media de la PA las lecturas del primer día. Se ha observado7 también que los valores de PA de las primeras lecturas de cada período mañana-noche eran 1-2 mmHg más elevadas, como ocurre con la medida de la PA en el consultorio26. Se ha propuesto18 la exclusión de estas lecturas cuando el monitor de automedida se emplee por primera vez.
En el estudio Ohasama27, las cifras de AMPAd del primer día fueron mejores predictoras de accidente cerebrovascular o accidente isquémico transitorio que las cifras del consultorio. En el estudio SHEAF28 también se observó que la AMPAd, con el empleo todas las lecturas, definía mejor el pronóstico en términos de morbimortalidad cardiovascular que la PA en el consultorio. En nuestro estudio no se han observado diferencias en el rendimiento diagnóstico de la AMPAd por el hecho de realizar el cálculo de la media de PA con todas las lecturas o excluyendo las que tenían una mayor reacción de alerta (lecturas del primer día y primeras lecturas mañana-noche). Por lo tanto, de acuerdo con los anteriores estudios, creemos que debe proponerse el empleo de todas las lecturas de la AMPAd para realizar la media final.
Stergiou et al3 excluyeron las lecturas del primer día y obtuvieron un rendimiento similar al de los diferentes sistemas de cálculo (S/E 61/83; VPP/VPN 71/75; CPP 3,58/0,46). Por el contrario, en el estudio THOP17 se obtuvieron mejores resultados en estos parámetros con el empleo de todas las lecturas (S/E 68/89; VPP/VPN 33/97; CPP/CPN 6,18/0,35). Una posible explicación a estos resultados podría ser que se utilizaron los días festivos para calcular la media, y en estos días las cifras de PA son inferiores que las de los días laborables29. Se ha obtenido un porcentaje de pacientes mal clasificados superior al descrito en la literatura médica, alrededor de un 20-25%3.
En conclusión, aunque se ha demostrado que la capacidad para predecir eventos cardiovasculares de la AMPAd es mejor que la PA en la consulta, la discordancia que se observa con la MAPA en el diagnóstico de la HBB es aún importante y no experimenta mejorías, incluso con el empleo de diferentes métodos de cálculo de la media. Por lo tanto, será necesario seguir investigando sobre cómo debería realizarse el programa de automedidas domiciliarias, puesto que se trata de un sistema de medida ambulatoria mucho más accesible que la MAPA en atención primaria, tanto por su bajo coste como por su escasa complejidad.
Agradecimientos
Al grupo AMPAAP (Automedida de la Presión Arterial en Atención Primaria) por su colaboración en la realización del trabajo.
EAP El Clot: Josep Lluís Abad Rodríguez, Teresa Areny Ribera, Francesc Xavier Cano Sanz, Consuelo Cantalapiedra Caicedo, Florencio Cardosa Oliver, Esther Casajuana Brunet, Isabel Fernández Fraga, Carlos Gonzalvo Orero, Josep Manel Grau Granero, M.ª Carmen Igualada Delgado, Concepción López Navarro, Salud López Quiñónez, M.ª José Llorens Morales, Casimira Medrano Medrano, Rosa Senán Sanz, Ildefonso Sancho Tejedor, Mireia Ventura Fontanet, Eulalia Vila Romeu.
EAP Gòtic: Rosa Aragonés Forés, Carolina Galindo Parrés, Elvira Gibert Llorach, Rosa Pou Vila, Maria Antonia Vila Coll.
EAP Sant Martí: Josep M.ª Casacuberta Monge, Francesc Xavier Cos Claramunt, Magda Parra Farré, Xavier Peligros Palma, Manel Pérez Nicolas, Magda Pie Oncins, Dolores Rivero Gemar, Eduard Silvente Cano, José M.ª Verdú Rotellar.
EAP El Fondo: M.ª Mar Isnard Blanchar, Octavi Martínez Cuevas, Jordi Milozzi Berrocal, Lluís Valerio Sallent.
A Mariano de la Figuera von Wichmann por las aportaciones al documento.
Correspondencia:
J. Bayó Llibre.
EAP Clot.
Biscaia, 305-309. 08027 Barcelona. España.
Correo electrónico: 27515jbl@comb.es
Manuscrito recibido el 18-10-2005.
Manuscrito aceptado para su publicación el 28-11-2005.
El estudio ha sido financiado por el FIS (Fondo de Investigación Sanitaria), expediente 03/0121 (28 de noviembre del 2003), y con los III Ajuts a la Recerca de la Societat Catalana de Medicina Familiar i Comunitària (11 de diciembre del 2003).
El trabajo obtuvo el primer premio a la mejor comunicación oral en la primera Jornada-Taller de Actualización en Patología Cardiovascular organizada por la SCMFiC. Barcelona, enero de 2005.