Introducción
La anticoncepción poscoital (APC) es el conjunto de métodos que, dentro de un período máximo de tiempo después de un coito, es capaz de producir un efecto contraceptivo a distintos niveles del aparato genital femenino1. Se emplea para evitar embarazos no deseados cuando otros métodos fallan o no se han utilizado2. En el caso de métodos con preparados hormonales la pauta más extendida es la de Yuzpe, que consiste en dos dosis, cada una compuesta de 100 µg de etinilestradiol y 500 µg de levonorgestrel separadas 12 h, la primera de ellas administrada antes de las 72 h del coito de riesgo3. Recientemente se ha comercializado en España una presentación con dos comprimidos de 0,75 mg de levonorgestrel4 con indicación específica para APC, con una pauta posológica, un margen de uso y una efectividad similares a las de la pauta de Yuzpe.
La APC es también llamada anticoncepción de emergencia5-7, intercepción poscoital1,7,8, píldora del día siguiente o de la mañana después, etc. Estas últimas denominaciones pueden inducir a error, en cuanto al período de tiempo límite para su administración9. El término emergencia se emplea normalmente para indicar una situación con riesgo vital, si bien ésta es la expresión más utilizada en las publicaciones de lengua inglesa. La palabra intercepción no existe en español, y habría que decir interceptación. Por ello, hemos utilizado la expresión ACP, aunque sería más correcto utilizar anticoncepción hormonal poscoital10.
En la demanda de APC convergen múltiples factores que condicionan su prescripción, ya sean relativos a los centros de atención (accesibilidad, desconocimiento de los mismos) o al facultativo (desconocimiento del método, actitudes), de modo que no siempre queda garantizado el acceso de la mujer al tratamiento. La APC es una oportunidad de captación para la educación en planificación familiar11-13.
El objetivo de este estudio es definir el perfil de las mujeres que demandan APC en el centro de orientación familiar (COF) del Área 4 de Atención Primaria del Instituto Madrileño de Salud de Madrid, así como delimitar las circunstancias que acompañan a esta demanda e influyen en la atención solicitada.
Material y métodos
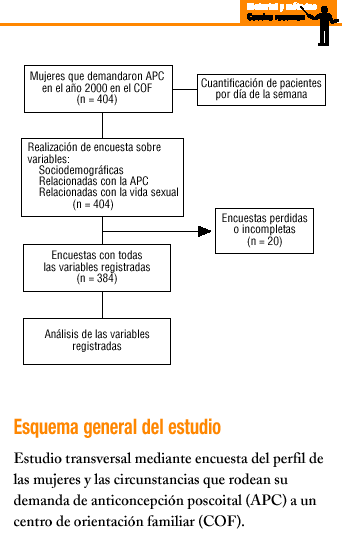
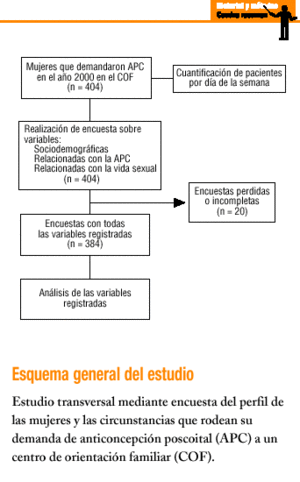
Se trata de un estudio descriptivo transversal realizado a todas las mujeres que solicitaron APC durante el año 2000 en el COF.
La población del Área 4 era en 1998 de 507.424 habitantes, según los últimos datos disponibles, de los cuales 259.012 eran mujeres y de ellas 129.402 estaban en edad fértil (15 a 49 años)14. Desde su entrada en servicio en noviembre de 1987 hasta diciembre de 2000, el COF tenía abierta historia a 13.899 mujeres.
Se realizó una encuesta estructurada con las siguientes variables: a) sociodemográficas: edad, antecedentes obstétricos (número de hijos, número de interrupciones voluntarias de embarazos [IVE]) y nivel de estudios (ninguno, primarios, FP1, secundarios, FP2, universitarios); b) relacionadas con la APC: día de la semana, procedencia de la paciente (derivada de un equipo de atención primaria [EAP], de servicios de urgencias, de su entorno [amigos, familiares], conocía el COF [buscó la información ella misma], motivo de la demanda (no utilización de método, preservativo, otros), profesional que hace la valoración (enfermera, médico residente, ginecóloga), tipo de ciclo menstrual (regular o irregular), día del ciclo, horas transcurridas tras el coito, existencia o no de otros coitos de riesgo en el ciclo actual, utilización de APC previamente, posible contraindicación o incompatibilidad con tratamientos utilizados por la paciente, pauta que se instaura y motivo por el que no se indica APC en su caso (mínimo riesgo, riesgo sobrepasado, contraindicación médica); c) relacionadas con la vida sexual: edad del primer coito, frecuencia de coitos al mes, anticoncepción utilizada habitualmente (ninguna, preservativo, contraceptivo oral), pareja (estable o no) y si había recibido o no información previa sobre anticoncepción, y d) relacionadas con el control postratamiento: APC eficaz o no y efectos secundarios (náuseas, vómitos, otros o ninguno).
La encuesta fue realizada indistintamente por la enfermera del COF, la ginecóloga o uno de los 18 residentes rotantes de segundo año de medicina de familia.
Hemos denominado «inicio de relaciones» a las mantenidas durante el primer año tras el primer coito y teniendo un coito al mes o menos. La opción en el acceso denominada «información propia» hace referencia a la obtención por parte de la mujer de información que finalmente la lleva al COF.
El método de APC utilizado ha sido la pauta de Yuzpe3. De forma ocasional se aceptó utilizar doble dosis farmacológica, porque la paciente estaba tomando medicación con interacciones. Hemos considerado que los coitos realizados en días de baja fertilidad (durante la menstruación y en mujeres con ciclos regulares en los 4 últimos días del ciclo) y las actividades sexuales de poco riesgo presentaban un riesgo de embarazo despreciable1.
Para el análisis de los datos se utilizó el programa estadístico SPSS versión 6, se realizó una descripción de cada variable con estadísticos de centralización y dispersión para las cuantitativas y, en frecuencia relativa para las cualitativas, utilizando la prueba de la χ2 para comparar estas últimas.
Resultados
El total de mujeres atendidas por demanda de APC en el año 2000 fue de 404. La media mensual de pacientes atendidas fue de 36,7. Marzo fue el mes con menor frecuentación (19 pacientes) y octubre el de mayor (43). El día de la semana con más demanda fue el lunes con un 47,4%, seguido del martes (18,2%), jueves (14,3%) y viernes (11,2%); el miércoles fue el día de menor frecuentación, con el 8,9%. El 99% de las pacientes no tenía historia abierta en el COF.
Se excluyeron 20 casos por pérdida de registros o datos incorrectos o incompletos, por lo que el análisis se refiere a las 384 mujeres restantes.
La edad media de las pacientes fue de 23,9 años con una desviación estándar (DE) de 6,2; la más joven tenía 14 años y la mayor, 49. El 9,9% era menor de edad. El 84,3% de las pacientes tenía estudios de grado medio (secundarios y FP2) o universitarios, y estos últimos destacaban con un 40,9% sobre el total. Tenía estudios de grado secundario el 33,9%; estudios de formación profesional de segundo y primer grado, el 10,4 y el 10,2%, respectivamente; estudios primarios, el 3,4%, y no tenía estudios, el 1,2%.
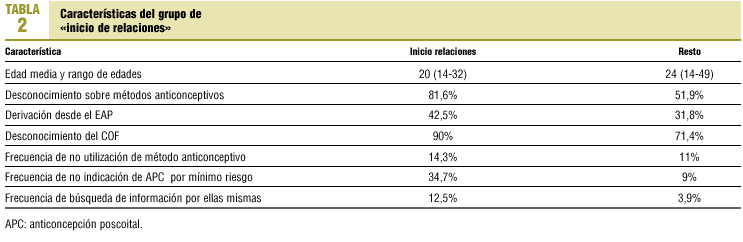
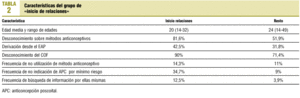
En la tabla 1 se exponen los porcentajes de pacientes en función de dónde obtuvieron la información para acudir al COF o desde dónde fueron derivadas. Las mujeres universitarias eran las que tenían mayor derivación desde EAP (48%). Todas las mujeres que obtuvieron la información para acudir al COF por ellas mismas tenían estudios de grado medio o universitarios. Las mujeres que «inician relaciones» tienen unas características diferenciadoras (tabla 2).
El motivo por el que acudieron las pacientes fue: no utilización de método en un 11,5%, rotura de preservativo en un 69,3%, preservativo retenido en el 16,9% y otras causas 2,3%. La valoración e indicación de APC en cada caso se hizo en un 52,6% por la enfermera del COF, en el 34,4% por un médico residente y en el 13% por la ginecóloga del COF. La mayoría (84,5%) de las mujeres que acudieron en demanda de APC se encontraba dentro de los criterios de prescripción; en el 82% se utilizó la pauta de Yuzpe y en el 2,5% otra. En el resto (15,5%) no se prescribió APC: un 12,2% por riesgo de embarazo despreciable, un 1% por estar fuera de plazo y un 2,3% por contraindicación médica.
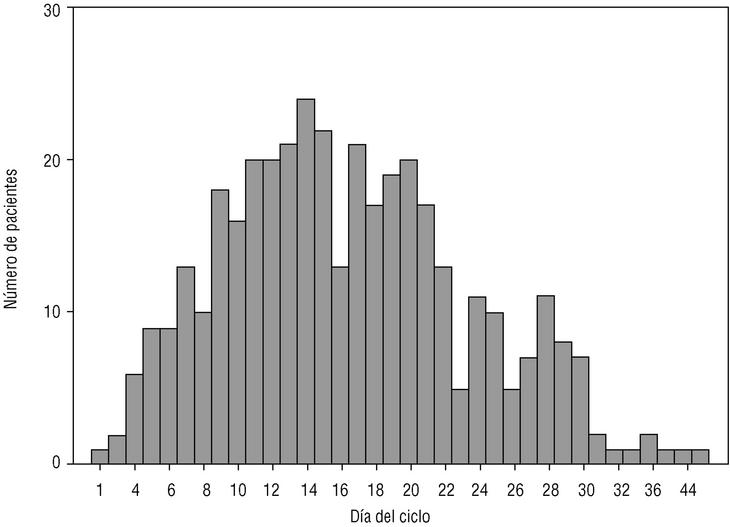
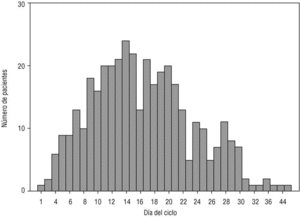
El día del ciclo del coito sin protección (fig. 1) fue de media el 16,5 con una DE de 7,3 días. La media de horas transcurridas hasta ser atendidas en el COF fue de 31,5 con una DE de 16,9 h. El 13,5% de las pacientes tenía ciclos menstruales irregulares. El 7% de las pacientes había tenido otro(s) coitos de riesgo en el mismo ciclo sin que hubieran demandado APC en esas ocasiones.
El 19,5% de las pacientes había utilizado la APC en otra ocasión, el 6,5% había tenido IVE al menos en una ocasión. Las mujeres con alguna IVE habían utilizado previamente la APC en el 36%, proporción doble que en las mujeres sin IVE (18,2%), siendo esta diferencia estadísticamente significativa (p = 0,03). El 11,4% de las pacientes tenía hijos (el 5% uno y el 6% dos, no había mujeres con más de 3 hijos) y el 2% había tenido abortos espontáneos.
El 3,1% de las mujeres no utilizaba ningún método anticonceptivo, y este porcentaje ascendía al 14,3% en el «inicio de relaciones». Además, en este caso, el único método utilizado es el preservativo. Después de esta etapa el porcentaje de no utilización de método desciende al 1,2%. En la muestra global el 94,5% utilizaba de forma habitual el preservativo y en el 2,4% empleaba otros métodos.
Un 55,7% de las pacientes manifestaba no haber recibido ninguna información previa sobre anticonceptivos. Este porcentaje era del 40% entre las mujeres que se habían sometido a una IVE y del 81,6% en el grupo de «inicio de relaciones», mientras que en el resto de la muestra el porcentaje era del 51,9%, diferencia que era estadísticamente significativa (p < 0,05). De las mujeres en las que no se dio APC por riesgo de embarazo despreciable el 83% refería no haber recibido información previa. En cambio, en las que sí se utilizó, la mitad había recibido información.
Respecto a los parámetros de actividad sexual, la media de relaciones al mes es de 6,7 con una DE de 6. El 25% de las mujeres tenía una relación al mes o menos. Este porcentaje asciende al 36,8 en las menores de edad. En cuanto a la media de relaciones por semana el 28,9% tenía una, entre una y dos el 21,1%, entre dos y tres el 14,8%, y cuatro o más el 10,2%. La media de años con vida sexual activa es de 4,9. En el grupo de «inicio de relaciones» se encuentra el 21,9% de las pacientes, con un año de actividad sexual el 13%, con dos el 10,2%, con tres el 8,9%. La edad media de la primera relación son los 18 años (DE, 3,4), con una mediana y moda de 19; los valores extremos fueron de 12 y 32 años. El 90% de las pacientes afirmaba tener pareja estable.
Sólo el 18% de las pacientes se puso en contacto con nosotros para realizar el control postratamiento. No tenemos constancia de fallo de la APC. En el 64% de los casos no hubo efectos secundarios; se produjeron náuseas en el 13,3%, vómitos en el 5%, y otros, como cefalea, mareo o tensión mamaria, en el 17%.
Discusión
Hemos realizado un muestreo de tipo consecutivo con el que se asume que la muestra está libre de sesgos y es representativa de la población de referencia y, por tanto, válido para cualquier técnica probabilística15.
La frecuencia de rotura de preservativo (69,3%) es similar a la publicada por otros autores16, aunque hay estudios que refieren proporciones de alrededor del 80%17,18. Llama la atención la alta frecuencia de rotura de preservativo; por ello, con intención de afinar en el motivo de la consulta, se tomó una muestra de 30 pacientes entre las que afirmaban rotura de preservativo, y se les realizó un interrogatorio más empático después de finalizada la consulta. El resultado fue que tan sólo una reconoció no haber utilizado preservativo, el resto mantenía el motivo inicial.
La distribución según el día del ciclo del coito de riesgo (fig. 1) es similar a la de fertilidad según el día del ciclo. Esta distribución nos hace pensar que las mujeres hacen una valoración del riesgo tras el coito no protegido y deciden demandar o no APC.
Figura 1. Día del ciclo del coito sin protección
En nuestro trabajo observamos que la distribución por estudios muestra un mayor número de usuarias con estudios de grado medio y universitarios comparada con la población general19. También es destacable el bajo porcentaje de mujeres (44,7%) que manifiesta haber recibido información sobre anticonceptivos. El 40% de las mujeres que habían tenido una IVE refería no poseer información. Por tanto, es posible que los mecanismos existentes de difusión de los programas de planificación familiar no lleguen de forma homogénea a la población diana.
En las mujeres españolas de 15 a 19 años la tasa por mil habitantes de embarazo es de 12,39 y la de IVE estimada, de 4,17. Además, el 14% de las IVE realizadas en España se hacen en mujeres menores de 20 años1. En nuestro estudio el 9,9% es menor de edad. Con esto queremos llamar la atención sobre dos aspectos: en primer lugar, la mayoría de las mujeres que demandan APC y en las que se realizan IVE no son adolescentes y, por tanto, los programas de planificación familiar (PF) deberían hacer más hincapié en población adulta, en segundo lugar, teniendo en cuenta que la edad media de la primera relación sexual es a los 18 años1, en una población adolescente con poca actividad sexual la tasa de embarazo e IVE resulta elevada, por lo que creemos que los programas específicos para adolescentes tampoco cubren sus expectativas.
Las pacientes agrupadas bajo la denominación «inicio de relaciones» tienen una serie de características (tabla 2) que apuntan a que las primeras relaciones sexuales no están planificadas, y que probablemente la información sobre anticoncepción se busque después de esas primeras relaciones. Los EAP deberían aprovechar la demanda de estas mujeres para incrementar la información sobre anticoncepción, prevenir enfermedades de transmisión sexual (ETS) y embarazos no deseados. Además, este grupo no coincide con las menores de edad, contrariamente a lo que se podría suponer.
Más de la mitad de las pacientes (52,2%) había sido vista en otro centro sanitario sin haber sido atendida su demanda, y de ellas el 16,6% venía de servicios de urgencia donde su falta de atención ya se ha manifestado por la Federación de Planificación Familiar de España6.
En un estudio realizado en Orense en 199616 había utilizado previamente la APC el 5,3%; esta proporción asciende al 18,8% en un estudio realizado en Cataluña en 199917, al 19,5% en el nuestro en la muestra global y al 36% en el grupo con IVE previa. Según la Sociedad Española de Contracepción (SEC), el uso iterativo de APC no es recomendable, pero no constituye razón para negar su prescripción1.
Desde el año 1991 se estableció como servicio prioritario del antiguo INSALUD, el Plan Integral de Atención a la Mujer, que incluye el subprograma de Planificación Familiar (PF), potenciado desde el año 1997. En ese mismo año, el Área 4 editó el Protocolo de PF7, en el que se contempla la APC como un aspecto más de la PF; en dicho protocolo se indica como único criterio de derivación al COF las ocasiones en que la pauta habitual esté contraindicada. Entre las pacientes derivadas al COF desde su EAP sólo en un 2% estaba contraindicada la APC, porcentaje muy similar al de la muestra global (2,3%). Los médicos aducen objeción de conciencia20,21, desconocimiento del método y la responsabilidad medicolegal, como principales motivos para no prescribir APC8.
En el 87% de los casos la valoración de la paciente fue hecha por la enfermera o el médico residente en medicina familiar y comunitaria. Paradójicamente, la mayoría de las pacientes fue derivada por su EAP, y sólo un 10,7% de las mujeres en edad fértil del Área 4 tiene historia abierta en el COF. De las mujeres que acuden en demanda de APC sólo el 26,1% conocía el centro y únicamente el 1% tenía historia abierta en el COF. Esto pone en evidencia la necesidad de que los EAP se ocupen de una forma más amplia de todo lo relacionado con la anticoncepción, ya que la cobertura del COF es insuficiente. En el Reino Unido, con un sistema sanitario semejante al nuestro, el médico de familia (general practitioner) prescribe el 75% de los tratamientos de APC22.
Si, como algunos autores opinan6,22, la demanda potencial es de 3 por 1.000 al mes, ésta sería, en el Área 4, de unas 4.658 mujeres al año, de las cuales en el COF sólo se ha visto un 8,7%. Desconocemos qué porcentaje del resto han asumido los EAP, los servicios de urgencias, etc., y cuánto supone la automedicación. Sería necesario realizar estudios con el fin de cuantificar la demanda real de APC y en qué medida los servicios sanitarios la cubren.
La automedicación está facilitada por el conocimiento creciente de la población de la pauta de Yuzpe y la presentación en 21 grageas de los preparados utilizados, lo que posibilita hasta 5 tratamientos por la paciente u otras mujeres de su entorno fuera de control médico. La comercialización del levonorgestrel con indicación específica para APC4 en presentación para un solo tratamiento y el hecho de que precise receta médica puede disminuir la frecuencia de automedicación y aumentar la demanda en centros sanitarios.
Los efectos secundarios tuvieron una frecuencia similar a la obtenida por otros autores17 y algo inferior a la de estudios que emplearon pautas de tratamiento a dosis doble que la nuestra16. No tenemos constancia de que se produjera ningún embarazo; así, el índice de efectividad de la pauta de Yuzpe en nuestro estudio sería superior a la publicada (80%)23. No obstante, nuestros resultados en el control postratamiento tienen escaso valor, dado el gran número de pérdidas (82%).
En resumen, la mujer tipo que acude al COF en demanda de APC tiene 24 años, ha cursado estudios secundarios o universitarios, tiene pareja estable y una vida sexual activa desde hace 5 años, mantiene aproximadamente siete coitos mensuales y utiliza el preservativo masculino como método anticonceptivo habitual. Acude al COF por rotura del preservativo a mitad de ciclo menstrual, siendo éste regular, derivada por EAP y, sólo en la mitad de los casos ha recibido información sobre anticoncepción. El lunes es el día de mayor solicitud de APC.
Se observa una falta de información sobre métodos anticonceptivos y, además, el EAP debería tener una importante implicación en ello. Sería necesario realizar estudios a fin de cuantificar la demanda real de APC y conocer en qué medida los servicios sanitarios la cubren.
Agradecimiento
Queremos expresar nuestro agradecimiento a la Dra. Carmen Martínez Arévalo, ginecóloga del COF, por su asesoramiento. A nuestros compañeros residentes que colaboraron a recoger la información durante su estancia en el COF. Al Dr. Raimundo Pastor Sánchez, tutor de residentes, por la revisión del texto.
Correspondencia: Salvador Ruiz Sanz. C/ Dulzura, 42, 1.º 1. 28041 Madrid. España. Correo electrónico: sruiz@comcadiz.com
Manuscrito aceptado para su publicación el 11-III-2002.