En la presente actualización se han introducido nuevos temas que creemos que son de vital importancia en el mayor, como son la revisión de las ayudas para caminar, recomendaciones en nutrición y aislamiento social.
Se han revisado las recomendaciones sobre deprescripción, fragilidad, deterioro cognitivo leve y demencia ya presentadas en actualizaciones anteriores.
In this update, we have introduced new topics that we believe are of vital importance in the major areas, such as the revision of walking aids, as well as recommendations on nutrition and social isolation.
Recommendations on deprescribing, fragility, mild cognitive impairment, and dementia have already been presented in previous updates.
En la presente actualización se han introducido nuevos temas que creemos que son de gran importancia en el mayor, como son la revisión de las ayudas para caminar, recomendaciones en nutrición y aislamiento social.
Se han revisado las recomendaciones sobre deprescripción, fragilidad, deterioro cognitivo leve y demencia ya presentadas en actualizaciones anteriores.
Ayudas para caminarEn las personas mayores es común la dificultad para caminar y son tanto las deficiencias relacionadas con la edad como las situaciones de discapacidad las que determinan la necesidad de utilizar algún tipo de ayuda. Los bastones, al igual que las muletas, sirven para facilitar la marcha aumentando la estabilidad, ya que permiten ampliar la base de sustentación y/o reducir la carga sobre una o ambas extremidades inferiores. Una considerable proporción de pacientes con enfermedades del aparato locomotor, como por ejemplo osteoartrosis, poseen alguna ayuda para caminar, aunque aproximadamente el 30% de los propietarios de estas ayudas no las utilizan1.
Los programas de prevención de caídas incluyen, entre otras medidas, el uso de ayudas para caminar para brindar independencia y seguridad. Entre quienes poseen estas ayudas las caídas se producen sobre todo cuando no usan el dispositivo para caminar durante sus actividades de la vida diaria, por tanto las estrategias educativas deben dirigirse a mejorar la adherencia a tales dispositivos por parte de los ancianos frágiles2. No obstante, está poco explicada la relación entre las caídas y el uso de ayudas3, ya que por ejemplo en mayores institucionalizados su uso puede llegar a ser un factor de riesgo para futuras caídas, si bien esta relación está condicionada por las alteraciones de la marcha, la edad avanzada o el consumo de psicofármacos.
Los dispositivos de asistencia ambulatoria, como bastones, muletas o andadores, proporcionan estabilidad, aunque a menudo los pacientes no tienen una comprensión detallada de los mismos, lo que puede conducir a consecuencias perjudiciales; por tanto, es esencial la comprensión de los patrones de la marcha asociados a cada dispositivo4. Aunque estén destinados a aumentar la seguridad de la marcha y evitar caídas, se sabe poco sobre cómo su uso puede producir cambios compensatorios que alteren los parámetros de la marcha5. En consecuencia, al recomendar ayudas para caminar se deben facilitar instrucciones apropiadas y realizar un adecuado entrenamiento previo a su uso.
En una revisión sistemática6 de 13 estudios dirigida a evaluar la utilidad de las ayudas para caminar (bastones, muletas y andadores) en las personas con discapacidades físicas se observaron resultados tanto negativos como positivos. Los negativos se relacionan con las características físicas del dispositivo, el uso, el entorno y la reticencia personal. Por el contrario, las ayudas para caminar contribuyen a mejorar la actividad y la participación, lo cual puede depender de la capacidad del usuario para superar obstáculos e integrar dichas ayudas en la vida diaria. En la revisión se concluye que se necesita más investigación de calidad para sacar conclusiones sobre su efectividad.
Hasta no hace mucho tiempo las ayudas para caminar eran consideradas indicadores de fragilidad en las personas mayores, sin embargo, hoy en día el bastón, la silla de ruedas y el andador no solo tienen un significado funcional en términos de una mejor movilidad, sino que también permiten que algunas personas participen activamente en la vida social7. En opinión de las personas mayores que utilizan ayudas para caminar, estas contribuyen a mejorar la actividad y la participación y es probable que ocasionen beneficios de salud y bienestar8.
| Recomendaciones |
| • Las ayudas para caminar, como bastones, muletas o andadores, proporcionan estabilidad, pero a menudo falta una comprensión detallada de las mismas, por tanto, antes de ser utilizadas, deben facilitarse instrucciones apropiadas y realizarse un entrenamiento adecuado• Entre quienes poseen ayudas para caminar las caídas se producen sobre todo cuando no las utilizan durante sus actividades de la vida diaria, por tanto las estrategias educativas deben dirigirse también a mejorar la adherencia a tales dispositivos por parte de las personas mayores |
Cada vez se hace más evidente la importancia de una buena alimentación en el envejecimiento saludable. La nutrición inadecuada favorece la progresión de muchas enfermedades, contribuye a la etiología compleja de la fragilidad y se asocia a aumento de mortalidad9,10. Diversos estudios han demostrado que, en ancianos, un índice de masa corporal (IMC) entre 25 y 28-29,9kg/m2 se asocia a un mejor estado de salud10,11.
La malnutrición por defecto es el resultado de la ingesta insuficiente de nutrientes para cubrir las necesidades fisiológicas, cuyo resultado es la pérdida de masa corporal y de funcionalidad. Los factores de riesgo más frecuentes son la institucionalización, la polimedicación, las patologías crónicas, el deterioro funcional (sarcopenia), la pobreza, el deterioro cognitivo, la enfermedad de Parkinson, la depresión, la disfagia, los problemas dentales, la anorexia y el estreñimiento12. La prevalencia de desnutrición aumenta con la edad y varía según el ámbito de referencia, siendo más baja en los ancianos que viven en la comunidad (6,9-7,8%), aumentando progresivamente en residencias geriátricas (20,8-28,4%) y en ancianos hospitalizados (24,6-40%)10,13,14.
Diagnóstico/valoración de malnutriciónNo existe una definición universal para el diagnóstico de desnutrición. La Sociedad Americana de Nutrición Enteral y Parenteral (ASPEN) propone como diagnóstico tener al menos 2 de los siguientes criterios: ingesta insuficiente, pérdida de peso, pérdida de grasa subcutánea, pérdida de masa muscular, presencia de edemas y disminución de la capacidad funcional13. Para su homóloga europea (ESPEN), la pérdida de peso no intencionada (>5% en 6 meses o >10% más allá de 6 meses), la pérdida de masa muscular, o un IMC reducido (<20kg/m2), asociados a factores de riesgo (disminución de la ingesta o aumento de las necesidades metabólicas), son diagnóstico de malnutrición9.
El Mini Nutritional Assessment (MNA) es el cuestionario más aceptado y utilizado a nivel mundial, ya que permite identificar a los sujetos en riesgo antes de que aparezcan alteraciones bioquímicas o antropométricas. Además, tiene un elevado poder diagnóstico y pronóstico9,10,14. Existe una versión abreviada y validada (MNA-Short Form). Un resultado positivo debe ir seguido de una historia clínica, intervención individualizada y seguimiento9,10.
Existe una asociación clara entre el estado nutricional y el grado de dependencia. Por eso, la valoración funcional con el test de velocidad de la marcha y/o la dinamometría de la mano está adquiriendo gran importancia como marcador indirecto de desnutrición10,13.
Los marcadores bioquímicos (albúmina, prealbúmina, proteínas totales, colesterol total, linfocitos, hemoglobina) deben interpretarse con cautela, ya que son muy inespecíficos. No permiten establecer un diagnóstico, pero son útiles como complemento de la exploración clínica10.
Según los resultados de la valoración anterior, definiremos los objetivos para una intervención nutricional individualizada.
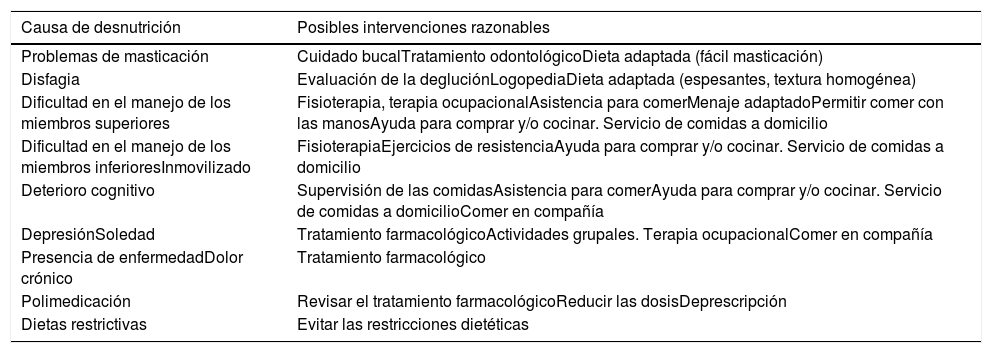
Intervenciones en nutrición. Consideraciones generalesLa intervención nutricional debe ir dirigida a las causas subyacentes y fármacos causantes de malnutrición (tabla 1). La asistencia a la hora de comer, hacerlo en un entorno agradable y respetar las preferencias del paciente pueden mejorar significativamente la ingesta. Las dietas restrictivas (sin grasas, sin sal, sin azúcar,…) pueden limitar la ingesta y deben evitarse en lo posible9,11,15.
Posibles causas de desnutrición e intervenciones razonables
| Causa de desnutrición | Posibles intervenciones razonables |
|---|---|
| Problemas de masticación | Cuidado bucalTratamiento odontológicoDieta adaptada (fácil masticación) |
| Disfagia | Evaluación de la degluciónLogopediaDieta adaptada (espesantes, textura homogénea) |
| Dificultad en el manejo de los miembros superiores | Fisioterapia, terapia ocupacionalAsistencia para comerMenaje adaptadoPermitir comer con las manosAyuda para comprar y/o cocinar. Servicio de comidas a domicilio |
| Dificultad en el manejo de los miembros inferioresInmovilizado | FisioterapiaEjercicios de resistenciaAyuda para comprar y/o cocinar. Servicio de comidas a domicilio |
| Deterioro cognitivo | Supervisión de las comidasAsistencia para comerAyuda para comprar y/o cocinar. Servicio de comidas a domicilioComer en compañía |
| DepresiónSoledad | Tratamiento farmacológicoActividades grupales. Terapia ocupacionalComer en compañía |
| Presencia de enfermedadDolor crónico | Tratamiento farmacológico |
| Polimedicación | Revisar el tratamiento farmacológicoReducir las dosisDeprescripción |
| Dietas restrictivas | Evitar las restricciones dietéticas |
Fuente: Adaptada de ESPEN.
Con la edad, el gasto metabólico basal disminuye. En mayores sanos se aconseja una ingesta de 30kcal/kg/día aproximadamente, aunque este valor debe ajustarse según sexo, estado nutricional, actividad física o presencia de enfermedad9.
Las recomendaciones diarias de proteínas para adultos son 0,8g/kg/día, sin embargo, estas cifras en ancianos se asocian a sarcopenia y pérdida funcional. Para evitar la pérdida de masa magra se aconsejan 1-1,2g/kg de peso/día, aumentando a 1,2-1,5g/kg de peso/día en caso de enfermedad, y hasta 2g/kg de peso/día en caso de enfermedad grave, úlceras o desnutrición9,11,13,15,16. La ingesta insuficiente de energía aumenta el requerimiento de proteínas, así que es importante asegurar niveles adecuados de ambas9.
La ingesta de fibra debe ser 25-35g/día, obtenida de vegetales, frutas, legumbres y cereales integrales. Los alimentos ricos en fibra deben acompañarse de una ingesta adecuada de líquidos para evitar estreñimiento9,15.
La dieta mediterránea podría tener efectos beneficiosos en fragilidad, además de los bien conocidos cardiovasculares o de disminución de la mortalidad. Diversos estudios sugieren efectos beneficiosos del consumo de frutas y verduras también en mayores de 70 años17.
En caso de deficiencia de micronutrientes, se hará tratamiento individualizado:
- •
Déficit B12: a pesar de su elevada prevalencia, solo está indicado el cribado en pacientes sintomáticos o población de riesgo (vegetarianos, patologías digestivas, fármacos que reducen la absorción de vitamina B12). La vitamina B12 debe administrarse preferentemente por vía oral11,15.
- •
Vitamina D: la US Preventive Task Force (USPTF) no aconseja cribado en adultos asintomáticos. Se consideran pacientes de riesgo los mayores institucionalizados, con baja exposición solar, osteoporosis, malabsorción intestinal, patología renal o hiperparatiroidismo. Si hay déficit, se aconseja el uso de alimentos enriquecidos e iniciar suplementos orales11.
- •
No se aconseja el uso de polivitamínicos de forma rutinaria11.
La mayoría de los nutrientes, si no todos, deben obtenerse de la alimentación oral. Los alimentos enriquecidos (con aceite, huevo, nata, leche en polvo) pueden aumentar la energía y densidad proteica con cantidades similares de comida. Los aperitivos entre comidas parecen intervenciones prometedoras9,11. En pacientes con disfagia o problemas de masticación, se ofrecerán alimentos enriquecidos con textura adaptada9.
Si los cambios en la dieta no son suficientes para alcanzar los objetivos, los suplementos nutricionales pueden obtener pequeñas mejoras en el peso, pero no en la capacidad funcional11. En caso de ingreso hospitalario y tras el alta sí parecen reducir reingresos y mortalidad9. La indicación de suplementos debe evaluarse mensualmente para monitorizar beneficios y la duración del tratamiento9. Las intervenciones nutricionales son más efectivas combinadas con ejercicio físico, consiguiendo mejorar la masa muscular y la capacidad funcional13,16.
No se aconseja el uso de fármacos estimulantes del apetito (megestrol, dronabinol) por su limitada eficacia y los potenciales efectos secundarios11.
| Recomendaciones |
| • Se recomienda realizar una valoración nutricional en mayores con factores de riesgo de malnutrición, pérdida involuntaria de peso o un IMC bajo. El Mini Nutritional Assessment (MNA) es un cuestionario útil para detectar población malnutrida o en riesgo de malnutrición• Se debe asegurar una ingesta proteica adecuada en población mayor, y especialmente en los ancianos frágiles o con patología concomitante• Se recomienda que las intervenciones nutricionales vayan asociadas a la práctica de ejercicio físico, para aumentar su eficacia• No se recomienda el cribado de déficits vitamínicos ni la administración de complementos vitamínicos en mayores asintomáticos sin factores de riesgo |
El creciente envejecimiento de la población española es un hecho. España es un país donde la esperanza de vida es de las más altas del mundo. Según los datos estadísticos del Padrón Continuo del Instituto Nacional de Estadística (INE) a 1 de enero de 2018 había 8.908.151 personas mayores de 65 años, lo que representa un 19,1% sobre el total de la población (46.722.980). A lo largo de la vejez aumenta la probabilidad de vivir en soledad. En los últimos años ha habido un aumento de hogares unipersonales en el grupo de mayores de 65 años, siendo mayor la proporción en mujeres, por lo que los hombres tienen más probabilidad de morir estando casados, y las mujeres estando viudas18.
Hemos de tener en cuenta el concepto de esperanza de vida «saludable», que pretende añadir una nueva dimensión a la cantidad de vida, midiendo también su calidad. La esperanza de vida saludable tiene en cuenta la morbilidad crónica y la salud autopercibida. En 2017, las mujeres españolas tenían una esperanza de vida al nacer de 85,7 años, y los hombres de 80,4 años, pero su esperanza de vida saludable es menor, por la mayor morbilidad de las mujeres18.
Mantener la autonomía y la independencia a medida que se envejece es el objetivo del «envejecimiento activo», término acuñado por la Organización Mundial de la Salud (OMS) a finales de los años 90, que puede ayudar a afrontar muchos de los retos del envejecimiento. Se define como «el proceso de optimización de oportunidades de salud, participación y seguridad con el objetivo de mejorar la calidad de vida a medida que las personas envejecen».
La soledad es una medida subjetiva del estado de ánimo propio y de los sentimientos negativos sobre el nivel de contacto social, que implica una discrepancia no deseada entre las relaciones existentes y las deseadas. Los mayores se enfrentan a un riesgo elevado de soledad a medida que envejecen, especialmente los mayores de 80 años. El debilitamiento de los vínculos familiares, la acentuación del individualismo y la fragmentación de los lazos sociales favorecen la soledad19,20.
El aislamiento social se ha definido como un estado objetivo de tener un contacto social mínimo con otros individuos como familiares, amigos conocidos y vecinos. El aislamiento social se caracteriza por la ausencia o limitación en la cantidad de interacciones sociales. Es distinto del concepto relacionado y subjetivo de soledad21,22.Si el aislamiento social es prolongado tiene consecuencias perjudiciales de tipo económico, social y sanitario (mayor riesgo de desarrollar enfermedad cardiovascular, accidente cerebrovascular, depresión, demencia y muerte prematura)21–24.El grado de aislamiento social entre las personas mayores se ha convertido en una preocupación importante para la salud y la política social. En el momento actual no se cuenta con medidas y políticas sociales que ayuden a prevenirlo y la evidencia sobre la prevención del aislamiento sigue siendo escasa21–24.
Las revisiones de la literatura coinciden en que las relaciones sociales, tanto en cantidad como en calidad, son un factor importante que contribuyen a reducir la morbilidad y la mortalidad. La soledad se ha relacionado con la disminución de la longevidad, sobre todo en aquellos mayores en quienes se asocian pocos recursos económicos, enfermedad, viudedad y disminución de la movilidad. Las consecuencias de la soledad y el aislamiento varían con la posición social, dado que en los mayores que tienen recursos económicos suficientes para vivir acompañados, sea con la familia o en una comunidad de jubilados, viajar, salir, realizar actividades y relacionarse, las consecuencias adversas de la soledad son menores18,20,21,23.
Para poder implementar estas medidas de prevención sería necesario: identificar a las personas en riesgo de aislamiento, disponer de métodos para evaluar el aislamiento; desarrollar intervenciones dirigidas a la prevención y elaborar estrategias futuras para evitarlo22.
Identificación de las personas en riesgo de aislamiento socialEl aislamiento social habitualmente no es detectado en las consultas de Atención Primaria, por lo que es de vital importancia aumentar la conciencia y el papel de los profesionales que están en primera línea para fomentar la evaluación y la posterior implementación de intervenciones.
Factores de riesgo para el aislamiento social
| Individuales | Relación | Comunitarios | Sociales |
| Características personales:• Edad ≥75 años• Viven o pasan mucho tiempo solos• Viudo o divorciado• Limitaciones económicas• Vulnerabilidades psicológicas• Pertenecer a grupos minoritarios• Barrera idiomática• No tener hijosTransiciones vitales:• Merma en salud, incluyendo visión deficiente y/o pérdida de audición• Discapacidad física o pérdida de movilidad• Diagnóstico de demencia• Jubilación• Pérdida de ingresos• Incapacidad para conducir• Traslado a residencia• Pérdida de pareja• Convertirse en cuidador• Abandono del hogar por los hijos, especialmente si se trasladan lejos | Escasa frecuencia de contacto con amigos/familiares/vecinosBaja cantidad y calidad de las relaciones socialesConflictos familiares, disrupciones y disfunciones en las relaciones | Vivir en zonas:• Socialmente desfavorecidas• Con alto nivel de delincuencia• De ata movilidad residencial• Con limitación de la participación en actividades sociales• Acceso limitado a servicios, comodidades y transporte público? | Discriminación/marginaciónPolíticas económicas y sociales que producen y mantienen las desigualdades socioeconómicasFalta de cohesión socialNormas sociales que desalientan la actividad social |
Adaptado de la figura «El marco ecológico: ejemplos de factores de riesgo para el aislamiento social en cada nivel»22.
Herramientas de evaluaciónLos profesionales de Atención Primaria (medicina, enfermería, trabajadores sociales y comunitarios) pueden contribuir a identificar a las personas en riesgo de aislamiento social.
Se han propuesto varias herramientas:
- •
«Hacer que cada contacto cuente» (Making Every Contact Count [MECC]): establecer breves conversaciones con las personas sobre cómo pueden hacer mejoras positivas en su propio bienestar. Puede ser utilizado como una evaluación inicial del riesgo y promueve la cohesión comunitaria.
- •
Escalas de valoración social Gijón y OARS, validadas y de uso habitual en Atención Primaria.
- •
Existen otras escalas validadas, que miden cantidad, cercanía y frecuencia de contacto entre el individuo y las redes sociales, pero están diseñadas para su uso en investigación (Escala de la Red Social de Lubben, Índice de Apoyo Social de Duke, Escala de Desconexión Social).
Es necesario desarrollar herramientas más prácticas de evaluación que sean aplicables en nuestro entorno, ya sea en las consultas de Atención Primaria o a nivel comunitario actuando en los barrios/vecindarios, para poder implantar medidas de prevención en aquellas áreas con poblaciones vulnerables22–24.
Intervenciones para combatir el aislamiento socialLos factores que se asociaron con las intervenciones más efectivas incluyeron adaptabilidad, un enfoque de desarrollo comunitario y compromiso productivo. Se ha desarrollado una amplia gama de intervenciones para abordar el aislamiento social y la soledad entre las personas mayores.
Se ha trabajado con 6 tipos de intervenciones22:
- -
Intervenciones uno a uno: consisten en un contacto directo del individuo con el profesional/voluntario. Las intervenciones psicológicas se han utilizado para mejorar la capacidad de las personas para hacer frente a los sentimientos negativos y volver a comprometerse con sus redes sociales, aumentando el apoyo social y la reducción de la ansiedad y la depresión en los adultos mayores con enfermedades crónicas. Una de las limitaciones es que no se ha valorado el nivel de aislamiento antes y después de las intervenciones.
- -
Intervenciones grupales: reúnen a personas en torno a un interés común, como por ejemplo sesiones sociales, educativas o de actividad física. Varias RS han encontrado que en aquellas donde los individuos participan en el diseño activo e incluyeron un aspecto educativo y social fueron más eficaces, aunque la heterogeneidad de los resultados no permite realizar comparaciones entre ellas.
- -
Intervenciones prestación de servicios: aseguran que el apoyo a los individuos se puede mantener a medio y largo plazo. Ejemplos de este tipo de intervenciones serían, entre otros, programas que vinculan a personas mayores con problemas de salud con grupos de ejercicio físico, estudiantes que ofrecen formación en informática gratuita en residencias, mejorado la conexión social en línea de los residentes con familia y amigos.
- -
Intervenciones basadas en la tecnología: consisten en el uso de la tecnología social como correo electrónico, redes sociales, llamadas a través de plataformas como Skype. Internet, las redes sociales y los teléfonos inteligentes aumentan la posibilidad de conexión, al tiempo que mejoran la calidad de vida y alivian la soledad entre los adultos mayores, aunque en esta población un hándicap importante es la falta de acceso a Internet.
- -
Los estudios publicados hasta ahora no han demostrado que el uso frecuente de la tecnología social se asocia con una mejor salud subjetiva y mejoría de los síntomas depresivos. Los avances en realidad virtual y en robótica pueden mejorar la conectividad y reducir el aislamiento social en mayores con déficit cognitivo.
- -
Intervenciones vecinales: muchos mayores tienen dificultad para salir de casa, caminar por el barrio, por lo que disponer de áreas para sentarse, cruces peatonales seguros, asientos prioritarios en el transporte público, puede mejorar la accesibilidad y prevenir el aislamiento social. La evidencia sobre su efectividad también es limitada.
- -
La importancia de este problema ha sido reconocida por la OMS en su desarrollo del concepto de «Ciudades amigas de los mayores y comunidades» (Age-Friendly Cities and Communities [AFCCs]). En 2010, la OMS formó la Red Global para AFCC. En 2017 contaba con 533 ciudades y comunidades, cubriendo 158 millones de personas en el mundo.
- -
Intervenciones estructurales: consisten en la aplicación de estrategias preventivas a nivel poblacional, incluida la promoción del envejecimiento positivo a través de cambios de actitud y campañas que muestren imágenes positivas de personas mayores, promoviendo la inclusión social y previniendo el aislamiento social.
En general, la fuerza de la evidencia es débil y se requieren más estudios e investigaciones para obtener resultados sólidos sobre la efectividad de las intervenciones. Además, existe una necesidad urgente de desarrollar aún más la comprensión teórica de cómo las intervenciones exitosas median el aislamiento social y la soledad22.
| Recomendaciones |
| • Aunque no hay suficiente evidencia sobre la efectividad de las intervenciones para mejorar el aislamiento social, las que parecen ser más efectivas son aquellas que ofrecen una actividad social y/o apoyo dentro de un formato grupal y en las que los individuos participan de manera activa• Se recomienda que las autoridades a nivel nacional, regional y local trabajen junto con las comunidades para evaluar el contexto social e implementar las intervenciones de acuerdo con las necesidades de los ciudadanos• A nivel individual el mantenimiento de relaciones sociales de calidad durante toda la vida es fundamental para prevenir el aislamiento social |
La polifarmacia, entendida como la administración habitual de 5 o más fármacos, sigue incrementándose en el anciano debido a factores como la inclusión de nuevos tratamientos en las guías clínicas, la disminución en los umbrales de definición de patologías, la medicalización de condiciones normales del envejecimiento y el sobreuso de terapias preventivas25.
La retirada de medicamentos que no aporten un claro valor en el manejo sintomático del paciente, su calidad de vida, la supervivencia y las complicaciones a corto y medio plazo en la persona mayor ha adquirido mayor relevancia en los últimos años. La revisión reciente de algunos criterios de deprescripción demuestra una disminución de eventos secundarios al retirar terapias farmacológicas, sin conllevar un incremento significativo de la morbimortalidad. La mayoría de los estudios muestran que la deprescripción y el cese del uso a largo plazo parecen seguros; sin embargo, existe un riesgo de recaída de los síntomas y deben estudiarse con mayor profundidad los posibles efectos derivados de la retirada26. Solo unos pocos estudios han examinado la tasa de éxito y la seguridad de descontinuar la medicación en la Atención Primaria, y estos estudios son muy heterogéneos. Se necesita más investigación en entornos de Atención Primaria para asesorar a los médicos a la hora de tomar decisiones basadas en la evidencia sobre la deprescripción27.
Los criterios de Beers, actualizados en 2019, son herramientas de deprescripción, y no se emplean para introducir nuevos fármacos. Se basan en la metodología GRADE para la evaluación de la evidencia y graduación de las recomendaciones. Se pueden aplicar en cualquier entorno en el que se encuentre la persona mayor: institucionalizado, en hospital o en Atención Primaria. Estos criterios tienen en cuenta situaciones como interacciones entre fármacos, insuficiencia renal y otras comorbilidades. El 2019 AGS Beers Criteria® incluye 30 criterios individuales de medicamentos o clases que deben evitarse en adultos mayores y 16 criterios específicos para más de 40 medicamentos o clases que deben usarse con precaución o evitarse en ciertas enfermedades o condiciones27. Como principales novedades en relación con los fármacos más empleados en Atención Primaria destacan:
- -
En los pacientes con demencia que presenten reflujo gastroesofágico o problemas similares, ya no son criterio de deprescripción los antagonistas del receptor H2 para evitar restringir las opciones terapéuticas (por la evidencia débil y la coexistencia con el criterio que desaconseja el uso crónico de inhibidores de la bomba de protones, excepto en circunstancias específicas).
- -
Se deben usar con precaución los inhibidores de recaptación de serotonina y noradrenalina en pacientes con historia de caídas o fracturas, por aumentar el riesgo.
- -
El rivaroxabán presenta una evidencia emergente de mayor riesgo de sangrado grave en comparación con otras opciones de anticoagulantes.
- -
El uso de tramadol se asocia a hiponatremia y SIADH. Se insiste en evitar el uso de opioides con benzodiacepinas y/o pregabalina o gabapentina por riesgo de sobredosis.
Existen nuevas herramientas de ayuda a la deprescripción. Es el caso de los criterios List of Evidence-baSed depreScribing for CHRONic patients (LESS-CHRON), desarrollados en España como criterios de deprescripción en paciente pluripatológico a través de un enfoque multidisciplinar que podría ser útil para superar las barreras conocidas de la deprescripción28. Incluyen la forma de monitorizar la evolución del paciente. Son criterios útiles como guía para la revisión del plan terapéutico al identificar los tratamientos candidatos a ser suspendidos. Los criterios LESS-CHRON se muestran prometedores como un método fiable para ayudar a guiar la deprescripción en pacientes con multimorbilidad29.
Hay circunstancias en que la deprescripción es obligada, como en el caso de que la medicación produzca efectos adversos, si hay duplicidades o interacciones farmacológicas graves o si no hay una indicación justificada. También hay que priorizar la deprescripción en los casos en que el mayor esté claramente sobretratado, situación frecuente en patologías comunes como la diabetes y la hipertensión arterial30, dado que los objetivos de control terapéutico en los mayores no son tan estrictos como en adultos.
En pacientes que se encuentran en fase final de la vida, es preciso hacer una revisión rigurosa del tratamiento farmacológico y adaptarlo a los objetivos terapéuticos de los cuidados paliativos, centrados en el bienestar y la calidad de vida más que en la prevención de problemas a medio y largo plazo. STOPP-Pal es una lista de criterios de prescripción potencialmente inapropiada que busca ayudar a los médicos a suspender dichos medicamentos en pacientes mayores (≥65 años) que cumplen TODOS los criterios siguientes30:
- 1.
Encontrarse en la fase final de una enfermedad irreversible.
- 2.
Mal pronóstico de supervivencia a un año.
- 3.
Deterioro funcional grave, deterioro cognitivo grave o ambos.
- 4.
La prioridad del tratamiento es el control de los síntomas, más que la prevención de la progresión de la enfermedad.
La decisión de prescribir o no medicamentos al paciente debe tener en cuenta también los siguientes aspectos:
- 1.
Si el riesgo del medicamento supera a su beneficio.
- 2.
Si resulta difícil la administración de la medicación.
- 3.
Si resulta difícil la monitorización del efecto de la medicación.
- 4.
Si es complicada la adherencia o cumplimiento terapéutico.
| Recomendaciones |
| • Se recomienda la revisión sistemática de la medicación empleada en los ancianos, ya que ha demostrado disminuir los eventos adversos de salud• Se recomienda el uso de herramientas de ayuda para la deprescripción de medicamentos tales como los criterios Beers 2019 o los STOPP-START, así como otras herramientas adaptadas al entorno español (LESS-CHRON) y a situaciones de terminalidad (STOPP-Pal)• En caso de retirada del fármaco, se recomienda la monitorización de los posibles efectos |
Se define la fragilidad como un síndrome geriátrico específico, con una etiopatogenia multicausal y multidimensional. Se considera un estado previo a la discapacidad o en los estadios más incipientes de la misma. Sus características principales son31,32:
- •
Elevada prevalencia, en torno a un 15% de las personas de 65 o más años en el medio comunitario, que aumenta con la edad (factor más asociado) y en mujeres.
- •
Confiere una gran vulnerabilidad frente a factores estresantes y aumenta el riesgo de sufrir resultados adversos en salud1, tales como caídas (OR 1,7), hospitalización (OR 1,9), institucionalización (OR 5,8), discapacidad (OR para alteración de actividades básicas de la vida diaria [ABVD] 2,8) y muerte (OR 2).
La Atención Primaria es el medio asistencial idóneo para detectar y manejar la fragilidad31,32.
DiagnósticoExisten dos modelos de fragilidad de referencia, el modelo físico (basado en el fenotipo de Fried, que valora de manera objetiva pérdida de peso, debilidad muscular, baja resistencia o agotamiento, lentitud en la marcha y nivel de actividad física bajo) y el modelo acumulativo de déficits o multidimensional (Frailty Index [FI]), basado en déficits en diferentes dominios (clínico-físico, funcional, mental y social). Se han desarrollado herramientas para el cribado y diagnóstico basadas en ambos modelos, en pruebas de ejecución, en valoración geriátrica integral (VGI), en el criterio del clínico, o en escalas de actividades instrumentales de la vida diaria (AIVD, mediante su monitorización, como el cuestionario VIDA https://iakimar.wixsite.com/website).
Una herramienta de cribado de fragilidad en Atención Primaria debiera ser compatible con la realidad asistencial, rápida de administrar, no requerir equipamiento especial, estar validada, tener propiedades psicométricas sólidas y elevado poder predictivo. En nuestro medio, para la detección inicial de fragilidad en Atención Primaria se recomiendan las pruebas de ejecución, «levántese y ande», la velocidad de la marcha y la Short Physical Performance Battery (SPPB)31–33.
La fase de cribado debiera seguirse idealmente de una segunda fase de valoración más detallada34,35.
VGI en fragilidadLa VGI, como herramienta estructurada de evaluación y manejo de problemas detectados, es probablemente la mejor manera de corroborar la fragilidad, así como de establecer una intervención adecuada e individualizada; de hecho, se recomienda en las principales estrategias de fragilidad31,32. Sin embargo, una serie de factores limitan su implantación y aplicabilidad en Atención Primaria, principalmente el tiempo y adiestramiento que requiere y una evidencia no consolidada de su efectividad en este medio asistencial36,37.
Entre las medidas que se proponen para aumentar la utilización y efectividad de la VGI en Atención Primaria está el empleo selectivo en los pacientes que más se pueden beneficiar de dicha valoración (como los frágiles), o centrar su contenido dirigido a patologías y síndromes geriátricos determinados. Además, se está evaluando el valor de herramientas breves, muchas veces con apoyo de tecnologías de la información y comunicación (TIC).
IntervenciónEl manejo de la fragilidad debe ser multidimensional y multidisciplinar, pudiendo requerirse la derivación o participación de otros profesionales sociales o sanitarios especializados32,33.
El nivel de evidencia de las principales intervenciones estudiadas es aún bajo y presenta inconsistencias, por lo que se trata de un campo en permanente revisión38.
El ejercicio y actividad física constituye la intervención más efectiva en la fragilidad, bien sola o combinada con otras intervenciones31–33,39,40, no solo en su manejo sino también en su prevención primaria, fundamentalmente en forma de ejercicio multicomponente, que ejercita fuerza, equilibrio, resistencia, coordinación, flexibilidad, y aeróbico, y adecuado a las características individuales de las personas.
La revisión y adecuación de la medicación y deprescripción constituye otra intervención clave41. Los criterios STOPP/START y los de Beers27 son ampliamente recomendados para detectar prescripción potencialmente inapropiada (PPI) en el mayor.
La nutrición es otro importante factor modificable asociado a la fragilidad, considerando una dieta saludable en forma de dieta mediterránea, ingesta proteica de 1-1,2g/kg de peso/día, mantenimiento de peso adecuado, y nutrientes específicos según el caso31.
También es importante el correcto manejo clínico de patologías, situaciones clínicas y síndromes geriátricos que pueden afectar la situación funcional. Las intervenciones multidominio combinan varias de las intervenciones mencionadas, con buenos resultados.
| Recomendaciones |
| • Se recomienda una detección activa oportunista de fragilidad en Atención Primaria (AP), en personas ≥70 años• Las herramientas de cribado recomendadas en AP en nuestro medio son las pruebas de ejecución, y la monitorización de actividades instrumentales de la vida diaria (AIVD) para detectar precozmente el declive funcional• Ante la sospecha de fragilidad, en casos seleccionados, es aconsejable una valoración clínica de tipo multidimensional, en forma de valoración geriátrica integral (VGI) para corroborar la fragilidad, valorar necesidades y establecer planes de intervención adecuados e individualizados• Se recomienda la actividad o ejercicio físico, adaptado en intensidad y estructurado (multicomponente), como intervención principal para prevenir y/o retrasar la pérdida funcional en la fragilidad• Otras intervenciones recomendadas son la intervención nutricional, revisión y adecuación de la medicación y el correcto manejo de situaciones clínicas coincidentes |
Las recomendaciones sobre cribado y prevención en deterioro cognitivo leve42 y demencia (trastornos neurocognitivos menor y mayor del DSM 5) realizadas en el documento de «Actividades preventivas en los mayores. Actualización PAPPS 2018»33 no han variado a pesar de las numerosas publicaciones posteriores.
Persiste el debate sobre los riesgos y beneficios de realizar cribado de deterioro cognitivo en mayores de 65 años asintomáticos33. Si bien, en la última revisión de la USTF43 se mantiene la recomendación de no realizar programas de cribado de deterioro cognitivo en este grupo de población al no encontrar suficiente evidencia que lo apoye.
Los esfuerzos en Atención Primaria deben concentrarse en vigilar a las personas que presentan más factores de riesgo de padecer demencia33, detectar los pacientes con síntomas de alarma o con presencia de síntomas cognitivos, funcionales o neuropsiquiátricos, y realizar en ellos una evaluación más amplia que descarte alteración conductual leve33,44, deterioro cognitivo leve o demencia lo más tempranamente posible.
En esa evaluación, que debe incluir entrevista al paciente y a un familiar o cuidador, no hay que olvidar preguntar si hay presencia de síntomas neuropsiquiátricos y comprobar su capacidad funcional para actividades de la vida diaria. Es conveniente utilizar test o escalas cognitivas y funcionales que objetiven el déficit del paciente y permitan ver su evolución en el tiempo. Se recomiendan escalas validadas para la población de referencia. Los test cortos validados en población española para estudio de deterioro cognitivo leve y/o demencia pueden consultarse en la actualización PAPPS de 201833. En la elección de test debe primar las características del paciente (nivel de educación, déficit sensorial), el tiempo disponible en consulta y las preferencias del profesional. El Mini-Mental State Examination (MMSE) y su versión normalizada de Lobo (Mini Examen Cognoscitivo o MEC) es el test más conocido y usado, pero está influido por el nivel de educación y no es gratuito45. Otros test validados en España y de uso libre como el Eurotest, el Fototest o el Test de alteración de la memoria (T@M) han demostrado tener gran capacidad discriminativa en la detección del deterioro cognitivo en persones con sospecha de deterioro, siendo el Fototest más eficiente por realizarse en menos tiempo45.
Si tras la valoración se detecta deterioro cognitivo leve42 o alteración conductual leve44, es recomendable un seguimiento clínico periódico por el mayor riesgo de evolución a demencia respecto a la población general42,44.
La edad, el sexo y algunas alteraciones genéticas son factores de riesgo no modificables para la demencia, mientras que el nivel de escolarización, el tabaquismo, la hipertensión, la obesidad, la diabetes mellitus, la pérdida de audición, la depresión, la inactividad física y el aislamiento social son factores de riesgo modificables46,47. Alrededor del 35-48% de la demencia puede atribuirse a una combinación de factores de riesgo modificables46, lo que hace necesario incidir en el consejo sobre estilos de vida saludables, el control de enfermedades crónicas, la coordinación con otros profesionales, como los trabajadores sociales, y el desarrollo de programas a nivel estatal.
Si bien se han identificado numerosos factores de riesgo, pocas intervenciones han demostrado ser efectivas para retrasar o prevenir la demencia en población asintomática y/o con deterioro cognitivo leve33,48,49. No obstante, hay que tener en cuenta que los trabajos publicados suelen ser a corto plazo, lo que les hace poco adecuados para estudiar el desarrollo de esta enfermedad.
| Recomendaciones |
| Se recomienda:• Realizar estudio ante síntomas de alarma, como fallos cognitivos o pérdida de autonomía funcional, referidos por el paciente, la familia o los profesionales sanitarios• Vigilar especialmente a pacientes con mayor riesgo de deterioro cognitivo o demencia (pacientes frágiles o de edad muy avanzada, enfermedad de Parkinson, antecedentes de ictus, síntomas depresivos, sobre todo si aparecen en edades tardías)• Seguir de forma periódica las personas con deterioro cognitivo leve o con síntomas neuropsiquiátricos por su elevado riesgo de desarrollo de demencia• Realizar un diagnóstico temprano de la demencia para poder planificar los cuidados, evitar riesgos y permitir al paciente y a la familia tomar decisiones sobre su futuro• Fomentar (a nivel personal y como estrategia de prevención en salud pública) la actividad física y la alimentación saludable, la prevención de factores de riesgo cardiovascular, en especial dejar de fumar, reducir el consumo de alcohol, mantener peso adecuado, controlar la hipertensión arterial en edades medias, realizar un control adecuado de enfermedades crónicas, así como potenciar actividades sociales que eviten el aislamientoNo se recomienda:• Realizar el cribado de demencia en población asintomática mayor de 65 años• Utilizar fármacos (inhibidores de la acetilcolinesterasa, estatinas, antiinflamatorios no esteroideos [AINE], Ginkgo biloba, ácidos grasos) ni suplementos vitamínicos (B o C) para prevenir el deterioro cognitivo y/o su progresión a demencia |
Los autores declaran no tener ningún conflicto de intereses.
This article is part of a supplement entitled “PAPPS- Actualización 2020” which is sponsored by “Sociedad Española de Medicina de Familia y Comunitaria (SemFYC)”.