El síndrome del estrecho torácico (SET) se caracteriza por una clínica principalmente neurológica que puede ser invalidante. Afecta a jóvenes, mayoritariamente a mujeres, y su tratamiento quirúrgico es complejo por la anatomía de la zona y por las múltiples variantes clínicas.
ObjetivoEvaluar los resultados del tratamiento quirúrgico del SET comparando escalenectomía anterior (EA) con resección transaxilar de primera costilla (RTPC).
Material y métodoEstudio de los pacientes operados de un SET entre 1990 y 2007, comparando EA con RTPC. El diagnóstico se hizo mediante exploración con maniobras de provocación y realización de diversas pruebas complementarias. Se indicó cirugía en pacientes con clínica neurológica invalidante, lesiones arteriales y/o trombosis venosa profunda (TVP) subclavioaxilar, tras tratamiento con fibrinolíticos.
ResultadosSe realizaron 22 intervenciones en 19 pacientes: 10 EA y 12 RTPC. Edad media, 34 años. Los resultados fueron similares en ambos grupos: excelentes (70 vs 72,7%), buenos (20 vs 18,2%) y malos (10 vs 9,1%), y como complicaciones inmediatas tuvimos 2 pequeños neumotórax, 2 neuropatías cubitales, un hematoma axilar y una hipoestesia del brazo. Como complicaciones tardías, un edema de mano y una escápula alada.
ConclusionesDebe realizarse cirugía en el SET cuando existe clínica invalidante que no mejora con rehabilitación o si existen complicaciones arteriales o TVP. La resección transaxilar de primera costilla es el tratamiento de elección, quedando la vía supraclavicular para pacientes con complicaciones arteriales, malformaciones óseas o cuando el SET es por compresión limitada al escaleno anterior.
Thoracic outlet syndrome (TOS) is characterized by neurogenic symptoms involving the upper limbs, which in some cases could be potentially disabling. It occurs in relatively young individuals, mostly women. The surgical approach for these patients may be challenging due to anatomical variations.
ObjetiveTo assess the differences in outcome after anterior scalenectomy (AE) or transaxillary first rib resection (TFRR) in patients with TOS.
Material and methodsPatients with TOS, who underwent AE or TFRR between 1990 and 2007, were reviewed. The diagnosis of TOS was established in patients with positive provocative clinical tests and other imaging studies. Patients with disabling neurogenic symptoms, arterial and/or subclavian deep vein thrombosis despite fibrinolysis were included.
ResultsTwenty two procedures were performed in nineteen patients: 12 AE and 10 TFRR. The mean age was 34years. The severity of the symptoms was comparable in both groups. Patients reported as clinically excellent (70 vs 72.7%), good (20 vs 18.2%), and poor (10vs 9.1%) outcomes, respectively. Post-operative pneumothorax, as well as ulnar nerve palsy was found in two cases; axillary hematoma and arm hypoesthesia was observed in one case. Late complications, winged scapula and hand oedema, were observed in two patients.
ConclusionSurgical procedures must be indicated in patients with TOS and disabling neurovascular symptoms despite physical therapy. We advise performing TFRR as a first-line treatment in these patients, except for those with subclavian artery/vein lesions due to scalene muscle compression.
El síndrome del estrecho torácico (SET) es una patología que afecta a personas jóvenes (20 a 50años), pero existen casos en niños1,2 y en personas de edad avanzada. El 70% son mujeres y la sintomatología es predominantemente neurológica, afectando al plexo braquial. También existe una forma venosa, que supone el 5% de los casos, y una forma arterial, que afecta a la arteria subclavia y que, pese a su escasa frecuencia (1% de casos), tiene gran importancia clínica debido al riesgo de complicaciones graves por la presencia de estenosis o aneurismas arteriales, que pueden ocasionar trombosis agudas o embolias, con el consiguiente peligro para la extremidad.
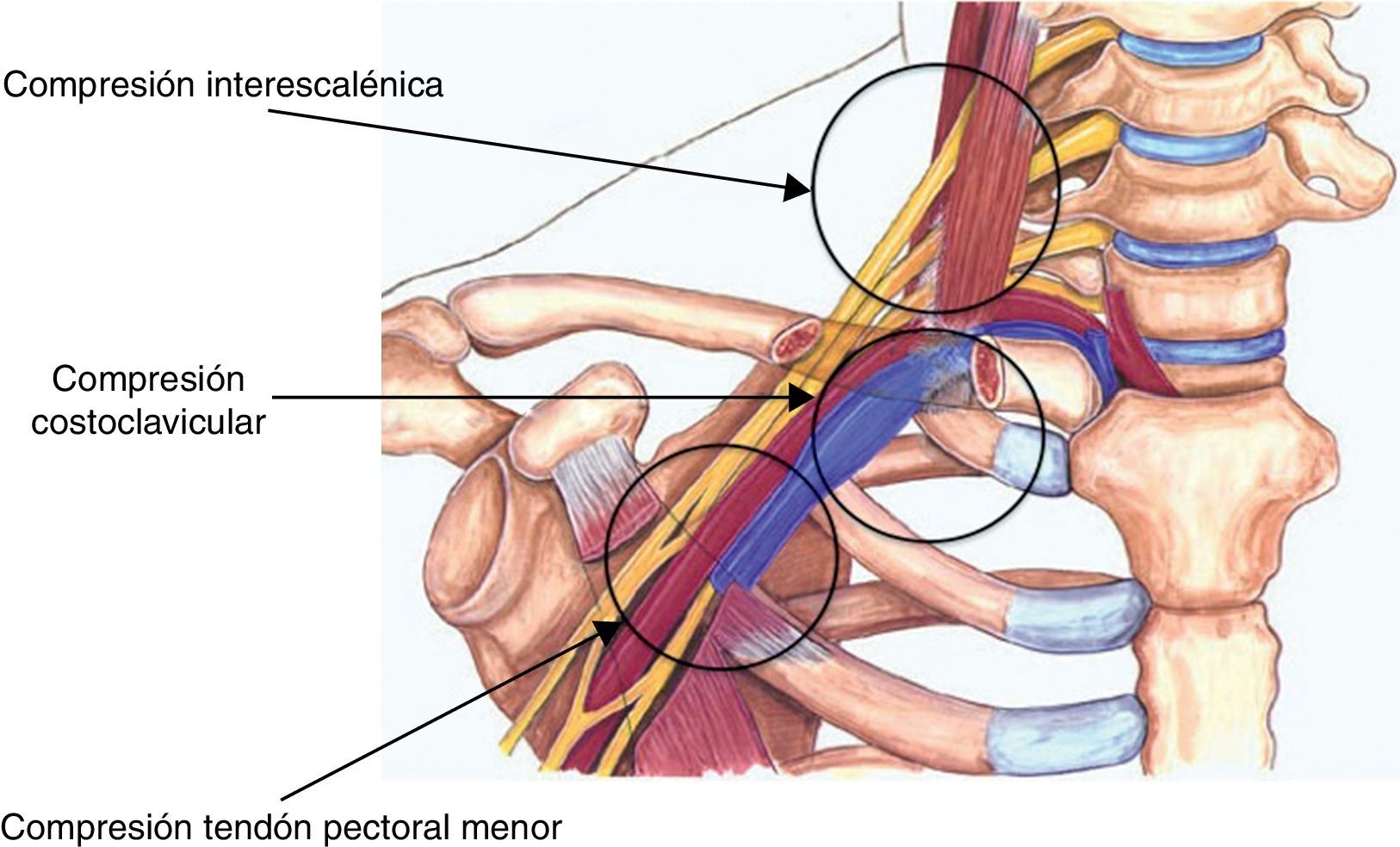
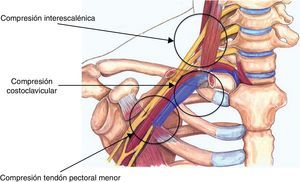
La etiología está relacionada con la compleja anatomía de la zona, que presenta 3 puntos principales de compresión: el triángulo de los escalenos, la pinza costo-clavicular y la inserción del tendón del pectoral menor (fig. 1). Pero existen otros factores que pueden provocar un SET, tales como anomalías óseas (costillas cervicales3 o megaapófisis transversas), traumatismos costoclaviculares con callos hipertróficos4, y otros más excepcionales, como trayectos anómalos de la arteria subclavia5, quistes hidatídicos6, luxación clavicular7 o tumores de partes blandas8,9.
Pese a no tratarse de una patología frecuente puede suponer, para quien la padece, un grave trastorno clínico que puede ser invalidante para el desarrollo de la actividad cotidiana, al margen de las complicaciones neurovasculares que puede ocasionar. Por ello, hemos revisado nuestros resultados en el tratamiento quirúrgico del SET, comparando los resultados de la escalenectomía anterior con la resección transaxilar de la primera costilla.
Material y métodoSe trata de un estudio retrospectivo en el que analizamos los pacientes intervenidos en nuestro servicio por un SET entre 1990 y 2007. Dividimos los pacientes operados en 2grupos: los operados de una escalenectomía anterior (10intervenciones) fueron estudiados en el grupo1, mientras que las resecciones transaxilares de la primera costilla (12intervenciones) fueron estudiados en el grupo2. Durante este periodo hemos realizado 22intervenciones quirúrgicas en 19pacientes (13 mujeres y 6 hombres). El lado operado fue el izquierdo en 14 ocasiones y el derecho en 8. La edad media fue de 34años (15-50).
La mayoría fueron enviados a nuestra consulta después de un largo periplo por distintas consultas hospitalarias. La demora desde que acudieron a la primera consulta hasta ser vistos en Cirugía Vascular fue de 3,5años de media, oscilando entre 2meses y 7años.
La clínica predominante fue neurológica, de parestesias en 15casos y de dolor en 7. Cinco pacientes tenían pérdida de fuerza, 6 presentaban edema y uno frialdad de la extremidad.
Todos los pacientes que, por su clínica invalidante, fueron considerados como posibles candidatos a realizar una reparación quirúrgica del SET fueron sometidos a un cuestionario buscando antecedentes de determinadas actividades laborales o deportivas, prestando especial atención a las que tienden a producir hipertrofia de los músculos de la cintura escapular, tales como peluqueras, prácticas deportivas como el baloncesto o el remo, etc., así como traumatismos previos en la cintura escapular, accidentes, fracturas claviculares, etc., completando este con una exploración vascular, con maniobras de provocación del SET: en todos se realizaron las maniobras de Adson, Eden, Wright10 y Elevated Arm Stress Test (EAST)11, encontrándose que la mayoría tenían pruebas de provocación positivas en esa extremidad, siendo estas negativas en 4 de las 22 extremidades operadas, lo que se denomina SET en disputa12, definido este como aquel grupo de pacientes que presenta dolor y parestesias en el miembro superior, sugestivas de SET, pero con maniobras de provocación y pruebas diagnósticas objetivas negativas.
A continuación se siguió un protocolo consistente en: estudio radiológico de la columna cervical, electroneurografía (ENG) y arteriografía de troncos supraaórticos (TSA) (en posición anatómica y con maniobras de provocación), completando dicho protocolo con la realización de eco-doppler, flebografía, TAC o angio-RNM en función de las necesidades diagnósticas en cada paciente.
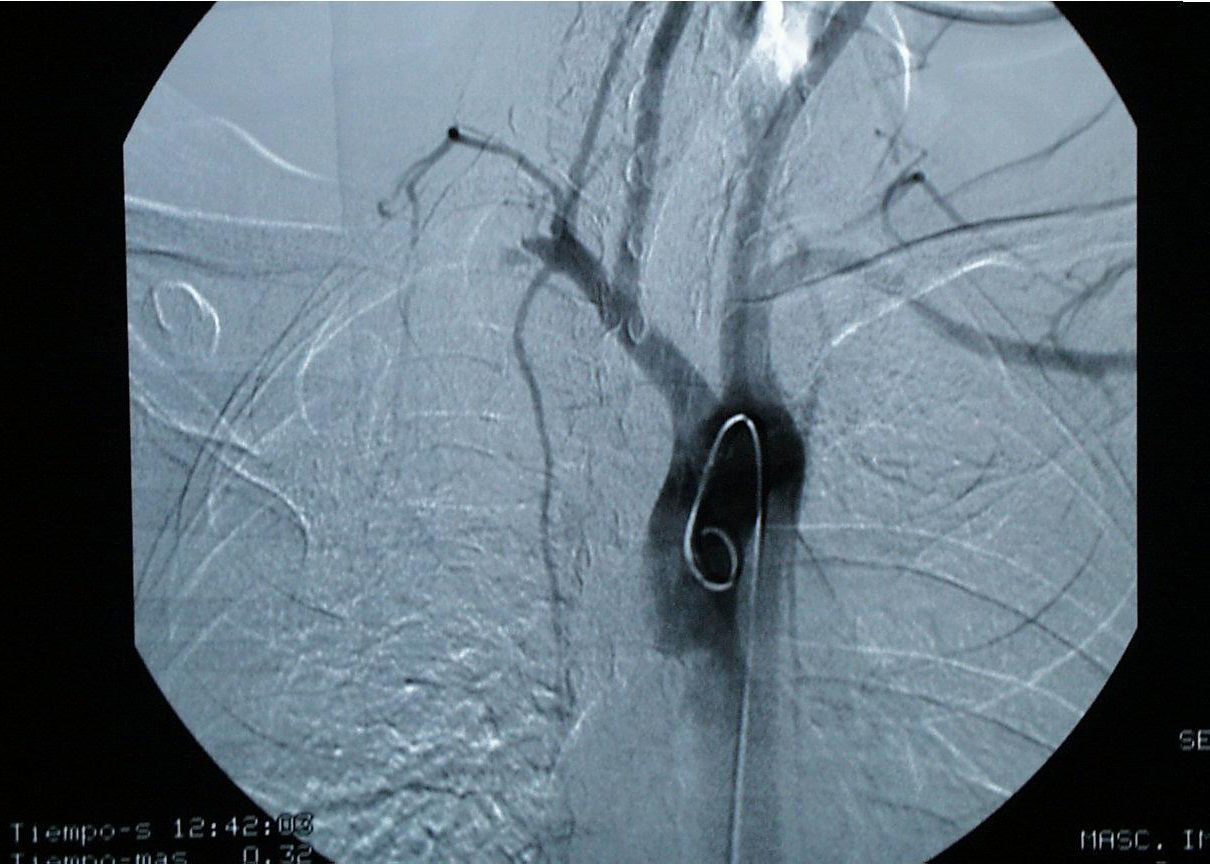
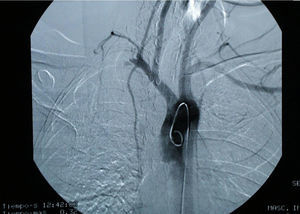
La radiografía de columna cervical permitió diagnosticar una costilla cervical, una megaapófisis C7 y una subluxación C4-C5. El estudio neurofisiológico reveló la presencia de una afectación cervical baja (C8-D1) en 9pacientes y una afectación alta (C5-C8) en 2. La arteriografía resultó positiva en 20 de las 22 extremidades operadas (fig. 2).
Los pacientes diagnosticados de SET fueron informados de sus posibilidades terapéuticas y de los resultados y riesgos de la cirugía, pero en todos ellos —salvo los que presentaban una complicación arterial o una trombosis venosa profunda (TVP)— se recomendó realizar un tratamiento rehabilitador durante 3meses antes de someterse a la intervención, por lo que fueron enviados a rehabilitación, y únicamente los que no experimentaron una mejoría clínica evidente tras el tratamiento rehabilitador fueron ingresados para realizar la intervención quirúrgica13,14.
La decisión de realizar una escalenectomía aisladamente o una resección transaxilar de la primera costilla se tomó individualmente, en función de la clínica, de los resultados de las maniobras de provocación y de los hallazgos arteriográficos en cada paciente. Fueron incluidos en el grupo1 (escalenectomía anterior) los pacientes que tenían únicamente positivas las maniobras de Adson o Eden y con una compresión arteriográfica, con maniobras de provocación, limitada a la arteria subclavia proximal, a la altura del ostium de la arteria vertebral. Los pacientes operados de una resección transaxilar de la primera costilla se incluyeron en el grupo2, siendo esta nuestra primera opción quirúrgica, ya que nos permite, mediante un solo gesto quirúrgico, una mayor efectividad descompresiva, al resecar la primera costilla y desinsertar los músculos escalenos anterior y medio.
Para valorar los resultados de la cirugía de descompresión pueden emplearse distintos interrogatorios, en los que se pregunta al paciente acerca del alivio clínico de los síntomas. Existen escalas de valoración que van del 1 al 1015, pero la mayoría de los grupos emplea una escala dividida en 4categorías11, considerando el resultado como: excelente, cuando se produce un alivio completo de los síntomas; bueno (alivio de los síntomas mayores pero con persistencia de algunos síntomas menores); aceptable (alivio parcial con persistencia de algunos síntomas mayores), y malo, cuando no existe ninguna mejoría. Nosotros clasificamos los resultados de la cirugía siguiendo esta misma clasificación, modificada, reduciéndola a 3categorías, por la mayor facilidad que supone a los pacientes para encuadrarse en uno de estos 3grupos, dividiendo los resultados en excelentes, buenos y malos, y considerando un resultado como excelente cuando se obtuvo un alivio completo de los síntomas; bueno, cuando el paciente mejoró considerablemente, con alivio de los síntomas mayores pero con persistencia de algunas molestias, y malo, cuando la sintomatología permaneció invariable o empeoró tras la intervención16.
El seguimiento a largo plazo lo realizamos en 13 de los 19pacientes, con una duración media de 7,2años (30-180meses). Valoramos los resultados obtenidos tras la intervención, durante el seguimiento en la consulta externa y mediante llamadas telefónicas a los pacientes en el momento de la revisión del tema, realizando un interrogatorio acerca de la persistencia, la mejoría o la desaparición de los síntomas que presentaba antes de operarse.
ResultadosDe las 22 intervenciones realizadas, hemos practicado una escalenectomía anterior en 10 (grupo1), siendo bilateral en un paciente. En una paciente fue necesario resecar además un aneurisma subclavio, interponiendo un injerto de vena safena interna invertida.
En 12 ocasiones se realizó una resección de primera costilla por vía transaxilar (grupo2), según la técnica descrita por Roos (fig. 3), con sección de los músculos escalenos anterior y medio en el mismo acto operatorio (unilateral en 8pacientes y bilateral en 2).
Como complicaciones inmediatas a la cirugía tuvimos 2 pequeños neumotórax, 2 episodios de neuropatía cubital, un hematoma axilar y una hipoestesia del brazo (todos ellos tras una resección transaxilar), y todas se resolvieron espontáneamente sin necesidad de reintervención. Como complicaciones tardías, después de más de 7años de seguimiento observamos un caso de edema persistente de la mano tras la cirugía y otro de escápula alada, que requirió tratamiento rehabilitador.
Globalmente tuvimos resultados considerados como excelentes en el 73% de los casos; buenos en el 18%, y malos en el 9%, muy acordes con lo publicado en otras series17. En los pacientes del grupo1, operados de escalenectomía anterior, los resultados fueron excelentes en el 70%, buenos en el 20% y malos en un caso (10%). A este último paciente fue necesario realizarle una resección transaxilar de primera costilla 6meses más tarde, dada la mala evolución que siguió a la escalenectomía.
Los resultados en los operados de una resección transaxilar de primera costilla (grupo2) fueron excelentes en el 72,7%, buenos en el 18,2% y malos en el 9,1% (un paciente). Mención especial requiere esta paciente que presentó malos resultados. Se trata de una mujer operada de una resección transaxilar de primera costilla izquierda por un cuadro neurológico muy importante, acompañado de edema de esa extremidad, tras lo cual desaparecieron las parestesias y el dolor pero persistió el edema sin que se apreciaran datos de TVP, por lo cual se realizó una angiorresonancia torácica, encontrándose una malformación congénita, con una estenosis en la desembocadura de la vena innominada, que había pasado inadvertida en los estudios preoperatorios y que era la causante del edema del brazo.
DiscusiónEl SET tiene en el 95% de los casos una presentación neurológica y afecta predominantemente a personas jóvenes, el 70% de las cuales son, según Thompson y Bartoli11, mujeres, y pese a no tener una elevada prevalencia, representa una patología seria para quienes lo padecen, pudiendo llegar a provocar una limitación importante, en ocasiones invalidante, para el desarrollo de su actividad laboral y de su vida cotidiana.
Llama la atención la asociación de esta patología con determinadas profesiones (en nuestra serie 3 eran peluqueras, 2 trabajaban en la agricultura y 2 eran enfermeras), así como con ciertas actividades deportivas, tales como remo, natación y balonmano.
Sería difícil comprender la fisiopatología del SET sin recordar la complicada anatomía de la región. En una anatomía normal existen 3zonas principales de compresión: el triángulo interescalénico, la pinza costoclavicular y el triángulo formado por el tendón del pectoral menor con la apófisis coracoides y la pared torácica. Si a esto añadimos que pueden existir múltiples malformaciones óseas (costillas cervicales completas o incompletas, megaapófisis transversas) y musculofibrosas, que todavía complican más el tránsito del paquete neurovascular por la región, esto nos da idea de lo compleja que resulta la etiopatogenia en esta patología.
Mención especial merece el triángulo de los escalenos, que, configurado por los músculos escaleno anterior y medio con la primera costilla en su base, es atravesado por un entramado nervioso que engloba las 5raíces (C5-T1) que configuran el plexo braquial, el nervio frénico, el nervio torácico largo y la cadena simpática cervical. Esta profusión de raíces nerviosas explica la predominancia de síntomas neurológicos en el SET.
Además de la sintomatología neurológica (95% de los casos), los pacientes con un SET pueden tener un componente vascular, arterial o venoso que, pese a ser porcentualmente muy inferior al neurológico (5% de casos), no debemos despreciarlo, ya que las complicaciones que puede ocasionar, tanto en forma de TVP como de isquemia aguda (trombótica o embólica), pueden tener graves consecuencias, en algunos casos con riesgo de pérdida de la extremidad.
Ante un paciente con una sospecha de padecer un SET, el cirujano debe marcarse una estrategia diagnóstica y terapéutica protocolizada de la siguiente manera:
Para el diagnóstico deberá realizarse un interrogatorio orientado para ver con qué actividades o movimientos de las extremidades aparece la sintomatología y para descartar traumatismos previos en la cintura escapular (fracturas, luxaciones, etc.), completándolo con una exploración orientada a desencadenar la sintomatología (maniobras de Adson, Eden, Wright y EAST).
Cuando la clínica y la exploración nos hagan sospechar un SET, deberemos realizar algunas pruebas complementarias:
La radiografía simple de columna cervical nos permitirá descartar malformaciones óseas, de las cuales la más común es la presencia de una costilla cervical, que aunque no es frecuente (el 5% de pacientes con SET según Thompson y Bartoli11), condiciona mucho la estrategia terapéutica. La presencia de anomalías óseas, generalmente una costilla cervical, es mucho más frecuente entre los SET arteriales, entre los cuales este tipo de anomalías pueden estar presentes, según Matsumura18, hasta en el 88% de los casos.
La arteriografía o la angiorresonancia de TSA, en posición anatómica y con maniobras de provocación, con el brazo en abducción forzada y el cuello rotado contralateralmente, nos permitirá demostrar si existe afectación arterial y la gravedad de la misma (aunque en los últimos tiempos la angiorresonancia ha ido sustituyendo progresivamente a la arteriografía en el diagnóstico del SET). Con todo, en nuestra experiencia, el eco-doppler es la prueba habitual para el diagnóstico de una TVP axilo-subclavia y la flebografía resulta imprescindible cuando, ante la presencia de una TVP reciente, nos planteamos realizar un tratamiento fibrinolítico previo a la resolución quirúrgica del SET.
Completaremos los estudios con una ENG19, imprescindible en el SET neurológico, que nos permitirá etiquetar la lesión como alta (raíces C5-C7) o baja (C8-D1), además de informarnos del grado de compromiso neurológico y de los distintos diagnósticos diferenciales con patologías de la columna cervical o compresiones nerviosas en el canal de Guyon o en el túnel carpiano.
En el aspecto terapéutico, una vez confirmado el diagnóstico, el tratamiento inicial será la fisioterapia durante un mínimo de 3meses, con la excepción de aquellos que presentan complicaciones vasculares, como aneurismas o TVP, en cuyo caso la cirugía será el tratamiento de elección. En los casos de TVP realizamos fibrinólisis con urocinasa, tratando de lisar el trombo, seguido de anticoagulación sistémica durante 3meses y, concluido este plazo, realizamos la cirugía descompresiva20.
Un tercio de los pacientes sometidos a rehabilitación mejoran con la misma, aliviando la clínica neurológica, por lo que son descartados para la intervención quirúrgica. Los que no mejoran son programados para cirugía.
El tratamiento quirúrgico del SET se plantea con un objetivo principal: descomprimir el paquete neurovascular. Dicho objetivo deberá completarse con algún gesto complementario si así lo requiere el caso.
Las alternativas quirúrgicas que barajamos son: la escalenectomía anterior (descrita por Adson en 1927), la resección transaxilar de la primera costilla (técnica de Roos) y la resección de costilla cervical (Coote, 1861). No tenemos experiencia en el abordaje combinado supraclavicular y transaxilar descrito por Qvarfordt (1984) pero, pese a que hay autores que la preconizan, esta no parece tener ventajas sobre la vía transaxilar21.
En nuestra experiencia, pese a que los resultados obtenidos en ambos grupos quirúrgicos son superponibles, optamos por realizar una escalenectomía anterior en pacientes con maniobras de Adson o Eden claramente positivas, sin otros hallazgos clínicos y exploratorios relevantes y con una arteriografía que evidencie, mediante maniobras de provocación, una compresión de la arteria subclavia muy localizada a la altura de la salida de la arteria vertebral. En los demás casos preferimos realizar una resección transaxilar de la primera costilla que nos permitirá, con un abordaje más estético y un único gesto quirúrgico, eliminar la pinza costoclavicular y desinsertar los músculos escalenos anterior y medio.
Los resultados de esta cirugía son muy aceptables, con un índice de satisfacción clínica del 70-80% en las distintas series publicadas21,22 y escasas complicaciones, siendo las más graves las lesiones del plexo braquial, las disfunciones del nervio frénico23 y del nervio torácico largo y, excepcionalmente, los cuadros de linforrea por lesión de los conductos torácicos. Más frecuentes son otras complicaciones menores, como pequeños neumotórax, hematomas de la herida quirúrgica o parestesias en el brazo por lesión del nervio intercostobraquial. Todas estas suelen resolverse espontáneamente.
Consideramos a estos pacientes curados cuando, tras 2años de seguimiento, permanecen asintomáticos.
Para concluir, nuestro criterio para el tratamiento quirúrgico del SET es que, ante un paciente con clínica neurológica invalidante, lesiones arteriales o TVP, debemos plantearnos la descompresión quirúrgica del desfiladero torácico, sabiendo que son predecibles unos buenos resultados y con escaso riesgo de complicaciones. No obstante, nuestra actitud será diferente dependiendo del tipo de lesión: en el SET neurológico realizamos siempre rehabilitación antes de indicar cirugía, mientras que en el SET arterial optamos por la cirugía como primera opción, y en los SET venosos con TVP realizaremos fibrinólisis, seguida de anticoagulación sistémica durante 3meses y a continuación descompresión quirúrgica. Las terapéuticas endovasculares tienen, en opinión de diversos autores, como Malliet et al.24, al menos por el momento, escasas indicaciones en esta patología.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.