Describir los resultados de la angioplastia infrapoplítea en pacientes con isquemia crítica y determinar los factores pronósticos del resultado del procedimiento.
Material y métodosEstudio retrospectivo sobre una cohorte de pacientes con isquemia crítica tratados con angioplastia infrapoplítea. Se recogieron variables sobre características demográficas, comorbilidades, presentación clínica, características arteriográficas de los vasos afectados, angiosoma afectado, descripción del procedimiento y de los resultados de la postangioplastia. Los eventos analizados fueron la supervivencia global, la supervivencia libre de amputación y la cicatrización de las lesiones tróficas.
ResultadosSe intervinieron 124 extremidades en 120 pacientes entre enero del 2011 y diciembre del 2013. El éxito técnico fue del 92%. La mediana de seguimiento fue de 12,6 meses. La supervivencia global a los 6, 12, 18 y 24 meses fue del 91,4, 89,4, 82,8 y 76,3% respectivamente. La supervivencia libre de amputación a los 12 y 24 meses fue del 88,1 y 76,3%. Un 64,3% experimentó una mejoría o cicatrización completa de las lesiones. La insuficiencia renal crónica terminal se asoció con un mayor riesgo de mortalidad (HR=11,7 95% IC 2,8-48,4). El tratamiento con estatinas se asoció con una menor mortalidad (HR=0,3, 95% IC 0,1-0,9). Los pacientes que presentaron un riesgo incrementado de amputación fueron aquellos con afectación arterial ultradistal (HR=5,4 95% IC 1,5-18,4). La revascularización directa del angiosoma se asoció con la mejoría o cicatrización completa de las heridas (HR=2,4 95% IC 1,2-4,9).
ConclusionesLa angioplastia del sector distal es una adecuada opción terapéutica para la supervivencia, el salvamento de extremidad y la cicatrización de lesiones tróficas. El tratamiento con estatinas se asocia a una menor mortalidad. La estrategia de revascularización en función del angiosoma puede ser efectiva para la curación de las heridas.
To describe the results of infra-popliteal angioplasty in patients with critical ischaemia, as well as to determine the prognostic factors of the results of the procedure.
Material and methodsA retrospective study on a patient cohort with critical ischemia treated with infra-popliteal angioplasty. Variables were collected on the demographic characteristics, comorbidities, clinical presentation, arteriography features of the affected vessels, and the affected angiosome. A description of the procedure and the post-angioplasty results were also recorded. The events analysed were, the overall survival, amputation-free survival, and the healing of trophic lesions.
ResultsA total of 124 limbs were operated on in 120 patients between January 2011 and December 2013. The technical success was 92%. The median follow-up was 12.6 months. The overall survival at 6, 12, 18, and 24 months was 91.4%, 89.4%, 82.8% and 76.3%, respectively. The amputation-free survival at 12 and 24 months was 88.1% and 76.3%, with 64.3% experiencing an improvement or complete healing of the lesions. Chronic kidney failure was associated with a higher mortality risk (HR: 11.7 95% CI 2.8-48.4). Treatment with statins was associated with a lower mortality (HR: 0.3, 95% CI 0.1-0.9). Patients with ultra-distal arterial involvement had a higher amputation risk (HR: 5.4 95% CI 1.5-18.4). Direct revascularisation of the angiosome was associated with an improvement or complete healing of the wounds (HR: 2.4 95% CI 1.2-4.9).
ConclusionsAngioplasty of the distal sector is a suitable therapeutic option for survival, limb salvage, and healing of the trophic lesions. The revascularisation strategy as regards the angiosome may be effective for the healing of the wounds.
Los objetivos terapéuticos en los pacientes con isquemia crítica pasan por el salvamento de la extremidad, incrementar la supervivencia y la cicatrización de las heridas. La cirugía de revascularización mediante un bypass a los vasos distales presenta buenos resultados a medio-largo plazo, con tasas de permeabilidad y de salvación de la extremidad del 60-80% y del 70-80% a los 5 años respectivamente1–3. No obstante, no siempre es posible, debido a la falta de material autólogo, la corta esperanza de vida de estos pacientes o la presencia de lesiones tróficas muy extensas. Esto hace que las técnicas endovasculares sean especialmente atractivas. En los últimos años el desarrollo de guías de bajo perfil y alto soporte, catéteres y balones especialmente diseñados para el sector infrapoplíteo ha propiciado un incremento en el número de procedimientos sobre este territorio4.
A diferencia de la angioplastia femoropoplítea la permeabilidad de los procedimientos endovasculares sobre los vasos tibiales y sus resultados a medio y largo plazo en cuanto a salvación de la extremidad y cicatrización de las lesiones tróficas son variables en la literatura5,6. La falta de sistematización en la clasificación de las lesiones y la heterogeneidad del tratamiento hace que tanto la efectividad real como las indicaciones de la angioplastia infrapoplítea estén todavía por definir7.
Una revascularización exitosa en algunos casos puede no ser suficiente y es necesario realizar una amputación. Por esto en la última década ha cobrado importancia el concepto del angiosoma y la revascularización del vaso dominante donde se asienta la lesión8. En la actualidad es un aspecto controvertido en el que falta una mayor evidencia.
Este estudio tiene 2 objetivos: cuantificar el éxito de la angioplastia infrapoplítea en términos de mortalidad, supervivencia libre de amputación y cicatrización de las lesiones, e identificar posibles factores pronósticos del éxito del procedimiento.
Material y métodosEn el Servicio de Cirugía Vascular del Complejo Universitario de A Coruña se realizó un estudio observacional retrospectivo sobre una base de datos mantenida de forma prospectiva sobre las angioplastias en el sector infrapoplíteo en pacientes con isquemia crítica. Se incluyeron también los fracasos de los procedimientos por incapacidad de recanalizar la lesión. La indicación del procedimiento fue el dolor de reposo o las lesiones tróficas en pacientes con estenosis u oclusión de alguno de los vasos tibiales. Los procedimientos se realizaron bajo anestesia local mediante punción percutánea anterrógrada ipsilateral. De forma sistemática se utilizó un introductor de 6 French en la arteria femoral común. Se utilizó de forma preferencial para cruzar las lesiones infrapoplíteas una guía de 0,014 (Glidewire Advantage™, Terumo, Europe N.V.), soportada en un catéter larga de 4 French. Se realizó una angioplastia simple con balones pequeños de bajo perfil (Coyote™, Boston Scientific, EE. UU.; Armada 14 PTA Catheter, Abbott Vascular, EE. UU. y Advance® 14LP Low Profile PTA Balloon Dilatation Catheter, Cook Medical, EE. UU.) con inflados de 8-12atm durante unos 2-3 minutos. El tamaño de los balones se eligieron con base en el tamaño de la arteria y la longitud de la lesión. En caso de realizar concomitantemente un procedimiento endovascular a nivel más proximal, para cruzar la lesiones a nivel de la arteria femoral superficial o poplítea se utilizó una guía de 0,035¿ (Glidewire Advantage™, Terumo, Europe N.V.) Los balones empleados fueron: Armada 35 PTA Catheter, Abbott Vascular, EE. UU. y en caso de utilizarse un stent: Absolute Pro Vascular Self-Expanding Stent System, Abbott Vascular, EE. UU. Antes de proceder a la angioplastia se administraron 5.000UI de heparina de forma habitual vía intraarterial. Al final del procedimiento la hemostasia se consiguió mediante compresión local o cierre percutáneo con Angio-Seal™ (ST. Jude Medical Inc., St. Paul, Minesotta, EE. UU.). Un solo caso fue cirugía híbrida de bypass femoro-poplíteo con vena safena interna ipsilateral más angioplastia de troncos distales. Todos los pacientes firmaron un consentimiento informado.
Se recogieron variables demográficas, factores de riesgo cardiovascular (diabetes mellitus, hipertensión, dislipemia, cardiopatía isquémica, tabaquismo, enfermedad pulmonar obstructiva crónica, insuficiencia cardíaca congestiva, insuficiencia renal crónica y enfermedad cerebrovascular), estadio clínico según la clasificación de Rutherford9, el estado ambulatorio (independiente, ayuda para deambulación e incapacidad para la deambulación), el antecedente de un procedimiento previo (angioplastia, bypass in-situ y/o amputación menor) y el motivo de la indicación de angioplastia (mala salida distal, ausencia de un conducto venoso adecuado, comorbilidades asociadas o la presencia de una herida con potencial riesgo de infección). A través de la arteriografía diagnóstica se recogieron el número de vasos afectados, la salida distal, el tipo de lesión (estenosis u oclusión) y la presencia de afectación arterial ultradistal (definida como la presencia de lesiones en arterias maleolares, plantares, pedia, y/o arco plantar).
Las variables relativas a la intervención fueron: éxito técnico (definido como la recanalización exitosa del vaso y/o una estenosis residual menor del 30%), el número de vasos recanalizados, la revascularización de lesiones proximales (arteria femoral y/o poplítea), la revascularización de la arteria responsable del angiosoma donde se asienta la lesión y las complicaciones del procedimiento. La reintervención fue definida como la realización de un segundo procedimiento de angioplastia o bypass distal en la misma arteria.
Los eventos finales del estudio fueron la supervivencia global, la supervivencia libre de amputación y la mejoría o curación completa de las lesiones tróficas. Todos los pacientes fueron seguidos en consultas externas al mes, 3, 6 y 12 meses el primer año y luego cada 6 meses si fue necesario.
El análisis se realizó por extremidad e intención de tratar. Las variables continuas se describieron mediante medias, desviaciones típicas, medianas, mínimos y máximos. Las variables categóricas mediante frecuencias absolutas y relativas. Se usó un estadístico de Kaplan-Meier para estimar la curva de supervivencia así como las tasas de amputación, amputación/muerte y muerte en el estudio. Se realizó un análisis de supervivencia mediante una regresión de Cox. Se consideró significativa una p<0,05. Para el análisis estadístico se utilizó SPSS para Windows versión 19.0 (SPPS Inc., Chicago, IL, EE. UU.).
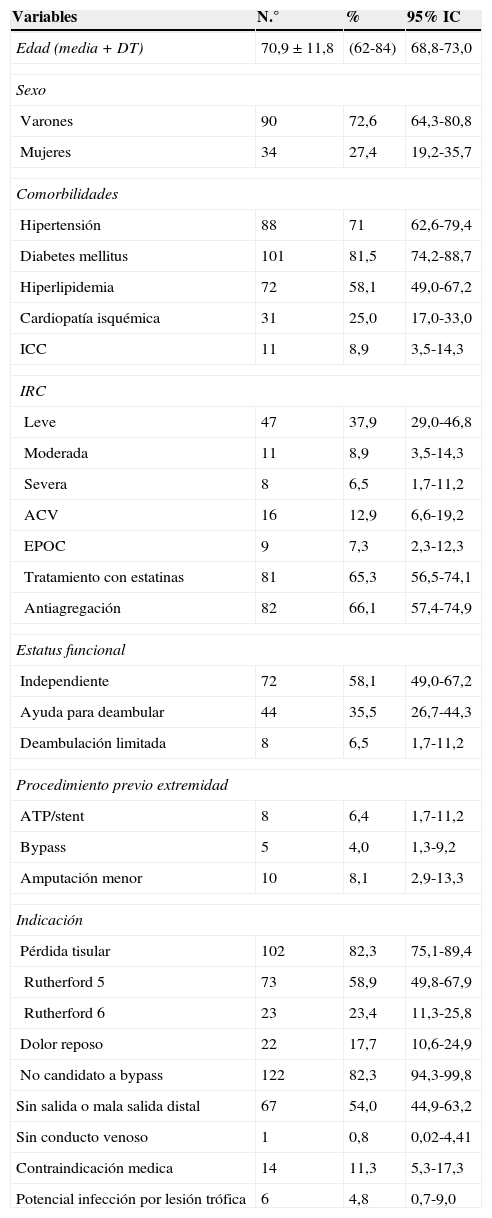
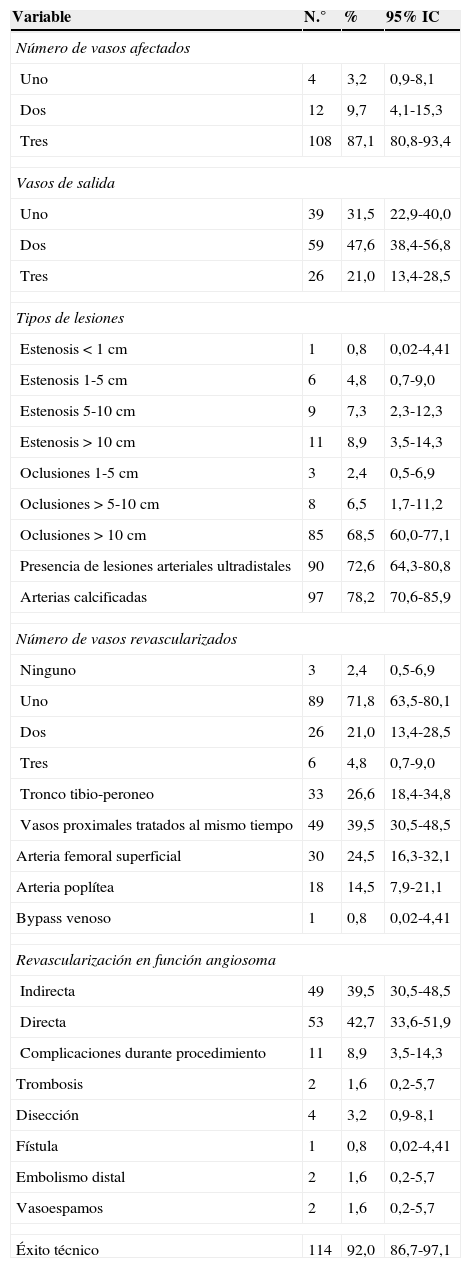
ResultadosSe intervinieron 124 extremidades en 120 pacientes en el período comprendido entre enero del 2011 y diciembre del 2013. De la cohorte, 90 pacientes fueron varones (72,6%). La edad media fue de 70,9 años (rango 62-84 años). La media de seguimiento fue de 12,6 meses (rango 0-35 meses). Las características demográficas, las comorbilidades e indicaciones para la angioplastia se muestran en la tabla 1. Las características angiográficas de las lesiones, el motivo de la indicación y las variables relativas al procedimiento se muestran en la tabla 2.
Características demográficas, comorbilidades, indicaciones PTA y otras variables de base
| Variables | N.° | % | 95% IC |
|---|---|---|---|
| Edad (media+DT) | 70,9±11,8 | (62-84) | 68,8-73,0 |
| Sexo | |||
| Varones | 90 | 72,6 | 64,3-80,8 |
| Mujeres | 34 | 27,4 | 19,2-35,7 |
| Comorbilidades | |||
| Hipertensión | 88 | 71 | 62,6-79,4 |
| Diabetes mellitus | 101 | 81,5 | 74,2-88,7 |
| Hiperlipidemia | 72 | 58,1 | 49,0-67,2 |
| Cardiopatía isquémica | 31 | 25,0 | 17,0-33,0 |
| ICC | 11 | 8,9 | 3,5-14,3 |
| IRC | |||
| Leve | 47 | 37,9 | 29,0-46,8 |
| Moderada | 11 | 8,9 | 3,5-14,3 |
| Severa | 8 | 6,5 | 1,7-11,2 |
| ACV | 16 | 12,9 | 6,6-19,2 |
| EPOC | 9 | 7,3 | 2,3-12,3 |
| Tratamiento con estatinas | 81 | 65,3 | 56,5-74,1 |
| Antiagregación | 82 | 66,1 | 57,4-74,9 |
| Estatus funcional | |||
| Independiente | 72 | 58,1 | 49,0-67,2 |
| Ayuda para deambular | 44 | 35,5 | 26,7-44,3 |
| Deambulación limitada | 8 | 6,5 | 1,7-11,2 |
| Procedimiento previo extremidad | |||
| ATP/stent | 8 | 6,4 | 1,7-11,2 |
| Bypass | 5 | 4,0 | 1,3-9,2 |
| Amputación menor | 10 | 8,1 | 2,9-13,3 |
| Indicación | |||
| Pérdida tisular | 102 | 82,3 | 75,1-89,4 |
| Rutherford 5 | 73 | 58,9 | 49,8-67,9 |
| Rutherford 6 | 23 | 23,4 | 11,3-25,8 |
| Dolor reposo | 22 | 17,7 | 10,6-24,9 |
| No candidato a bypass | 122 | 82,3 | 94,3-99,8 |
| Sin salida o mala salida distal | 67 | 54,0 | 44,9-63,2 |
| Sin conducto venoso | 1 | 0,8 | 0,02-4,41 |
| Contraindicación medica | 14 | 11,3 | 5,3-17,3 |
| Potencial infección por lesión trófica | 6 | 4,8 | 0,7-9,0 |
Detalles del procedimiento
| Variable | N.° | % | 95% IC |
|---|---|---|---|
| Número de vasos afectados | |||
| Uno | 4 | 3,2 | 0,9-8,1 |
| Dos | 12 | 9,7 | 4,1-15,3 |
| Tres | 108 | 87,1 | 80,8-93,4 |
| Vasos de salida | |||
| Uno | 39 | 31,5 | 22,9-40,0 |
| Dos | 59 | 47,6 | 38,4-56,8 |
| Tres | 26 | 21,0 | 13,4-28,5 |
| Tipos de lesiones | |||
| Estenosis<1cm | 1 | 0,8 | 0,02-4,41 |
| Estenosis 1-5cm | 6 | 4,8 | 0,7-9,0 |
| Estenosis 5-10cm | 9 | 7,3 | 2,3-12,3 |
| Estenosis >10cm | 11 | 8,9 | 3,5-14,3 |
| Oclusiones 1-5cm | 3 | 2,4 | 0,5-6,9 |
| Oclusiones >5-10cm | 8 | 6,5 | 1,7-11,2 |
| Oclusiones >10cm | 85 | 68,5 | 60,0-77,1 |
| Presencia de lesiones arteriales ultradistales | 90 | 72,6 | 64,3-80,8 |
| Arterias calcificadas | 97 | 78,2 | 70,6-85,9 |
| Número de vasos revascularizados | |||
| Ninguno | 3 | 2,4 | 0,5-6,9 |
| Uno | 89 | 71,8 | 63,5-80,1 |
| Dos | 26 | 21,0 | 13,4-28,5 |
| Tres | 6 | 4,8 | 0,7-9,0 |
| Tronco tibio-peroneo | 33 | 26,6 | 18,4-34,8 |
| Vasos proximales tratados al mismo tiempo | 49 | 39,5 | 30,5-48,5 |
| Arteria femoral superficial | 30 | 24,5 | 16,3-32,1 |
| Arteria poplítea | 18 | 14,5 | 7,9-21,1 |
| Bypass venoso | 1 | 0,8 | 0,02-4,41 |
| Revascularización en función angiosoma | |||
| Indirecta | 49 | 39,5 | 30,5-48,5 |
| Directa | 53 | 42,7 | 33,6-51,9 |
| Complicaciones durante procedimiento | 11 | 8,9 | 3,5-14,3 |
| Trombosis | 2 | 1,6 | 0,2-5,7 |
| Disección | 4 | 3,2 | 0,9-8,1 |
| Fístula | 1 | 0,8 | 0,02-4,41 |
| Embolismo distal | 2 | 1,6 | 0,2-5,7 |
| Vasoespamos | 2 | 1,6 | 0,2-5,7 |
| Éxito técnico | 114 | 92,0 | 86,7-97,1 |
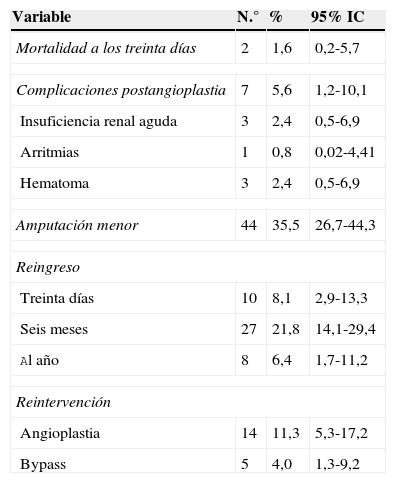
La mortalidad quirúrgica (<30 días) fue de 1,6% (2/120). La tasa de reingreso al mes, 6 y 12 meses fue del 8,1, 29,9 y 36,3% respectivamente. Los resultados después del procedimiento se muestran en la tabla 3.
Resultados postangioplastia
| Variable | N.° | % | 95% IC |
|---|---|---|---|
| Mortalidad a los treinta días | 2 | 1,6 | 0,2-5,7 |
| Complicaciones postangioplastia | 7 | 5,6 | 1,2-10,1 |
| Insuficiencia renal aguda | 3 | 2,4 | 0,5-6,9 |
| Arritmias | 1 | 0,8 | 0,02-4,41 |
| Hematoma | 3 | 2,4 | 0,5-6,9 |
| Amputación menor | 44 | 35,5 | 26,7-44,3 |
| Reingreso | |||
| Treinta días | 10 | 8,1 | 2,9-13,3 |
| Seis meses | 27 | 21,8 | 14,1-29,4 |
| Al año | 8 | 6,4 | 1,7-11,2 |
| Reintervención | |||
| Angioplastia | 14 | 11,3 | 5,3-17,2 |
| Bypass | 5 | 4,0 | 1,3-9,2 |
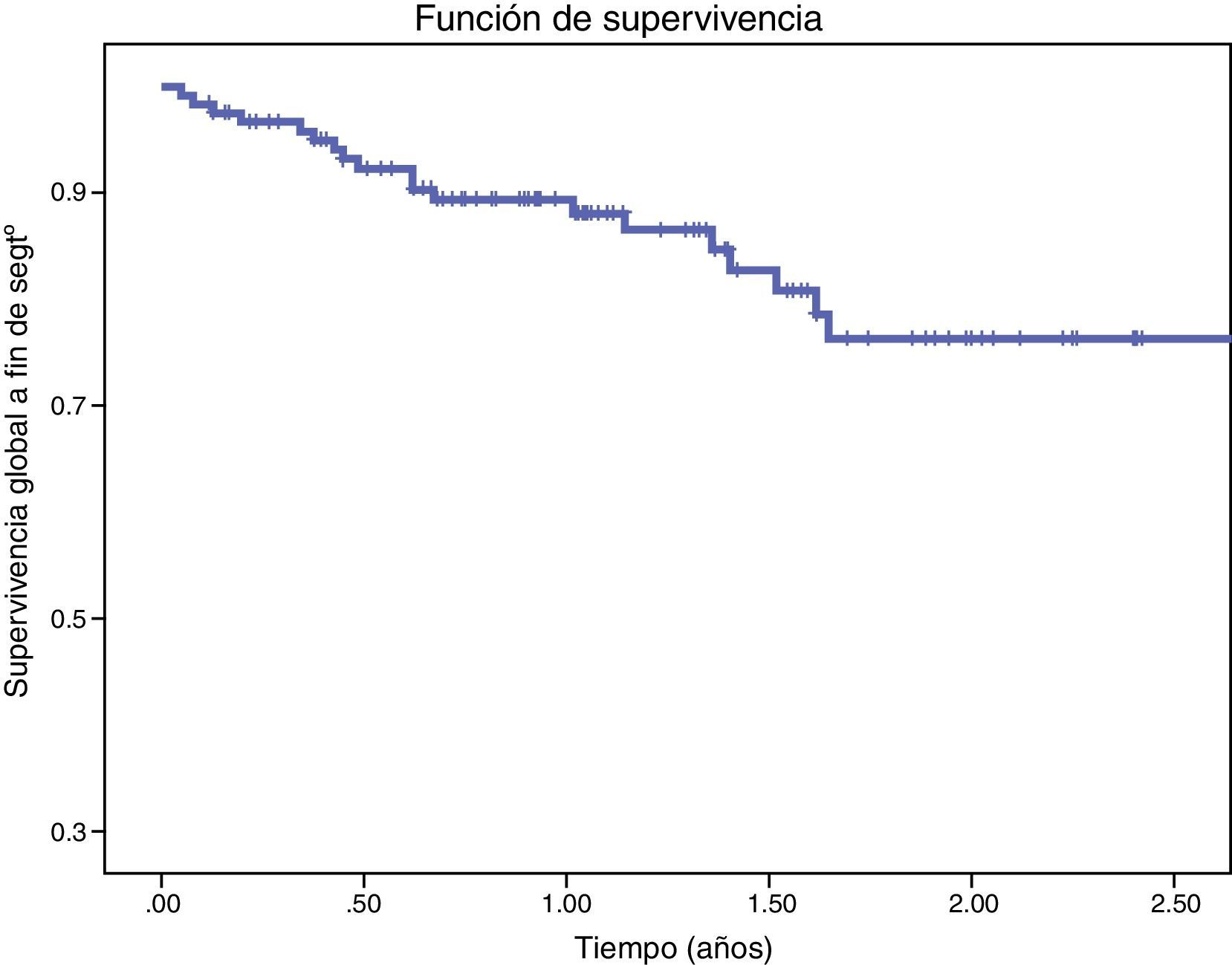
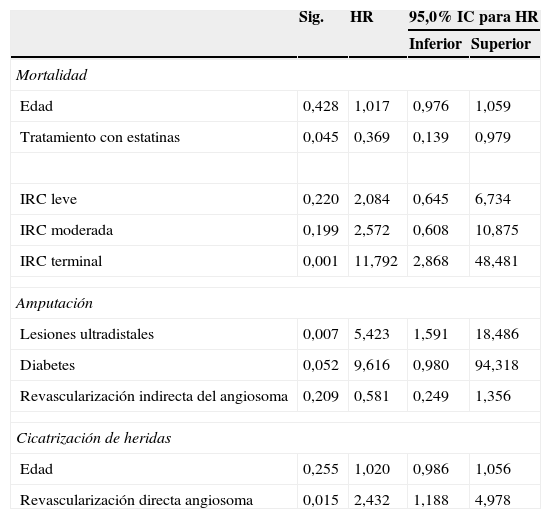
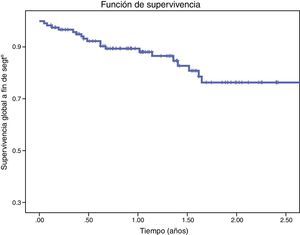
La supervivencia a los 6, 12, 18 y 24 meses fue del 91,4, 89,4, 82,8 y 76,3% respectivamente, con una mediana de supervivencia de 2,5 años (fig. 1). En el análisis multivariante el único predictor independiente de mortalidad fue la (IRCT) (HR=11,7 95% IC: 2,86-48,48, p=0,01). El tratamiento con estatinas perioperatorio fue un factor protector (HR=0,3, 95% IC 0,13-0,09, p<0,05) (tabla 4).
Modelo de regresión de Cox para las variables que se asocian a mortalidad, amputación y cicatrización de heridas
| Sig. | HR | 95,0% IC para HR | ||
|---|---|---|---|---|
| Inferior | Superior | |||
| Mortalidad | ||||
| Edad | 0,428 | 1,017 | 0,976 | 1,059 |
| Tratamiento con estatinas | 0,045 | 0,369 | 0,139 | 0,979 |
| IRC leve | 0,220 | 2,084 | 0,645 | 6,734 |
| IRC moderada | 0,199 | 2,572 | 0,608 | 10,875 |
| IRC terminal | 0,001 | 11,792 | 2,868 | 48,481 |
| Amputación | ||||
| Lesiones ultradistales | 0,007 | 5,423 | 1,591 | 18,486 |
| Diabetes | 0,052 | 9,616 | 0,980 | 94,318 |
| Revascularización indirecta del angiosoma | 0,209 | 0,581 | 0,249 | 1,356 |
| Cicatrización de heridas | ||||
| Edad | 0,255 | 1,020 | 0,986 | 1,056 |
| Revascularización directa angiosoma | 0,015 | 2,432 | 1,188 | 4,978 |
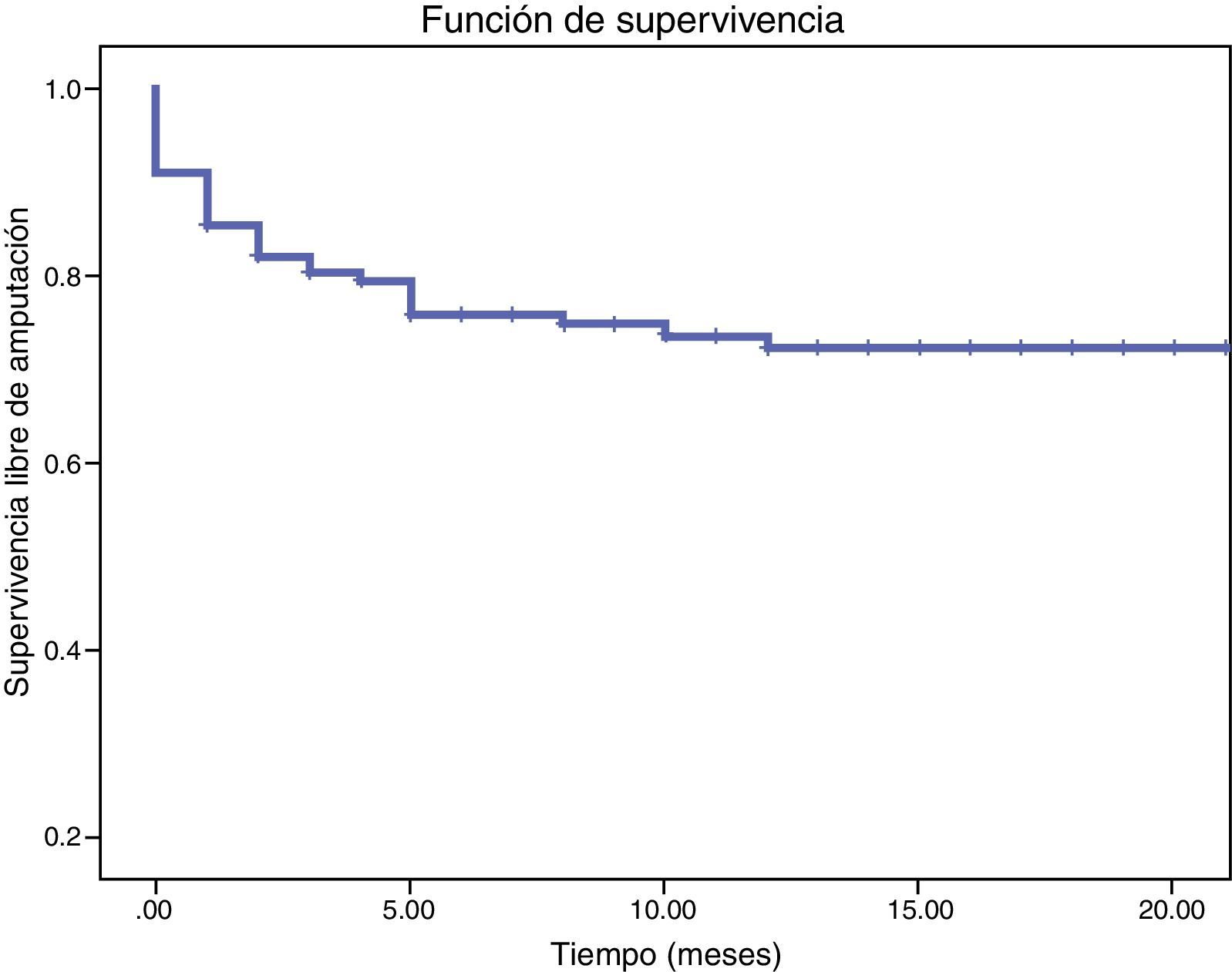
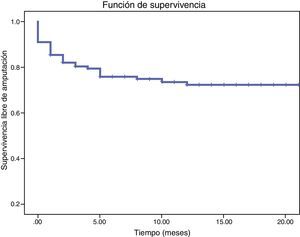
El 12 y 23,7% de los pacientes sufrieron una amputación mayor o fallecieron a los 12 y 24 meses del seguimiento (fig. 2). La tasa de amputación al mes, 3, 6 y 12 meses del procedimiento fue del 9,0, 21,1, 26,5 y 29% respectivamente. De las amputaciones precoces (<30 días), el 54,5% (6/11) fueron casos en los que no se pudo recanalizar ningún vaso. Al realizar el análisis multivariante el predictor de mayor riesgo de amputación fue la presencia de lesiones arteriales ultradistales (HR=5,4 95% IC 1,5-18,4, p=0,007) (tabla 4).
De los pacientes libres de amputación, el 64,3% presentaron mejoría o cicatrización completa de las heridas y el 35,7% estabilización de las lesiones sin curación completa. La mejoría o cicatrización de heridas a los 3, 6, 12 y 18 meses se produjo en el 23,6, 39, 79 y 92% respectivamente. La media hasta la curación completa de las lesiones fue de 8 meses. La única variable que se asoció de forma independiente con la cicatrización de las heridas fue la revascularización directa del angiosoma (HR=2,4 95% IC 1,2-4,9, p=0,015) (tabla 4).
DiscusiónLa cirugía revascularizadora mediante un bypass venoso a los troncos distales presenta buenas tasas de permeabilidad2,10. No obstante, es un procedimiento invasivo en un grupo de pacientes con elevada comorbilidad. La evolución de las técnicas endovasculares en la última década ha hecho que muchos autores opten por la angioplastia como primera opción terapéutica11.
Nuestro estudio muestra una tasa de mortalidad perioperatoria de 1,6%. Lo et al.12, en un análisis de 413 pacientes, han descrito una tasa mortalidad del 6% en este tipo de procedimientos, siendo el único predictor de mortalidad la edad avanzada. Vogel et al.13, al analizar una serie de 13.258 pacientes, observaron una mortalidad a los 30 días del 6,7%, siendo los grupos de mayor riesgo los pacientes con más de 85 años y lesiones tisulares extensas. Esta diferencia se puede deber a que nuestra cohorte de pacientes es sensiblemente más joven.
La IRCT es un factor predictor conocido de mortalidad en estos procedimientos. Algunos autores han publicado mayores tasas de mortalidad en pacientes con IRCT o niveles de creatinina >2,0mg/dl (HR=1,71)12. Conrad et al.14, en un análisis de 155 angioplastias infrapoplíteas, determinaron que la IRCT es un predictor independiente de mortalidad (RR: 1,58). Otros autores han descrito a la insuficiencia cardíaca congestiva y la IRCT como predictores de mortalidad tras un procedimiento endovascular distal13.
En nuestro estudio el tratamiento con estatinas tiene un efecto protector respecto a la mortalidad (HR=0,3). Otros autores como Aiello et al.15, en un análisis de 646 pacientes sometidos a un procedimiento endovascular por isquemia crítica, han señalado que la terapia con estatinas se asocia con mejores resultados en cuanto a supervivencia, permeabilidad primaria, permeabilidad secundaria y salvamento de la extremidad. Westin et al.16, en un análisis de 380 pacientes, han descrito que el uso de estatinas se asocia a una menor mortalidad (HR=0,49), menor número de eventos cardiovasculares mayores (HR=0,53), e incremento de la supervivencia libre de amputación (HR=0,53).
En nuestra serie la presencia de afectación arterial ultradistal se asocia con un mayor riesgo de amputación (HR=5,4). La afectación de las arterias inframaleolares o ultradistales refleja una enfermedad arterial periférica más extensa y severa. Kudo et al.17 han descrito a la afectación arterial ultradistal y a la diabetes mellitus como factores predictores de amputación mayor en estos casos. Esto es debido al patrón típico de enfermedad arterial multisegmentaria con afectación del arco plantar que presentan estos pacientes18,19.
En este estudio la revascularización directa del angiosoma afectado mostró una relación estadísticamente significativa con la cicatrización de las heridas (HR=2,4). El argumento central de este enfoque es que el establecimiento de flujo arterial directo a una región isquémica proporcionará la mejor oportunidad para la curación de las heridas20. Neville et al.8 compararon los resultados de la revascularización directa e indirecta del angiosoma, observando que la revascularización directa se asocia con una tasa mayor de curación completa de las heridas y salvamento de la extremidad. Asimismo, Varela et al.21, en una cohorte mixta de procedimientos abiertos y endovasculares, han señalado a la revascularización directa del angiosoma como un factor determinante para la curación de las lesiones tróficas. Otros autores22 concluyen que la revascularización directa del angiosoma reduce el tiempo de cicatrización de las lesiones respecto a la revascularización indirecta. Por tanto la revascularización del vaso correspondiente al angiosoma afectado debe ser un factor a tener en cuenta cuando se planifica una intervención en este tipo de pacientes.
El presente estudio tiene varias limitaciones, como su naturaleza retrospectiva y el empleo exclusivo de balones simples no liberadores de fármacos. El desarrollo de balones y/o stents liberadores de fármacos son herramientas que pueden ofrecer mejores resultados en el sector infrapoplíteo23. Actualmente, no existe evidencia suficiente que respalde el impacto global de esta técnica en términos de permeabilidad, salvamento de la extremidad, cicatrización de heridas y calidad de vida24. Finalmente otra de las limitaciones de esta técnica son los criterios de seguimiento de los pacientes. No hemos encontrado en la literatura un protocolo unánime de control posterior al procedimiento. El estudio hemodinámico con presiones segmentarias e índices están limitados por la frecuente calcificación de los troncos distales25. El seguimiento mediante eco-Doppler en el sector infrapoplíteo tiene una baja sensibilidad26. Por lo tanto, el seguimiento clínico es el más habitual si el paciente evoluciona favorablemente. No hay que olvidar que en muchos casos esta es una cirugía de recurso cuyo objetivo es la cicatrización de las lesiones, por tanto, el evento a estudio más relevante es el salvamento de la extremidad y no la permeabilidad.
ConclusionesEl tratamiento endovascular del sector distal ofrece resultados aceptables en términos de supervivencia, salvamento de la extremidad y cicatrización de las lesiones tróficas. El tratamiento perioperatorio con estatinas se asocia con menor mortalidad del procedimiento. La revascularización de la arteria responsable del angiosoma afectado se relaciona con una mayor tasa de curación de las lesiones tróficas. Se necesitan futuros estudios con mayor número de pacientes que confirmen nuestros hallazgos.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Al Dr. Rial Horcajo Rodrigo; MD. Aramendi Arietaaraunabeña Claudia y a toda la organización del 1.° curso «Cómo escribir y publicar un artículo científico» por sus aportaciones.