En los países desarrollados 7 de cada 10 amputaciones que se realizan son por causa de la diabetes. Según diferentes estudios entre el 49 y el 85% de problemas en los pies podrían evitarse si se tomaran las medidas adecuadas de prevención. La clave del éxito está en identificar a los pacientes de riesgo y en una mayor formación de los profesionales sanitarios y de los propios pacientes. La Organización Mundial de la Salud recomienda que todos los integrantes del equipo de atención diabetológica tengan la formación básica para la prevención de lesiones en el pie. Uno de los profesionales clave para desempeñar esta función es el profesional de la podología. Sin embargo, en la actualidad hay escasos podólogos con habilidades y conocimientos específicos en pie diabético debido a la inexistencia de formación reglada y de pocos equipos especializados para ofrecer formación práctica.El objetivo de la presente revisión es definir el papel del podólogo en la prevención y tratamiento del píe diabético.
In developed countries, seven out of ten amputations performed are due to diabetes. According to different studies between 49% and 85% of foot problems could be avoided if adequate preventive measures were taken. The key to success is to identify patients at risk and increased training of health professionals and patients themselves. The World Health Organization recommends that all members of the diabetes care team have the basic training to prevent foot lesions. Chiropody is very important in this case. However, at present there are few chiropodists with skills and expertise in diabetic foot due to the lack of formal education and with few specialised teams to provide practical training.
The aim of this review is to define the role of the chiropodist in the prevention and treatment of diabetic foot.
La podología es una rama de la medicina que tiene por objeto el estudio, diagnóstico y tratamiento de las enfermedades y alteraciones que afectan al pie. El podólogo es un graduado universitario que obtiene su titulación tras 4 años de estudios teóricos y prácticos en las ramas de la anatomía y fisiología humanas, biomecánica del miembro inferior, radiología, farmacología y cirugía. En la práctica podológica moderna, el podólogo además de velar y mejorar la integridad del pie y prevenir deformidades, aplica técnicas de cirugía menor y confecciona los útiles ortopédicos (como los soportes plantares, férulas u ortesis) más adecuados en cada situación.
En España, hace unos 30 años, la podología era una especialidad de la enfermería, pero debido a la necesidad de especialización, a mediados de los años 80 se convirtió en carrera independiente.
Para conocer el papel del profesional de la podología con respecto al pie diabético hay que buscar el punto de partida en la declaración de Saint Vincent de octubre de 19891, cuando representantes de distintas administraciones gubernamentales de salud, organizaciones de pacientes de toda Europa y expertos en diabetes se reunieron en Aosta (Italia) bajo los auspicios de la Organización Mundial de la Salud y la International Diabetes Federation con la finalidad de analizar la situación de la diabetes mellitus en Europa. En ese encuentro se elaboró un documento en donde se dictaron unas recomendaciones dirigidas a proporcionar a los pacientes los cuidados necesarios para mantener una buena calidad de vida. Los objetivos de la declaración de Saint Vincent respecto al pie diabético eran: prevenir la aparición de la úlcera neuropática, retrasar la progresión de la enfermedad vascular isquémica y disminuir al máximo posible el número de amputaciones. Para lograr estos objetivos, la clave estaba en organizar un programa de cribado destinado a identificar a todos los pacientes con riesgo de desarrollar una úlcera en el pie, capacitar a todos los profesionales que realizan atención diabetológica a reconocer los rasgos de los pies neuropáticos y/o isquémicos, y la formación de equipos multidisciplinares. Estas unidades de pie diabético (UPD) deberían estar constituidas, como mínimo, por un médico endocrinólogo, un profesional de enfermería especializado y un podólogo. Por otra parte, a través de la UPD, los pacientes deberían tener fácil acceso al cirujano vascular, radiólogo intervencionista vascular, cirujano ortopédico y al técnico en ortopedia para la elaboración de prótesis1.
En España, a finales del año 1991 hubo 2 hospitales (Santa Creu i Sant Pau de Barcelona y la Mutua de Terrassa) que siguieron las recomendaciones surgidas de la declaración de Saint Vincent e incorporaron la figura del podólogo dentro de los servicios de Endocrinología. El objetivo, en un principio, era realizar una función exclusivamente preventiva, pero con el paso del tiempo se convirtieron en unas consultas cuya función principal era el tratamiento de lesiones ya establecidas. Al cabo de unos años, diversos hospitales y equipos de atención especializada, como es el caso del Hospital Morales Meseguer, la Universidad Complutense Madrid, el Hospital Virgen de la Paloma o la corporación sanitaria Parc Taulí, entre otros implantaron UPD. En algunos casos el papel del podólogo lo asumieron otros profesionales no formados específicamente para ello. Aún hoy en día en muchas UPD no se contempla la figura del podólogo.
Según constata un estudio realizado en el 2011 por la Sociedad Española de Diabetes2, en aquel momento existían en España 34 UPD, con estructuras y funcionamiento diferentes. Su ubicación era tanto en hospitales como en centros de atención primaria o especializada y el número de profesionales distintos que las integraban era de 6,3±2,7, siendo las especialidades más representadas la endocrinología/diabetología (85,6%), la cirugía vascular (73%) y la enfermería (70,6%). En 3 (8,8%) no había ningún miembro del área de cirugía o podología adscrito y solo 20 (58%) tenían cirujano vascular y podólogo. También se destaca en el informe que solo a 9 de estas 34 UPD se las podía considerar de excelencia al poseer un equipo multidisciplinar al completo e instalaciones adecuadas para el diagnóstico y tratamiento). El liderazgo de estas UPD lo ejercía en la mayoría de grupos el endocrinólogo, el podólogo o ambos.
Hay que destacar que la podología no está incluida en las prestaciones del sistema público de salud, lo que unido a la escasez de oferta de formación específica en pie diabético dificulta el acceso de estos profesionales a la especialización en pie diabético.
La podología ante el reto de la atención moderna al pie diabéticoEl profesional de la podología puede actuar en la atención al pie diabético en 2 ámbitos claramente diferenciados. A nivel de la atención primaria su función será más de cuidados del pie, prevención de deformidades y úlceras y tratamiento de lesiones no complicadas. En el ámbito hospitalario, formando parte de una UPD, en donde deberá tratar pacientes con lesiones complicadas siguiendo protocolos de abordaje multidisciplinar.
Habitualmente se habla de pies diabéticos y no todos los pacientes tienen el mismo riesgo para desarrollar lesiones en los pies. Por ello, es muy importante identificar a aquellos pacientes que tienen un mayor riesgo de sufrir lesiones. Hay que destacar que esta valoración debe ser dinámica adaptándose a la propia evolución de la diabetes que con el tiempo puede producir la aparición de complicaciones. En la tabla 1 se detallan las características que el International Working Group on the Diabetic Foot3 (IWGDF) definió como de riesgo de desarrollar úlceras.
Características de riesgo según el International Working Group on the Diabetic Foot3 (IWGDF)
| - Antecedentes de úlcera en los pies o amputación |
| - Síntomas de neuropatía y/o vasculopatía |
| - Signos de neuropatía y/o de enfermedad vascular |
| - Trastornos ortopédicos del pie |
| - Zonas de máxima presión plantar con hiperqueratosis |
| - Disminución de la agudeza visual |
| - Dificultad para la movilidad, especialmente en la flexión de la columna vertebral |
| - Larga evolución de la diabetes (>10 años) |
| - Insuficiencia renal |
| - Factores personales y sociales (edad avanzada, aislamiento social, problemas socioeconómicos) |
El profesional de la podología en el ámbito de atención primaria (fase de prevención), además de la actividad podológica habitual, deberá identificar a los pacientes de riesgo. Para ello les proporcionará la educación específica para su autocuidado y asesoramiento del tipo de calzado y realizará los cuidados propios de lesiones como son las hiperqueratosis, las onicopatías y las deformidades. Mediante el estudio biomecánico podrá diseñar y confeccionar soportes plantares de descarga o plantillas de corrección de alteraciones de la marcha. Las lesiones tempranas las tratará con ortesis de silicona de protección y aplicación de descargas provisionales. Por último, tratará las úlceras cuando aparezcan5. Es fundamental que el podólogo mantenga contacto fluido con los profesionales del equipo multidisciplinar de pie diabético de referencia.
No todos los pacientes diabéticos con una úlcera en el pie son tributarios de ser asistidos en los equipos multidisciplinares de pie diabético. Se deberán remitir a la UPD aquellos que presentan una úlcera de carácter neuropático con signos de infección (celulitis u osteítis), sospecha de neuroartropatía de de Charcot y en general todas las úlceras persistentes que no mejoran a pesar de recibir el tratamiento adecuado para su valoración.
No deberán ser remitidos a los equipos multidisciplinares de pie diabético los pacientes con úlceras por presión, úlceras con isquemia arterial confirmada, úlceras venosas o cualquier úlcera de etiología diferente a la diabetes, aunque esté situada en el pie.
En caso que el paciente presente signos de septicemia, como fiebre o escalofríos o signos de extensión de la infección en la extremidad, gangrena o sospecha de isquemia crítica, deberá ser remitido al servicio de urgencias para una rápida valoración.
El profesional de la podología integrado en un equipo multidisciplinar deberá jugar un papel perceptible en el equipo multidisciplinar, recibiendo a todos los pacientes con pie diabético. De forma paralela, es muy importante que en cada caso se evalúe el estado general del paciente, el control de su diabetes y las complicaciones asociadas por parte del endocrinólogo en una evaluación conjunta. Al ser pacientes complejos y con morbilidades asociadas con frecuencia, debe asegurarse la máxima atención a la diabetes en su conjunto, no solo la afectación podal.
A todo paciente que acude a la UPD se le realizará la historia clínica centrada en la diabetes, alergias, hábitos tóxicos, antecedentes de úlceras o amputación, clínica de vasculopatía o polineuropatía. Se realizará el cribado básico de complicaciones (palpación de pulsos y valoración de las sensibilidades palestésica, barestésica y dolorosa), para determinar si tiene un patrón más vascular o más neuropático. En úlceras con un claro patrón vascular (según el índice tobillo/brazo) se solicitará la colaboración del cirujano vascular o se le remitirá al paciente a su consulta.
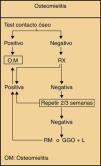
En úlceras con un carácter más neuropático, el podólogo seguirá un protocolo establecido4 que se expone en la figura 1. En la valoración inicial se debe realizar la prueba de contacto óseo, una maniobra sencilla con hasta un 95% de valor predictivo positivo, que consiste en introducir un objeto metálico con la punta roma en el fondo de la úlcera considerándose positiva si se aprecia que alcanza el hueso (fig. 2). Si el caso lo requiere se extraerán muestras para el cultivo microbiológico y se solicitarán exploraciones radiológicas.
Algoritmo de evaluación y tratamiento del pie diabético4.
Diagnóstico de osteomielitis3.
En las úlceras neuropáticas, por la afectación de una articulación o por una amputación previa, un desequilibrio del pie puede ocasionar la distribución defectuosa de las cargas a nivel de otras articulaciones. En estos casos se deberá aplicar algún tipo de descarga (fieltro adhesivo o descargas en forma de bota con vendas de fibra de vidrio)5 para redistribuir la presión. El estudio del comportamiento del pie se puede efectuar con la ayuda de un baropodómetro o mediante el análisis visual de la marcha.
Cuando una úlcera superficial no evoluciona correctamente y alcanza al hueso o se produce un absceso se debe realizar desbridamiento y legrado de los secuestros óseos. Estas técnicas, cuando se limitan al antepié, pueden llevarse a cabo de forma ambulatoria o con estancias hospitalarias no superiores a las 24 horas y para su realización colaboran de forma activa el podólogo y el cirujano plástico o vascular. Estos pequeños gestos quirúrgicos son muy eficaces y el seguimiento se puede realizar en el hospital de día o en las unidades de hospitalización a domicilio.
Una vez resuelto el problema no hay que olvidar los cuidados propios del pie neuropático8 y realizar un nuevo estudio dinámico de presiones para evaluar la situación e indicar, si procede, la confección tanto del soporte plantar como del tipo de calzado.
En ocasiones, tras el legrado o la osteotomía de la cabeza de los huesos del metatarso y una vez que la infección ya ha remitido y la úlcera se ha curado, puede detectarse una transferencia y una nueva zona de presión. En estos casos el cirujano ortopédico deberá valorar las posibilidades de tratamiento quirúrgico.
Otra parcela de la actividad del podólogo es la prescripción de determinados fármacos, habitualmente antibióticos y productos tópicos, así como las curas y seguimiento de las úlceras. En cuanto a la prescripción farmacológica, hay que señalar que el profesional de la podología está facultado para prescribir fármacos, como establece la ley 28/2009, de 30 de diciembre: «La receta médica, pública o privada, y la orden de dispensación hospitalaria son los documentos que aseguran la instauración de un tratamiento con medicamentos por instrucción de un médico, un odontólogo o un podólogo, en el ámbito de sus competencias respectivas, únicos profesionales con facultad para recetar medicamentos sujetos a prescripción médica». Sin embargo, en el momento actual no existen las recetas oficiales del sistema nacional de salud para la prescripción por parte del podólogo.
Los pacientes con pie diabético habitualmente padecen múltiples comorbilidades y en el tratamiento de las úlceras se precisa la contribución de otros profesionales médicos como el especialista de enfermedades infecciosas para la interpretación de los cultivos microbiológicos y la prescripción de antibióticos, del endocrinólogo para el manejo global del paciente u otros especialistas según el caso. Dentro de la UPD una de las funciones del podólogo en el equipo multidisciplinar es la conexión con las especialidades médicas implicadas.
Dificultades actualesEl profesional de la podología especializado en pie diabético es una pieza importante en el manejo del pie diabético.
El problema es la falta de competencias profesionales junto a la dificultad para recibir formación específica, debido a la inexistencia de estudios reglados que le capaciten en un campo tan importante y a la vez olvidado como es la atención del pie diabético. Hoy en día cuando un centro sanitario decide formar una UPD la incorporación del podólogo puede ser difícil debido a que esta figura no está contemplada en el sistema nacional de salud y además hay muy pocos profesionales con formación y experiencia.
En el manejo del pie diabético disponer de profesionales con formación específica y cierto grado de experiencia es fundamental para el buen funcionamiento y eficacia de los equipos multidisciplinares.
ConclusionesEl podólogo es un graduado universitario cuyas actividades están dirigidas al diagnóstico y tratamiento de las afecciones y deformidades de los pies, mediante las técnicas terapéuticas propias de su disciplina. Su contribución es muy importante tanto en la prevención como en el tratamiento de la úlcera en el pie del paciente diabético. En el ámbito de la asistencia primaria su función será más preventiva, mientras que en los equipos multidisciplinares deberá contribuir en la resolución de los procesos y ejercer de nexo de unión con todos los especialistas implicados, sin dejar de lado sus actividades propias, así como mantener un estrecho contacto con los equipos de atención primaria y atención domiciliaria. Por último, hay que establecer los mecanismos de formación específica en pie diabético para que el profesional de la podología adquiera el máximo de conocimientos y habilidades sobre esta patología, realizando rotaciones o estancias hospitalarias con la finalidad de formar al futuro profesional de la podología especialista en pie diabético.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.