La toma de decisiones clínicas en casos de aneurismas aórticos abdominales (AAA) asintomáticos debe tener en cuenta el riesgo de rotura del aneurisma, los riesgos del tratamiento, y las expectativas globales de supervivencia. El diámetro del AAA es el principal parámetro en la evaluación del riesgo de rotura. Se ha estudiado de forma exhaustiva la evaluación del riesgo perioperatorio, consiguiendo reducir la mortalidad intrahospitalaria a menos del 8% en casos de corrección abierta de alto riesgo y a menos del 3% con la reparación endovascular. El objetivo de este trabajo es determinar los factores de riesgo predictivos de supervivencia a los 2 años tras una corrección abierta o endovascular del AAA. Estudiamos a 334 pacientes incluidos en un ensayo clínico multicéntrico que evaluó la colocación de una prótesis endovascular en comparación con la corrección abierta estándar de un AAA infrarrenal. Se analizó la demografía, los historiales clínicos, los exámenes físicos, las variables de laboratorio, anatómicas, de la intervención, y del sistema estandarizado de puntuación del riesgo mediante un modelo multivariado de riesgos proporcionales de Cox. La tasa global de supervivencia fue del 89% a los 2 años. Las causas más comunes de fallecimiento fueron las cardiopatías, el cáncer y el ictus, y no se produjeron fallecimientos por rotura del AAA. El modelo de Cox demostró que existieron varios factores independientes predictivos del fallecimiento tras una corrección del AAA: índice de masa corporal bajo (p = 0,005), puntuación de riesgo pulmonar ≥ 1 según la Society for Vascular Surgery (p = 0,005), antecedentes de disfunción eréctil (p = 0,008), valvuloplastia cardíaca (p = 0,008), recuento preoperatorio de plaquetas bajo (p = 0,012), cociente diámetro AAA/diámetro del cuello proximal elevado (p = 0,020), y bajo índice tobillo-brazo (p = 0,031). En este estudio, la edad, el sexo, y el grupo de tratamiento abierto o endovascular no son factores de riesgo independiente significativos para la mortalidad a los 2 años. Los factores clínicos, de laboratorio y anatómicos predijeron la supervivencia tras la corrección abierta y endovascular de los AAA. Con la reducción progresiva de la mortalidad intrahospitalaria, la evaluación de la longevidad del paciente tras la corrección del AAA se ha convertido en un factor más importante en la toma de decisiones clínicas. El uso de factores válidos para predecir la supervivencia del paciente optimizará la utilización de los recursos y mejorará los resultados globales de los pacientes. Una mejor selección de los pacientes ante cualquier método de corrección permite mejorar la utilidad global más que la elección de una técnica de corrección abierta o endovascular.
Los aneurismas aórticos abdominales (AAA) se diagnostican con frecuencia en pacientes ancianos. No existe ningún tratamiento médico demostrado, y la toma de decisiones se limita a 3 opciones: observación cuidadosa, corrección quirúrgica abierta estándar y reparación endovascular. Estas dos últimas se asocian con una morbilidad y mortalidad significativas, un período de recuperación en ocasiones prolongado, y complicaciones diferidas. Debido a estas limitaciones, muchos pacientes y sus facultativos responsables deciden retrasar cualquier tipo de intervención. A la hora de valorar estas opciones, pesa mucho el riesgo de rotura del aneurisma; el diámetro específico del AAA y el sexo, dada su correlación con el riesgo de rotura1,2. De forma similar, se han definido perfectamente los riesgos de mortalidad perioperatoria a los 30 días tanto de la corrección abierta como de la reparación endovascular. Si bien existen datos sobre factores predictivos de complicaciones a largo plazo y supervivencia tras la corrección quirúrgica abierta, se dispone de menos información sobre los factores de riesgo de mortalidad diferida tras la reparación endovascular3-14. Por lo que respecta a los pacientes asintomáticos con un riesgo límite de rotura de AAA o un riesgo elevado de intervención, la predicción de la supervivencia resulta un elemento crítico a la hora de tomar la decisión médica. Cabe esperar que los pacientes vivan lo suficiente para poder beneficiarse de la corrección preventiva del AAA por cualquier técnica. Por ejemplo, el Ensayo EVAR 2 demostró que la corrección preventiva no fue ventajosa para la supervivencia en un grupo de pacientes asintomáticos ‘‘no candidatos’’ con una mortalidad perioperatoria y diferida relativamente alta15.
El objetivo de este estudio es identificar factores predictivos de la supervivencia tras una corrección del AAA, tanto clínicos como de laboratorio, anatómicos o de la propia intervención. La aplicación de factores de riesgo precisos podría ayudar a estratificar a los pacientes que se beneficiarían más o menos de la corrección.
MétodosSe realizó el análisis de los datos de un ensayo prospectivo, multicéntrico y comparativo autorizado por la Food and Drug Administration de EE. UU. que comparaba la corrección abierta estándar del AAA infrarrenal con el tratamiento mediante Excluder (W. L. Gore & Associates, Inc., Sunnyvale, CA). El estudio se llevó a cabo en 19 centros de EE. UU., y los investigadores participantes habían publicado trabajos con anterioridad16. El estudio fue autorizado por los comités de ética de los centros respectivos, y todos los participantes firmaron el consentimiento informado. Los pacientes del grupo de corrección abierta fueron sometidos a una aneurismorrafia estándar con la colocación de un implante tejido suturado, y los pacientes del grupo endovascular fueron sometidos a una corrección con un sistema de endoprótesis bifurcadas modulares que se realiza mediante abordaje femoral o técnicas percutáneas17.
Más de 100 características clínicas, valores de laboratorio, sistemas de puntuación de riesgo estandarizados, y mediciones anatómicas detalladas (> 40) fueron registrados de forma sistemática en cuadernos de recogida de datos que fueron cotejados con los documentos originales por un gabinete de investigación clínica contratada al efecto. Se utilizaron los antiguos criterios de clasificación de procesos y procedimientos estándar siempre que fue posible, dado que durante el diseño de este estudio no se dispuso de los nuevos criterios revisados18-22.
Se escogió la supervivencia a los 2 años para el análisis primario porque la mortalidad perioperatoria puede llegar al 8% en pacientes de alto riesgo, y el riesgo de rotura analizado se sitúa entre el 5 y el 10% en los AAA de 5,5 a 6 cm. Para un paciente individual con un aneurisma de gran tamaño, es probable que la supervivencia de como mínimo 3 años tras la corrección tenga efectos beneficiosos globales tras superar el riesgo inicial de la corrección. Por esta razón, una predicción más exacta de la supervivencia a los 2 años es un punto práctico en el que cabe esperar que una mejor discriminación sea de utilidad. Además, los clínicos con frecuencia utilizan el horizonte temporal en sus explicaciones a los pacientes, y la incorporación a estos estudios suele estar vinculada a una predicción de la supervivencia de 2 años.
Para este trabajo, los autores intervinieron en la obtención de datos y su análisis, tuvieron acceso sin restricciones a los cuadernos de recogida de datos y revisaron documentos originales seleccionados, escribieron el artículo, y autorizaron la versión del manuscrito final. El patrocinador tuvo acceso a la información sólo a título informativo, mientras que los autores fueron los responsables de la revisión final.
EstadísticaSe utilizó el modelo de Cox de regresión multivariante de riesgos proporcionales para el análisis de los factores de riesgo independiente de la supervivencia. Se utilizaron las curvas de Kaplan-Meier para representar la frecuencia de los sucesos a lo largo del tiempo, y la línea de puntos indica que el error estándar es superior al 10%. Los actuariales estratificados se construyeron de forma similar sobre la base del análisis de univarianza. Las comparaciones de las curvas de Kaplan-Meier se realizaron con el test de rangos logarítmicos.
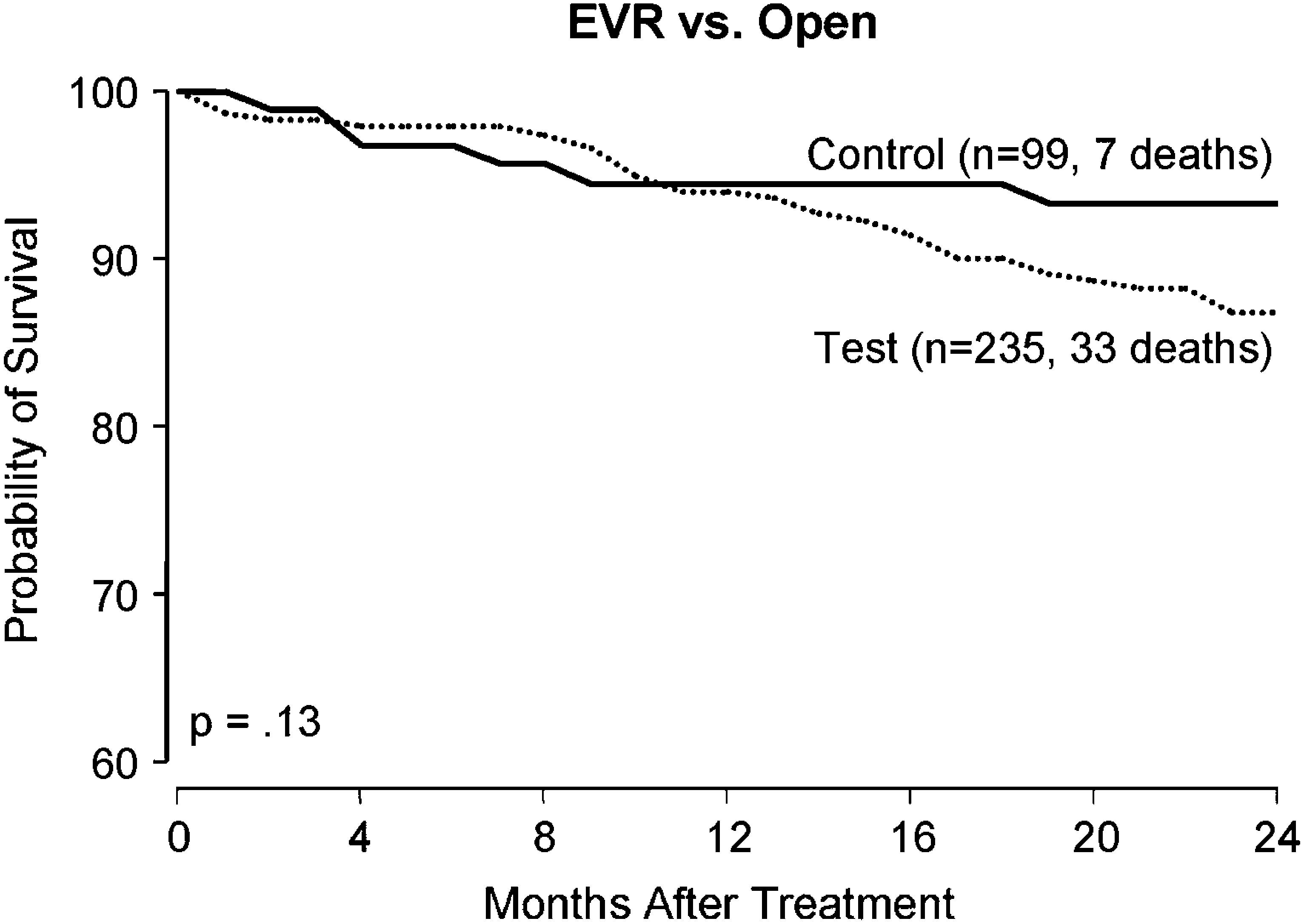
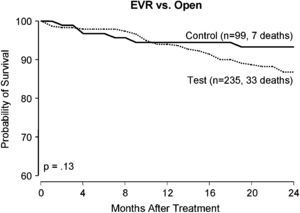
ResultadosUn total de 334 pacientes participaron en el ensayo central; 99 de ellos fueron sometidos a una corrección abierta y 235 a una reparación endovascular. Las curvas de supervivencia de ambos grupos se muestran en la figura 1. Como se ha descrito previamente, no existen diferencias significativas con la prueba de rangos logarítmicos (p = 0,13). Es más, cuando se aplicó el modelo de Cox, el grupo de tratamiento no fue un factor de riesgo independiente estadísticamente significativo predictivo de la mortalidad16 (Cociente de riesgo: 1.448, IC 95% 0,625-3,354, p = 0,388). La mayor parte de los fallecimientos se debieron a cardiopatías (tabla I), y ningún estuvo relacionado con el fallo del dispositivo o el implante o con la rotura del aneurisma.
Curvas de Kaplan-Meier representando la supervivencia de los individuos por grupo, con curvas control (cuadrados) y curvas de prueba (círculos) que son similares. (Modificado de Matsumura et al16). Control (n = 99, 7 deaths): control (n = 99, 7 muertes); EVR vs. Open: reparación EV vs. a abierta; Months After Treatment: meses tras el tratamiento; Probability of Survival: probabilidad de supervivencia; Test (n = 235, 33 deaths): test (n = 235, 33 muertes).
Causas de fallecimiento
| Causa | Primer año (N = 22) | Segundo año (N = 18) |
| Cardiovascular | 9 | 7 |
| Infarto de miocardio | 2 | 3 |
| Ictus | 3 | 2 |
| Insuficiencia cardíaca congestiva | 2 | 1 |
| Otras causas cardíacas | 2 | 1 |
| Rotura de aneurisma | 0 | 0 |
| Cáncer | 4 | 8 |
| Pulmonar | 1 | 5 |
| Gastrointestinal | 3 | 2 |
| Prostática | 1 | |
| Varias | 9 | 3 |
| Neumonía | 2 | 1 |
| Insuficiencia hepática | 1 | 1 |
| Sepsis urológica | 2 | |
| Accidente de tráfico | 1 | |
| Fibrosis pulmonar | 1 | |
| Isquemia intestinal | 1 | |
| Herida por arma de fuego | 1 | |
| Reacción anafiláctica | 1 |
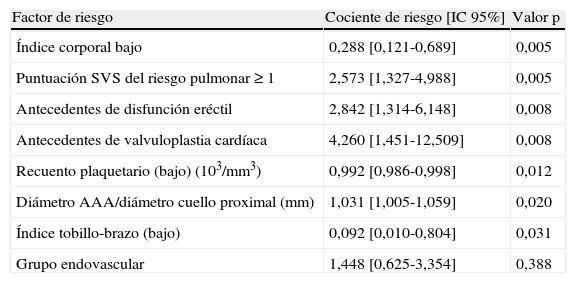
El análisis multivariante demostró varios factores de riesgo independientes del fallecimiento (tabla II): índice de masa corporal bajo (p = 0,005), puntuación del riesgo pulmonar ≥ 1 según la Society for Vascular Surgery (SVS) (p = 0,005), antecedentes de disfunción eréctil (p = 0,008), antecedentes de valvuloplastia cardíaca (p = 0,008), recuento preoperatorio de plaquetas bajo (p = 0,012), cociente diámetro/cuello proximal del AAA elevado (p = 0,020), e índice tobillo-brazo bajo (p = 0,031).
Modelo multivariante de Cox para la mortalidad diferida
| Factor de riesgo | Cociente de riesgo [IC 95%] | Valor p |
| Índice corporal bajo | 0,288 [0,121-0,689] | 0,005 |
| Puntuación SVS del riesgo pulmonar ≥ 1 | 2,573 [1,327-4,988] | 0,005 |
| Antecedentes de disfunción eréctil | 2,842 [1,314-6,148] | 0,008 |
| Antecedentes de valvuloplastia cardíaca | 4,260 [1,451-12,509] | 0,008 |
| Recuento plaquetario (bajo) (103/mm3) | 0,992 [0,986-0,998] | 0,012 |
| Diámetro AAA/diámetro cuello proximal (mm) | 1,031 [1,005-1,059] | 0,020 |
| Índice tobillo-brazo (bajo) | 0,092 [0,010-0,804] | 0,031 |
| Grupo endovascular | 1,448 [0,625-3,354] | 0,388 |
AAA: aneurismas aórticos abdominales; IC: intervalo de confianza; SVS: Society for Vascular Surgery.
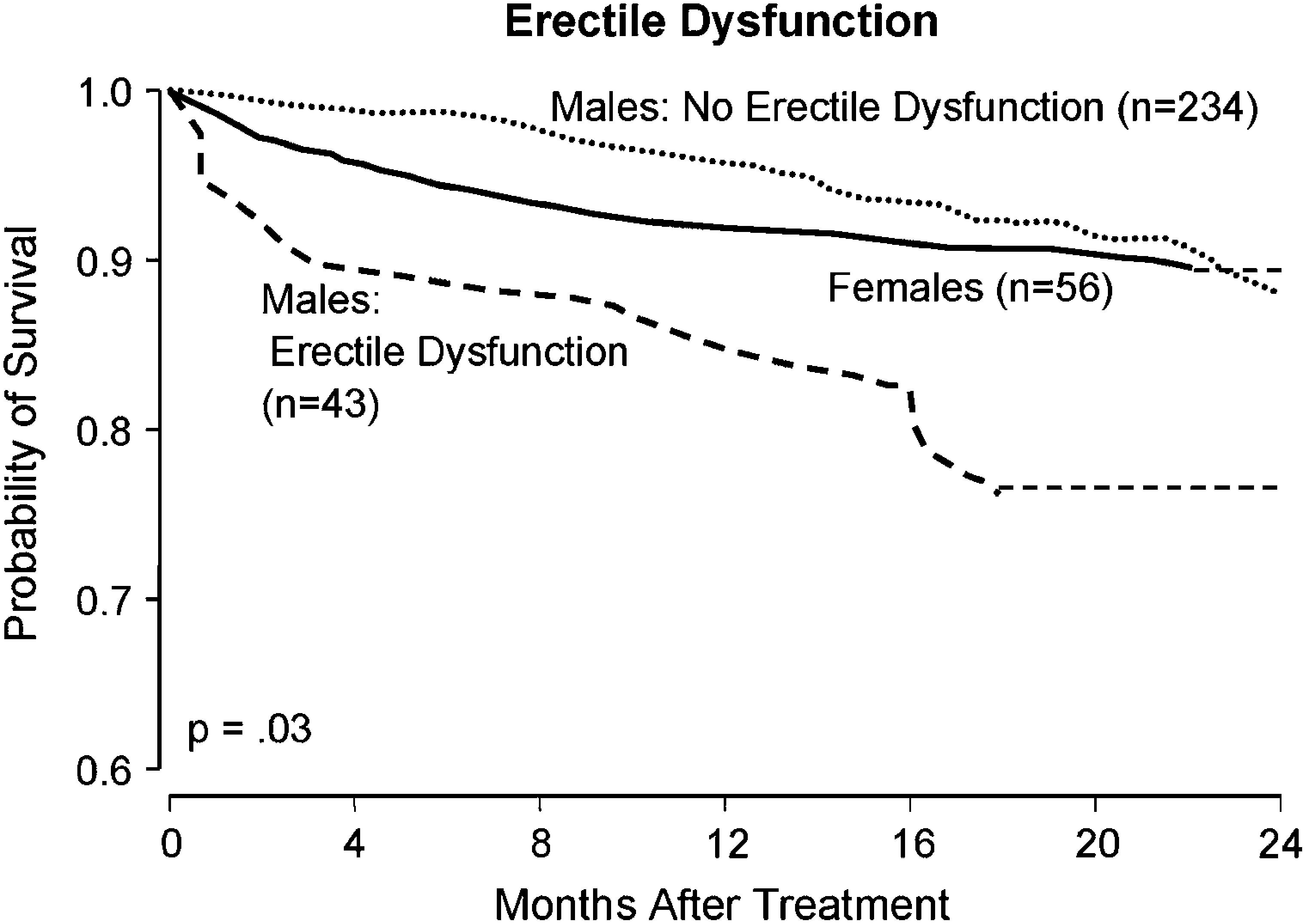
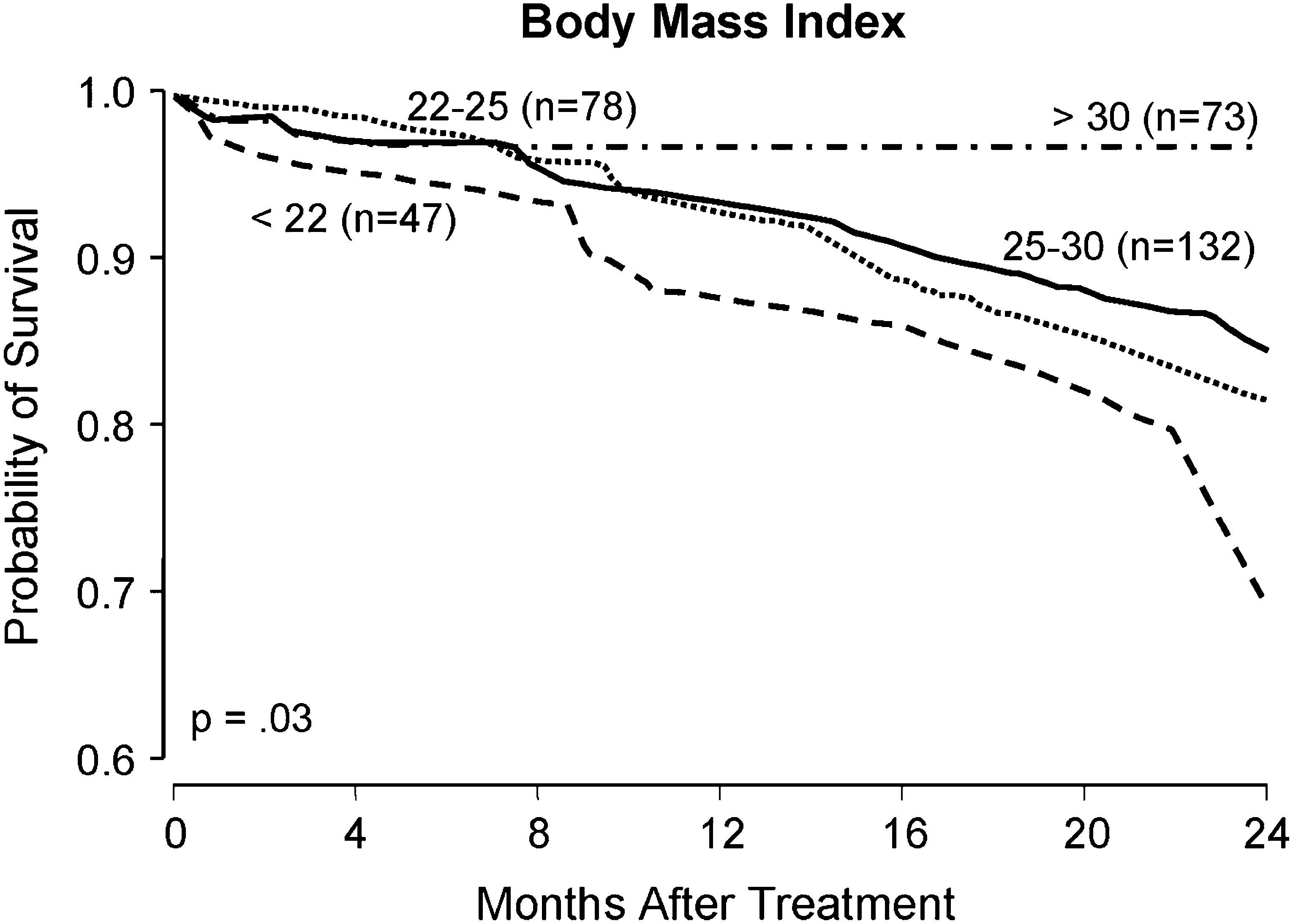
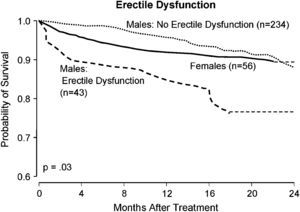
La figura 2 es un actuarial estratificado de Kaplan-Meier que demuestra el valor predictivo pretratamiento de la disfunción eréctil en este modelo. Existe una diferencia en la supervivencia a los 16 meses del 15% entre los hombres con o sin disfunción eréctil preoperatoria. La supervivencia de las mujeres es equivalente a la de los hombres sin disfunción eréctil. La figura 3 muestra el valor predictivo igualmente sólido del índice de masa corporal.
Actuariales estratificados de las curvas de supervivencia de Kaplan-Meier predicha en pacientes hombres con y sin disfunción eréctil y pacientes mujeres. Erectile Dysfunction: disfunción eréctil; Females (n = 56): mujeres (n = 56); Males: Erectile Dysfunction (n = 43): hombres: con disfunción eréctil (n = 43); Males: No Erectile Dysfunction (n = 234): hombres: sin disfunción eréctil (n = 234); Months After Treatment: meses tras el tratamiento; Probability of Survival: probabilidad de supervivencia.
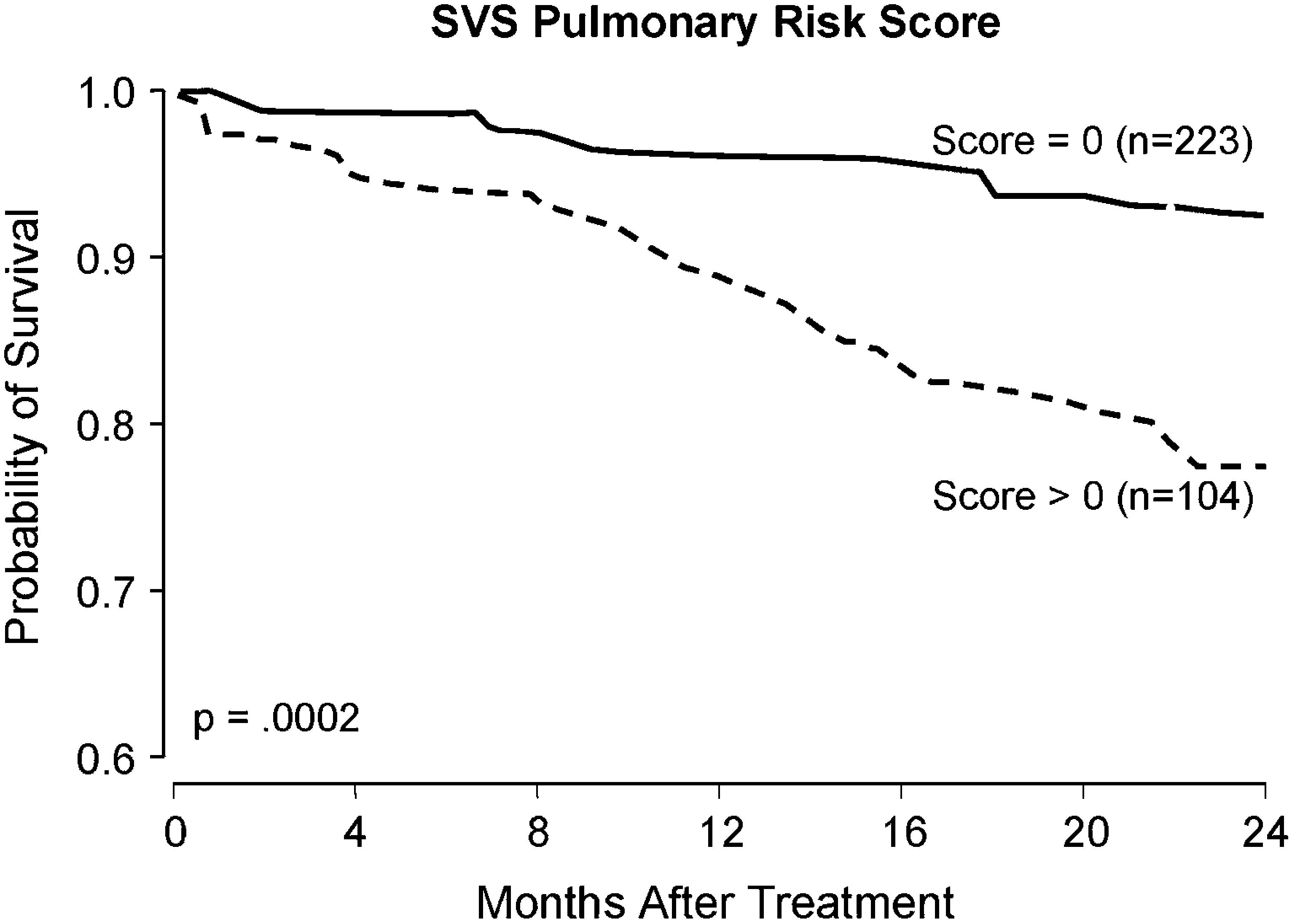
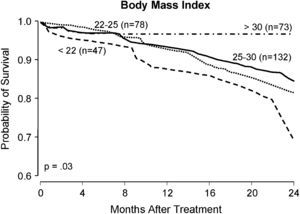
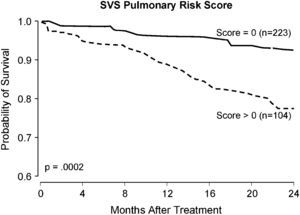
La figura 4 ilustra el valor predictivo de la puntuación del riesgo pulmonar de la SVS.
Actuariales estratificados de las curvas de supervivencia de Kaplan-Meier en pacientes según la puntuación SVS del riesgo pulmonar. Months After Treatment: meses tras el tratamiento; Probability of Survival: probabilidad de supervivencia; Score = 0 (n = 223): puntuación = 0 (n = 223); Score > 0 (n = 104): puntuación > 0 (n = 104); SVS Pulmonary Risk Score: puntuación Society for Vascular Surgery del riesgo pulmonar.
El tratamiento preventivo de las patologías asintomáticas debe realizarse solamente cuando los efectos beneficiosos para un individuo superan a los riesgos23. A pesar de que se han definido perfectamente los riesgos de complicaciones agudas y de mortalidad en casos de tratamiento intervencional de los AAA, los riesgos de rotura son acumulativos y dependen del riesgo anual de rotura y de la supervivencia esperada del paciente24-32. Este estudio trata de identificar los factores predictivos de supervivencia de manera que pueda estimarse de forma más exacta el riesgo acumulativo anual de rotura para un paciente concreto.
En este estudio se identificaron varios factores de riesgo predictivos de una baja supervivencia. Al comparar estos factores con otros estudios de la literatura, ya se conocía la asociación de algunos de ellos con fallecimientos diferidos tras una corrección quirúrgica abierta. La Association for Academic Research in Vascular Surgery demostró una supervivencia global del 67% a los 5 años en 794 pacientes que sobrevivieron a una corrección abierta en 1989, y el modelo de Cox demostró que el fallecimiento se asoció con un mayor diámetro del aneurisma, insuficiencia ventricular izquierda, edad avanzada, oclusión de la arteria carótida, abordaje quirúrgico, arritmia cardíaca, duración del clampaje aórtico, isquemia miocárdica, alteraciones en el límite superior del aneurisma, e insuficiencia renal avanzada10. En un estudio de 1.135 casos asintomáticos de corrección abierta infrarrenal programada entre 1989 y 1998 en la Cleveland Clinic, la supervivencia fue del 75% a los 5 años y del 49% a los 10 años. Los episodios cardíacos y el cáncer fueron las principales causas de fallecimiento en el 43% de los pacientes. La edad mayor de 75 años, la insuficiencia cardíaca congestiva, la enfermedad pulmonar crónica, la insuficiencia renal y la configuración del implante de sustitución estuvieron asociadas con una menor supervivencia diferida en el modelo de Cox7.
En este estudio, se encontró que la presencia de disfunción eréctil era un potente predictor de riesgo independiente de baja supervivencia en los hombres. Este factor de riesgo puede ser de utilidad dado que incluye la autoevaluación subjetiva de la salud del paciente, a diferencia de otras variables que se miden o evalúan de forma objetiva. La utilidad de este factor de riesgo ha sido identificada por otros autores. La impotencia se ha asociado de forma estrecha con el riesgo futuro de angina, infarto de miocardio, e ictus en un estudio reciente realizado en 8.063 hombres sin cardiopatía preexistente33.
Este estudio tiene varias características que difieren de forma colectiva de publicaciones anteriores: 1) incluyó a pacientes sometidos a reparación endovascular, 2) se analizaron las mediciones anatómicas detalladas de la morfología aortoilíaca, 3) se valoraron de forma prospectiva múltiples sistemas de puntuación de riesgo, 4) se analizaron características funcionales, como la disfunción eréctil, además de las características clínicas habituales, y 5) se incluyó una tercera parte que auditó mediante contrainterrogatorio la documentación de las fuentes médicas, lo que cabe esperar que sea más completo y exacto que los simples datos del registro.
Es importante destacar que los datos de un ensayo clínico que evalúe la seguridad y eficacia de un dispositivo médico tienen ciertas limitaciones a la hora de aplicarlos a todos los pacientes con AAA. La principal limitación es que existieron criterios de eligibilidad en este ensayo que excluyeron a los pacientes con concentraciones séricas de creatinina mayores de 2,5 mg/dl, rotura de aneurisma, aneurismas anatómicamente no adecuados según los criterios preespecificados, y una esperanza de vida limitada, menor de 2 años. Otra limitación es que no existió ningún protocolo estandarizado para el tratamiento médico de las cormorbilidades crónicas. Esto es importante dado el beneficio que supone para la supervivencia a largo plazo la corrección temprana de los aneurismas de pequeño tamaño frente a la observación cuidadosa del ensayo United Kingdom Small Aneurysm Trial34. Dado que solamente el 6% de la mortalidad de los pacientes se debió a una rotura de AAA no reparada, los investigadores del Reino Unido establecieron la hipótesis de que el cese del tabaquismo y otros cambios en el estilo de vida pudieron ser los responsables de los efectos beneficiosos de la supervivencia a largo plazo. Por último, la mayoría de los pacientes de este estudio fueron tratados en 1999, e incluso, en el corto intervalo desde entonces, se han producido avances significativos en el tratamiento médico de las patologías que afectan a este grupo de pacientes. Un enfoque fatalista de la selección de pacientes con una esperanza de vida limitada, basada solamente en los factores de riesgo identificados en este estudio, podría resultar perjudicial. Si bien es posible el ejercicio académico de predecir la supervivencia, trasladar esto al cuidado del paciente individual no es sencillo. Claramente, ninguno de estos factores predictivos tiene una exactitud del 100% y las preferencias del paciente y los juicios clínicos sobre otros factores también deben tenerse en cuenta a la hora de tomar decisiones clínicas. Una hipótesis a comprobar es si el tratamiento de las comorbilidades y los factores de riesgo identificados mejorará la supervivencia a largo plazo, y por tanto, la utilidad del tratamiento preventivo de un aneurisma asintomático.
El debate y la controversia han acompañado a los nuevos y caros tratamientos médicos, y la reparación endovascular de los AAA no es una excepción23,35,36. Los ensayos aleatorizados han permitido dilucidar la importancia relativa de la reparación endovascular y abierta, y su interpretación sigue siendo controvertida37,38. Estos ensayos a gran escala compararon cohortes heterogéneas de pacientes con riesgo bajo y moderado, y el estudio actual ha identificado factores predictivos de diferencias absolutas en la supervivencia considerablemente mayores que las diferencias en la mortalidad entre los grupos de tratamiento. Una mejora de la selección de los pacientes para cualquier tipo de corrección mejoraría la utilidad global más que la selección de las técnicas abierta o endovascular.
ConclusiónSe han identificado varios factores demográficos, de laboratorio y anatómicos que predicen la mortalidad tras una corrección abierta o endovascular de los AAA. En este estudio, el índice corporal bajo, la enfermedad pulmonar, la disfunción eréctil, la valvuloplastia previa, la trombocitopenia, los aneurismas de tamaño relativamente grande y el bajo índice tobillo-brazo predijeron una baja supervivencia con diferencias en el riesgo absoluto de hasta el 20% a los 2 años. El grupo de tratamiento no fue un factor predictivo independiente. La inclusión de factores predictivos de la supervivencia, junto con la evaluación del riesgo perioperatorio y del riesgo de rotura, contribuirá a mejorar la toma de decisiones clínicas y a optimizar su utilidad global.