Los individuos con arteriopatía periférica (AP) de la extremidad inferior presentan una mayor mortalidad por cualquier causa y cardiovascular1-4. La diabetes concomitante con hiperglucemia crónica puede causar una morbilidad adicional significativa que puede requerir tratamiento quirúrgico. Por esta razón, en todo el mundo se ha reconocido que la AP representa una carga sanitaria cada vez mayor, en particular en presencia de diabetes mellitus5,6.
El control intensivo de la glucemia, con insulina o medicación hipoglucemiante oral, atenúa muchas de las complicaciones asociadas a la disglucemia. La identificación de pacientes que no mantienen un control estricto de la glucosa es importante, a fin de aplicar las medidas adecuadas para prevenir sus consecuencias adversas. El índice tobillo-brazo (ITB) es una determinación simple y eficaz para identificar a los pacientes con AP que presentan un mayor riesgo de un resultado adverso3,7. Además de los factores de riesgo clínico y los valores del ITB, las determinaciones repetidas de hemoglobina glucosilada (HbA1c) pueden mejorar la estratificación del riesgo.
En el tratamiento médico actual de pacientes con AP y diabetes los objetivos principales son: reducir los factores de riesgo, modificar el estilo de vida e instaurar un tratamiento con fármacos antiagregantes plaquetarios6. El American College of Cardio-logy/American Heart Association han recomendado el tratamiento con estatinas para obtener una disminución de la concentración plasmática del colesterol unido a lipoproteínas de baja densidad6. A pesar de que los estudios recientes han sugerido que las estatinas mejoran la sensibilidad a la insulina en pacientes con síndrome metabólico8-13, sigue siendo controvertido si esta clase de fármacos mejora el control glucémico en pacientes con AP y diabetes, y si permite reducir las complicaciones asociadas a la disglucemia y la aterosclerosis sistémica.
En un estudio observacional, de cohorte, efectuado en pacientes con AP de la extremidad inferior y diabetes, tratamos de establecer el valor pronóstico de las determinaciones repetidas de HbA1c, además de los valores del ITB, y evaluamos si el uso crónico de estatinas se asociaba con una mejora del control glucémico y del pronóstico durante el seguimiento a largo plazo.
MÉTODOSParticipantes en el estudioEl presente estudio fue un ensayo observacional, de cohorte, efectuado entre junio de 1990 y septiembre de 2005, en un centro individual, sobre pacientes consecutivos con AP derivados a nuestra clínica universitaria para la determinación del ITB, su evaluación clínica, y tratamiento. En este estudio se incluyó un total de 425 pacientes consecutivos con diabetes. Los pacientes candidatos eran mayores de 18 años de edad y sólo se incluyeron aquellos con un ITB µ0,90. Se excluyó a aquellos con un infarto de miocardio en los 6 meses previos, con insuficiencia renal (diálisis o tasa estimada de filtración glomerular [TFGe] < 15 ml/min/1,73 m2), y con cetonuria (> 3 mmol/l). Durante la primera visita, se sometió a un cribado a los pacientes para los factores de riesgo clínico, valores de ITB, y anomalías en un electrocardiograma de 12 derivaciones. Todos los pacientes tenían antecedentes de diabetes, diagnosticada sobre la base de una concentración plasmática de glucosa en ayunas µ7,0 mmol/l o un deterioro de la prueba de tolerancia a la glucosa (concentración de glucosa a las 2 h µ11,1 mmol/l). En el momento de la presentación todos los pacientes recibían tratamiento con insulina o antidiabéticos orales. La pauta de insulina y la dosis de hipoglucemiantes orales se prescribieron a discreción del médico responsable con el objetivo de reducir los valores de HbA1c hasta < 7%14. En general, se prescribió insulina cuando la glucemia no pudo regularse con hipoglucemiantes orales solos. Los médicos de familia, en colaboración con los internistas, dirigieron principalmente el tratamiento de la diabetes. Se registró el uso crónico de estatinas si los pacientes habían recibido esta clase de fármacos desde, como mínimo, un año después de la primera visita. Los datos clínicos se obtuvieron prospectivamente y se almacenaron en una base de datos informatizada. En todos los pacientes portadores de factores de riesgo clínico se alentaron una reducción de dichos factores y modificaciones del estilo de vida y todos los pacientes recibieron consejos dietéticos de un dietista.
Determinación del ITBUtilizando un eco-Doppler con una sonda vascular de 8 MHz (Imexdop CT+ Vascular Doppler, Miami Medical, Powhatan, VA), técnicos con formación específica determinaron las presiones arteriales sistólicas en la arteria humeral pédia y tibial posterior bilateralmente. El ITB se calculó, después de un periodo de reposo en posición de decúbito supino durante, como mínimo, 10 min, dividiendo la mayor de las s presiones obtenidas en el tobillo por la presión en arteria humeral En caso de discrepancia en la presión arterial sistólica se usó la mayor de las dos presiones arteriales humerales.. De los valores ITB obtenidos en cada pierna, en todos los análisis se utilizó el más bajo. Para el ITB la concordancia inter e intraobservador fue del 97% y el 98%, respectivamente.
Determinaciones seriadas de la HbA1cDurante la primera visita se obtuvo la concentración plasmática basal de HbA1c en un laboratorio central utilizando un enzimoinmunoanálisis basado en tecnología de placa de microtítulos15. Durante las visitas de seguimiento, programadas a intervalos regulares a los 3, 6 y 9 meses y cada año después de la visita inicial, se efectuaron determinaciones seriadas de la concentración de HbA1c para establecer el control evolutivo de la glucemia. Los valores absolutos de HbA1c y los cambios porcentuales durante el seguimiento se consideraron un parámetro del control glucémico con el tiempo. Además, como medidas de la variabilidad de HbA1c, se usaron la desviación estándar (DE) de las determinaciones seriadas y la diferencia absoluta entre los valores mínimos y máximos de HbA1c. En todos los pacientes se obtuvieron determinaciones basales de este parámetro. En 13 pacientes (3%) en los que no se dispuso de las determinaciones de HbA1c al año, se usaron para el análisis las efectuadas a los 6 o 9 meses.
Criterios de valoración del estudioDurante el seguimiento, las principales variables analizadas fueron la mortalidad por cualquier causa y la cardíaca. Las variables secundarias fueron el infarto de miocardio no mortal, insuficiencia cardíaca congestiva, ictus, progresión hasta una nefropatía terminal (NT), y complicaciones oculares, incluida la retinopatía que requirió fotocoagulación, extracción de cataratas o amaurosis, de acuerdo con los criterios de la Organización Mundial de la Salud16. La información sobre la mortalidad se obtuvo contactando con el médico que derivó al paciente o consultando el registro civil municipal. En los pacientes que fallecieron, se revisaron los informes de la autopsia y los certificados de defunción y se interrogó a los médicos de cabecera para determinar la causa de la muerte. La muerte cardíaca se definió como la muerte causada por infarto agudo de miocardio, arritmia cardíaca o insuficiencia cardíaca congestiva. La muerte súbita también se consideró de origen cardíaco. La información sobre las variables secundarias se obtuvo a partir de las visitas de seguimiento, cuestionarios remitidos por correo, entrevistas telefónicas y revisión de las historias clínicas. Se diagnosticó un infarto de miocardio no mortal cuando estuvieron presentes dos de lo siguiente: aumento de la concentración de enzimas cardíacas (concentración de creatincinasa [CK] > 190 U/l e isoenzima de CK con subunidades musculares y cerebrales [CK-MB] > 14 U/l, fracción CK-MB > 10% de la CK total, o troponina cardíaca > 0,1 ng/ml), cambios electrocardiográficos típicos (nuevas ondas Q > 1 mm o > 30 ms), y síntomas típicos de angina. La insuficiencia cardíaca se definió como la hospitalización por descompensación cardíaca con una fracción de eyección µ35%. El ictus se diagnosticó en presencia de síntomas típicos durante, como mínimo, un mes. La NT se definió como una TFGe < 15 ml/min/1,73 m2 o la necesidad de iniciar diálisis o de un trasplante renal17. Oftalmólogos independientes del estudio tomaron la decisión de una fotocoagulación o extracción de la catarata.
Análisis estadísticoLos datos continuos (expresados como medias ± error estándar de la media) se compararon utilizando la prueba t de Student o un análisis de la variancia cuando fue apropiado. Los datos categóricos se compararon utilizando la prueba de la µ2. Para evaluar las diferencias de la supervivencia entre pacientes tratados y no tratados con estatinas se utilizó el método de Kaplan-Meier con la prueba del logrank. En estos pacientes, las estatinas no se asignaron aleatoriamente, por lo que de un sesgo de selección podría haber distorsionado profundamente los resultados del presente estudio. Los análisis de tendencia son instrumentos fiables para corregir este sesgo, y la base de utilizar las puntuaciones de tendencia se ha descrito previamente18. Por lo tanto, calculamos dichas puntuaciones de forma separada para los pacientes tratados con estatinas. En la puntuación de tendencia multivariada que se construyó utilizando un análisis de regresión logística múltiple, se incluyeron las variables asociadas independientemente con la decisión de prescribir estatinas e inhibidores de la enzima conversora de la angiotensina (ECA) (p < 0,25). Para evaluar si las estatinas se asociaban con una mejora del control glucémico y una menor tasa de las variables primarias y secundarias se usaron un análisis de regresión logística multivariada y un análisis de regresión de riesgos proporcionales de Cox. La edad, factores de riesgo clínico, valores de ITB, electrocardiografía, concentración basal de colesterol, medicación cardiovascular y puntuaciones de tendencia se añadieron a todos los modelos de regresión multivariada. El control glucémico se evaluó en el seguimiento al año y en la última visita de seguimiento para valorar el efecto prolongado de las estatinas. Para evaluar las diferencias en el efecto de las estatinas entre pacientes tratados con insulina y con hipoglucemiantes orales se usaron pruebas de la heterogeneidad. Para todas ellas, se consideraron significativos valores de p < 0,05 (2 colas). Todos los análisis se efectuaron utilizando el programa estadístico SPSS 11.0 (SPSS Inc., Chicago, IL).
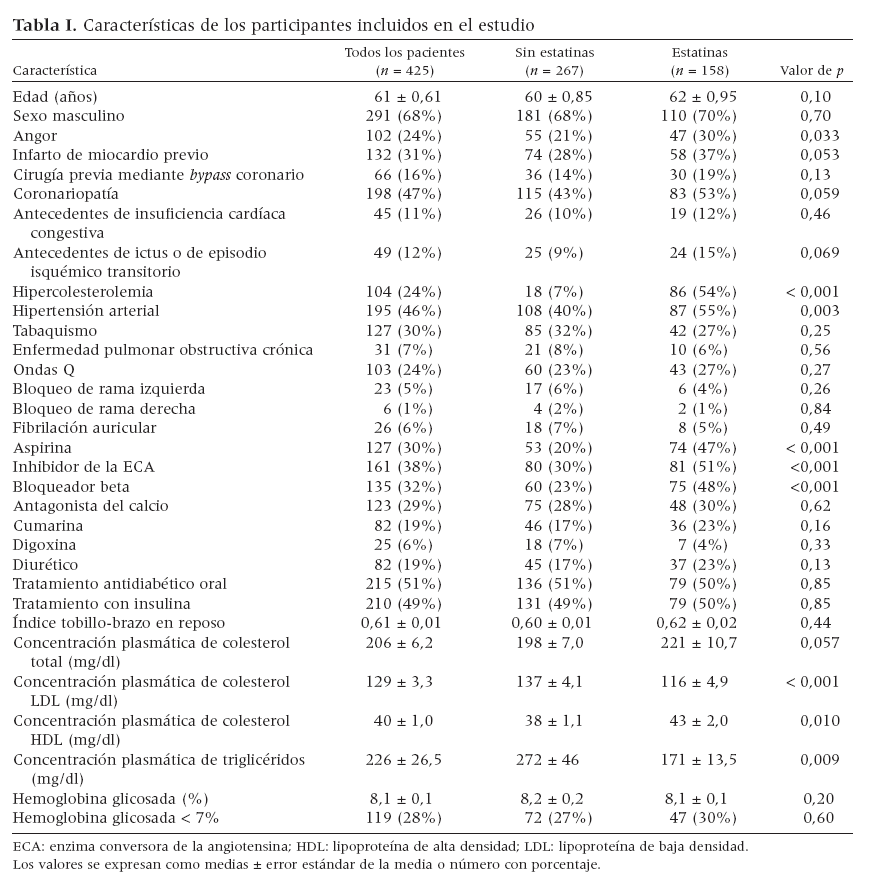
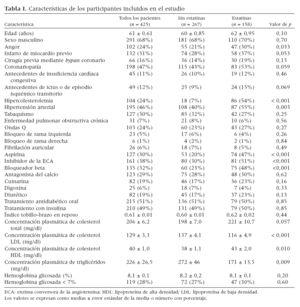
RESULTADOSCaracterísticas basalesEn la tabla I se presentan las características basales de los 425 participantes en el estudio. La edad media fue de 61 ± 0,6 años, y 291 pacientes (68%) eran hombres. En el período basal el índice medio de masa corporal fue de 25 ± 5 kg/m2. El ITB medio fue de 0,61 ± 0,01. En 268 pacientes (63%) se identificó una AP grave (ITB µ0,70). Durante la visita inicial, 208 pacientes (49%) se presentaron con tratamiento con insulina y 217 (51%) recibían hipoglucemiantes orales. Un total de 158 (37%) recibían tratamiento crónico con estatinas. En el análisis de tendencia, las variables asociadas (p < 0,001) con la prescripción de estatinas fueron un aumento de la concentración plasmátca basal de colesterol unido a lipoproteínas de baja densidad (LDL) y la hipertensión arterial. En pacientes tratados crónicamente con estatinas también era más frecuente la prescripción de aspirina, inhibidores de la ECA y bloqueadores beta. Al año de seguimiento, en pacientes tratados con estatinas comparado con los no tratados, la concentración media de colesterol LDL era más baja (102 ± 4,3 comparado con 130 ± 6,1 mg/dl, p < 0,001). En el período ba-sal la concentración media de HbA1c fue de 8,1 ± 0,1%. Un total de 119 pacientes (28%) se presentaron con un valor basal de este parámeroa < 7%.
Tabla I. Características de los participantes incluidos en el estudio
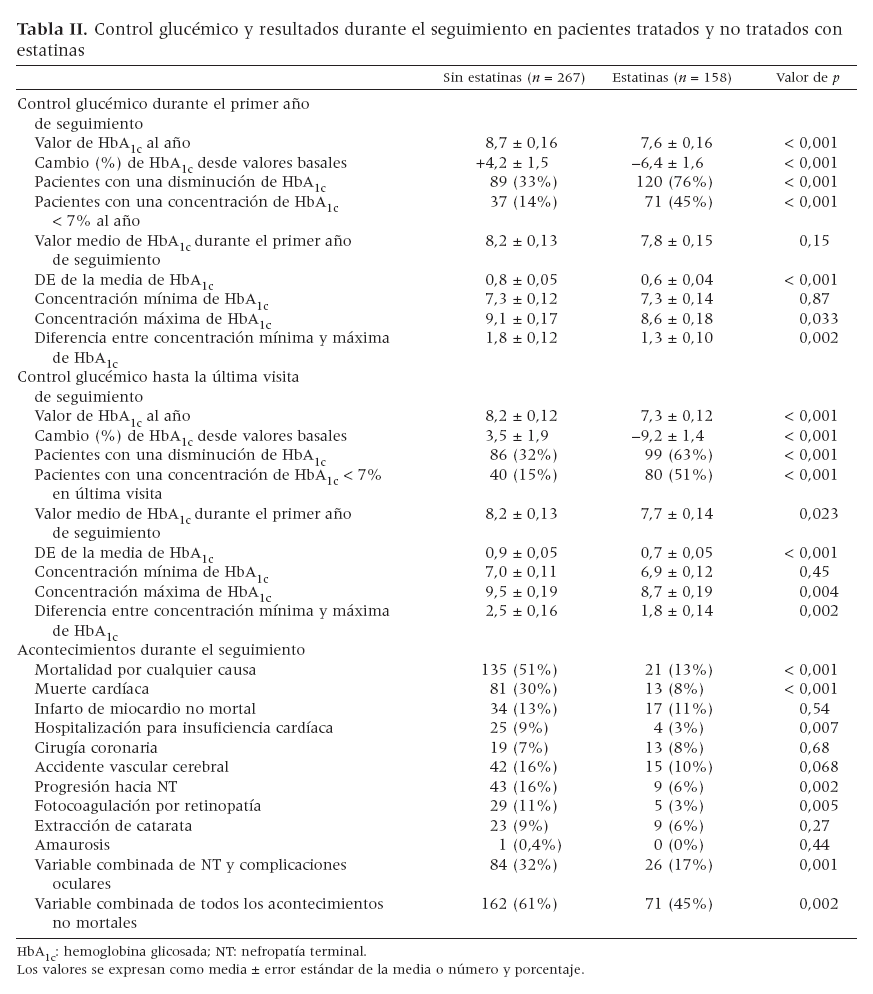
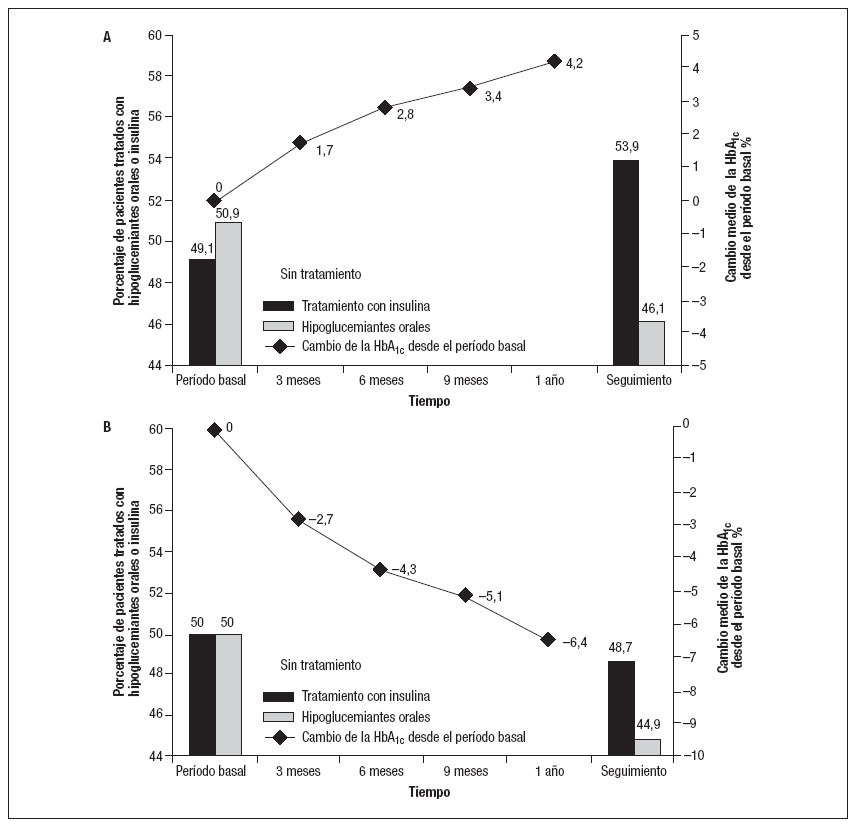
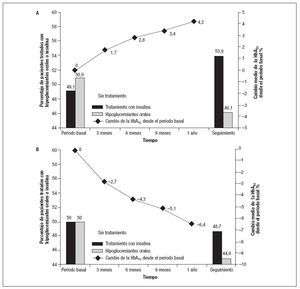
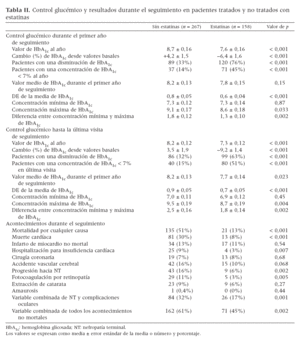
Control glucémico durante el seguimientoAl año de seguimiento, se detectó un aumento de HbA1c en 216 pacientes (51%) y una disminución en 209 (49%). La figura 1 demuestra los cambios de HbA1c desde los valores basales durante el primer año de seguimiento. Su concentración disminuyó en un 6,4% en pacientes tratados con estatinas y aumentó en un 4,2% en los nuevos usuarios (p < 0,001). Durante el seguimiento, en 12 pacientes (3%) se procedió a una conversión a una pauta de tratamiento diabético menos intensivo (en 6 pacientes se hizo una conversión del tratamiento con insulina a hipoglucemiantes orales y 6 pacientes interrumpieron los hipoglucemiantes orales debido a un control glucémico suficiente). Entre los usuarios de estatinas, en un mayor porcentaje de pacientes (7%) se hizo una conversión a un tratamiento menos intensivo comparado con no usuarios (0,4%) (p < 0,001) (fig. 1). En la tabla II se resumen las diferencias en el control glucémico entre pacientes usuarios de estatinas y no usuarios durante el primer año de seguimiento y durante el seguimiento global. En pacientes usuarios de estatinas los valores absolutos de HbA1c al año y en la última visita de seguimiento fueron más bajos (tabla II). Entre pacientes usuarios de estatinas también fue mayor la proporción con una disminución de los valores de HbA1c y unos valores < 7% durante el seguimiento (tabla II). Además, la DE de la media y la diferencia absoluta entre los valores mínimos y máximos de HbA1c durante el seguimiento fueron menores en usuarios de estatinas comparado con no usuarios (tabla II). En el análisis multivariado, los pacientes tratados crónicamente con estatinas tuvieron más probabilidades de presentar valores decrecientes de HbA1c (cociente de riesgo [CR] = 3,48, intervalo de confianza [IC] del 95% 2,03-5,98) y valores de HbA1c < 7% (CR = 4,96, IC del 95% 2,71-9,38) durante el primer año de seguimiento. Las asociaciones entre las estatinas y los valores decrecientes de HbA1c (CR = 1,86, IC del 95% 1,27-2,74) y los valores de HbA1c < 7% (CR = 2,58, IC del 95% 1,49-4,48) también se mantuvieron después de un año de seguimiento. Durante el seguimiento, 203 pacientes se sometieron a cirugía de revascularización de la extremidad inferior para una AP progresiva. Los pacientes usuarios de estatinas tuvieron menos probabilidades de someterse a dicha cirugía comparado con los no usuarios (41% comparado con 60%, respectivamente, p = 0,021).
Fig. 1. Cambio de la concentración de HbA1c y tratamiento diabético durante el seguimiento en pacientes diabéticos con arteriopatía periférica en función del tratamiento con estatinas. HbA1c: hemoglobina glucosilada.
Tabla II. Control glucémico y resultados durante el seguimiento en pacientes tratados y no tratados con estatinas
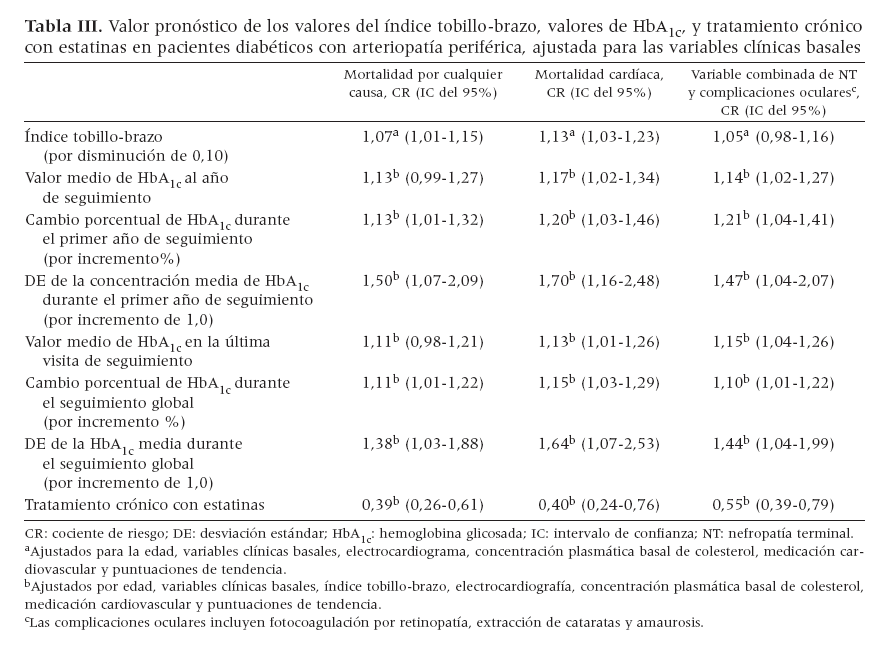
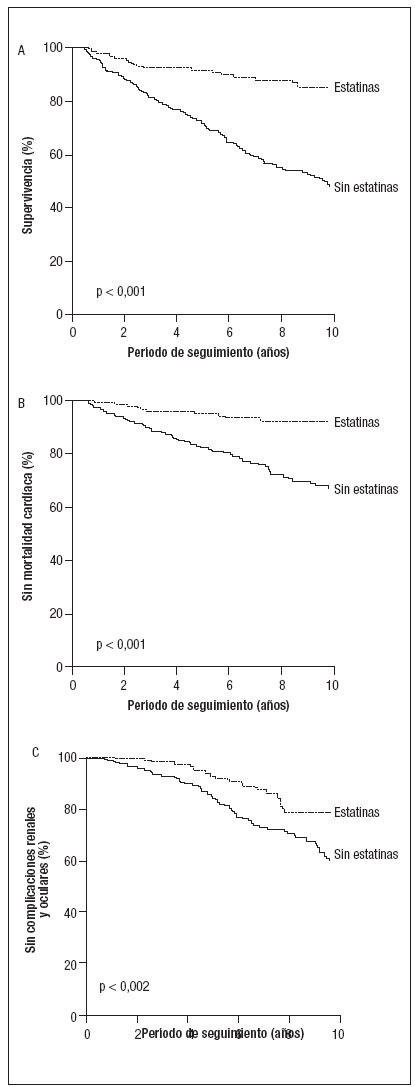
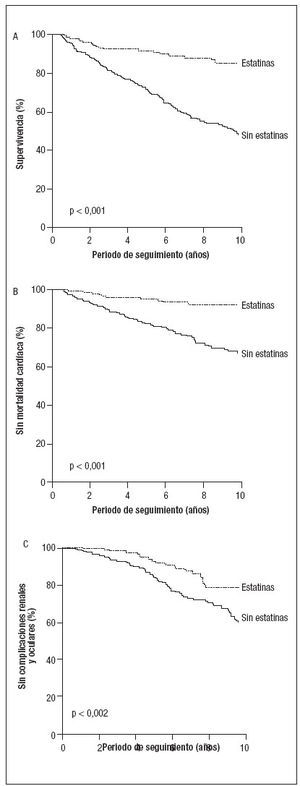
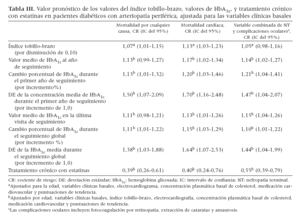
Criterios de valoraciónDurante un período de seguimiento mediano de 6,9 ± 0,2 años, la mortalidad por cualquier causa afectó a 156 pacientes (37%); la mortalidad cardíaca, a 94 (22%); las complicaciones cardiovasculares no mortales, a 150 (35%); progresión hasta una NT, a 52 (12%); complicaciones oculares, a 67 (16%), y la combinación de NT y complicaciones oculares, a 110 (26%). En la tabla II se presenta una comparación univariada entre el número de acontecimientos en pacientes usuarios de estatinas y no usuarios. Durante el seguimiento, la mortalidad por cualquier causa, mortalidad cardíaca, insuficiencia cardíaca congestiva, progresión hacia NT y fotocoagulación por retinopatía fueron significativamente más bajas en los pacientes en tratamiento crónico con estatinas, en comparacón con los no tratados,. Las curvas de Kaplan-Meier también demostraron una supervivencia significativamente más prolongada, libre de mortalidad cardíaca y de la variable combinada NT y complicaciones oculares en pacientes tratados con estatinas (fig. 2). El análisis multivariado demostró que las estatinas siguieron asociándose significativamente con una mejora del pronóstico (tabla III). Otras correlaciones significativas de un mejor pronóstico incluyeron mayores valores del ITB, valores más bajos de HbA1c, valores decrecientes de HbA1c durante el seguimiento y una menor variabilidad de este parámetro durante el seguimiento (una DE más baja de la HbA1c media). Las pruebas en busca de heterogeneidad revelaron que las estatinas se asociaron con una mejora del pronóstico tanto entre pacientes tratados con insulina como entre los tratados con hipoglucemiantes orales (valores de p no significativos para la interacción).
Fig. 2. Curva de Kaplan-Meier para mortalidad global, mortalidad cardíaca y complicaciones diabéticas no mortales (nefropatía terminal, fotocoagulación para la retinopatía, extracción de cataratas o amaurosis), estratificadas de acuerdo con el tratamiento con estatinas.
Tabla III. Valor pronóstico de los valores del índice tobillo-brazo, valores de HbA1c, y tratamiento crónico con estatinas en pacientes diabéticos con arteriopatía periférica, ajustada para las variables clínicas basales
DISCUSIÓNEl presente estudio observacional demostró que,, entre pacientes diabéticos con arteriopatía periférica, el tratamiento crónico con estatinas, mejora el control glucémico, Las estatinas también se asociaron con tasas más bajas de mortalidad por cualquier causa y cardíaca, así comode complicaciones diabéticas no mortales, incluso después de un ajuste para los factores de riesgo clínico, concentración basal de colesterol, ITB, medicación cardiovascular y puntuaciones de tendencia Además, etes estudio demostró que los pacientes con valores crecientes de HbA1c y una mayor variabilidad de este parámetro presentaron un mayor riesgo de un pronóstico adverso y que, además de los factores de riesgo clínico y los valores basales del índice tobillo-brazo, sus determinaciones seriadas pueden ser útiles para la estratificación del riesgo.
En pacientes con AP de la extremidad inferior se han descrito diferentes tasas de prevalencia de diabetes, que han fluctuado del 8 al 18%2,19,20. Los pacientes con AP presentan un mayor riesgo de desarrollar diabetes, lo que, en parte, se explica por la dislipemia subyacente21. Al contrario, en sí misma, la diabetes también aumenta el riesgo de desarrollar arteriopatía periférica. Los resultados del estudio Framingham demostraron que los hombres y mujeres con diabetes presentaron un riesgo 4 y 9 veces mayor, respectivamente, de desarrollar AP22. Además, la gravedad y la duración de la diabetes también se han relacionado proporcionalmente con el riesgo de desarrollar AP23,24. La coexistencia de AP y diabetes podría reflejar un estado avanzado de deterioro de la salud y mal pronóstico. De hecho, en la cohorte del presente estudio, más de uno de cada tres pacientes (37%) falleció durante el seguimiento mediano de 7 años. También se observaron con frecuencia complicaciones no mortales relacionadas con la diabetes. Los acontecimientos cardiovasculares afectaron al 35%; la progresión hasta una NT, al 12%, y las complicaciones oculares, al 16% de los pacientes. Por esta razón, es necesaria la identificación de pacientes que presentan mayor riesgo para la selección de estrategias de tratamiento apropiadas y para el control de las complicaciones relacionadas con la enfermedad.
Un control glucémico insuficiente y el aumento de los valores de HbA1c son importantes determinantes de las complicaciones micro y macrovasculares en pacientes con diabetes25-27. Por esta razón, el American College of Cardiology/American Heart Association han recomendado en sus direcrices el tratamiento de todos los pacientes diabéticos con AP para obtener concentraciones de HbA1c < 7%6. A pesar de implementar un tratamiento estricto con insulina o con hipoglucemiantes orales, los médicos siguen enfrentándose al reto de obtener estos objetivos. En la población del presente estudio, sólo el 28% de los pacientes presentaban valores de HbA1c < 7% en el momento de su inclusión. En la mayor parte de ellos, durante el seguimiento no se obtuvo un valor de este parámetro < 7%. Estos resultados reflejan la elevada tasa del mal control glucémico en pacientes diabéticos con AP. Diferentes factores se han asociado con un control glucémico insuficiente, incluida la duración de la enfermedad, la falta de cuidados personales, no recibir recomendaciones dietéticas, la ausencia de un seguro médico, y una concentración plasmática de colesterol elevada28,29. En particular, en pacientes que presentan estas características, pueden derivarse importantes beneficios de unos consejos apropiados y de un tratamiento médico intensivo.
Diversos estudios han sugerido las propiedades beneficiosas de las estatinas con respecto a la sensibilidad a la insulina, secreción de insulina y captación de glucosa mediada por la insulina en pacientes no diabéticos y diabéticos9-11. Además, en el análisis post-hoc del West of Scotland Coronary Prevention Study se demostró que entre pacientes tratados con estatinas el riesgo de llegar a ser diabéticos disminuyó un 30%8. Es posible que cuatro efectos conocidos diferentes de esta clase de fármacos expliquen su efecto sobre el metabolismo de la glucosa. En primer lugar, la dislipemia se ha asociado al desarrollo de diabetes, y las estatinas podrían producir efectos sobre el metabolismo de la glucosa a través de sus efectos hipolipemiantes21. En segundo lugar, las propiedades antiinflamatorias podrían reducir la concentración circulante de citocinas proinflamatorias que influyen negativamente en el receptor de la insulina, dando lugar a una insensibilidad a la misma30. En tercer lugar, puede especularse que estos fármacos restablecen la función endotelial y que, por esta razón, podrían mejorar la perfusión tisular y el transporte de glucosa e insulina31. Por último, las propiedades antioxidantes de las estatinas podrían prevenir el desarrollo de una disfunción endotelial puesto que, durante la hiperglucemia, la agresión oxidativa es un elemento clave en la patogenia de la disfunción endotelial y de las complicaciones diabéticas32.
Estudios a gran escala han demostrado que las estatinas mejoran el pronóstico cardiovascular en pacientes con AP33 y diabetes34. Por esta razón, se ha recomendado un tratamiento con esta clase de fármacos para obtener concentraciones séricas de colesterol LDL < 100 mg/dl en todos los pacientes con AP6 y diabetes14. Los resultados del presente estudio no sólo confirman que estos fármacos hipolipemiantes reducen significativamente la tasa de mortalidad por cualquier causa y la cardíaca, sino que también demuestran que reducen significativa-mente la tasa de complicaciones relacionadas con la diabetes, incluida la NT y las complicaciones oculares. Puede formularse la hipótesis de que una mejora del metabolismo de la glucosa debida al tratamiento crónico con estatinas explicaría, al menos en parte, la menor tasa de mortalidad y de complicaciones diabéticas no mortales. Unos valores absolutos más bajos de HbA1c, unos valores decrecientes de este parámetro y su menor variabilidad durante el seguimiento, se asociaron independientemente con una menor mortalidad y una menor incidencia de complicaciones diabéticas no mortales. Además, la gravedad de la aterosclerosis, determinada a través del ITB, siguió siendo un importante determinante de pronóstico adverso. En la práctica clínica, las determinaciones seriadas de HbA1c no sólo serían de valor para orientar el tratamiento médico sino que, además de los factores de riesgo clínico y los valores del ITB, también permitirían aumentar la precisión para estratificación e identificación de los pacientes con un mayor riesgo de un pronóstico adverso que podrían beneficiarse de un tratamiento hipolipemiante agresivo.
Es preciso reconocer diversas limitaciones. La principal limitación del presente estudio es que los hallazgos deben interpretarse en el contexto de un diseño observacional en el que las estatinas no se asignaron aleatoriamente a los participantes. Aunque usamos puntuaciones de tendencia, no habrían compensado todo el sesgo en la decisión de prescribir estatinas. Así mismo, en el presente estudio no se obtuvieron variables de potencial confusión, como las conductas que favorecen la mala salud y la falta de adhesión a una pauta dietética antidiabética estricta), que podrían haber influido en los resultados. No obstante, en pacientes tratados con estatinas fue más probable que se efectuara una conversión del tratamiento con insulina a los hipoglucemiantes orales o de éstos a una dieta exclusiva para la diabetes, lo que sugiere que, en sí misma, una pauta estricta de tratamiento con insulina no explica por completo la mejora de la concentración de HbA1c. Por último, el uso de este parámero como medida del control glucémico es discutible. Se ha demostrado que es un parámetro fiable del control glucémico a largo plazo en pacientes diabéticos; sin embargo, además de la HbA1c, la concentración de glucosa en ayunas y la concentración a las dos horas de una carga de glucosa representarían un parámetro más fiable del control glucémico.
CONCLUSIÓNPartiendo de los resultados del presente estudio, concluimos que, en pacientes diabéticos con arteriopatía periférica, el tratamiento crónico con esta-tinas se asocia con un mejor control glucémico, una mayor supervivencia y tasas más bajas de complicaciones diabéticas no mortales. Así mismo, además de los factores de riesgo clínico y los valores del ITB, las determinaciones seriadas de HbA1c permitirían una mayor precisión en su en la estratificación e identificación de los pacientes con mayor riesgo. Pese a las limitaciones de un estudio observacional, los hallazgos de la presente investigación sugieren nuevas posibilidades clínicas que deben examinarse en estudios futuros.
Correspondencia: Don Poldermans, MD, PhD, Dr. Molewaterplein 40, Room H-921, 3015 GD Róterdam, Países Bajos. Correo electrónico: d.poldermans@erasmusmc.nl
Ann Vasc Surg. 2007;21:780-9 DOI: 10.1016/j.avsg.2007.04.004©Annals of Vascular Surgery Inc. Publicado en la red: 15 de octubre de 2007