Water Vapor Thermal Therapy (WVTT) has emerged as a minimally invasive surgical therapy (MIST) for benign prostatic obstruction. However, the optimal number of intraprostatic injections remains debated. This study introduces injection density (ID), defined as the number of injections per 10 cc of prostate volume, to assess its impact on treatment failure after WVTT.
MethodsMulticentric retrospective study across 11 European centers, analysing patients who underwent WVTT between March 2019 and March 2024. Baseline, surgical, and postoperative data were collected during a 24 months follow-up. The primary outcome was treatment failure, defined as the need for medical or surgical intervention 12 months post-WVTT. Secondary outcomes included sexual function and postoperative complications. Logistic regression was performed across ID cut-off points from 0.75 to 2.5 injections per 10 cc.
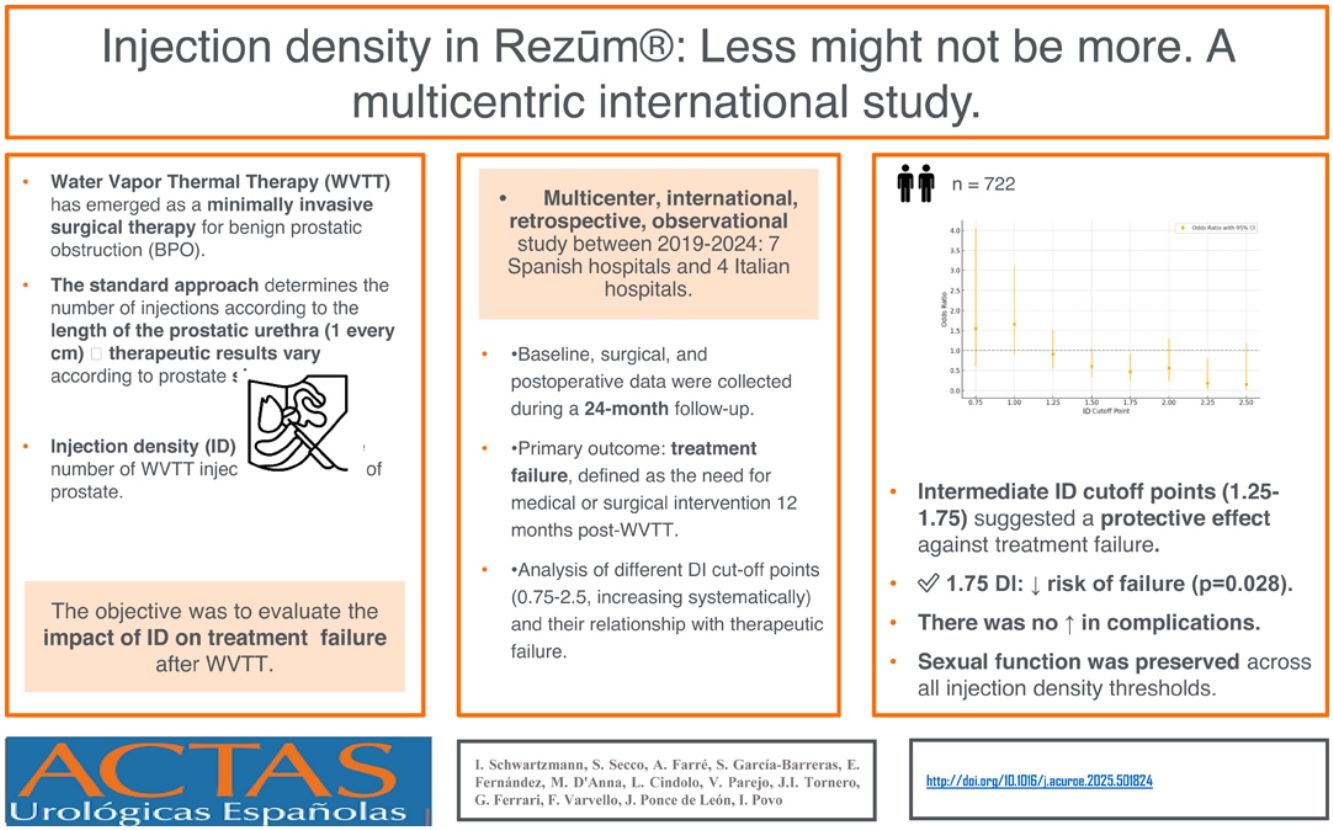
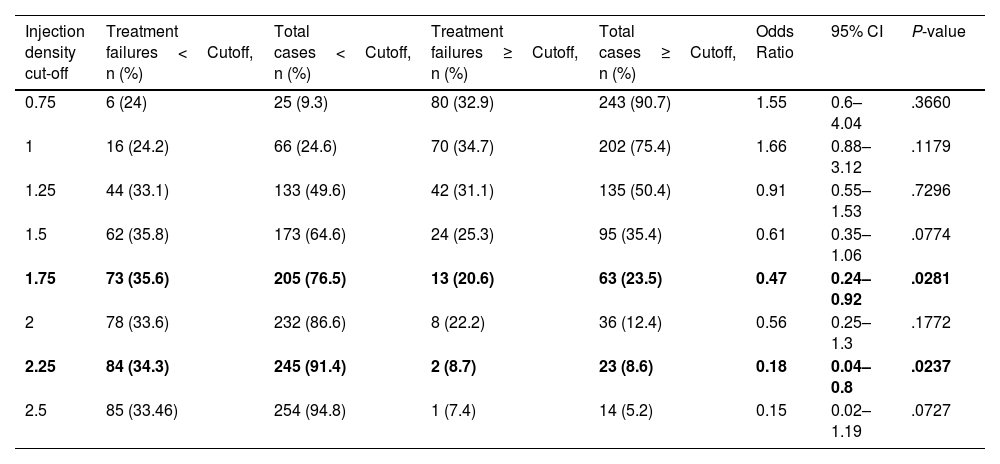
ResultsA total of 722 patients underwent WVTT with a mean age of 64 years and a mean prostate volume of 60 cc. Baseline Qmax was 8.0±3.6mL/s. Intermediate ID cut-off points (1.25–1.75) suggested a protective effect against treatment failure, with 1.75 being the first to reach statistical significance (P=.028). Higher ID cut-off points (2.00–2.50) maintained a protective effect, but only 2.25 reached significance (P=.024). No significant relationship was found between ID and complications. Sexual function remained stable across ID thresholds.
ConclusionsOptimizing ID during WVTT may improve success rates without increasing complications or negatively impacting sexual function. These findings support a volumetric approach over the traditional linear injection technique to enhance WVTT outcomes.
La terapia térmica de vapor de agua (TTVA) ha surgido como un tratamiento quirúrgico mínimamente invasivo (TQMI) para la obstrucción prostática benigna. Sin embargo, el número óptimo de inyecciones intraprostáticas sigue siendo objeto de debate. Este estudio introduce la densidad de inyección (DI), definida como el número de inyecciones por cada 10 cc de volumen prostático, para evaluar su impacto en el fracaso terapéutico tras TTVA.
MétodosEstudio retrospectivo multicéntrico en 11 hospitales europeos, en el que se analizaron los pacientes sometidos a TTVA entre marzo de 2019 y marzo de 2024. Se recopilaron datos basales, quirúrgicos y postoperatorios durante un seguimiento de 24 meses. La variable principal fue el fracaso terapéutico, definido como la necesidad de tratamiento médico o quirúrgico a los 12 meses de la TTVA. Las variables secundarias incluyeron la función sexual y las complicaciones postoperatorias. Se realizó un análisis de regresión logística para evaluar los puntos de corte de DI de 0,75 a 2,5 inyecciones por 10 cc.
ResultadosSe incluyeron 722 pacientes tratados con TTVA con una media de edad de 64 años y una media de volumen prostático de 60 cc, El Qmax basal fue de 8,0±3,6mL/s. Los puntos de corte intermedios de DI (1,25–1,75) sugirieron un efecto protector frente al fracaso terapéutico, siendo el punto de corte de 1,75 el primero en mostrar significación estadística (P=,028). Los puntos de corte de DI más altos (2,00–2,50) mantuvieron un efecto protector, pero sólo el 2,25 alcanzó la significación estadística (P=,024). No se observó una relación significativa entre DI y complicaciones postoperatorias. La función sexual se mantuvo estable en todos los umbrales de DI.
ConclusionesLa optimización de DI durante TTVA podría mejorar las tasas de éxito sin aumentar las complicaciones postoperatorias ni afectar negativamente la función sexual. Estos hallazgos respaldan un enfoque basado en el volumen, como alternativa a la técnica tradicional de inyección lineal para mejorar los resultados de la TTVA.