La litiasis en el receptor del injerto renal puede ser una enfermedad peligrosa cuyo riesgo potencial es el deterioro de la función renal.
Adquisición de la evidenciaSe realizó una búsqueda sistemática de la literatura hasta febrero del 2023. El objetivo primario era evaluar la incidencia de litiasis en receptores de trasplante renal (TR). El secundario era valorar el momento de formación, la localización y la composición de la litiasis, las opciones de tratamiento disponibles y la incidencia de la pérdida del injerto.
Síntesis de la evidenciaUn total de 41 estudios no aleatorizados compuestos por 699 pacientes cumplieron los criterios de inclusión. La edad en el momento del diagnóstico de la litiasis oscilaba entre 29 y 53 años. La incidencia de urolitiasis se encontraba entre 0,1 y 6,3%, siendo diagnosticada generalmente a los 12 meses del TR. La mayoría de las litiasis detectadas se localizaron en los cálices o en la pelvis. La composición más frecuente fue la de oxalato cálcico. Se consideraron diferentes estrategias de tratamiento como vigilancia activa, ureteroscopia, abordaje percutáneo/combinado o cirugía abierta. Del total de pacientes, 15,73% fueron tratados con litotricia extracorpórea por ondas de choque (LEOCh) y 26,75% se sometieron a litotricia endoscópica o extracción quirúrgica. De estos sujetos, 18,03% se abordaron mediante nefrolitotomía percutánea, mientras que 3,14% se sometieron a un manejo combinado. Se realizó litotomía quirúrgica en 5,01% de los casos. La tasa libre de litiasis (TLL) global se situó en torno a 80%.
ConclusionesLa litiasis en el TR es una patología poco frecuente que suele diagnosticarse al año de la cirugía. Su localización más común son los cálices y la pelvis renal, y en la mayoría de los casos está compuesta de oxalato cálcico. Todos los tratamientos activos han demostrado resultados satisfactorios en términos de TLL, por lo que la elección de la técnica quirúrgica se debe basar en las características del paciente y las preferencias del cirujano.
Lithiasis in renal graft recipients might be a dangerous condition with a potential risk of organ function impairment.
Evidence acquisitionA systematic literature search was conducted through February 2023. The primary objective was to assess the incidence of lithiasis in kidney transplant (KT) recipients. The secondary objective was to assess the timing of stone formation, localization and composition of stones, possible treatment options, and the incidence of graft loss.
Evidence synthesisA total of 41 non-randomized studies comprising 699 patients met our inclusion criteria. The age at lithiasis diagnosis ranged between 29-53 years. Incidence of urolithiasis ranged from 0.1 to 6.3%, usually diagnosed after 12 months from KT. Most of the stones were diagnosed in the calyces or in the pelvis. Calcium oxalate composition was the most frequent. Different treatment strategies were considered, namely active surveillance, ureteroscopy, percutaneous/combined approach, or open surgery. 15.73% of patients were submitted to extracorporeal shock wave lithotripsy (ESWL), while 26.75% underwent endoscopic lithotripsy or stone extraction. 18.03% of patients underwent percutaneous nephrolithotomy whilst 3.14% to a combined approach. Surgical lithotomy was performed in 5.01% of the cases. Global stone-free rate was around 80%.
ConclusionsLithiasis in kidney transplant is a rare condition usually diagnosed after one year after surgery and mostly located in the calyces and renal pelvis, more frequently of calcium oxalate composition. Each of the active treatments is associated with good results in terms of stone-free rate, thus the surgical technique should be chosen according to the patient's characteristics and surgeon preferences.
La litiasis en el injerto renal puede ser una enfermedad peligrosa cuyos riesgos potenciales son el fallo orgánico y la pérdida del injerto1,2. Debido a la denervación parcial de este último, el paciente puede no presentar dolor en el flanco tipo cólico asociado a la formación de litiasis, provocando el diagnóstico tardío de hidronefrosis y de deterioro de la función renal del injerto. Además, se trata de una patología complicada, pues afecta a un riñón único funcional en sujetos que suelen presentar una comorbilidad elevada, cuyas complicaciones graves podrían incluir la sepsis. El tratamiento de la litiasis de novo en receptores de trasplante renal (TR) también presenta muchos desafíos técnicos debido a la posición heterotópica del injerto renal en los vasos iliacos y a las diversas técnicas de anastomosis urinaria. En la literatura solo se dispone de series pequeñas y retrospectivas que informan de la incidencia y las características de la urolitiasis en riñones trasplantados3. En consecuencia, faltan pruebas de alto nivel sobre el manejo adecuado de estas personas. Por ello, realizamos una revisión sistemática (RS) para evaluar la incidencia de litiasis en receptores de TR, el tipo de composición de los cálculos y el tratamiento utilizado con mayor frecuencia en estos pacientes.
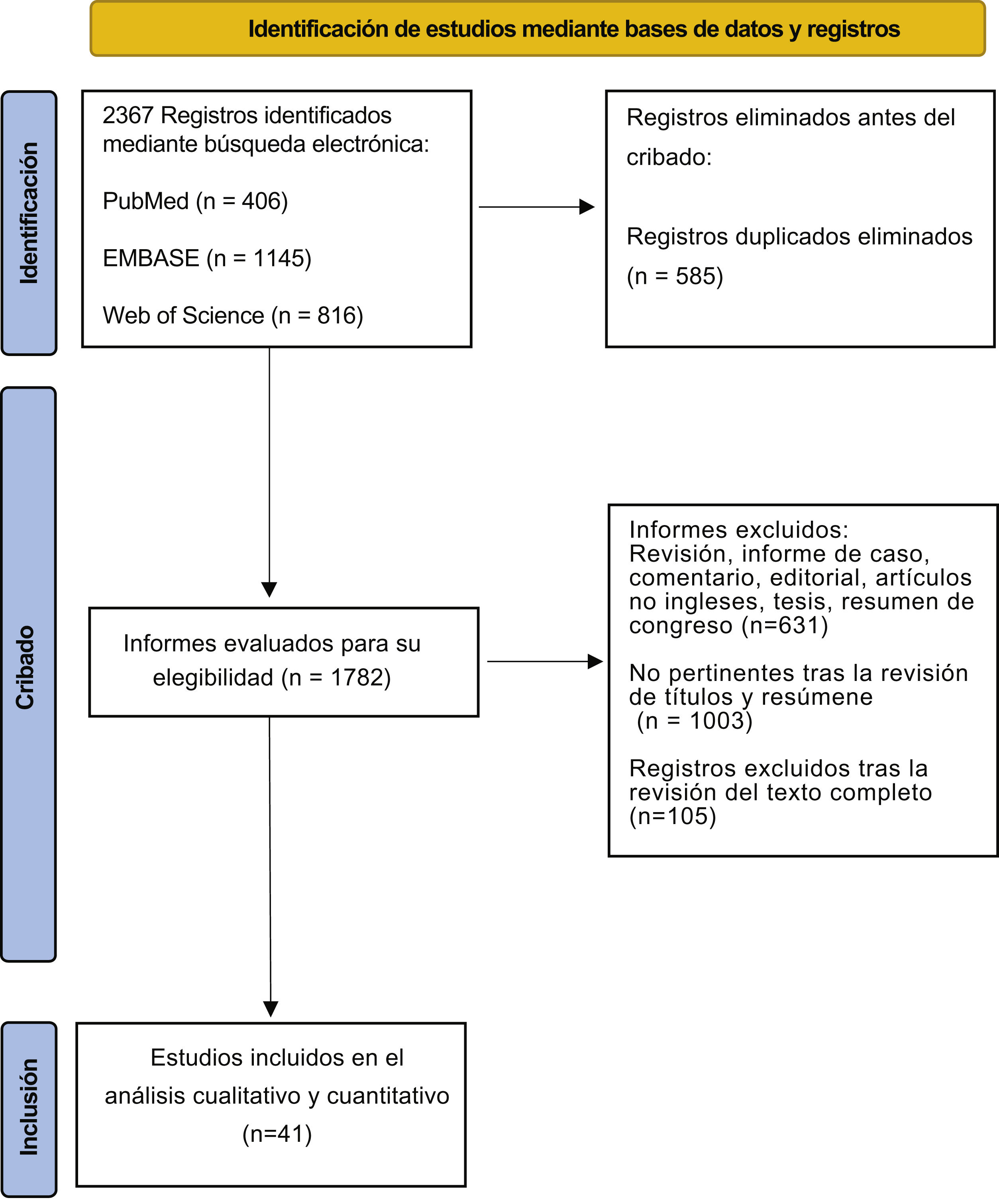
Materiales y métodosEstrategia de búsquedaRealizamos una RS siguiendo las directrices de la declaración Preferred Reporting Items for Systematic Reviews and Meta-analyses (PRISMA)4 (fig. 1). Este protocolo se registró en la base de datos para revisiones sistemáticas PROSPERO (International prospective register of systematic reviews) (número de registro: CRD42023409259). La búsqueda bibliográfica se efectuó en las bases de datos PubMed/Medline, Embase y Web of Science, para identificar estudios publicados hasta febrero de 2023 que informaran sobre patología litiásica en receptores de TR. La estrategia de búsqueda utilizó la combinación de los siguientes términos agrupados según los operadores booleanos (AND, OR, NOT): kidney transplant, renal transplant, stone, lithiasis. El objetivo primario de esta RS fue evaluar la incidencia de litiasis en receptores de TR. El objetivo secundario fue valorar el momento de formación de la litiasis, su localización y composición, las opciones de tratamiento y la incidencia de pérdida del injerto.
Selección de estudiosSe consideraron elegibles los estudios que incluían pacientes receptores de TR que desarrollaron urolitiasis en el injerto (P), sometidos a tratamiento activo (I) o manejo conservador (C) con el fin de evaluar la incidencia de litiasis, el momento de formación de esta, la composición, los resultados perioperatorios y la pérdida del injerto (O). Se seleccionaron todos los artículos con datos de interés: solo se incluyeron los trabajos pertinentes según la estrategia PICO (framework for systematic research of the Literature: Patient, Intervention, Comparison, Outcome), a texto completo y en inglés. Se excluyeron los resúmenes, editoriales, comentarios, revisiones, capítulos de libros, artículos en lengua no inglesa, informes de casos únicos y artículos que informaban de estudios experimentales en animales o cadáveres.
Extracción de datosLos artículos fueron revisados de forma independiente por dos de los autores (A.P. y G.B.) teniendo en cuenta los criterios de inclusión y exclusión. Se analizaron los títulos y los resúmenes. Después de esta primera selección, se llevó a cabo una lectura del texto completo para confirmar si cumplían los criterios de inclusión. Por último, se revisaron las referencias de los artículos seleccionados para identificar otras posibles fuentes de datos. Los desacuerdos relativos a la selección de los estudios fueron resueltos por un tercer revisor (A.T.).
Evaluación de riesgo de sesgoLa evaluación del riesgo de sesgo la realizaron dos autores (T. P. y A.P.) de forma independiente, utilizando la herramienta de evaluación del riesgo de sesgo del modelo de predicción (PROBAST)5. Los posibles desacuerdos fueron resueltos por un tercer autor (A. T.). El riesgo de sesgo se midió en cuatro dominios de interés (participantes, factores predictores, resultados y análisis) (fig. 2).
Extracción de datos y análisisSe registraron los datos demográficos basales (edad, índice de masa corporal, PSA (prostate specific antigen), causa de la enfermedad renal terminal [ERT]), las variables perioperatorias (tiempo quirúrgico, pérdida de sangre estimada [PSE], complicaciones, duración de la estancia hospitalaria) y las complicaciones posoperatorias (>30 días posoperatorios) si estaban disponibles.
Síntesis de la evidenciaCaracterísticas de los estudiosLa búsqueda bibliográfica incluyó 2.367 registros. Tras realizar el cribado y evaluar la elegibilidad, 41 estudios cumplieron los criterios de inclusión. En total se incluyeron 699 receptores de TR con urolitiasis, con una edad en el momento del diagnóstico de entre 29 y 53 años6,7. En la tabla 1 se resumen los datos extraídos de cada artículo. Uno de los trabajos incluidos en esta revisión se efectuó en una población pediátrica con una mediana de edad de 9,2 (desviación estándar [DE] 4,7) años8. El año de publicación de los estudios varió considerablemente, desde 19849 hasta 20216. Además, todos los análisis incluyeron cohortes retrospectivas de un solo centro.
Características de los estudios incluidos en la revisión sistemática
| Estudio, primer autor (año) | Número de pacientes incluidos con litiasis en aloinjerto | Periodo de reclutamiento | Edad en el diagnóstico de nefrolitiasis en el injerto (años) | Prevalencia de nefrolitiasis de novo (%) | Tiempo medio entre el trasplante renal hasta el desarrollo de la nefrolitiasis (meses) | Composición litiasis (número [%]) | Localización litiasis (número [%]) | Tratamiento (número [%]) | Complicaciones perioperatorias (hasta día 30 posoperatorio) | Complicaciones nefrolitiasis a largo plazo (>30 días posoperatorio) | Pérdida de injerto debida al tratamiento número (%) | Tasa libre de litiasis según el tratamiento (número [%]) |
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Abbott et al. (2003)14 | 52 | 1994-1998 | 40,8±15,6 | 0,1 | N/d | N/d | N/d | - Litotricia extracorpórea: 1 (2)- Ureteroscopia: 7 (14)- Nefrolitotomía percutánea: 19 (37)- Desconocida: 25 (48) | - Insuficiencia renal: 1 (2) | N/d | 1 (2) | N/d |
| Basiri et al. (2006)15 | 6 | 1989-2002 | N/d | 0,4 | N/d | N/d | N/d | - Ureteroscopia: 4 (67)- Nefrolitotomía percutánea: 1 (17)- Extracción quirúrgica: 1 (17) | - Fugas de orina: 1 (17)- Infección tracto urinario: 1 (17) | N/d | N/d | N/d |
| Benoit et al. (1996)13 | 12 | 1976-1992 | 40,3 (30-50) | 0,8 | N/d | - Estruvita: 2 (17)- Mixta: 4 (33)- Desconocida: 6 (50) | - Cáliz: 5 (42)- Unión pieloureteral: 1 (8)- Uréter: 6 (50) | - Litotricia extracorpórea: 1 (8)- Ureteroscopia: 2 (17)- Extracción quirúrgica: 5 (42)- Abordaje combinado: 1 (8)- Vigilancia: 3 (25) | N/d | N/d | N/d | N/d |
| Bolen et al. (2022)12 | 56 | 2009-2019 | N/d | 0,9 | 12 (0-384) | - Oxalato cálcico: 6 (9)- Monohidrato: 0 (0)- Dihidrato: 0 (0)- Desconocida: 6 (9)- Fosfato cálcico: 1 (2)- Mixta: 5 (9)- Desconocida: 44 (79) | - Cáliz polo superior: 8 (14)- Cáliz polo medio: ()- Cáliz polo inferior: 20 (36)- Pelvis renal: 6 (11)- Uréter: 9 (16)- Múltiple: 5 (9)- Desconocida: 8 (14) | - Ureteroscopia: 19 (34)- Nefrolitotomía percutánea: 7 (12)- Desconocido: 2 (4)- Vigilancia: 28 (50) | N/d | N/d | 0 | N/d |
| Branchereau et al. (2018)38 | 95 | N/d | 48 | N/d | 40 | N/d | - Cáliz polo superior: 7 (7)- Cáliz polo medio: 3 (3)- Cáliz polo inferior: 27 (28)- Pelvis renal: 14 (15)- Unión pieloureteral: 16 (17)- Uréter: 28 (29) | - Litotricia extracorpórea: 12 (13)- Ureteroscopia: 25 (26)- Nefrolitotomía percutánea: 10 (11)- Litotomía quirúrgica: 2 (2)- Vigilancia: 46 (47) | - Hematoma perirrenal: 8 (8)- Estenosis de la ureteroneocistostomía: 11 (12)- Pielonefritis en el trasplante: 2 (2) | 0 | 0 | - Litotricia extracorpórea: 6/12 (50)- Ureteroscopia: 21/25 (84)- Nefrolitotomía percutánea: 9/10 (90)- Litotomía quirúrgica: 2/2 (100) |
| Buresley et al. (2008)11 | 1 | 1993-2005 | N/d | 0,2 | 7 | N/d | N/d | - Litotricia extracorpórea: 1 (100) | N/d | N/d | 0 | (100) |
| Challacombe et al. (2005)16 | 21 | 1997-2003 | 43 (15-63) | 1,0 | 43 (6-216) | N/d | N/d | - Litotricia extracorpórea: 12 (57)- Nefrolitotomía percutánea: 6 (29)- Litotomía quirúrgica: 1 (5)- Vigilancia: 2 (10) | N/d | - Litiasis recurrente: 1 (5) | 0 | (100) |
| Cho et al. (1988)17 | 9 | 1972-1986 | 30 (8-65) | 1,7 | 7 (3-42) | - Oxalato cálcico: 2 (22)- Monohidrato: 1 (11)- Dihidrato: 0 (0)- Desconocida: 1 (11)- Fosfato cálcico: 2 (22)- Ácido úrico: 1 (11)- Estruvita: 2 (22)- Desconocida: 2 (22) | - Pelvis renal: 3 (33)- Vejiga: 4 (45)- Desconocida: 2 (22) | - Cistoscopia/litotricia: 3 (33)- Nefrolitotomía percutánea: 1 (11)- Litotomía quirúrgica: 3 (33)- Vigilancia: 2 (22) | N/d | N/d | - Rechazo crónico: 1 (11) | N/d |
| Cicerello et al. (2014)18 | 10 | 1995-2012 | 43 (31-59) | 1,0 | N/d | N/d | - Cáliz polo superior: 2 (20)- Cáliz polo medio: 1 (10)- Cáliz polo inferior: 2 (20)- Pelvis renal: 1 (10)- Unión pieloureteral: 1 (10)- Uréter: 2 (20)- Unión vesicoureteral: 1 (10) | - Litotricia extracorpórea: 1 (10)- Ureteroscopia: 6 (60)- Nefrolitotomía percutánea: 2 (20)- Litotomía quirúrgica: 1 (10) | N/d | N/d | 0 | - Litotricia extracorpórea: 1/2 (50)- Ureteroscopia: 1/7 (14) |
| Del Pizzo et al. (1998)19 | 4 | 1991-1996 | N/d | 0,7 | N/d | N/d | - Uréter: 1 (25)- Unión vesicoureteral: 3 (75) | - Ureteroscopia: 4 (100) | N/d | N/d | 0 | - Ureteroscopia: 4/4 (100) |
| Doehn et al. (2002)20 | 11 | 1985-2000 | 50 | 0,7 | N/d | - Oxalato cálcico: 3 (27)- Monohidrato: 0 (0)- Dihidrato: 0 (0)- Desconocida: 3 (27)- Ácido úrico: 3 (27)- Estruvita: 2 (19)- Desconocida: 3 (27) | N/d | - Litotricia extracorpórea: 3 (27)- Nefrolitotomía percutánea: 5 (46)- Vigilancia: 3 (27) | N/d | - Litiasis recurrente: 2 (19)- Rechazo crónico: 1 (9) | 0 | (100) |
| Emiliani et al. (2018)21 | 51 | 1983-2017 | 49 (26-70) | 2,4 | 31 (10-63) | - Oxalato cálcico: 8 (16) - Monohidrato: 7 (14)- Dihidrato: 1 (2)- Desconocida: 0 (0)- Fosfato cálcico: 4 (8)- Ácido úrico: 6 (12)- Estruvita: 5 (10)- Mixta: 1 (2)- Desconocida: 27 (53) | - Cáliz polo superior: 2 (4)- Cáliz polo medio: 2 (4)- Cáliz polo inferior: 9 (18)- Pelvis renal: 4 (8)- Unión pieloureteral: 2 (4)- Uréter: 30 (59) | - Litotricia extracorpórea: 22 (43)- Ureteroscopia: 9 (18)- Nefrolitotomía percutánea: 4 (8)- Litotomía quirúrgica: 2 (4)- Vigilancia: 14 (27) | - Hematuria: 2 (4)- Infección tracto urinario: 3 (6)- Sepsis: 1 (2) | - Litiasis recurrente: 4 (8) | 0 | - Litotricia extracorpórea: 20/22 (91)- Ureteroscopia: 9/9 (100)- Nefrolitotomía percutánea: 4/4 (100)- Litotomía quirúrgica: 1/2 (50) |
| Ferreira et al. (2012)22 | 17 | 1968-2011 | 46 (32-63) | 1,3 | N/d | N/d | - Cáliz: 9 (53)- Pelvis renal: 3 (18)- Uréter: 5 (29) | - Litotricia extracorpórea: 6 (35)- Ureteroscopia: 3 (18)- Nefrolitotomía percutánea: 1 (6)- Litotomía quirúrgica: 2 (12)- Vigilancia: 5 (29) | 0 | 0 | 0 | N/d |
| Friedersdorff et al. (2017)23 | 8 | 2002-2014 | N/d | 0,4 | (2-98) | - Oxalato cálcico: 1 (12)- Monohidrato: 0 (0)- Dihidrato: 0 (0)- Desconocida: 1 (12)- Fosfato cálcico: 1 (12)- Mixta: 3 (38)- Desconocida: 3 (38) | - Cáliz polo inferior: 1 (12)- Pelvis renal: 1 (12)- Uréter: 2 (25)- Múltiple: 3 (38)- Desconocida: 1 (12) | - Ureteroscopia: 2 (25)- Nefrolitotomía percutánea: 2 (25)- Abordaje combinado: 4 (50) | - Urosepsis: 1 (12)- Pérdida de sangre: 1 (12)- Perforación uréter: 1 (12) | 0 | 0 | - Litotricia extracorpórea: 0/3 (0)- Ureteroscopia: 2/3 (66)- Nefrolitotomía percutánea: 2/2 (100) |
| Gerber et al. (2021)6 | 18 | 2009-2018 | 53,5 | N/d | N/d | - Oxalato cálcico: 2 (11)- Monohidrato: 2 (11)- Dihidrato: 0 (0)- Desconocida: 0 (0)- Fosfato cálcico: 1 (5)- Mixta: 2 (11)- Desconocida: 13 (72) | - Riñón: 6 (33)- Uréter: 6 (33)- Múltiple: 6 (33) | - Ureteroscopia: 16 (89)- Endoscópico/percutáneo: 2 (11) | - Fugas de orina: 1 (11)- Litiasis uretral distal impactada: 1 (11) | 0 | 0 | - Ureteroscopia: 15/16 (94)- Endoscopia/percutáneo combinado 2/2 (100) |
| Harper et al. (1994)1 | 6 | 1990-1991 | N/d | 3,4 | N/d | - Oxalato cálcico: 1 (17)- Monohidrato: 0 (0)- Dihidrato: 0 (0)- Desconocida: 1 (17)- Fosfato cálcico: 2 (33)- Ácido úrico: 1 (17)- Mixta: 1 (17)- Desconocida: 1 (17) | - Pelvis renal: 2 (33)- Unión vesicoureteral: 1 (17)- Vejiga: 1 (17)- Desconocida: 2 (33) | - Litotricia/extracción: 2 (33)- Nefrolitotomía percutánea: 2 (33)- Vigilancia: 1 (17)- Desconocido: 1 (17) | N/d | N/d | N/d | N/d |
| Harraz et al. (2017)24 | 16 | 1974-2009 | 41±12 | 1,3 | N/d | N/d | - Cáliz polo superior: 3 (19)- Cáliz polo medio: 5 (31)- Cáliz polo inferior: 3 (19)- Pelvis renal: 2 (13)- Uréter: 3 (19)- Vejiga: 6 (38) | - Litotricia extracorpórea: 3 (19)- Nefrolitotomía percutánea: 11 (68)- Vigilancia: 2 (13) | - Hematuria: 1 (6)- Fugas de orina: 1 (6)- Obstrucción intestinal: 1 (6) | 0 | 0 | - Litotricia extracorpórea: 3/3 (100)- Nefrolitotomía percutánea: 11/11 (100) |
| Hayes et al. (1989)7 | 10 | 1977-1988 | 29 (17-53) | 1,1 | N/d | N/d | N/d | - Litotricia extracorpórea: 1 (10)- Ureteroscopia: 3 (30)- Litotomía quirúrgica: 1 (10)- Abordaje combinado: 1 (10)- Vigilancia: 4 (40) | N/d | N/d | N/d | N/d |
| He et al. (2007)39 | 7 | 2002-2006 | 40,7 | N/d | 36 (1-72) | - Oxalato cálcico: 2 (29)- Monohidrato: 0 (0)- Dihidrato: 0 (0)- Desconocido: 2 (29)- Ácido úrico: 2 (29)- Estruvita: 1 (14)- Mixta: 2 (29) | - Pelvis renal: 3 (43)- Unión pieloureteral: 1 (14)- Unión vesicoureteral: 3 (43) | - Nefrolitotomía percutánea: 7 (100) | 0 | 0 | 0 | (100) |
| Hyams et al. (2012)40 | 12 | 2006-2011 | 42 (36-72) | N/d | 87 (8-209) | - Oxalato cálcico: 6 (50)- Monohidrato: 0 (0)- Dihidrato: 0 (0)- Desconocida: 6 (50)- Fosfato cálcico: 4 (33)- Estruvita: 1 (8)- Desconocida: 1 (8) | - Pelvis renal: 7 (58)- Uréter: 3 (25)- Múltiple: 2 (17) | - Ureteroscopia: 7 (58)- Nefrolitotomía percutánea: 5 (42) | - Fístula nefro-cutánea: 1 (8) | - Incrustación stent uretral: 1 (8) | 0 | N/d |
| Khositseth et al. (2004)8 | 20 | 1896-2003 | 9,2±4,7 | 5,0 | 19 (2-72) | - Oxalato cálcico: 2 (10)- Monohidrato: 0 (0)- Dihidrato: 0 (0)- Desconocida: 2 (10)- Fosfato cálcico: 6 (30)- Estruvita: 2 (10)- Mixta: 1 (5)- Desconocida: 9 (45) | - Pelvis renal: 1 (5)- Unión vesicoureteral: 8 (40)- Vejiga: 7 (35)- Múltiple: 2 (10)- Línea de sutura: 2 (10) | - Cistoscopia: 11 (55)- Extracción quirúrgica: 4 (20)- Vigilancia: 4 (20)- Desconocida: 1 (5) | - Linfocele 1 (5)- Obstrucción parcial UVJ 1 (5)- Estenosis uretral 2 (10)- Necrosis muñón ureteral 1 (5)- Infección tracto urinario 8 (40) | N/d | N/d | N/d |
| Kim et al. (2001)25 | 15 | 1980-1997 | 41,5 (28-67) | 1,8 | 17,8 (3-109) | - Oxalato cálcico: 1 (7)- Monohidrato: 0 (0)- Dihidrato: 0 (0)- Desconocida: 1 (7)- Fosfato cálcico: 3 (20)- Estruvita: 2 (14)- Mixta: 7 (46)- Desconocida: 2 (14) | - Pelvis renal: 3 (20)- Vejiga: 11 (73)- Múltiple: 1 (7) | - Cistoscopia: 8 (53)- Vigilancia: 7 (47) | N/d | - Litiasis recurrente: 5 (33) | N/d | (100) |
| Klingler et al. (2002)26 | 19 | 1993-2000 | 48 (26-72) | 0,8 | 28 (13-48) | - Oxalato cálcico: 11 (58)- Monohidrato: 0 (0)- Dihidrato: 0 (0)- Desconocida: 11 (58)- Fosfato cálcico: 1 (5)- Ácido úrico: 2 (11)- Desconocida: 5 (26) | - Cáliz polo superior: 2 (11)- Cáliz polo medio: 8 (42)- Cáliz polo inferior: 4 (21)- Unión pieloureteral: 3 (15)- Uréter: 1 (5)- Unión vesicoureteral: 1 (5) | - Litotricia extracorpórea: 7 (37)- Ureteroscopia: 5 (26)- Nefrolitotomía percutánea: 3 (16)- Abordaje combinado: 1 (5)- Vigilancia: 3 (15) | - Reimplante uretral: 1 (5) | - Daño renal permanente: 1 (5) | N/d | N/d |
| Krambeck et al. (2008)41 | 13 | 1988-2008 | 50 (16-71) | N/d | 33 | - Oxalato cálcico: 7 (54)- Monohidrato: 6 (46)- Dihidrato: 1 (7)- Desconocida: 0 (0)- Fosfato cálcico: 3 (23)- Ácido úrico: 1 (8)- Estruvita: 1 (8)- Mixta: 1 (8) | - Cáliz polo inferior: 1 (8)- Unión pieloureteral: 9 (69)- Uréter: 2 (15)- Múltiple: 1 (8) | - Nefrolitotomía percutánea: 13 (100) | - Sepsis: 1 (8) | - Esofagitis herpética: 1 (8)- Sangrado gastrointestinal alto: 1 (8) | 0 | 77 |
| Li et al. (2011)45 | 10 | N/d | 34 (21-42) | N/d | N/d | N/d | - Pelvis renal: 2 (20)- Uréter: 8 (80) | - Litotricia extracorpórea: 7 (70)- Ureteroscopia: 2 (20)- Litotomía quirúrgica: 1 (10) | 0 | 0 | 0 | - Litotricia extracorpórea: 7/7 (100)- Ureteroscopia: 2/2 (100)- Litotomía quirúrgica: 1/1 (100) |
| Mahdavi et al. (2014)27 | 21 | 1989-2011 | 31 | 1,2 | N/d | N/d | - Cáliz polo inferior: 2 (10)- Pelvis renal: 8 (38)- Unión pieloureteral: 1 (5)- Uréter: 10 (48) | - Litotricia extracorpórea: 7 (33)- Ureteroscopia: 8 (38)- Nefrolitotomía percutánea: 2 (10)- Abordaje combinado: 4 (11) | 0 | 0 | 0 | - Litotricia extracorpórea: 7/10 (70)- Ureteroscopia: 8/9 (88)- Nefrolitotomía percutánea: 2/2 (100)- Abordaje combinado: 4/4 (100) |
| Mamarelis et al. (2014)28 | 9 | 1983-2013 | N/d | 0,4 | 37 (12-84) | N/d | - Pelvis renal: 6 (66)- Uréter: 3 (33) | - Litotricia extracorpórea: 3 (33)- Nefrolitotomía percutánea: 3 (33)- Abordaje combinado: 1 (11)- Vigilancia: 2 (22) | 0 | - Litiasis recurrente: 2 (22) | 0 | - Litotricia extracorpórea: 3/3 (100)- Nefrolitotomía percutánea: 3/3 (100)- Abordaje combinado: 1/1 (100) |
| Martin et al. (2007)42 | 5 | 2003-2005 | (28-51) | N/d | 17 | N/d | - Cáliz polo superior: 3 ()- Cáliz polo medio: 2 ()- Cáliz polo inferior: 2 () | - Vigilancia: 5 (100) | N/d | N/d | N/d | N/d |
| Montanari et al. (2009)29 | 8 | N/d | N/d | 1,8 | N/d | - Oxalato cálcico: 3 (38)- Monohidrato: 0 (0)- Dihidrato: 0 (0)- Desconocida: 3 (38)- Estruvita: 2 (25)- Mixta: 3 (38) | - Cáliz polo superior: 2 (25)- Cáliz polo inferior: 2 (25)- Pelvis renal: 1 (12)- Unión pieloureteral: 1 (12)- Uréter: 1 (12)- Múltiple: 1 (12) | - Litotricia extracorpórea: 8 (100) | 0 | 0 | 0 | - Litotricia extracorpórea: 8/8 (100) |
| Motayne et al. (1984)9 | 7 | 1965-1980 | 42 (23-57) | 6,3 | 48 (6-72) | - Oxalato cálcico: 1 (14)- Monohidrato: 0 (0)- Dihidrato: 0 (0)- Desconocida: 1 (14)- Ácido úrico: 1 (14)- Mixta: 3 (43)- Desconocida: 2 (29) | - Unión pieloureteral: 2 (29)- Uréter: 1 (14)- Múltiple: 4 (57) | - Cistoscopia: 2 (29)- Extracción quirúrgica: 3 (42)- Abordaje combinado: 2 (29) | N/d | N/d | N/d | N/d |
| Oliveira et al. (2011)43 | 7 | 2000-2009 | 44 | N/d | 66 (3-208) | N/d | - Pelvis renal: 7 (100) | - Cistoscopia/litotricia: 1 (14)- Nefrolitotomía percutánea: 6 (86) | N/d | N/d | N/d | 6 (86) |
| Rezaee-Zavareh et al. (2015)30 | 31 | 1990-2010 | N/d | 4,4 | N/d | N/d | N/d | N/d | N/d | N/d | N/d | N/d |
| Rhee et al. (1999)31 | 8 | 1984-1995 | 51 (34-60) | 0,5 | N/d | - Oxalato cálcico: 1 (12)- Monohidrato: 0 (0)- Dihidrato: 0 (0)- Desconocida: 1 (12)- Fosfato cálcico: 1 (12)- Ácido úrico: 1 (12)- Estruvita: 1 (12)- Mixta: 1 (12)- Desconocida: 3 (38) | - Pelvis renal: 3 (38)- Uréter: 1 (12)- Vejiga: 4 (50) | - Cistoscopia/litotricia: 4 (50)- Litotricia extracorpórea: 1 (12)- Ureteroscopia: 1 (12)- Abordaje combinado: 1 (12)- Vigilancia: 1 (12) | 0 | - Litiasis recurrente: 1 (12) | 0 | (100) |
| Sarier et al. (2019)32 | 22 | 2009-2017 | 41,6 | 1,0 | 27 (3-67) | N/d | - Calicial: 3 (14)- Pelvis renal: 7 (32)- Uréter: 9 (41)- Vejiga: 3 (14) | - Cistoscopia/litotricia: 3 (14)- Ureteroscopia: 18 (82)- Nefrolitotomía percutánea: 1 (5) | 0 | 0 | 0 | -Cistoscopia/litotricia: 3/3 (100)- Ureteroscopia: 16/18 (89)- Nefrolitotomía percutánea: 1/1 (100) |
| Sevinc et al. (2015)33 | 6 | 2008-2014 | 52 (31-65) | 0,7 | 28 (17-58) | - Oxalato cálcico: 3 (50)- Monohidrato: 0 (0)- Dihidrato: 0 (0)- Desconocida: 3 (50)- Fosfato cálcico: 1 (17)- Ácido úrico: 1 (17)- Desconocida: 1 (17) | - Cáliz polo inferior: 1 (17)- Uréter: 4 (66)- Múltiple: 1 (17) | - Ureteroscopia: 4 (66)- Nefrolitotomía percutánea: 1 (17)- Abordaje combinado: 1 (17) | - Hematuria: 1 (17) | 0 | 0 | - Ureteroscopia: 4/4 (100)- Nefrolitotomía percutánea: 1/2 (50)- Abordaje combinado: 1/1 (100) |
| Shoskes et al. (1995)34 | 2 | 1975-1991 | N/d | 0,2 | (12-60) | N/d | - Uréter: 1 (50)- Unión vesicoureteral: 1 (50) | - Ureteroscopia: 2 (100) | N/d | N/d | 0 | - Ureteroscopia: 2/2 (100) |
| Stravodimos et al. (2012)44 | 7 | 1983-2007 | N/d | N/d | 38 (24-84) | N/d | - Pelvis renal: 5 (71)- Uréter: 2 (29) | - Litotricia extracorpórea: 3 (43)- Nefrolitotomía percutánea: 3 (43)- Vigilancia: 1 (14) | 0 | 0 | 0 | 7 (100) |
| Streeter et al. (2002)35 | 12 | 1975-1998 | N/d | 0,8 | 5 (2-43) | N/d | - Vejiga: 3 (25)- Desconocida: 9 (75) | - Cistoscopia/litotricia: 3 (25)- Litotricia extracorpórea: 1 (8)- Nefrolitotomía percutánea: 3 (25)- Extracción quirúrgica: 1 (8)- Abordaje combinado: 1 (8)- Vigilancia: 3 (25) | - Pérdida del injerto: 1 (8) | N/d | 1 (8) | 8 (66) |
| Verrier et al. (2012)36 | 31 | 1978-2010 | 41,5 (19-68) | 1,0 | 102 (96-168) | N/d | - Pelvis renal: 7 (23)- Uréter: 16 (52)- Vejiga: 4 (13)- Desconocida: 4 (13) | - Cistoscopia/litotricia: 4 (13)- Litotricia extracorpórea: 2 (6)- Ureteroscopia: 3 (10)- Nefrolitotomía percutánea: 2 (6)- Extracción quirúrgica: 8 (26)- Vigilancia: 12 (33) | - Fracaso quirúrgico: 2 (6) | 0 | 0 | - Litotricia extracorpórea: 1/3 (33)- Ureteroscopia: 2/5 (40) |
| Yiğit et al. (2004)37 | 5 | 1999-2003 | 35±15,1 | 4,0 | N/d | - Oxalato cálcico: 2 (40)- Monohidrato: 0 (0)- Dihidrato: 0 (0)- Desconocida: 2 ()- Ácido úrico: 1 (20)- Desconocida: 2 (40) | N/d | - Litotricia extracorpórea: 3 (60)- Ureteroscopia: 1 (20)- Abordaje combinado: 1 (20) | N/d | N/d | 0 | (100) |
| Yuan et al. (2015)10 | 19 | 2000-2014 | 39 (11-65) | 1,2 | 21 (3-211) | - Oxalato cálcico: 7 (37)- Monohidrato: 0 (0)- Dihidrato: 0 (0)- Desconocida: 7 (37)- Ácido úrico: 2 (11)- Estruvita: 3 (16)- Mixta: 2 (11)- Desconocida: 5 (26) | - Pelvis renal: 9 (47)- Uréter: 9 (47)- Múltiple: 1 (6) | - Litotricia extracorpórea: 5 (26)- Ureteroscopia: 4 (21)- Nefrolitotomía percutánea: 6 (32)- Abordaje combinado: 2 (11)- Vigilancia: 2 (11) | - Pérdida de sangre: 1 (6)- Perforación uretral: 1 (6) | 0 | 0 | - Litotricia extracorpórea: 4/5 (80)- Ureteroscopia: 4/4 (100)- Nefrolitotomía percutánea: 6/6 (100)- Otros abordajes combinados: 2/2 (100) |
UVJ: uretro vescical junction.
El primer objetivo de esta revisión fue evaluar la incidencia de urolitiasis en riñones trasplantados. En 32 de 41 estudios se informó la incidencia de patología litiásica en el injerto1,7–37. Los datos de los artículos incluidos fueron heterogéneos. Emiliani et al.21 comunicaron una incidencia de litiasis de 2,4%, en contraste con Verrier et al., que mostraron una tendencia decreciente en las tres últimas décadas de 2,1 a 0,6%36. Ferreira et al.22 informaron un porcentaje de 1,29% en una población brasileña de 1.313 pacientes. De forma similar, Kim et al. reportaron 1,8%25. Rhee et al. describieron una incidencia de 0,23%31, mientras que Abbott et al.14 observaron la tasa más baja de urolitiasis, con una incidencia de 0,15% (84,2/100.000) en las mujeres y de 0,11% (59,9/100.000) en los hombres. Por otra parte, Motayne et al. encontraron la incidencia más elevada (6,3%)9. Khositseth et al. observaron 5%8 y Rezaee-Zavareh et al., 4,4%30. Las tasas de incidencia reportadas por los demás estudios incluidos en esta revisión se sitúan entre los intervalos mencionados.
En varios trabajos no se informa sobre el periodo de tiempo transcurrido entre el TR y el diagnóstico de urolitiasis, o no se comunica claramente. En 24 de 41 estudios8–12,16,17,21–23,25,26,28,32–36,38–44, el tiempo hasta el diagnóstico superó los 12 meses, con un máximo de 66 meses desde el TR43.
En cuanto a la localización de la litiasis1,6,8–10,12,13,17–19,21–29,31–36,38–45, los cálices renales suelen ser la ubicación más frecuente, alcanzando más de 50% de los casos en varios estudios, como los de Montanari et al.29, Bolen et al.12 y Harraz et al.24. Por el contrario, Sarier et al.32 observaron 9/22 (41%) casos de litiasis ureteral y Emiliani et al.21 comunicaron 30/51 (59%) casos. La incidencia de litiasis vesical se plasmó en la tabla 1, pero no se incluyó entre los objetivos de esta revisión.
La composición de la litiasis en el injerto, comunicada en 20 de 41 estudios1,6,8–10,12,13,17,20,21,23,25,26,29,31,33,37,39–41, no varía significativamente entre las series incluidas, siendo el oxalato cálcico el hallazgo más frecuente en los estudios que lo reportaron. Harper et al. y Kim et al.25 observaron 33% (2/6 pacientes)1 y 20% (3/15 pacientes) de litiasis de fosfato cálcico, respectivamente. Asimismo, Khositseth et al.8 describieron una tasa de litiasis de fosfato cálcico 30% superior a la del oxalato cálcico. La litiasis de ácido úrico fue predominante sobre las demás composiciones, igualando en incidencia al oxalato cálcico en algunos de los estudios considerados1,9,20,31,39. Por último, la litiasis por estruvita se observó con menor frecuencia, con una incidencia entre 8 y 25%.
TratamientoSolo uno de 41 estudios no comunicó ningún dato sobre el tratamiento30. La vigilancia de la litiasis intrarrenal se consideró una alternativa al tratamiento activo, excepto en el análisis de Martin et al., en el que 100% (5/5) de los sujetos se sometieron a observación de manera exclusiva42. En general, se prefirió el tratamiento activo en la mayoría de los casos, alcanzando 47% (46/95 pacientes) en el estudio de Branchereau et al.38.
Globalmente, 110/699 (15,73%) pacientes fueron sometidos a litotricia extracorpórea por ondas de choque (LEOCh). En 187/699 (26,75%) sujetos se realizó litotricia endoscópica o extracción quirúrgica. La mayor cohorte de personas tratadas con ureteroscopia fue descrita por Branchereau et al.38 con 25/95 (26%). A 126/699 (18,03%) casos se les practicó una nefrolitotomía percutánea, mientras que en 22/699 (3,14%) se prefirió un abordaje combinado. Por último, se llevó a cabo litotomía quirúrgica en 35/699 (5,01%) pacientes.
Tasa libre de litiasisUn total de 14 estudios6,10,11,16,18–21,23–25,27–29,31–39,41,43–45 entre 41 no informaron de la tasa libre de litiasis (TLL) tras el tratamiento. En 16 (64,0%) trabajos se estratificó la tasa libre de cálculos después de cada terapia. En la mayoría de los casos, se observó una tasa de éxito elevada tras la cirugía endoscópica y los abordajes percutáneos. La TLL global se situó en torno a 80%.
Complicaciones y pérdida del injerto debido a la litiasisEn 17 de 41 estudios no se notificaron complicaciones perioperatorias (incluyendo los primeros 30 días del posoperatorio). No se observaron en nueve trabajos22,27–29,31,32,39,44,45. En los 15 restantes6,8,10,14,15,21,23,24,26,33,35,36,38,40,41, se describieron diferentes complicaciones, desde hematuria hasta pérdida del injerto. En concreto, se informó hematuria en cinco (19,2%) de los 26 análisis que notificaron complicaciones perioperatorias. Se registraron fugas de orina en tres (11,5%) estudios; infecciones en 15 (57,7%) con tres (11,0%) episodios de sepsis; dos (7,7%) casos de perforaciones ureterales; se describieron 15 (57,7%) casos de estenosis ureteral, pérdida del injerto debido al tratamiento en un paciente (3,8%). Se hallaron complicaciones a largo plazo (después de los primeros 30 días del posoperatorio) en 23/41 estudios, y no hubo problemas en 14/23 (60,9%). En los nueve artículos restantes, se describió litiasis recurrente en 15 (65,2%), rechazo crónico e insuficiencia renal en dos (8,7%).
DiscusiónEl TR es el tratamiento de referencia de la ERT, pues mejora la supervivencia global y reduce la morbilidad de los pacientes en comparación con la diálisis46,47. Se ha propuesto el uso de la cirugía robótica48–51 y la introducción de nuevas tecnologías con el fin de mejorar los resultados quirúrgicos del TR y reducir la naturaleza invasiva de los procedimientos52–54.
Sin embargo, e independientemente del abordaje quirúrgico, un riñón trasplantado puede desarrollar varios problemas posteriores, que pueden conducir al fallo permanente del órgano y a la pérdida del injerto54–56. Entre ellos, la urolitiasis representa una patología poco frecuente pero potencialmente peligrosa. El seguimiento clínico periódico con ecografía de los pacientes receptores de TR reduce el riesgo de su desarrollo, aunque no al 100%.
La heterogeneidad de los datos de la literatura dificulta la evaluación de la incidencia de esta patología, que oscila entre 0,114 y 6,3% de Motayne et al.9. Esta diferencia en la incidencia y en el tiempo transcurrido hasta la detección de la litiasis de novo puede deberse a los diferentes protocolos de seguimiento que varían entre centros, países y décadas. De hecho, el uso de la tomografía computarizada (TC) sin contraste incrementó la capacidad de detección precoz de cálculos intrarrenales respecto a la radiografía. Además, se cree que los cambios en los tratamientos médicos para la modulación de la respuesta inmunitaria contra el injerto pueden ser responsables de la diferencia en la incidencia de litiasis en los receptores de TR57.
En cuanto a la composición de la litiasis, debemos resaltar que los pacientes receptores de TR están sometidos de forma crónica a fármacos inmunomoduladores que pueden causar alteraciones metabólicas en el cuerpo humano. La ciclosporina A y los glucocorticoides pueden inducir hiperuricemia, aumentando potencialmente el riesgo de formación de cálculos de ácido úrico21. De hecho, varios estudios, incluidos los publicados por Motayne et al.9 y Doehn et al.20 informaron de una incidencia de litiasis de ácido úrico casi igual a la del oxalato cálcico (la composición más frecuente en la población no trasplantada) hasta en 30% de los casos39. En las demás cohortes, el oxalato cálcico sigue siendo la composición química predominante de los cálculos urinarios, como reportaron Klinger et al.26. con una prevalencia de 58% en una cohorte de 19 pacientes. Otras composiciones de litiasis, como la estruvita o la litiasis infecciosa, resultaron ser menos prevalentes.
En la mayoría de los casos, se observó litiasis intrarrenal. Gracias a los programas de seguimiento estandarizados en los que se realizan ecografías periódicas, se suele hacer un diagnóstico temprano. A diferencia de otra RS publicada en 20223, decidimos incluir pacientes con litiasis ureteral ya que, sorprendentemente, los cálculos ureterales no constituyen un hallazgo raro, como informaron Emiliani et al.21 quienes observaron 59% (30/51 pacientes) de litiasis ureteral. Estos sujetos pueden no presentar dolor tipo cólico en el aloinjerto debido a la denervación iatrogénica, lo que hace que esta patología pueda pasar desapercibida y ser potencialmente mucho más peligrosa que en un riñón normal debido al alto riesgo de no ser detectada a tiempo para un tratamiento inmediato.
En cuanto a las estrategias de terapia, en la mayoría de los estudios incluidos en esta revisión se eligió el tratamiento activo, teniendo en cuenta la población concreta investigada. Lamentablemente, en varios trabajos no se dispone de datos sobre los resultados de cada tratamiento realizado en términos de la TLL. Sin embargo, en general se describen resultados satisfactorios para todos los tipos de terapia, desde la endoscopia hasta la cirugía abierta, como informan Emiliani et al. con una TLL de 100% (9/9 pacientes) para aquellos tratados con ureteroscopia y de 91% (20/22) para los tratados con LEOCh21 o de 84% (21/25 pacientes) tras ureteroscopia en el manuscrito publicado por Branchereau et al.38.
En este contexto, se debe prestar atención al carácter invasivo y a las posibles complicaciones de cada procedimiento, teniendo en cuenta las variaciones anatómicas endoscópicas/quirúrgicas de los riñones trasplantados, con sus consiguientes dificultades, especialmente en el caso de cirujanos con poca experiencia en este campo. Aunque el abordaje quirúrgico abierto proporciona resultados óptimos en términos de TLL tras el tratamiento en casos esporádicos según Li et al.45 y Emiliani et al.21, el manejo percutáneo o endoscópico/percutáneo combinado representa una solución óptima para la terapia de cálculos intrarrenales grandes, como se informó en un estudio sobre 95 pacientes con 9/10 (90%) libres de litiasis tras el tratamiento percutáneo38.
Por último, las complicaciones pueden ocurrir de forma inesperada en los pacientes previamente trasplantados, al igual que en la población estándar. La litiasis recurrente no debe considerarse un fracaso quirúrgico, sino un riesgo que requiere atención durante el seguimiento. La sepsis, las estenosis, las fístulas, etc., son complicaciones preocupantes pero, afortunadamente, poco frecuentes. La mayoría de las infecciones del tracto urinario (ITU) mostraron un cuadro complicado en el posoperatorio, como describió Khositseth8 en 2004 con 40% de ITU, especialmente en un paciente inmunodeprimido debido al riesgo de muerte por sepsis.
ConclusionesSi bien la litiasis en pacientes receptores de TR es una enfermedad poco frecuente, esta representa un desafío en cuanto a su diagnóstico y tratamiento. La detección temprana es esencial, ya que este padecimiento en receptores de TR puede comprometer la función renal. Todas las opciones de tratamiento parecen ofrecer resultados satisfactorios en cuanto a tasas libres de litiasis, dejando al cirujano la elección de un abordaje más o menos invasivo teniendo en cuenta las variaciones anatómicas del injerto y sus complicaciones.
FinanciaciónNinguna.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.