Upper airway surgery is an effective treatment for OSA, improving both subjective and objective parameters that define the condition. However, the long-term stability of this improvement remains unclear.
MethodsAn ambispective observational study was conducted using data from the Dr. Peset Hospital (Valencia, Spain) on patients who underwent palatal surgery using modern pharyngoplasty techniques between 2015 and 2023. A total of 83 patients were included, with follow-ups conducted at a mean of 7, 35, 51, 68, and 85 months post-surgery. Objective and subjective parameters were analyzed.
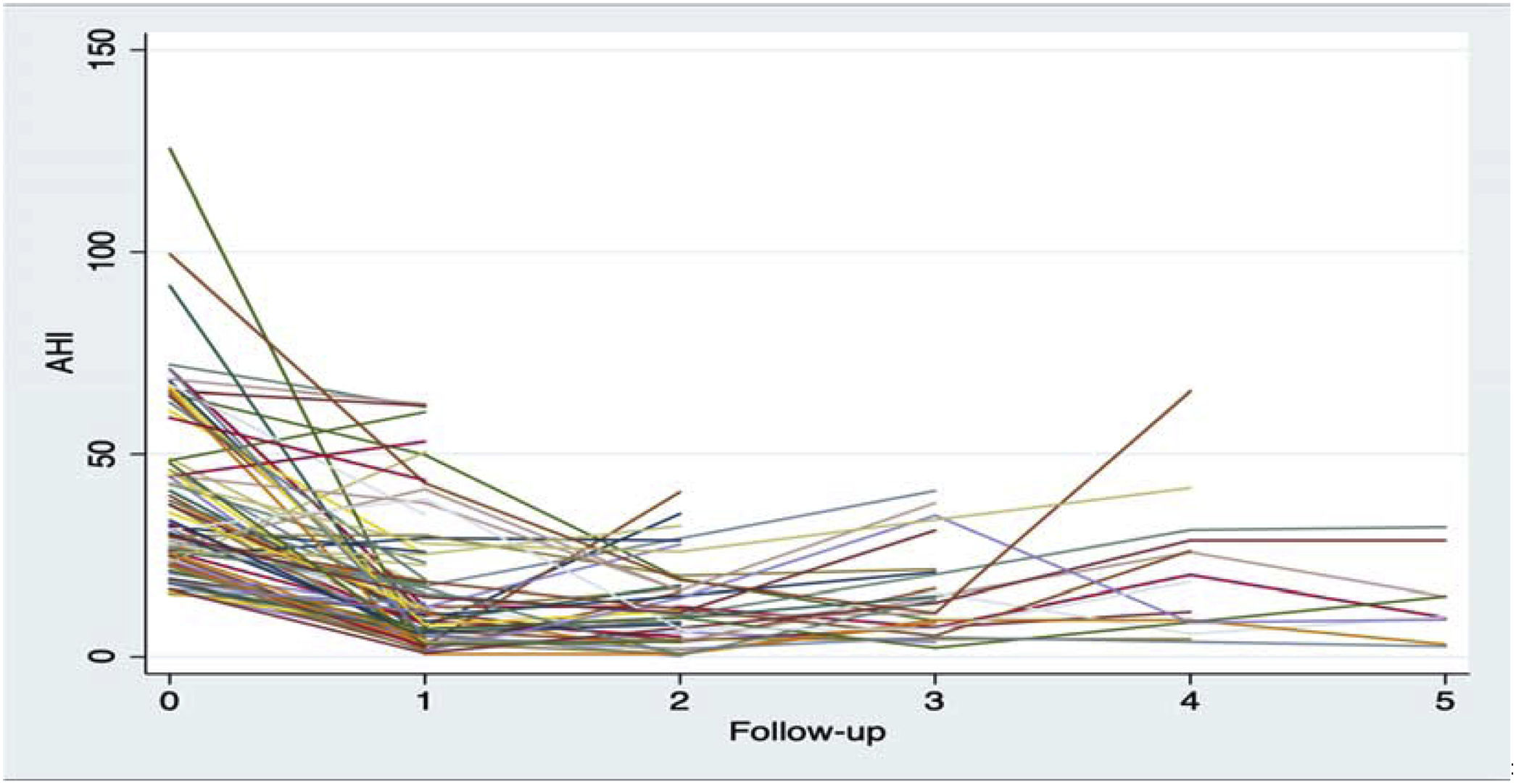
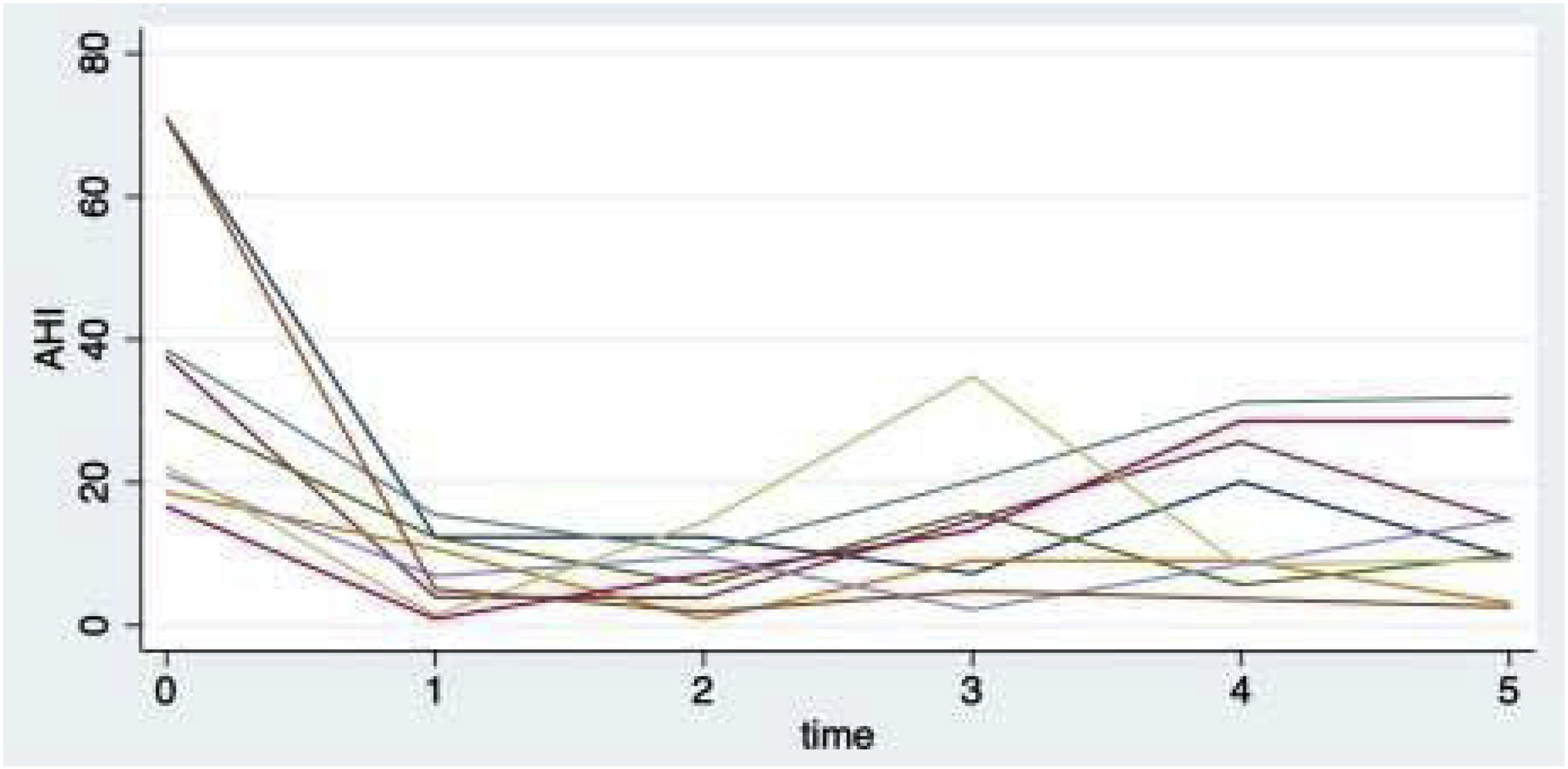
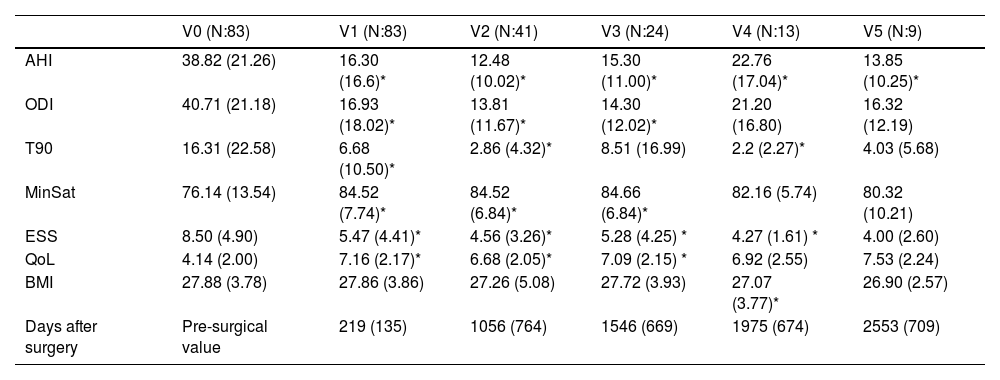
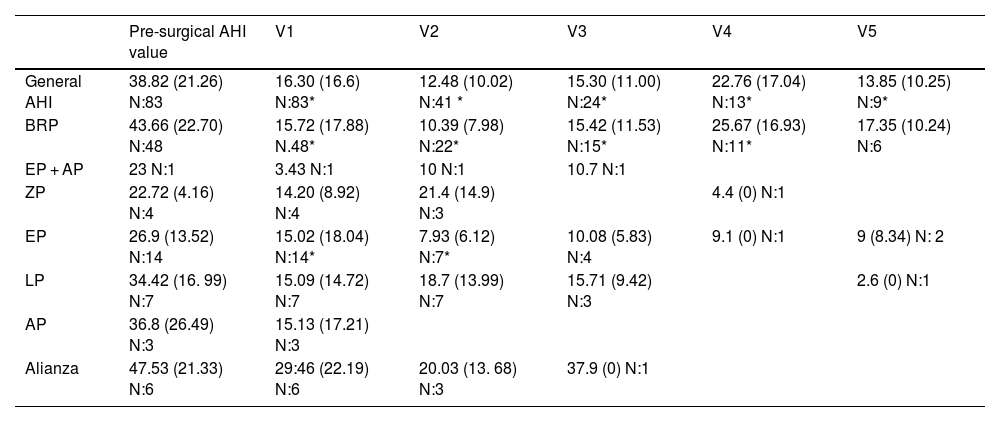
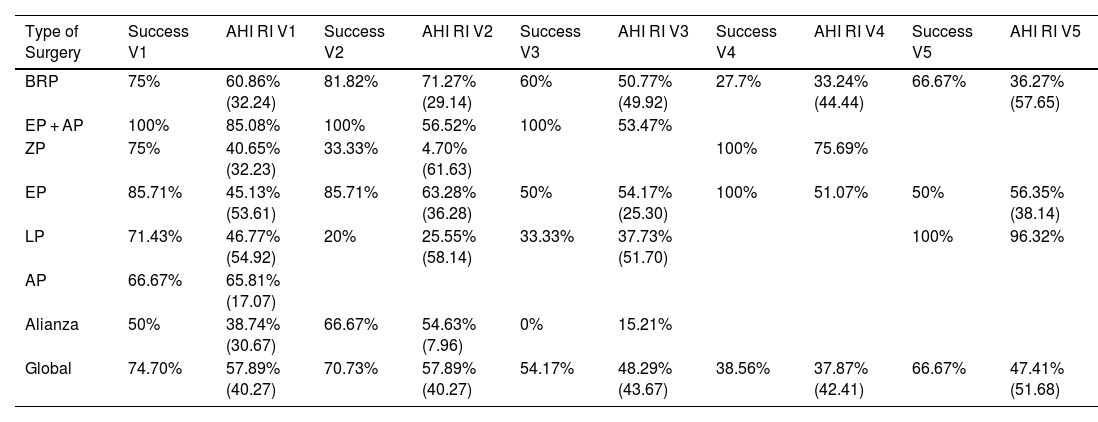
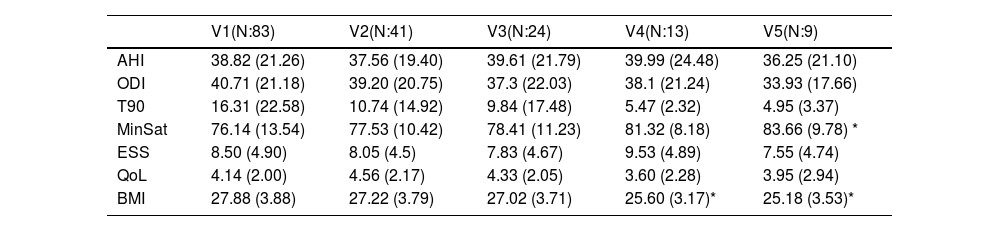
ResultsSignificant improvements were observed in AHI (from 38.82 ± 21.26 to 16.30 ± 16.60), ODI (from 40.71 ± 21.18 to 16.93 ± 18.02), T90 (from 16,31 ± 22.58 to 6.68 ± 10.50), and minimum oxygen saturation (from 76.14 ± 13.54 to 84.52 ± 7.74), as well as in subjective measures, following surgery. At the third follow-up, at a mean of approximately 4.2 years, the AHI was 15.30 ± 11.00, the ODI was 14.30 ± 12.02, the T90 was 8.51 ± 16.99, and the minimum oxygen saturation was 84.66 ± 6.84. These improvements persisted over time, although there is slight worsening in some cases.
ConclusionsSleep surgery is effective in reducing OSA-related parameters and improving quality of life. Long-term follow-up indicates that these benefits are largely maintained, with minor variations over time. These findings support surgery as stable treatment for OSA, highlighting the importance of individualized surgical approaches and postoperative monitoring.
La cirugía de la vía aérea superior es un tratamiento eficaz para la AOS, con mejoría de parámetros subjetivos y objetivos que definen la enfermedad. Sin embargo, la estabilidad de esta mejoría a largo plazo no está clara.
MetodologíaSe realizó un estudio observacional ambispectivo con datos del Hospital Dr. Peset (Valencia, España) en pacientes sometidos a cirugía palatal mediante técnicas modernas de faringoplastia entre 2015 y 2023. Se incluyeron 83 pacientes, con seguimientos realizados a una media de 7, 35, 51, 68 y 85 meses tras la cirugía. Se analizaron parámetros objetivos y subjetivos.
ResultadosSe observaron mejorías significativas en el IAH (de 38,82 ± 21,26 a 16,30 ± 16,60), el ODI (de 40,71 ± 21,18 a 16,93 ± 18,02), el T90 (de 16,31 ± 22,58 a 6,68 ± 10,50) y la saturación mínima de oxígeno (de 76,14 ± 13,54 a 84,52 ± 7,74), así como en las medidas subjetivas, tras la cirugía. En el tercer control, a una media de aproximadamente 4,2 años, el IAH fue 15,30 ± 11,00, el ODI 14,30 ± 12,02, el T90 8,51 ± 16,99 y la saturación mínima 84,66 ± 6,84. Estas mejorías se mantuvieron en el tiempo, aunque con un ligero empeoramiento en algunos casos.
ConclusionesLa cirugía del sueño es eficaz para reducir los parámetros relacionados con la AOS y mejorar la calidad de vida. El seguimiento a largo plazo indica que estos beneficios se mantienen en gran medida, con variaciones menores a lo largo del tiempo. Estos hallazgos respaldan la cirugía como un tratamiento estable para la AOS y subrayan la importancia de un enfoque quirúrgico individualizado y del seguimiento postoperatorio.