La tomografía computarizada del hueso temporal es una prueba de imagen fundamental para el diagnóstico y tratamiento de diversas entidades que afectan a esta compleja estructura. La tomografía computarizada permite una representación más detallada de las estructuras óseas que la resonancia magnética, lo que determina que sea la prueba de elección para la planificación de la cirugía otológica.
El objetivo de este trabajo es el de elaborar una lista de verificación o checklist que permita al otorrinolaringólogo estudiar y valorar de forma sistemática y organizada las principales estructuras de referencia, variantes anatómicas y cambios posquirúrgicos más frecuentes antes de una cirugía segura.
Esta revisión ha sido promovida por la Sociedad Española de Otorrinolaringología y redactada en un formato de lista de verificación dividida en las diferentes regiones del hueso temporal y base de cráneo lateral.
Computed tomography scan of the temporal bone is a fundamental imaging modality for both the diagnosis and treatment of a wide range of pathologies affecting this complex structure. Temporal bone computed tomography scan provides a more detailed depiction of bone structures, compared with magnetic resonance imaging and, for this reason computed tomography scan is the imaging modality of choice in the planning of otological surgery.
The aim of this article is to present a checklist to allow the otolaryngologist to assess systematically and in an organized manner the main anatomical landmarks, anatomical variants, as well as the most common postoperative surgical changes, which can be identified before any safe otological surgery.
This revision was promoted by the Spanish Society of Otolaryngology and elaborated in a checklist template divided into the different areas of the temporal bone and the lateral skull base.
Desde principios de la década de los 80 el estudio radiológico del hueso temporal empezó a cobrar importancia, a pesar de que inicialmente eran estudios de baja resolución. Con las nuevas técnicas y protocolos, la correlación clínico-radiológica es elevada, lo que sirve de gran ayuda para la planificación quirúrgica1.
Protocolo de tomografía computarizadaLa tomografía computarizada (TC) es la técnica de elección para definir la anatomía ósea del hueso temporal y la base del cráneo, así como para identificar los márgenes de los forámenes neurovasculares de la base de cráneo.
La TC y la resonancia magnética (RM) son técnicas complementarias para el diagnóstico de las entidades del hueso temporal, si bien la TC es más sensible para valorar la anatomía ósea, el patrón de destrucción del hueso, la reacción perióstica, la presencia de esclerosis, la visualización de la osificación, la valoración de la matriz y la calcificación, la evaluación de fracturas, así como para la detección de fístulas de líquido cefalorraquídeo tras la administración de contraste intratecal.
Con la introducción de la técnica de TC multidetector se facilita la adquisición de datos volumétricos de alta resolución, que permiten reconstruir la imagen en cualquier plano. Los beneficios de esta técnica frente a la convencional de cortes axiales y coronales incluyen una mejor resolución temporal y espacial (esta última sobre todo en el eje Z o eje longitudinal al plano de adquisición), concentración homogénea del contraste intravascular, un menor ruido en la imagen, un uso más eficiente del tubo de rayos X y una mayor cobertura anatómica. Estos factores aumentan sustancialmente la precisión diagnóstica del examen.
Protocolos de programaciónLos protocolos de programación comúnmente empleados son:
- -
TC secuencial estándar de cráneo con/sin contraste para descartar enfermedad intraparenquimatosa.
- -
TC helicoidal de peñascos (generalmente sin contraste), que incluye una adquisición volumétrica en el plano axial con filtro óseo y un grosor de corte de 0,6-0,8mm, que permite hacer reconstrucciones multiplanares. Las imágenes se evalúan con algoritmo óseo y de partes blandas, para la valoración de la rinofaringe, estructuras encefálicas y partes no óseas incluidas en el estudio.
- -
TC helicoidal cervical (requiere contraste) para valoración de la glándula parótida y partes blandas cervicales.
El estudio debe extenderse desde la base del cráneo (punta de mastoides) hasta la eminencia arcuata (límite superior del hueso temporal), aunque generalmente se utiliza como referencia superior el techo de la órbita2.
ProyeccionesNormalmente los datos obtenidos en el estudio se reconstruyen en los planos axial y coronal con un espesor de corte de 0,6-0,8mm. Sin embargo, muchas de las estructuras óseas pueden visualizarse en toda su extensión o con mayor detalle en proyecciones más específicas en torno a los ejes del peñasco (tabla 1). Las 2reconstrucciones más utilizadas siguen el eje corto y largo del peñasco y utilizan un algoritmo óseo con un campo de visión centrado en cada hueso temporal individualmente:
- •
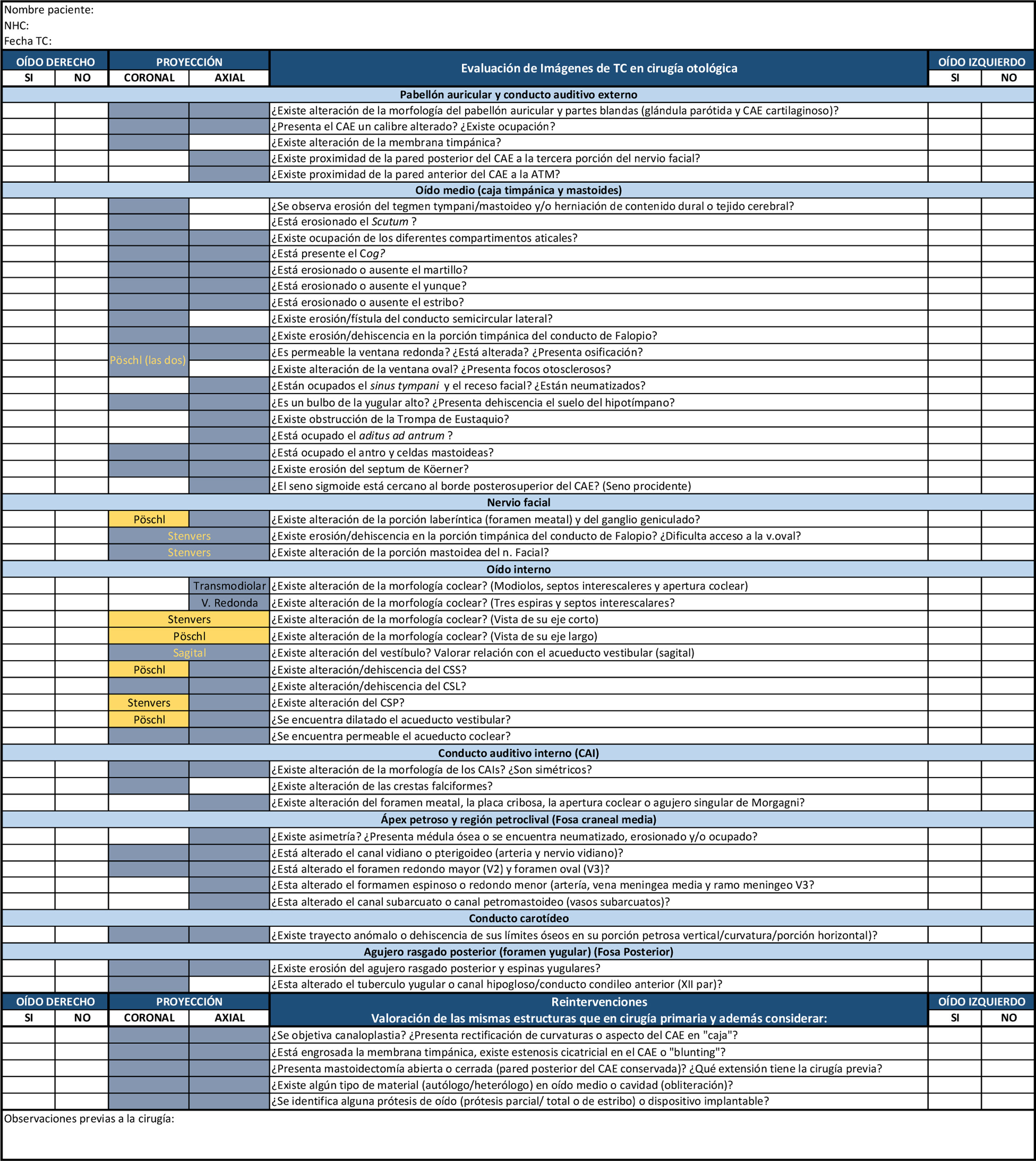
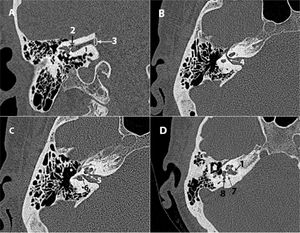
La proyección oblicua-longitudinal o de Stenvers (fig. 1A y B) se hace en el plano paralelo al eje largo o principal del peñasco (o plano perpendicular al eje del conducto semicircular superior) y está indicada para visualizar el eje corto de la cóclea, acueducto vestibular, nervio facial (fosa geniculada, segmento timpánico, segundo codo y segmento mastoideo), ventana redonda y la articulación incudomaleolar. Es una proyección útil para la planificación del implante coclear, ya que muestra un acceso adecuado a través de la ventana redonda o la espira basal de la cóclea, para valorar laberintitis osificante y también para evaluar dónde puede haber una lesión a lo largo del recorrido del nervio facial, ya sea por traumismo o por colesteatoma.
Figura 1.A) Planificación de reconstrucción de Stenvers. Las líneas blancas oblicuas representan la planificación del corte (paralelo al eje principal del peñasco). B) TC: reconstrucción de Stenvers. Eje corto de la cóclea (flecha). C) Planificación de la reconstrucción de Pöschl. Las líneas son perpendiculares al eje principal del peñasco. D) Tomografía computarizada: reconstrucción de Pöschl.
CSS: conducto semicircular superior (punta de flecha negra) y acueducto vestibular (punta de flecha blanca).
- •
La proyección oblicua-transversa o de Pöschl (fig. 1 C y D) se realiza en el plano perpendicular al eje principal del peñasco (o plano paralelo al eje del canal semicircular superior [CSS]) y es útil para la visualización completa del conducto semicircular superior y descartar dehiscencias (tercera ventana), para visualizar correctamente el eje largo de la cóclea, la porción ósea del acueducto vestibular y la denominada «vista de 2 ventanas», en la que se muestran las ventanas oval y redonda y sus respectivas membranas (útil en el diagnóstico de la atresia de ventana oval o redonda y para la evaluación de acceso a la ventana redonda antes de un implante coclear).
Estructuras valorables en la proyección de Stenvers y en la de Pöschl
| Lista de comprobación de estructuras en la proyección Stenvers | Lista de comprobación de estructuras en la proyección Pöschl |
|---|---|
| Eje corto de la cóclea | Eje largo de la cóclea y el canal del nervio coclear |
| Canal del nervio facial: segmento timpánico, segundo codo y segmento mastoideo | Canal del nervio facial: segmento laberíntico |
| Articulación incudomaleolar | «Vista de 2 ventanas»: oval y redonda |
| Perfil del CSP | Perfil del CSS y eminencia arcuata |
| Vista de las 2 cruras del estribo | Canal óseo del acueducto vestibular |
CSP: canal semicircular posterior; CSS: canal semicircular superior.
Generalmente el estudio de TC de peñascos no necesita la administración de contraste. Será recomendado añadir contraste intravenoso para la exploración de enfermedad vascular o vascularizada, como las tumoraciones o trombosis de senos durales, en algunos tipos de infección, como mastoiditis coalescente o abscesos subperiósticos, complicaciones intracraneales y ante la imposibilidad de realizar una RM. Puede resultar de utilidad para diferenciar la mucosa polipoidea, que presentará realce, a diferencia del edema o del colesteatoma3,4.
TerminologíaA lo largo del documento se repetirán 2términos, muy necesarios para la lectura correcta de una TC:
Fundamentos e indicaciones de la tomografía computarizada de haz cónicoLa tomografía computarizada de haz cónico (cone beam computed tomography, CBCT) es una variante de la TC. A diferencia de la TC convencional, adquiere un volumen de datos mediante una sola rotación de un haz divergente en forma de cono de rayos X y detectores bidimensionales, en lugar de un haz de rayos X en forma de abanico y detectores unidimensionales.
Estos sistemas se han introducido y desarrollado especialmente para la imagen dental y maxilofacial, aunque son aplicables a otras disciplinas.
Las principales ventajas son la disminución del tiempo de la exploración y el aumento de la eficiencia del tubo de rayos X, lo que supone exponer a los pacientes a menores dosis de radiación.
La CBCT produce imágenes con excelente resolución para valorar las estructuras óseas, por lo que puede ser utilizada para el estudio de los peñascos, debido a la cantidad de estructuras de alto contraste situadas en el hueso temporal y al efecto positivo que ejerce su mayor resolución espacial para valorar algunas estructuras de bajo contraste, como el nervio facial.
En cambio, algunos inconvenientes son la baja resolución de las imágenes obtenidas de partes blandas y la falta de flexibilidad para modificar los parámetros de adquisición y reconstrucción, que sí posee la TC convencional.
Los estudios que han valorado la calidad de imagen para evaluar las estructuras del hueso temporal describen que la CBCT es igual o superior a la TC convencional para valorar la cadena osicular, el laberinto óseo del oído interno, la anatomía coclear y el nervio facial6. Sin embargo, debido al uso de fotones de baja energía y a la baja relación señal/ruido del CBCT, resulta deficiente en la identificación de estructuras extremadamente finas, como pueden ser el conducto de Falopio o el segmento timpánico del nervio facial7.
La CBCT es especialmente útil en la evaluación posquirúrgica de implantes de oído medio y coclear8. Como es una técnica que reduce los artefactos metálicos, determina de modo más preciso el posicionamiento de los electrodos dentro de la escala timpánica. A su vez, permite valorar erosiones o la continuidad de la cadena osicular y sirve de guía quirúrgica intraoperatoria del hueso temporal6.
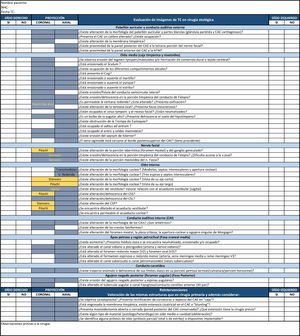
Referencias anatómicas y planos radiológicos en el estudio prequirúrgico del hueso temporal y base de cráneo lateralLa valoración de la TC prequirúrgica nos permite obtener amplia información, como conocer la extensión de la enfermedad, reconocer variantes anatómicas, identificar anomalías congénitas o adquiridas y evitar potenciales complicaciones durante la cirugía. Una práctica recomendable es la valoración sistemática y secuencial de las principales regiones del hueso temporal y base de cráneo lateral mediante un listado de verificación9,10.
A continuación, se describen estas regiones con sus principales estructuras y los cortes más adecuados para su visualización (fig. 9Anexo 1).
Pabellón auricular y conducto auditivo externoProcederá actuar sobre los siguientes aspectos:
- •
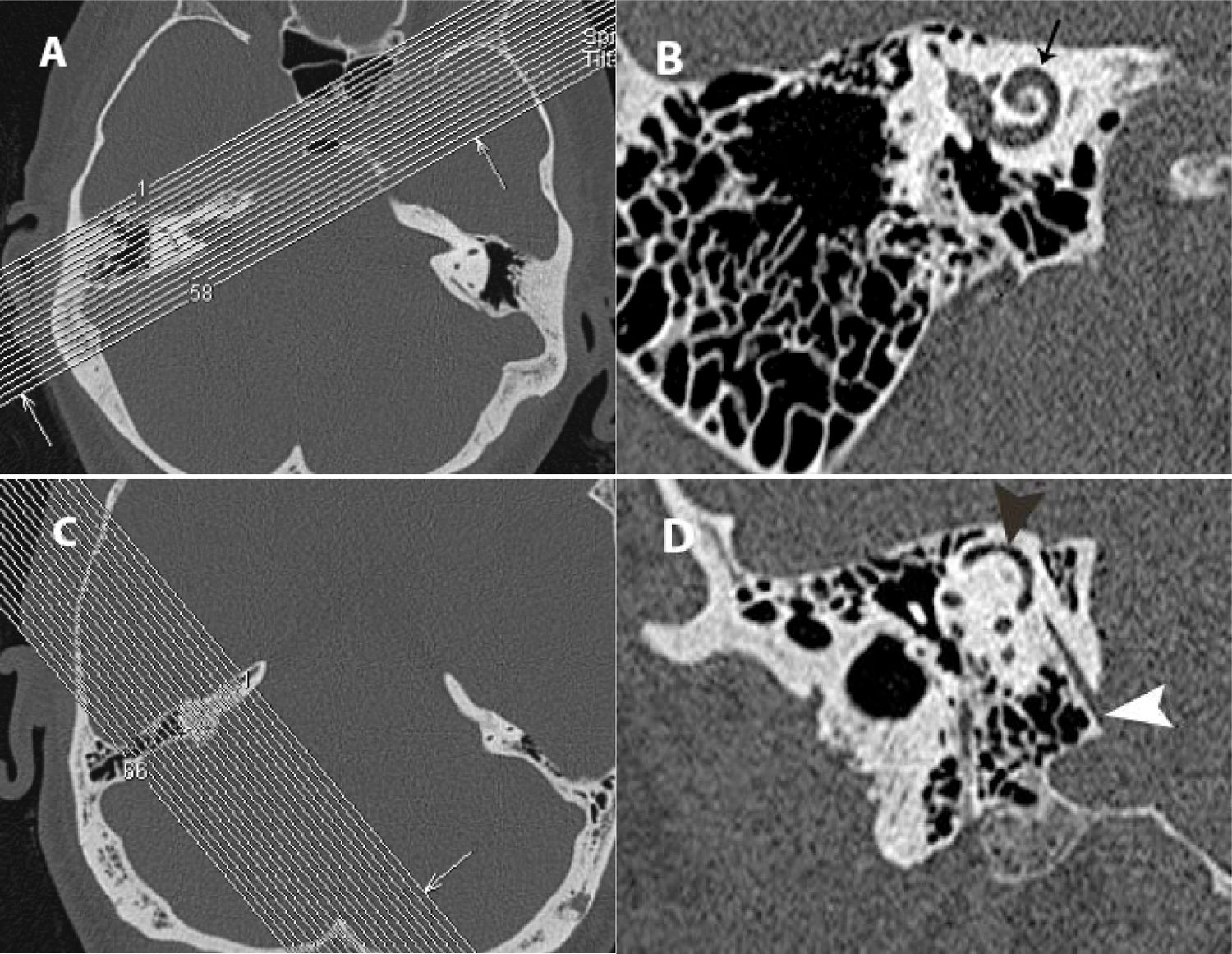
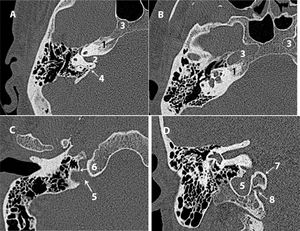
Pabellón auricular y partes blandas (glándula parótida y conducto auditivo externo [CAE] cartilaginoso) (axial/coronal) (fig. 2 A). Valorar su morfología.
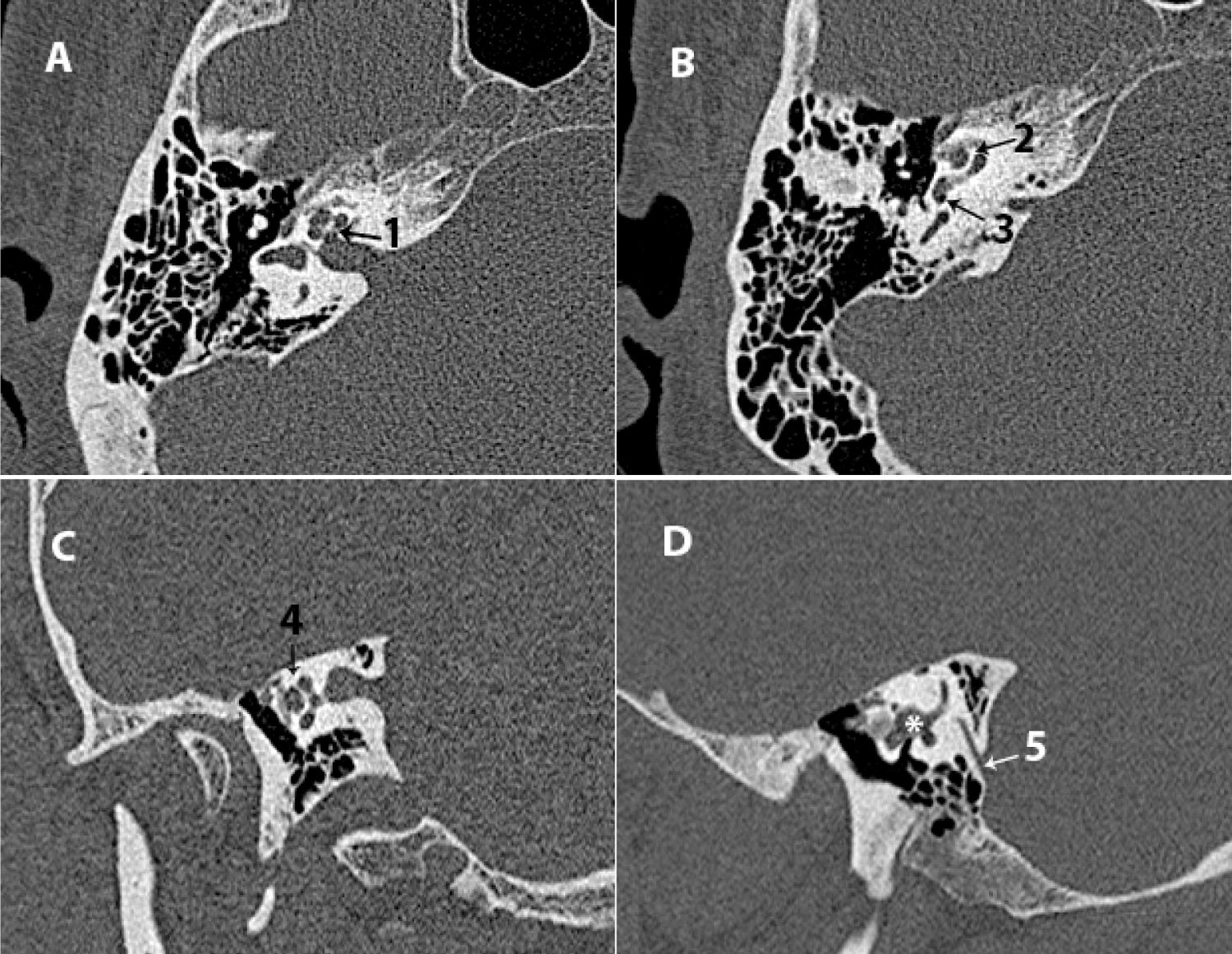
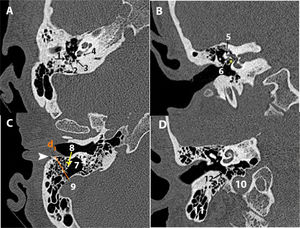
Figura 2.Conducto auditivo externo: A) TC axial. B) TC coronal. Epitímpano: C) TC axial. D) TC coronal. 1) Pabellón auricular. 2) Glándula parótida. 3) Articulación temporomandibular.
*: conducto auditivo externo; +: espacio de Prussak; 4: Martillo; 5: Yunque; 6: Cog; 7: Tegmen tympani; 8: Scutum; d1: distancia de la 3.ª porción de Falopio a pared posterior; d2: distancia de la articulación temporomandibular a la pared anterior; Flecha: membrana timpánica; X: aditus ad antrum.
- •
Calibre del CAE (axial/coronal). Altura 0,91-0,96cm, anchura 0,63-0,67cm y longitud aproximada de 2,5cm11. Valorar permeabilidad, descartar ocupación (fig. 2 A y B).
- •
Membrana timpánica (coronal). Identificar engrosamiento, perforación o retracción12 (fig. 2 B).
- •
Distancia de la pared posterior del CAE a la tercera porción del conducto de Falopio (d1) (axial): 5,53mm±1mm en mastoides normales13 (fig. 2 A).
- •
Distancia de la pared anterior del CAE a la articulación temporomandibular (d2) (axial) (fig. 2 A).
- •
Tegmen tympani y mastoideum (coronal). Valorar si presenta erosión o herniación del contenido dural o de tejido cerebral3,5 y determinar si el nivel de la duramadre permite acceso al epitímpano4 (fig. 2 D).
- •
Scutum (coronal). Valorar si está erosionado5,14 (fig. 2 D).
- •
Espacios aticales/epitimpánicos (coronal/axial). Diferenciar el receso supratubárico del receso epitimpánico (incluye el receso epitimpánico lateral o espacio de Prussak). Valorar si están ocupados o presentan erosión5,14 (fig. 2 D).
- •
Cog o rueda dentada (axial/coronal). Estructura que separa el receso supratubárico del receso epitimpánico. Identificar si está presente (fig. 2 D).
- •
Osículos (identificar articulación y valorar de erosión/calcificación).
- ∘
En el ático (axial): la articulación incudomaleolar presenta la característica imagen de «cucurucho de helado»; a la cabeza del martillo corresponde la «bola de helado» y «el cucurucho», al cuerpo de yunque y apófisis corta (fig. 2C).
- ∘
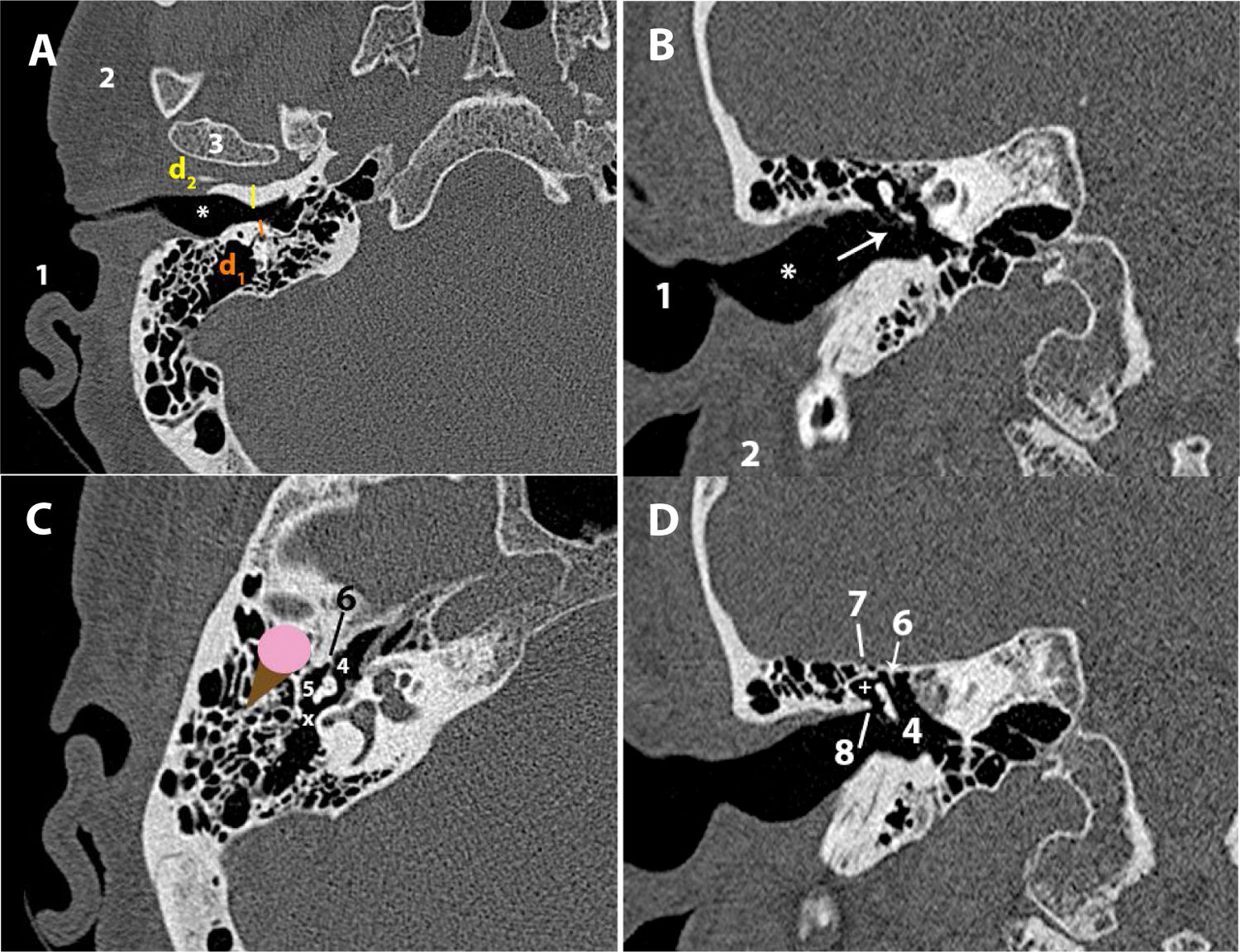
En mesotímpano (coronal): se encuentra la rama larga del yunque y el estribo15 (fig. 3B).
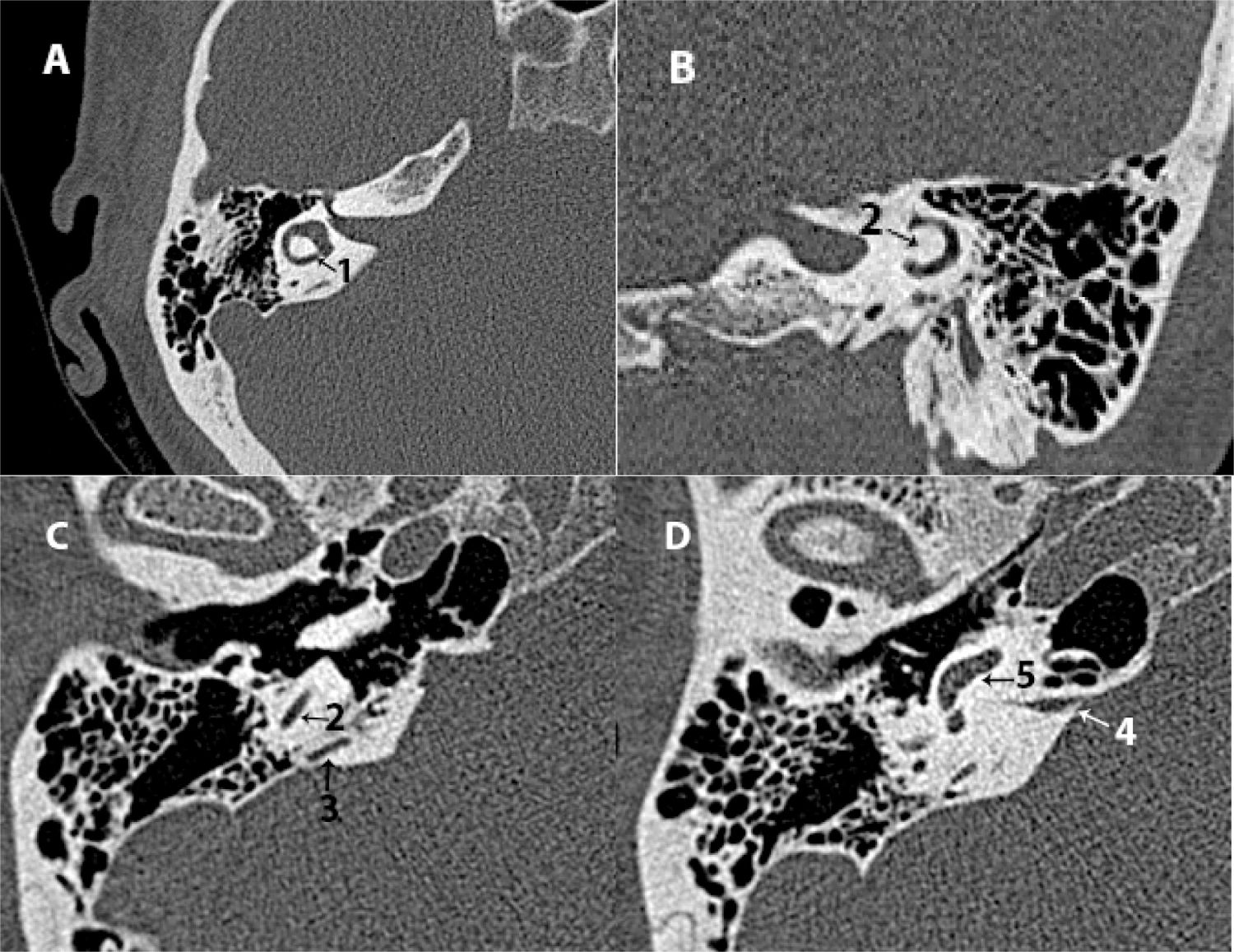
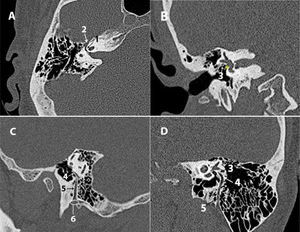
Figura 3.Mesotímpano: A) TC axial. B) TC coronal. C) TC axial del seno sigmoide. D) TC coronal del hipotímpano.
*: ventana oval; 1: receso facial; 2: eminencia piramidal; 3: sinus tympani; 4: ventana redonda; 5: canal semicircular lateral; 6: nervio facial timpánico; 7: antro mastoideo; 8: septum de Koerner; 9: seno sigmoide; d3: distancia entre seno sigmoide y espina de Henle; Punta de flecha: espina de Henle; 10: bulbo de la yugular; 11: celdas mastoideas; 12: hipotímpano.
- •
Conducto semicircular lateral (coronal). Valorar su morfología y presencia de erosión o fístula14 (fig. 3 B).
- •
Conducto de Falopio (porción timpánica) (axial/coronal). Descartar erosión o dehiscencia14.
- •
Ventanas oval y redonda (coronal, vista de 2 ventanas en proyección de Pöschl)4,16.
- ∘
Ventana oval: valorar la presencia, límites y posición de la platina. (identificar focos otoscleróticos en platina/fissula ante fenestram)15.
- ∘
Ventana redonda: valorar el nicho de la ventana redonda, sus límites óseos y aireación/osificación.
- •
Bulbo de la yugular (coronal/axial). Definir márgenes y dehiscencias del suelo del hipotímpano. Identificar un bulbo alto (por encima del borde inferior del anillo timpanal, con un hueso muy fino que lo cubre; o que sobresale, si presenta dehiscencia del suelo del hipotímpano con protrusión del bulbo a través del defecto19 (fig. 3 D).
- •
Trompa de Eustaquio (axial). Definir si existe lesión u obstrucción que pueda comprometer su función10.
En la figura 3 C.
- •
Aditus ad antrum, antro y celdas mastoideas (axial). Valorar la ocupación y neumatización de estos espacios (buena, pobre o esclerótica)5,14.
- •
Septum de Koerner (axial/coronal). Valorar si presenta erosión14.
- •
Distancia (d3) entre el seno sigmoide y el borde posterosuperior del CAE (espina de Henle) (axial). Esta distancia mide aproximadamente 16,9 ± 3mm en mastoides neumatizadas1,2,20. Distancias menores a esta medida definen la presencia de un seno procidente.
- •
Identificación de complicaciones intratemporales en otomastoiditis, como la erosión de la cortical externa e interna de la mastoides mediante ventana ósea, o presencia de absceso subperióstico mediante ventana de partes blandas y uso de contraste intravenoso.
- •
Identificación de complicaciones intracraneales, como meningitis, absceso epidural/subdural/cerebral o trombosis de senos durales, deben valorarse mediante ventana de partes blandas y contraste intravenoso (axial/coronal). En estos casos es aconsejable una resonancia magnética complementaria4,21.
Valoración del trayecto del nervio6,22.
- •
Segmento intracanalicular o meatal (valorable mediante RM, información indirecta mediante TC): desde el poro acústico al fondo del CAI. Dividido por la cresta falciforme en compartimento superior e inferior. El nervio facial ocupa la porción anterosuperior.
- •
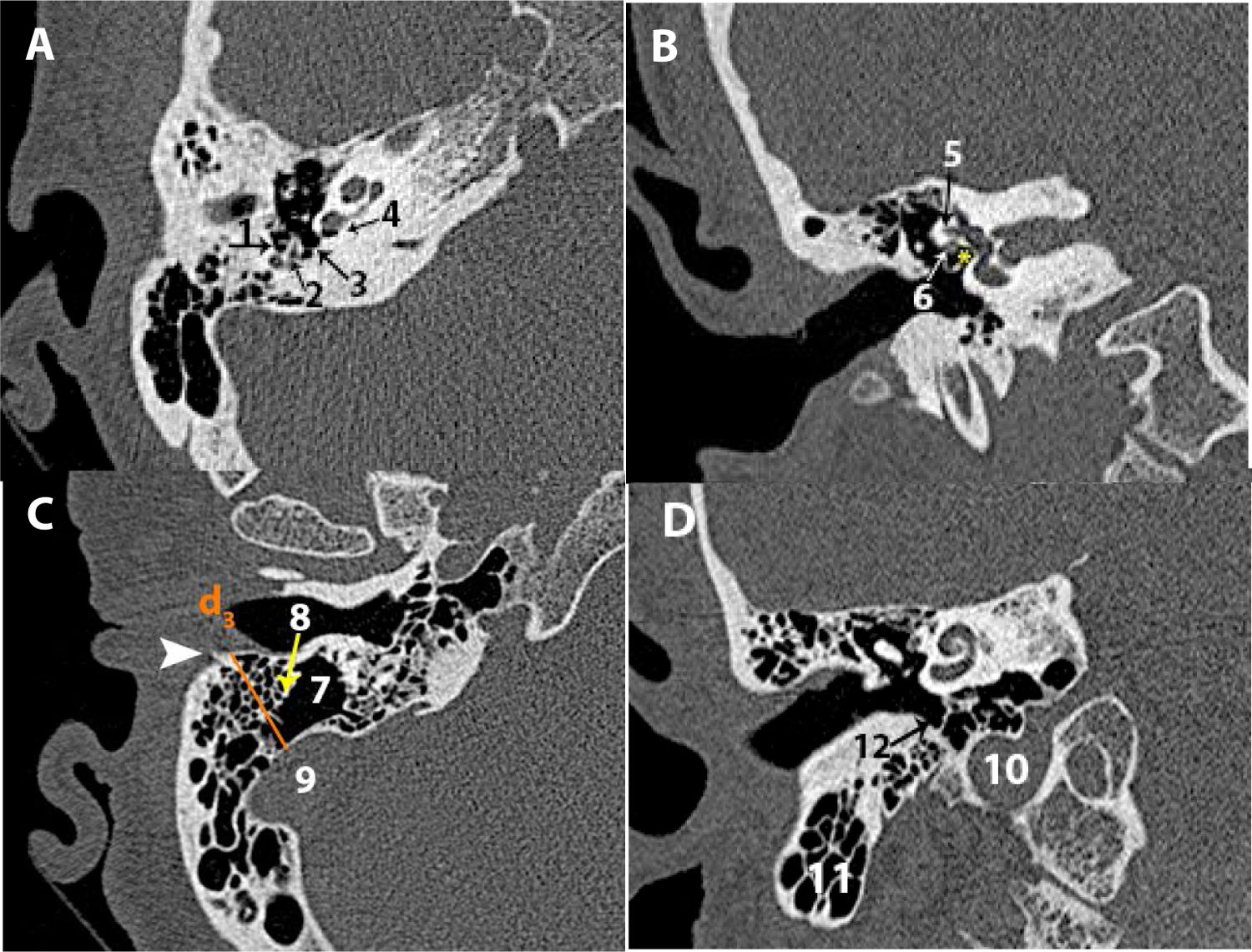
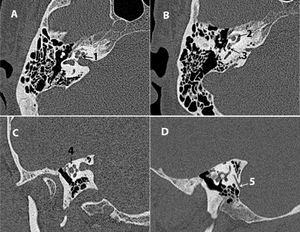
Segmento laberíntico (axial/Pöschl): desde el fondo del CAI al ganglio geniculado, anterosuperior a la cóclea. Tras la sinapsis en el ganglio, el nervio gira 90° y forma la primera rodilla (fig. 4 A).
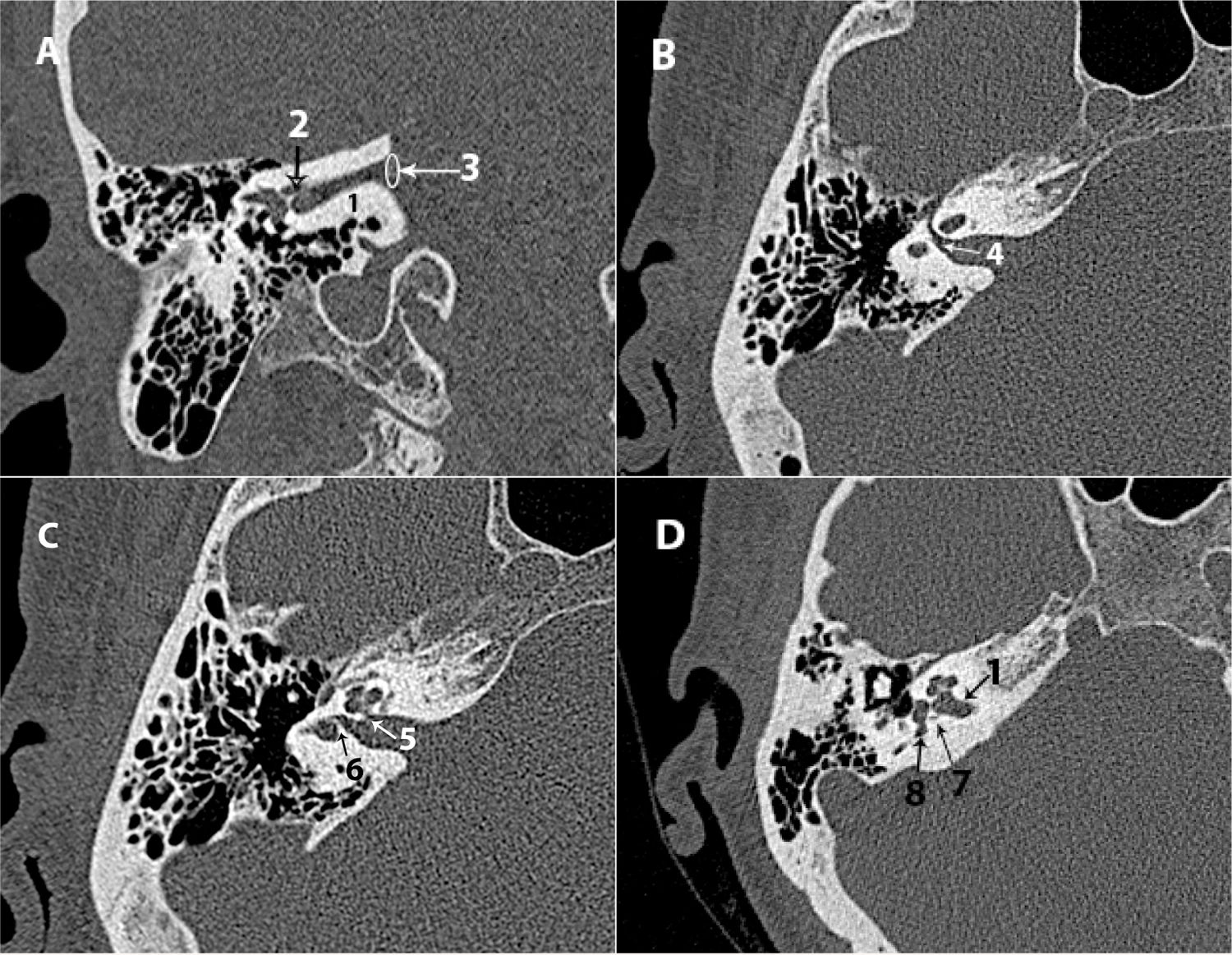
Figura 4.Nervio facial: A) TC axial de la porción laberíntica. B) TC coronal de la porción timpánica. C) TC sagital de la porción mastoidea. D) TC de Stenvers de la porción timpánica y mastoidea.
*: ventana oval; 1: porción laberíntica; 2: ganglio geniculado; 3: porción timpánica; 4: segunda rodilla del facial; 5: porción mastoidea; 6: agujero estilomastoideo.
- •
Segmento timpánico u horizontal (axial/coronal): discurre sobre la pared medial de la caja timpánica, inferior al conducto semicircular lateral y sobre el promontorio. Tras pasar la ventana oval y seno timpánico, gira en dirección craneocaudal y forma la segunda rodilla (fig. 4 B).
- •
Segmento mastoideo (axial/sagital): desde la segunda rodilla discurre posterolateralmente al receso del nervio facial hasta el agujero estilomastoideo (fig. 4 C).
Los segmentos timpánico y mastoideo son visibles conjuntamente mediante el plano de Stenvers (fig. 4 D).
Integridad del canal de FalopioIdentificar si existe alteración en el trayecto y descartar dehiscencias o herniaciones en su contorno. La zona más común es la porción timpánica7.
Oído interno- •
Cóclea (coronal/axial). Valorar la morfología y sus particiones (2 vueltas y media)9,16, cambios de densidad o grado de otosclerosis coclear23.
- ∘
Corte axial transmodiolar: permite la valoración del modiolo, septos interescalares y apertura coclear (fig. 5 A).
- ∘
Corte axial a en la ventana redonda: permite la valoración de las 3 espiras y los septos interescalares (fig. 5 B).
- ∘
Plano de Stenvers: para visualizar el eje corto de la cóclea.
- ∘
Plano de Pöschl: para visualizar el eje largo de la cóclea (fig. 5 C).
- •
Vestíbulo (axial/coronal). Valorar contorno, densidad, permeabilidad y la relación con los canales semicirculares. Se identifica la relación con el acueducto vestibular mediante corte sagital (fig. 5 D).
- •
Canales semicirculares. Valorar contorno, densidad, aplasia/hipoplasia y dehiscencia.
- ∘
Canal semicircular superior: reconstrucción de Pöschl/axial.
- ∘
Canal semicircular lateral (CSL): mediante corte axial/coronal (fig. 6 A).
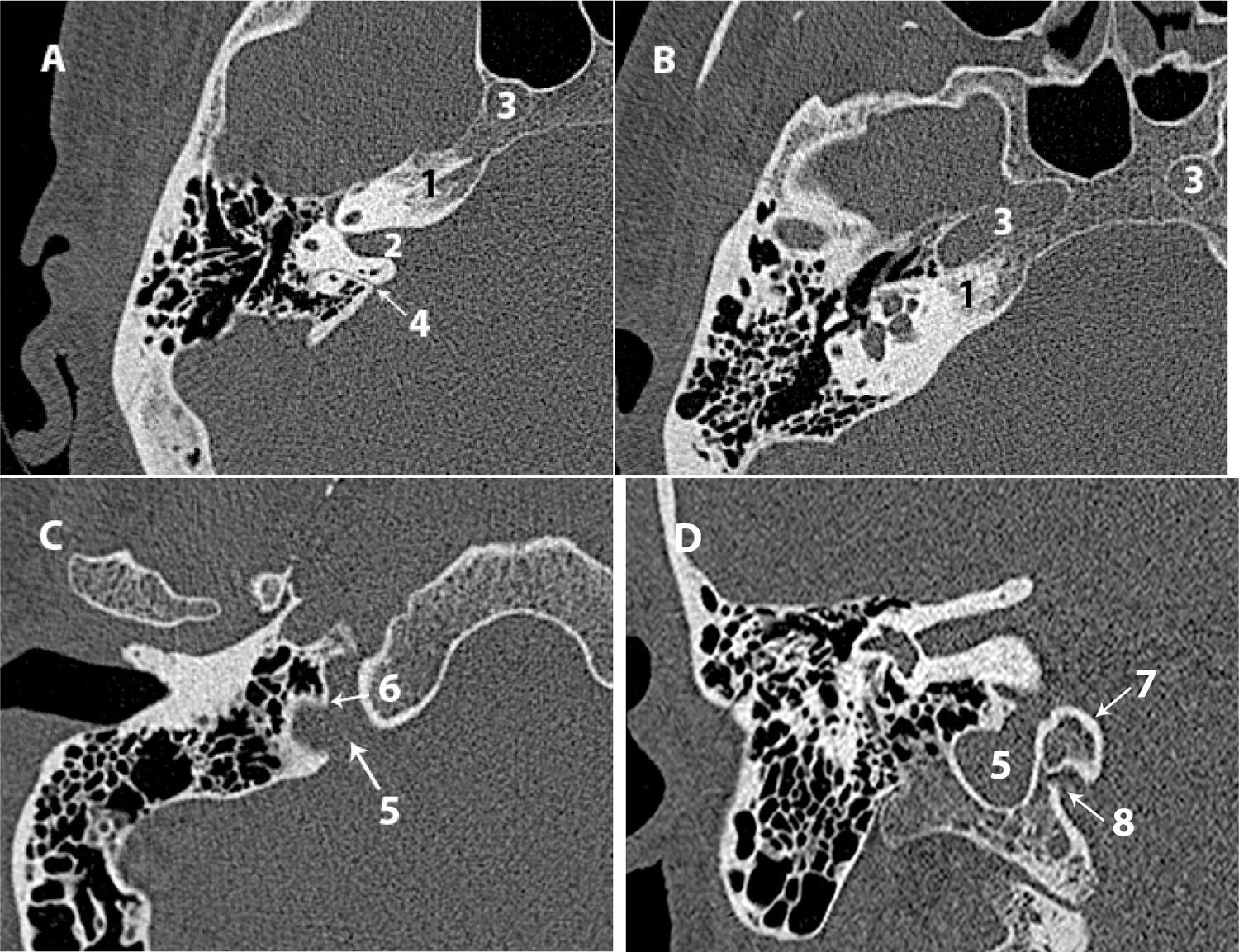
Figura 6.A) TC axial del canal semicircular lateral. B) TC de Stenvers del canal semicircular posterior. C) TC axial del acueducto vestibular. D) TC axial del acueducto coclear.
1: canal semicircular lateral; 2: canal semicircular posterior; 3: acueducto vestibular; 4: acueducto coclear; 5: espira basal de la cóclea.
- ∘
Canal semicircular posterior (CSP): reconstrucción de Stenvers/axial (fig. 6 B).
Dehiscencias mayores de 2,5mm tienen mayor asociación con síntomas auditivos o vestibulares; las inferiores a 2mm en el anal semicircular superior y el posterior podrían ser hallazgos incidentales16.
- •
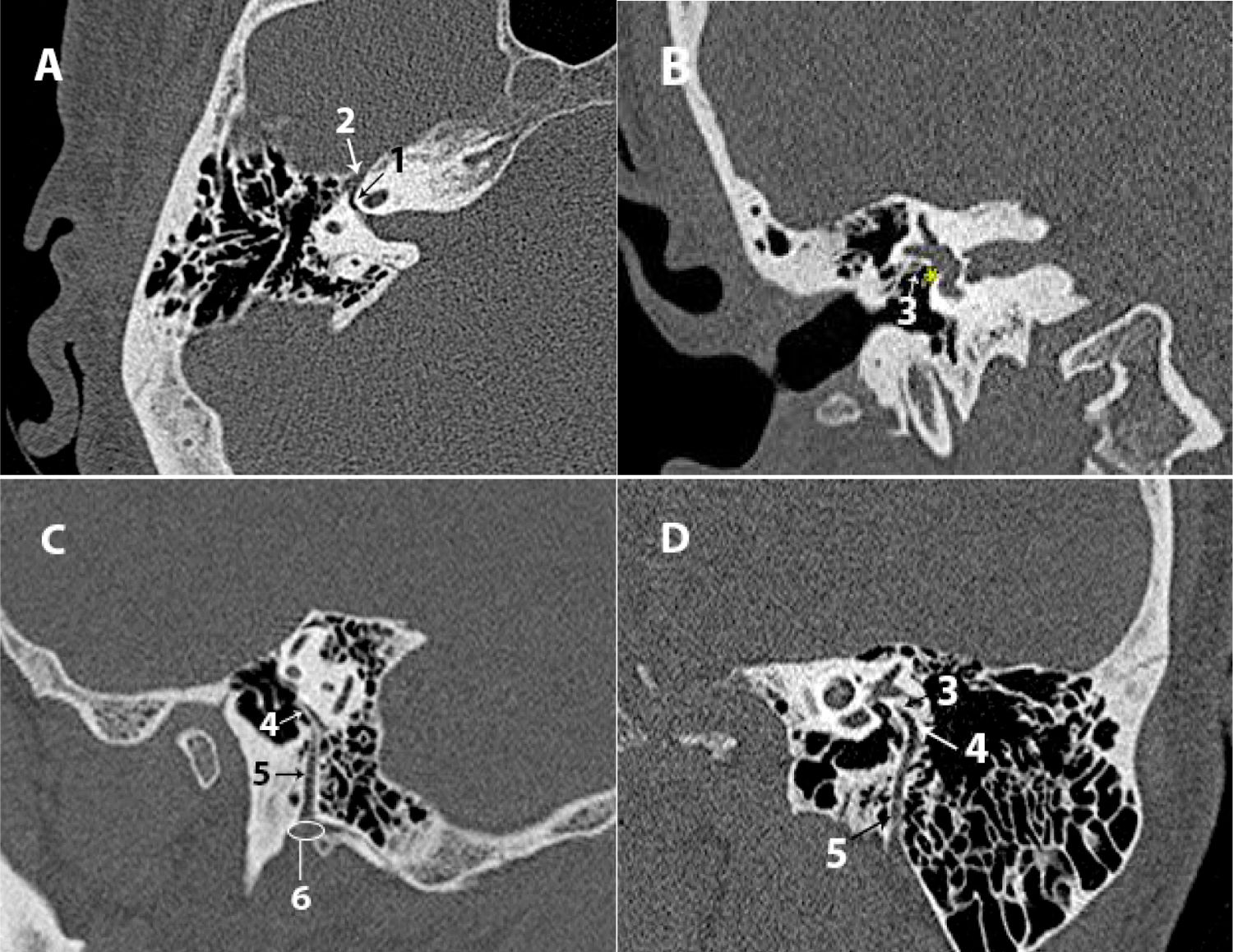
Acueducto vestibular (axial). Identificar permeabilidad y dilatación. Se considera dilatación cuando el acueducto tiene un diámetro superior a 1,5mm en el punto medio de su trayecto o mayor a 2mm en el opérculo16. Una forma práctica de valorarlo es compararlo con el grosor de la luz del canal semicircular lateral o posterior; se considera patológico cuando el acueducto es más ancho que estos (fig. 6 C).
- •
Acueducto coclear (axial/coronal). Valorar permeabilidad y dilatación, teniendo en cuenta que su diámetro habitual es de alrededor de medio milímetro en su apertura interna y de casi 3 en la externa. Su longitud es de unos 12?mm24. Esta estructura tiene menor relevancia clínica que el acueducto vestibular (fig. 6 D).
Presenta una longitud de 5,5 a 10mm y un diámetro de alrededor de 4mm24. Debemos valorar su morfología y contorno (zonas de estenosis o dilataciones) y descartar asimetrías con el contralateral (axial/coronal) (fig. 7 A).Su contenido esta dividido por 2crestas: la cresta transversa o falciforme (coronal) y la cresta vertical o barra de Bill (indistinguible mediante TC).
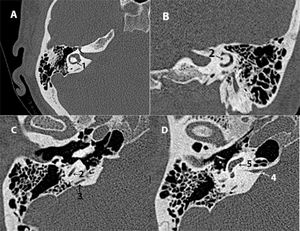
A) TC coronal del conducto auditivo interno. B) TC axial del foramen meatal. C) TC axial. Apertura coclear y placa cribosa. D) TC axial del agujero singular.
1: conducto auditivo interno; 2: cresta falciforme; 3: poro acústico; 4: foramen meatal; 5: apertura coclear; 6: placa cribosa; 7: agujero singular; 8: canal semicircular posterior.
La técnica de elección para estudio de los nervios del interior del conducto auditivo interno (CAI) es la RM, pero mediante la TC con cortes coronales y axiales podemos observar, desde la cara posterosuperior o cerebelosa del peñasco, el poro acústico de entrada y el fondo. En el fondo se encuentran los nervios, divididos a través de la cresta falciforme en los siguientes:
- •
El nervio facial, que llega al ganglio geniculado a través de una porción estrecha denominada foramen meatal (axial) (fig. 7 B).
- •
Los nervios vestibulares, que atraviesan la placa cribosa para entrar en el vestíbulo (axial) (fig. 7 C).
- •
El nervio coclear, que pasa a través de la apertura coclear para penetrar en la cóclea (axial). Un diámetro inferior a 1,5mm puede asociarse a nervio coclear hipoplásico25 (fig. 7 C).
- •
El nervio singular, que desemboca en el fondo del CAI a través del agujero singular o canal del nervio ampular posterior para formar parte del nervio vestibular inferior (axial) (fig. 7 D).
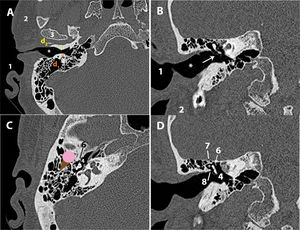
Es la porción del hueso temporal anteromedial a la cápsula ótica y posterior al canal carotídeo2 (axial) (fig. 8 A). Hay que valorar la simetría y la presencia de médula ósea o neumatización y distinguir entre la efusión mucosa de las celdas, expansión o erosión del ápex.
A) TC axial del ápex petroso. B) TC axial del canal carotídeo. C) TC axial del agujero rasgado posterior. D) TC coronal del agujero rasgado posterior.
1: ápex petroso; 2: conducto auditivo interno; 3: canal carotídeo; 4: canal petromastoideo (subarcuato); 5: agujero rasgado posterior; 6: espina yugular; 7: tubérculo yugular; 8: conducto del nervio hipogloso.
En el ápex podemos diferenciar: el CAI, el canal carotídeo, el agujero rasgado posterior, el canal subarcuato o petromastoideo26 y el canal singular9,27.
En la fosa craneal media se encuentra el hueso esfenoides, que forma el suelo de esta fosa. A este nivel, se encuentran 4 importantes forámenes, por donde transcurren estructuras neurovasculares. Situados de anteromedial a posterolateral son28,29:
- •
Canal vidiano o pterigoideo (axial/coronal). Conecta la fosa pterigopalatina al foramen rasgado o lacerum y por él transcurren la arteria y el nervio vidiano.
- •
Foramen redondo (axial/coronal). Comunica la fosa craneal media con la fosa pterigopalatina. Contiene la rama maxilar del trigémino (V2), la arteria del foramen redondo y venas emisarias.
- •
Foramen oval (axial/coronal). Da paso a la rama mandibular del trigémino (V3), venas emisarias y la arteria meníngea accesoria desde la fosa craneal media hasta la fosa infratemporal.
- -
Foramen espinoso (axial). A través de este agujero pasa la arteria y vena meníngea media, rama de la arteria maxilar y la rama recurrente del nervio mandibular.
No precisa contraste intravenoso para visualizar correctamente la morfología de la carótida intrapetrosa (axial) (fig. 8 B). Se debe valorar el trayecto y dehiscencia de sus límites9,10.
Agujero rasgado posterior (foramen yugular)En este caso, corresponde:
Valoración de tomografía computarizada en casos de reintervenciónUna vez conocida la anatomía radiológica de la normalidad y sus variantes, debemos entrenarnos en el reconocimiento de los hallazgos radiológicos y modificaciones más frecuentes derivados de los procedimientos quirúrgicos realizados. En la mayoría de los casos no dispondremos de informes quirúrgicos que orienten sobre la cirugía precedente, por lo que debemos familiarizarnos con las imágenes radiológicas correspondientes a los distintos abordajes y técnicas quirúrgicas más frecuentes, siguiendo un sencillo esquema para no dejar de lado ningún detalle importante30.
Puntos de interés que valorar:
- -
Técnica realizada y tipo de abordaje.
- -
Utilización de prótesis auditivas, injertos autógenos o uso de materiales heterógenos.
- -
Sospecha de enfermedad residual/recidivas.
Es el acceso utilizado para el tratamiento de afecciones del CAE, miringoplastias, tubos de ventilación o estapedectomía/estapedotomía.
Con las nuevas técnicas endoscópicas de oído, este abordaje permite cirugías incluso más complejas, como colesteatomas, en los que las modificaciones del CAE son inapreciables31.
Habrá que identificar:
- •
Engrosamiento de tejidos blandos, injertos autógenos como cartílagos o grasa.
- •
Presencia de drenajes transtimpánicos (teflón o silicona)30.
Se trata del acceso más habitual para la cirugía de oído medio en la que se incluye fresado de la mastoides (abordaje transmastoideo). Es utilizado además para diferentes abordajes de base de cráneo lateral, tales como translaberíntico, retrosigmoideo, retrolaberíntico, transótico, transcoclear o infratemporal.
Debemos diferenciar los siguientes aspectos:
- -
Canaloplastia: apariencia de «caja» del CAE tras eliminar las curvaturas y el adelgazamiento o signo de «fístula» en la pared posterior de la articulación temporomandibular.
- -
Timpanoplastia: grosor de la membrana timpánica variable en función de la cirugía o injerto utilizado, presencia de estenosis cicatricial o laterización anterior de la membrana timpánica o blunting.
- -
Mastoidectomía: el tamaño del defecto de mastoidectomía depende del grado de neumatización mastoidea, de la extensión de la enfermedad o de la técnica empleada. En técnicas abiertas, la pared posterior de CAE no está conservada, mientras que en técnicas cerradas encontraremos la pared posterior íntegra. Con base en la extensión de la cirugía realizada se puede distinguir: aticotomía, mastoidectomía radical, petrosectomía subtotal o total y timpanotomía posterior32.
- -
Utilización de material autógeno (cartílago, hueso, grasa) o heterógeno (polímeros, cemento de hueso, esponja de gelatina absorbible, malla de titano) en el oído medio o para la obliteración de cavidades.
Son numerosas las prótesis o dispositivos implantables utilizados en las cirugías otológicas para la preservación o restablecimiento de la audición, por lo que identificarlas en imágenes radiológicas puede orientar sobre el tipo de cirugía realizada. Los materiales más utilizados son el metal (titanio) y materiales aloplásticos en combinación con partículas calcificadas o hidroxiapatita30,31. Los procedimientos más habituales son:
- •
Reposicionamiento de osículos (transposición de yunque): en algunos casos el paciente presenta injerto autógeno de hueso en lugar de prótesis. Debemos valorar dislocación, necrosis o recidiva colesteatomatosa.
- •
Colocación de prótesis osicular parcial (desde la membrana timpánica o martillo hasta supraestructura del estribo) o prótesis osicular total (desde la membrana timpánica o martillo a platina)30.
- •
Colocación de prótesis de estribo: identificar la continuidad entre la membrana timpánica y la cadena osicular/prótesis y el contacto con la ventana oval. Descartar la migración o dislocación de la prótesis. Es importante recordar que la penetración de la prótesis en la ventana oval puede ser mayor en la TC que la penetración real anatómica33.
- •
Dispositivos de oído medio implantables (parcial o completamente implantable) o implantes de conducción ósea (activos o pasivos): identificar los distintos componentes y la integridad del sistema34.
- •
Implantes cocleares: descartar malposición o migración, rotura, nervio facial dehiscente con estimulación, lesión del canal o presencia de neumolaberinto30.
Los autores declaran no tener ningún conflicto de intereses.