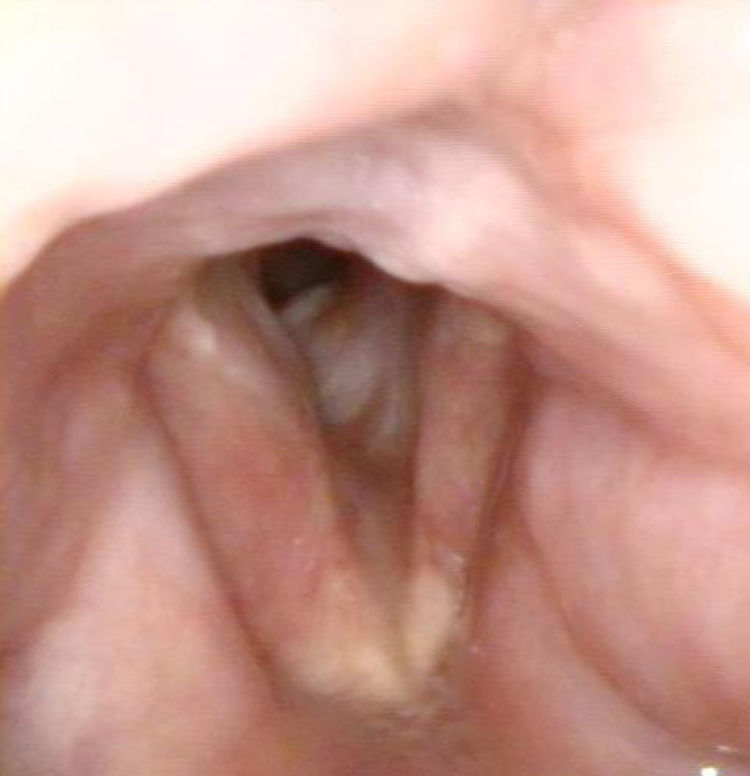
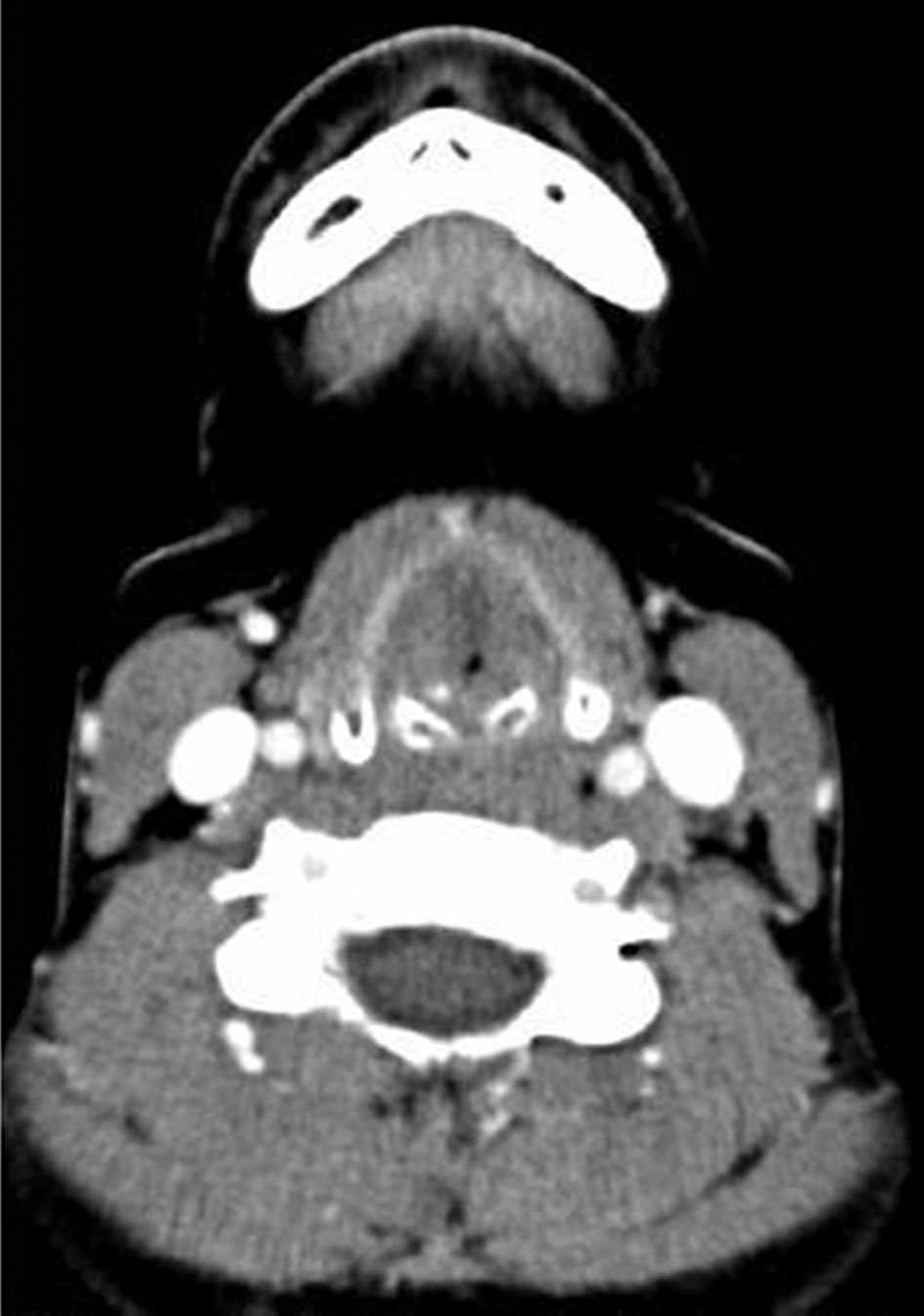
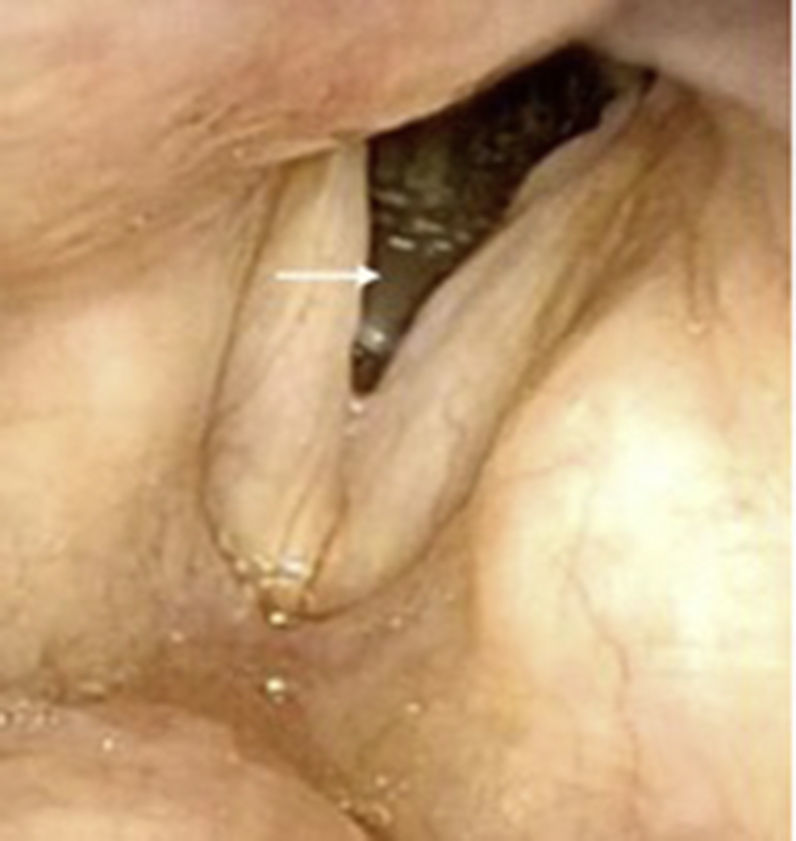
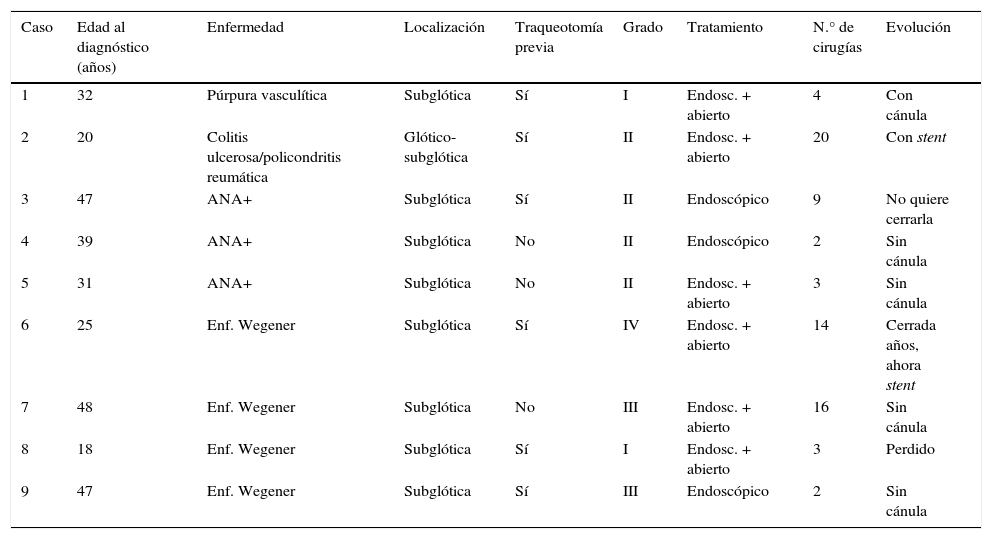
El origen autoinmune ocupa el 5.° lugar en la clasificación etiológica de las estenosis laringotraqueales. La enfermedad autoinmune que más se ha asociado a estenosis es la enfermedad de Wegener, pero existen otras enfermedades que también pueden relacionarse con estas. Presentamos un estudio descriptivo, retrospectivo, de 9 casos de estenosis laringotraqueal en pacientes con enfermedad autoinmune. Se trata de 8 mujeres y un hombre, con edad media de 27,9años. Cuatro de los pacientes padecían enfermedad de Wegener, uno colitis ulcerosa y otro púrpura vasculítica. Los otros 3 pacientes solamente eran anticuerpos antinucleares positivos. Tres de los casos fueron tratados únicamente con abordaje endoscópico y los otros 6 necesitaron además cirugía abierta, con resultados respiratorios aceptables. Pensamos que en todos los pacientes con estenosis laringotraqueal se deben estudiar los perfiles inmunológicos, ya que no solo la enfermedad de Wegener se asocia a esta enfermedad.
Autoimmune origin ranks fifth in the etiologic classification of laryngotracheal stenosis. Wegener's disease is the autoimmune illness most associated with stenosis; however, there are other autoimmune diseases that may also be associated with it.
A descriptive, retrospective study of 9 cases of laryngotracheal stenosis associated with autoimmune disease was carried out. There were 9 patients (8 females and 1 male) with an average age of 27.9 years. Four of the patients suffered from Wegener's disease, 1 from ulcerative colitis and 1 from purple vasculitis. The other 3 patients only had positive c-ANA. Endoscopic treatment was performed in 3 cases. The other 6 patients required open surgery. Respiratory results were acceptable. Based on our study, we feel that the immunological profiles should be studied in all patients with stenosis, given that not only Wegener's disease is linked to stenosis.