El síndrome inflamatorio multisistémico pediátrico temporal asociado a la COVID-19 es una presentación poco frecuente de la infección por SARS-CoV-2. Su manifestación más común es el choque cardiogénico, con un alto porcentaje de pacientes que requieren soporte vasoactivo e inotrópico.
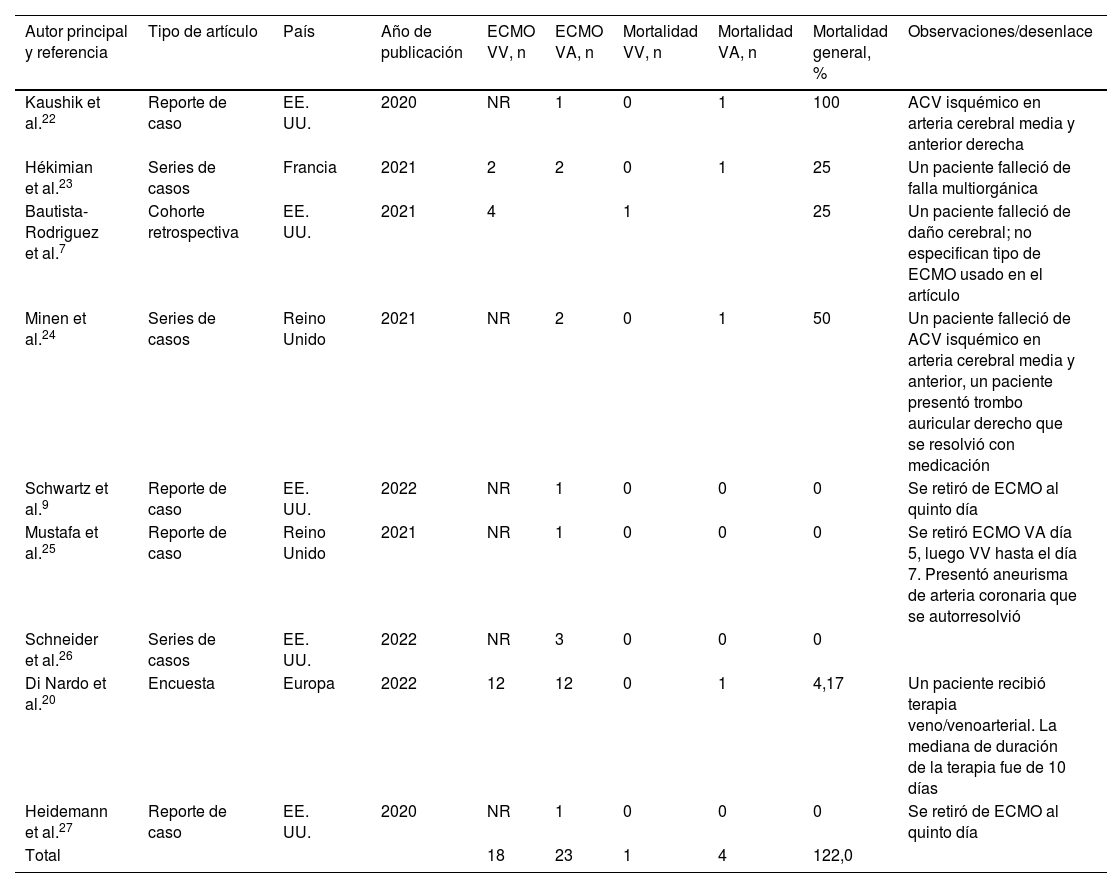
En ocasiones, la disfunción miocárdica asociada puede ser tan grave que puede llevar a la muerte. Por lo tanto, terapias como la oxigenación por membrana extracorpórea (ECMO) se utilizan como una opción de apoyo temporal para la recuperación de estos pacientes. Sin embargo, esta herramienta es subutilizada.
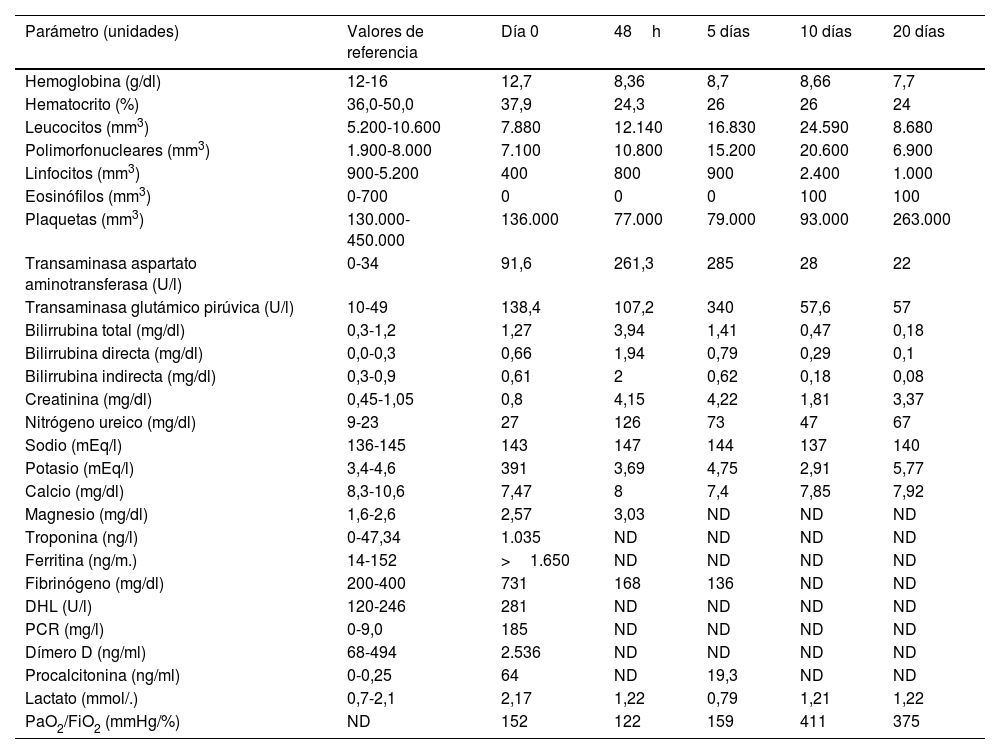
En este artículo exponemos el caso de un adolescente que presentó síntomas gastrointestinales y fiebre, desarrollando posteriormente un choque cardiogénico refractario debido a un síndrome inflamatorio sistémico asociado a la COVID-19. Se identificó la presencia del SARS-CoV-2 mediante un aspirado traqueal, y debido a su inestabilidad hemodinámica, el paciente recibió terapia con ECMO, así como medicamentos esteroideos, inmunomoduladores e inotrópicos. Pasada una semana, el paciente se recuperó y presentó una función ventricular normal, con un desenlace favorable.
En conclusión, la terapia con ECMO en pacientes pediátricos con síndrome inflamatorio multisistémico asociado a la COVID-19 puede contribuir a una mejora en la supervivencia. Sin embargo, su uso es limitado y existe una escasez de reportes en la literatura, lo que genera deficiencias en la evidencia sobre su implementación.
Pediatric multisystem inflammatory syndrome temporally associated with COVID-19 is a rare presentation of SARS-CoV-2 infection. Its most common manifestation is cardiogenic shock, with a high percentage of patients requiring vasoactive and inotropic support.
Occasionally, the myocardial dysfunction can be severe enough to result in death. Therapies such as extracorporeal membrane oxygenation (ECMO) provide a transient support option for recovery; however, it is an underutilized tool.
In this article, we present the case of an adolescent who initially presented with gastrointestinal symptoms and fever, who subsequently developed refractory cardiogenic shock attributed to a systemic inflammatory syndrome associated with COVID-19. The presence of SARS-CoV-2 was identified through tracheal aspirate, and due to hemodynamic instability, the patient received ECMO therapy along with steroid medications, immunomodulators, and inotropes. After one week, the patient recovered ventricular function with a favorable outcome.
In conclusion, ECMO therapy in pediatric patients with systemic inflammatory syndrome associated with COVID-19 may contribute to improved survival. However, the low utilization of this therapy and limited reporting in the literature lead to deficiencies in the evidence supporting its implementation.
Artículo
Socios de la Asociación de Medicina Crítica y Cuidado Intensivo
Para acceder a la revista
Es necesario que lo haga desde la zona privada de la web de la AMCI, clique aquí