La iniciación de la ventilación mecánica no invasiva (VNI) y el momento en que se debe iniciar ventilación mecánica invasiva es un dilema aún sin esclarecer en la literatura pediátrica, no existen criterios concretos ni absolutos que puedan predecir el inicio de una VNI exitosa en un paciente con falla respiratoria aguda. El objetivo de este estudio fue determinar los factores pronósticos de falla en la VNI en pacientes críticos de la Unidad de Cuidado Intensivo Pediátrico.
Materiales y métodosFue un estudio analítico observacional de corte retrospectiva. En 2 Unidades de Cuidado Intensivo Pediátrico durante 2 años (enero 2014 a enero 2016). Se reclutaron todos los pacientes que ingresaron a la Unidad de Cuidado Intensivo Pediátrico y requirieron soporte ventilatorio por riesgo de falla respiratoria aguda, y pacientes extubados de la ventilación mecánica invasiva con riesgo de falla en la extubación.
ResultadosDe un total de 252 pacientes el éxito de VNI fue del 70,2%, siendo las enfermedades respiratorias las que más requirieron VNI. Las variables fisiológicas utilizadas como predictores de éxito y fracaso de la VNI nos mostraron que el tener un CO2>35mmHg (OR: 3,66 [IC 95%:1,99-6,72]), PaO2<60mmHg (OR: 1,69 [IC 95%:0,95-2,98]), Escala de Riesgo de Mortalidad Pediátrica al ingreso en Unidad de Cuidado Intensivo Pediátrico (PRISM II)>10 (OR: 10,3 [IC 95%: 5,23-20,27]) con valores de p=<0,05 fueron predictores de falla en el uso de VNI.
ConclusiónLa utilización de VNI de forma temprana disminuyó la necesidad de intubación orotraqueal en más del 70% en los pacientes de este estudio.
The initiation of non-invasive mechanical ventilation (NIV) and when invasive mechanical ventilation must start is still an unsolved dilemma in the paediatric literature. There are no specific or absolute criteria that can predict the onset of successful NIV in a patient with acute respiratory failure. The aim of this study was to determine the prognostic factors for NIV failure in critically ill patients in the paediatric intensive care unit.
Material and methodsA retrospective analytical observational cross-sectional study was conducted in 2 paediatric intensive care units over a 2 year period (January 2014 to January 2016). It included all patients admitted to the paediatric intensive care units and required ventilatory support for risk of respiratory failure, and invasive mechanical ventilation extubated patients at risk of extubation failure were recruited.
ResultsThere was a 70.2% success out of a total of 252 patients on NIV, the majority being those with respiratory diseases. Predictors of failure in the use of NIV included having a pCO2>35mmHg (OR: 3.66 [95% CI: 1.99-6.72), a pO2<60mmHg (OR: 1.69 [95% CI: 0.95-2.98]), and a Paediatric Mortality Risk Score on admission to a PICU (PRISM II)>10 (OR: 10.3 [95% CI: 5.23-20.27]; P<.05), were predictors of failure in the use of NIV.
ConclusionThe use of early VNI decreased the need for endotracheal intubation in more than 70% in the patients in this study.
La utilización de los sistemas de ventilación mecánica no invasiva (VNI) como modalidad de soporte respiratorio de ventilación se ha incrementado como una alternativa antes de la ventilación mecánica invasiva (VMI). Esto muestra que la VNI puede disminuir la necesidad de intubación. La introducción de la VNI en la práctica pediátrica ha permitido la reducción del número de niños destinados a traqueotomía, y también limitar o demorar el uso de la intubación endotraqueal en niños con falla ventilatoria aguda o exacerbación de fallas respiratorias crónicas1; además de que ayuda a disminuir la estancia hospitalaria en unidades de cuidado intensivo de niños que han sido extubados y destetados de VMI en poco tiempo2.
La iniciación de la VNI y el momento en que se debe iniciar la VMI es un dilema aún sin esclarecer en la literatura pediátrica, no existen criterios concretos ni absolutos que puedan predecir el inicio de un VNI exitosa en un paciente con falla respiratoria aguda (FRA).
El objetivo de este estudio fue determinar los factores pronósticos de falla en la VNI en pacientes críticamente enfermos de la Unidad de Cuidado Intensivo Pediátrico (UCIP).
Materiales y métodosTipo y diseño general del estudioFue un estudio analítico observacional de corte retrospectiva.
Lugar y fecha del estudioSe realizó en las UCIP del Hospital Militar Central y Hospital Santa Clara de Bogotá durante 2 años, entre enero 2014 a enero 2016
PoblaciónLos pacientes que ingresen a la UCIP porque requieren soporte ventilatorio por riesgo de falla respiratoria, y pacientes extubados de la VMI con riesgo de falla en la extubación.
Selección y tamaño de muestraMuestreo no probabilístico por conveniencia.
Criterios de inclusión y exclusiónInclusión- •
Pacientes entre un mes y 15 años de edad
- •
Presente frecuencia respiratoria (FR)>2DE para lo normal de su edad
- •
Incremento del trabajo respiratorio (retracciones intercostales moderadas a severas en tórax, aleteo nasal, disminución de ruidos respiratorios, saturación de oxígeno<90% con sistema de oxigenación que requiera más de 6l/min
- •
Pacientes extubados con fracaso en la extubación
- •
Pacientes que requirieren intubación inmediata
- •
Pacientes que presenten colapso circulatorio
- •
Apnea recurrente
- •
Escala de Glasgow<10
- •
Que ingresen por enfermedades que contraindiquen el aumento de presión endocraneal
- •
Se diseñó una hoja de Excel en donde se consignarán los datos de la monitorización continua que incluye: frecuencia cardiaca, FR, SaO2%, TA, ToC.
- •
Monitorización intermitente de parámetros gasométricos, SO2/FiO2, PaO2/FiO2, lactato, SVcO2%, auscultación ruidos respiratorios
- •
Retracciones en tórax (score de dificultad respiratoria, ver tabla 1). Niveles de bienestar con las diferentes interfaces de VNI.
Tabla 1.Score clínico de dificultad respiratoria
Score-clínica 1 2 3 Saturación de oxígeno Hipoxemia leve, SaO2 90-93% durante llanto solamente Leve hipoxemia, SaO2 90-93% en reposo Hipoxemia, SaO2<90% Retracciones pared torácica Ninguna o mínima Moderadas Marcada retracciones torácicas, tirajes esternales Sonidos respiratorios Ninguno o mínimos Sonidos suaves, intermitentes y/o aleteo nasal Gruñidos con cada respiración y aleteo nasal Alimentación Normal Dificultad en la alimentación o alimentación reducida por la dificultad respiratoria No se puede alimentar a causa de la dificultad respiratoria o letargo Leve=4-6 puntos, moderada=7-9 puntos, severa=10-12 puntos.
Escala modificada: Wood-Downes (Inf Ter Sist Nac Salud. 2010;34:3-11).
- •
Datos demográficos: edad, sexo, causa de falla respiratoria, duración VNI, estancia en UCIP, Escala de Riesgo de Mortalidad Pediátrica al ingreso en Unidad de Cuidado Intensivo Pediátrico (PRISM II), mortalidad, complicaciones.
- •
Se seleccionaron las interfaces de oxigenación que ofrecían ventilación con presión positiva no invasiva, y se clasificaron en: cánula nasal de alto flujo (CNAF) y VNI con presión continua de la vía aérea (VNI-PP).
- •
VNI-PP: la máscara facial (total face), máscara oronasal. Una vez el paciente se sentía confortable con el sistema seleccionado de VNI las tiras de velcro se fijaban para mantener la mascarilla en su lugar y se conectaban las mangueras a un ventilador preestablecido. Se colocó coloide (duoderm) en diferentes puntos de presión en la cara para prevenir ulceras faciales.
- •
La CNAF se conectó a un sistema blender de alto flujo con flujos de 2l/kg Fisher & Paykel humidificado para disminuir la resistencia en la vía aérea.
- •
Fue necesario el entrenamiento de terapeutas respiratorias y enfermeras de la UCIP.
- •
Éxito: se consigue evitar totalmente la necesidad de VMI o se logrará la VNI durante 5 días.
- •
Fracaso: se requirió VMI dentro de los primeros 4 días de la VNI.
Se realizó un análisis descriptivo de las características clínicas de los pacientes y un análisis por subgrupos de las variables continuas, que se presentaron como media y desviación estándar o como mediana y rango intercuartílico, y las categóricas como porcentajes, según lo apropiado. Entre los pacientes que tuvieron éxito vs. fracaso en la VNI, se realizó prueba de normalidad de Kolmogorov-Smirnov y las pruebas de Wilcoxon para muestras relacionadas y Mann-Whitney para muestras independientes. Para el análisis de las variables fisiológicas se tomaron pruebas en 3 momentos del estudio, al ingreso del paciente, después de las 4h de inicio de la terapia de VNI y, después de 6h de la VNI, se realizó un análisis estadístico ANOVA de muestras repetidas. Con las variables fisiológicas que fueron significativas en la ANOVA, se realizó un análisis bivariado con la prueba de Chi cuadrado, y un análisis multivariado, con varios modelos de regresión logística ajustado por valor de PRISM II, para determinar predictores de éxito y fracaso de VNI, con intervalo de confianza del 95% (IC 95%) y un valor de p<0,05 que fue considerado como significativo.
Programas a utilizar para análisis de datosLos datos se procesaron usando el paquete SPSS (versión 23 Inc, Chicago, IL, EE. UU.). El estudio fue aprobado por el Comité de Ética en Investigación de cada institución.
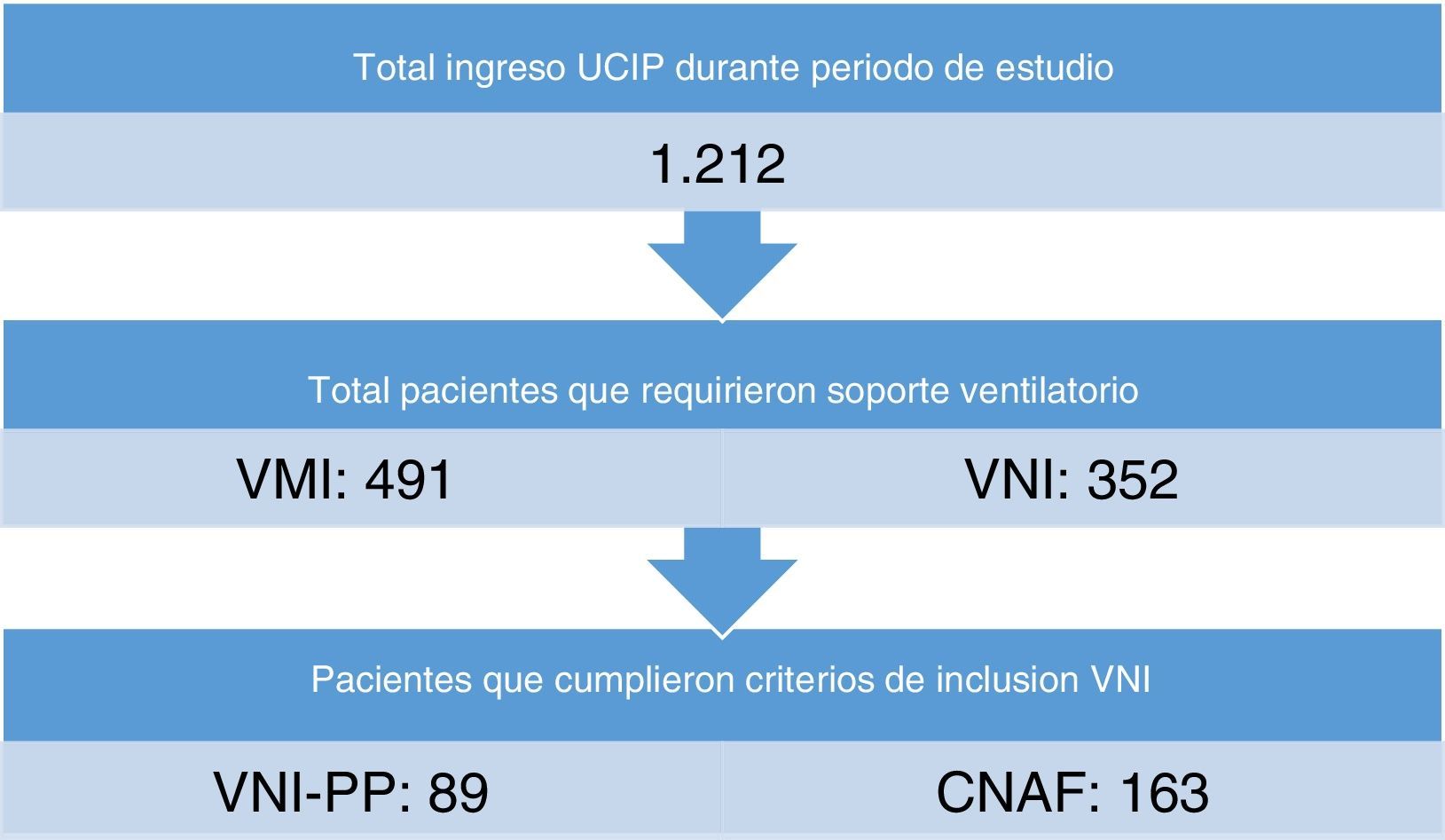
ResultadosDel total de ingreso de los pacientes durante el período de estudio, el 20,7% cumplieron con los criterios de ingreso al estudio, de estos 89 pacientes requirieron VNI-PP y 163 CNAF (fig. 1).
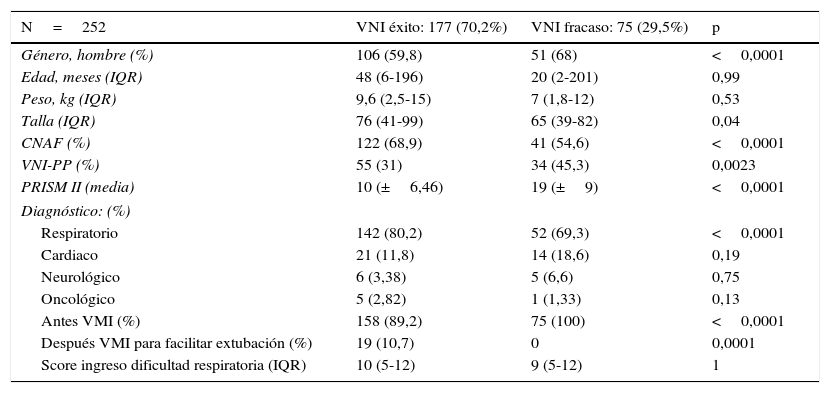
En la tabla 2 se observa que el éxito de la VNI se presentó en el 70,2%, siendo significativo en los 2 tipos de interface de oxigenación, sin embargo, la utilización de la CNAF fue más frecuente, debido a que los pacientes sintieron más bienestar con esta interface (68,9 vs. 31). El score de PRISM II fue más alto en los pacientes que tuvieron fracaso de la VNI (19 vs. 10); p=<0,0001. Los pacientes que más frecuentemente requirieron VNI fueron aquellos que tenían enfermedad respiratoria, pero es importante observar que las utilizaciones de estos sistemas de oxigenación se utilizaron en otros tipos de enfermedades diferentes a las de tipo respiratorio. El porcentaje de los pacientes en quienes se utilizó la VNI para evitar el fracaso de la VMI fue del 10,7%, no se observó falla en la VNI en esta muestra de pacientes; la característica de estos pacientes fue que requirieron ventilación por más de 7 días y, sus enfermedades fueron de tipo respiratorio. No se observó diferencia significativa en cuanto a la puntuación del score de dificultad respiratoria al ingreso del paciente a la UCIP, en los 2 grupos de pacientes, clasificados según la variable desenlace (10 vs. 9); p=1.
Características de los pacientes
| N=252 | VNI éxito: 177 (70,2%) | VNI fracaso: 75 (29,5%) | p |
|---|---|---|---|
| Género, hombre (%) | 106 (59,8) | 51 (68) | <0,0001 |
| Edad, meses (IQR) | 48 (6-196) | 20 (2-201) | 0,99 |
| Peso, kg (IQR) | 9,6 (2,5-15) | 7 (1,8-12) | 0,53 |
| Talla (IQR) | 76 (41-99) | 65 (39-82) | 0,04 |
| CNAF (%) | 122 (68,9) | 41 (54,6) | <0,0001 |
| VNI-PP (%) | 55 (31) | 34 (45,3) | 0,0023 |
| PRISM II (media) | 10 (±6,46) | 19 (±9) | <0,0001 |
| Diagnóstico: (%) | |||
| Respiratorio | 142 (80,2) | 52 (69,3) | <0,0001 |
| Cardiaco | 21 (11,8) | 14 (18,6) | 0,19 |
| Neurológico | 6 (3,38) | 5 (6,6) | 0,75 |
| Oncológico | 5 (2,82) | 1 (1,33) | 0,13 |
| Antes VMI (%) | 158 (89,2) | 75 (100) | <0,0001 |
| Después VMI para facilitar extubación (%) | 19 (10,7) | 0 | 0,0001 |
| Score ingreso dificultad respiratoria (IQR) | 10 (5-12) | 9 (5-12) | 1 |
CNAF: cánula nasal de alto flujo; IQR: rango intercuartílico; PRISM II: Escala de Riesgo de Mortalidad Pediátrica al ingreso en Unidad de Cuidado Intensivo Pediátrico; VMI: ventilación mecánica invasiva; VNI: ventilación no invasiva; VNI-PP: ventilación no invasiva con presión continua de la vía aérea.
Los datos son presentados en % o mediana (rango intercuartílico: 25-75).
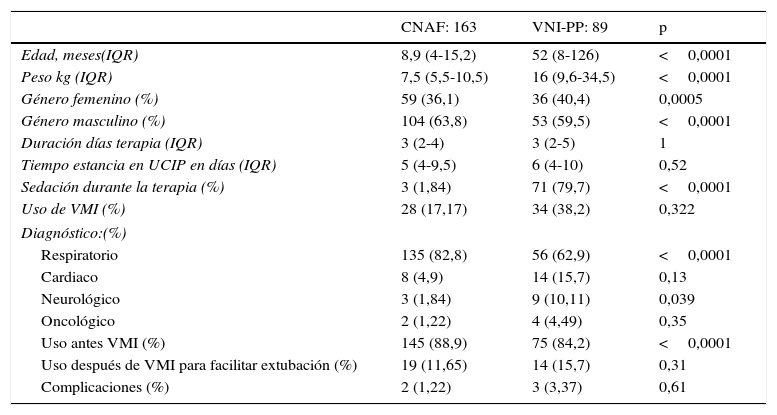
En cuanto a las características de los pacientes de acuerdo a la utilización de los diferentes sistemas de oxigenación (ver tabla 3), se encontró que los pacientes que requirieron CNAF eran más frecuentemente lactantes en comparación con la utilización de los sistemas de VNI-PP con máscara que se utilizaron en su gran mayoría en preescolares y adolescentes (CNAF: 8,9 meses vs. VNI-PP: 52 meses; p=<0,0001). No se observó ninguna diferencia significativa en cuanto al tiempo de duración de la VNI en cada una de las interfaces seleccionadas (CNAF: 3 días, VNI-PP: 3 días; p=1), como tampoco hubo diferencias significativas en cuanto al tiempo de estancia en UCIP (CNAF: 5 días vs. VNI-PP: 6 días; p=0,52). El requerimiento de sedación fue más frecuente en los pacientes que utilizaron VNI-PP (79,7%), los sistemas de máscara oronasal fueron menos confortables, haciendo que fuera necesaria más sedación en estos pacientes, el sistema de VNI-PP total face fue el más confortable, se requirió menos sedación, pero no se disponía de este sistema para pacientes lactantes menores. Las complicaciones no fueron frecuentes en los diferentes grupos (CNAF: 1,2% vs. VNI-PP: 3,3%; p=0,61), y las que se presentaron se debieron a intolerancia a la máscara, que se observó en 2 pacientes a pesar de la sedación, altos requerimientos de sedación en un paciente que lo llevo a depresión respiratoria, y un paciente presentó paro cardiorrespiratorio, sin presencia de mortalidad.
Características interface VNI
| CNAF: 163 | VNI-PP: 89 | p | |
|---|---|---|---|
| Edad, meses(IQR) | 8,9 (4-15,2) | 52 (8-126) | <0,0001 |
| Peso kg (IQR) | 7,5 (5,5-10,5) | 16 (9,6-34,5) | <0,0001 |
| Género femenino (%) | 59 (36,1) | 36 (40,4) | 0,0005 |
| Género masculino (%) | 104 (63,8) | 53 (59,5) | <0,0001 |
| Duración días terapia (IQR) | 3 (2-4) | 3 (2-5) | 1 |
| Tiempo estancia en UCIP en días (IQR) | 5 (4-9,5) | 6 (4-10) | 0,52 |
| Sedación durante la terapia (%) | 3 (1,84) | 71 (79,7) | <0,0001 |
| Uso de VMI (%) | 28 (17,17) | 34 (38,2) | 0,322 |
| Diagnóstico:(%) | |||
| Respiratorio | 135 (82,8) | 56 (62,9) | <0,0001 |
| Cardiaco | 8 (4,9) | 14 (15,7) | 0,13 |
| Neurológico | 3 (1,84) | 9 (10,11) | 0,039 |
| Oncológico | 2 (1,22) | 4 (4,49) | 0,35 |
| Uso antes VMI (%) | 145 (88,9) | 75 (84,2) | <0,0001 |
| Uso después de VMI para facilitar extubación (%) | 19 (11,65) | 14 (15,7) | 0,31 |
| Complicaciones (%) | 2 (1,22) | 3 (3,37) | 0,61 |
CNAF: cánula nasal de alto flujo; IQR: rango intercuartílico; UCIP: Unidad de Cuidado Intensivo Pediátrico; VMI: ventilación mecánica invasiva; VNI: ventilación no invasiva; VNI-PP: ventilación no invasiva con presión continua de la vía aérea.
Los datos son presentados en % o mediana (rango intercuartílico: 25-75).
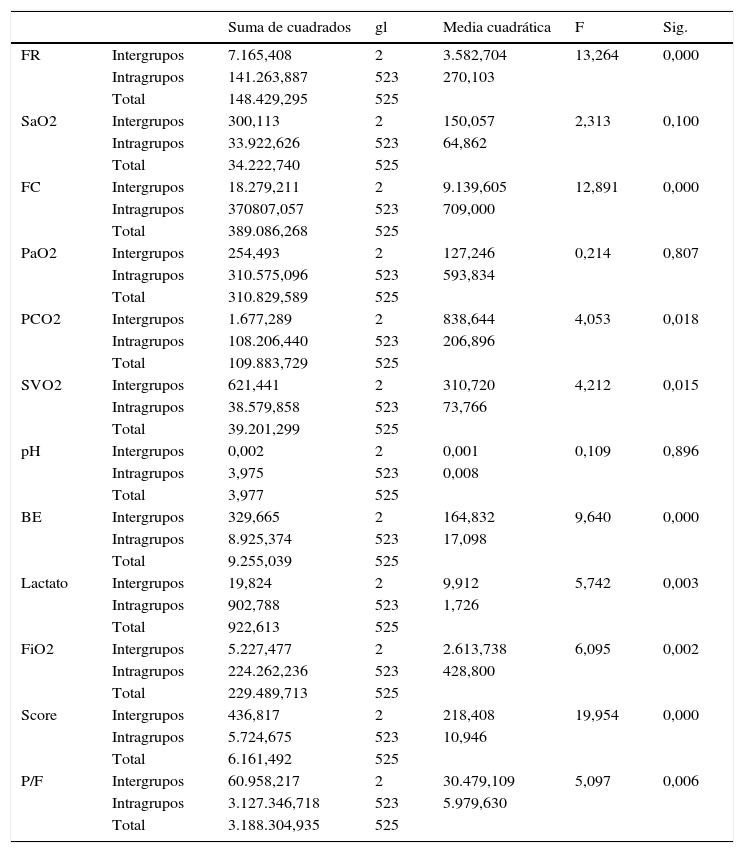
Se realizó un análisis estadístico ANOVA de muestras repetidas (tabla 4) para las variables fisiológicas tomadas en diferentes momentos durante la estancia del paciente (al ingreso, y después de 4 y 6h de iniciada la VNI), el cual nos indicó que había diferencias significativas en las variables fisiológicas: FR (F=13,2; p=<0,01), frecuencia cardiaca (F=12,8; p=<0,01), SVO2 (F=4,2; p=<0,05), PCO2 (F=4,05; p=<0,05), base exceso (F=9,6; p=<0,01), valor de lactato (F=5,7; p=<0,05), puntaje de score de dificultad respiratoria (F=19,9; p=0,01), requerimientos de FIO2 (F=6,09; p=<0,05), PaO2/FiO2 (F=5,09; p=<0,05).
ANOVA de un factor
| Suma de cuadrados | gl | Media cuadrática | F | Sig. | ||
|---|---|---|---|---|---|---|
| FR | Intergrupos | 7.165,408 | 2 | 3.582,704 | 13,264 | 0,000 |
| Intragrupos | 141.263,887 | 523 | 270,103 | |||
| Total | 148.429,295 | 525 | ||||
| SaO2 | Intergrupos | 300,113 | 2 | 150,057 | 2,313 | 0,100 |
| Intragrupos | 33.922,626 | 523 | 64,862 | |||
| Total | 34.222,740 | 525 | ||||
| FC | Intergrupos | 18.279,211 | 2 | 9.139,605 | 12,891 | 0,000 |
| Intragrupos | 370807,057 | 523 | 709,000 | |||
| Total | 389.086,268 | 525 | ||||
| PaO2 | Intergrupos | 254,493 | 2 | 127,246 | 0,214 | 0,807 |
| Intragrupos | 310.575,096 | 523 | 593,834 | |||
| Total | 310.829,589 | 525 | ||||
| PCO2 | Intergrupos | 1.677,289 | 2 | 838,644 | 4,053 | 0,018 |
| Intragrupos | 108.206,440 | 523 | 206,896 | |||
| Total | 109.883,729 | 525 | ||||
| SVO2 | Intergrupos | 621,441 | 2 | 310,720 | 4,212 | 0,015 |
| Intragrupos | 38.579,858 | 523 | 73,766 | |||
| Total | 39.201,299 | 525 | ||||
| pH | Intergrupos | 0,002 | 2 | 0,001 | 0,109 | 0,896 |
| Intragrupos | 3,975 | 523 | 0,008 | |||
| Total | 3,977 | 525 | ||||
| BE | Intergrupos | 329,665 | 2 | 164,832 | 9,640 | 0,000 |
| Intragrupos | 8.925,374 | 523 | 17,098 | |||
| Total | 9.255,039 | 525 | ||||
| Lactato | Intergrupos | 19,824 | 2 | 9,912 | 5,742 | 0,003 |
| Intragrupos | 902,788 | 523 | 1,726 | |||
| Total | 922,613 | 525 | ||||
| FiO2 | Intergrupos | 5.227,477 | 2 | 2.613,738 | 6,095 | 0,002 |
| Intragrupos | 224.262,236 | 523 | 428,800 | |||
| Total | 229.489,713 | 525 | ||||
| Score | Intergrupos | 436,817 | 2 | 218,408 | 19,954 | 0,000 |
| Intragrupos | 5.724,675 | 523 | 10,946 | |||
| Total | 6.161,492 | 525 | ||||
| P/F | Intergrupos | 60.958,217 | 2 | 30.479,109 | 5,097 | 0,006 |
| Intragrupos | 3.127.346,718 | 523 | 5.979,630 | |||
| Total | 3.188.304,935 | 525 |
BE: base exceso; FC: frecuencia cardiaca; FiO2: fracción inspirada de oxígeno; FR: frecuencia respiratoria; P/F: PaO2/FiO2; PaO2: presión arterial oxígeno; PCO2: presión gas carbónico; SaO2: saturación arterial de oxígeno; Score: puntaje de dificultad respiratoria al ingreso y durante la terapia con ventilación no invasiva; SVO2: saturación venosa central de oxígeno.
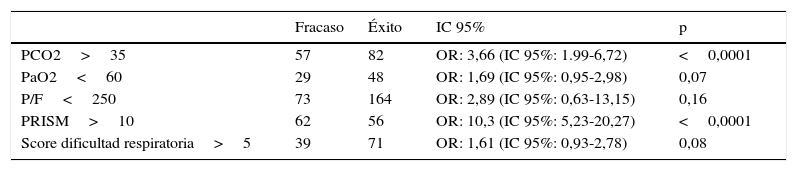
Con estas diferencias significativas se realizó posteriormente un análisis bivariado (tabla 5), encontrando que un valor de PCO2>35mmHg (OR: 3,66; IC 95%: 1,99-6,72), PaO2<60mmHg (OR: 1,69; IC 95%: 0,95-2,98), score de PRISM II>10 (OR: 10,3; IC 95%: 5,23-20,27), fueron significativos para predecir éxito o fracaso de VNI (con un valor de p=<0,05).
Análisis bivariado de las variables fisiológicas que fueron significativas en el análisis ANOVA de un factor
| Fracaso | Éxito | IC 95% | p | |
|---|---|---|---|---|
| PCO2>35 | 57 | 82 | OR: 3,66 (IC 95%: 1.99-6,72) | <0,0001 |
| PaO2<60 | 29 | 48 | OR: 1,69 (IC 95%: 0,95-2,98) | 0,07 |
| P/F<250 | 73 | 164 | OR: 2,89 (IC 95%: 0,63-13,15) | 0,16 |
| PRISM>10 | 62 | 56 | OR: 10,3 (IC 95%: 5,23-20,27) | <0,0001 |
| Score dificultad respiratoria>5 | 39 | 71 | OR: 1,61 (IC 95%: 0,93-2,78) | 0,08 |
FiO2: fracción inspirada de oxígeno; IC 95%: intervalo de confianza del 95%; OR: odd ratio; P/F: PaO2/FiO2; PaO2: presión arterial oxígeno; PCO2: presión gas carbónico; PRISM: Escala de Riesgo de Mortalidad Pediátrica al ingreso en Unidad de Cuidado Intensivo Pediátrico; SaO2: saturación arterial de oxígeno.
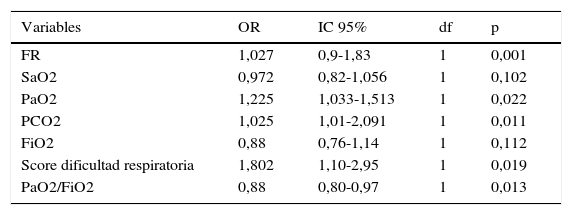
Y luego de realizar varios modelos de regresión logística, para determinar los predictores de éxito y fracaso en la VNI, ajustándolo al valor de PRISM II, se pudo predecir que el aumento de FR (OR: 1,027 [IC 95%: 0,9-1,83]), PCO2 (OR: 1,025 [IC 95%: 1,01-2,091]), puntaje de score de dificultad respiratoria (OR: 1,8 [IC 95%: 1,10-2,95]), el descenso de PaO2 (OR: 1,225 [IC 95%: 1,033-1,513]) son factores independiente para definir el fracaso de la VNI después de iniciada esta terapia, y el aumento del valor de PaO2/FiO2 es factor protector para el fracaso de la VNI (OR: 0,88 [IC 95%: 0,80-0,97]). Con un valor de p=<0,05 (tabla 6).
Análisis multivariado; asociación de variables fisiológicas para predecir éxito y fracaso de la ventilación no invasiva ajustado por valor de PRISM II
| Variables | OR | IC 95% | df | p |
|---|---|---|---|---|
| FR | 1,027 | 0,9-1,83 | 1 | 0,001 |
| SaO2 | 0,972 | 0,82-1,056 | 1 | 0,102 |
| PaO2 | 1,225 | 1,033-1,513 | 1 | 0,022 |
| PCO2 | 1,025 | 1,01-2,091 | 1 | 0,011 |
| FiO2 | 0,88 | 0,76-1,14 | 1 | 0,112 |
| Score dificultad respiratoria | 1,802 | 1,10-2,95 | 1 | 0,019 |
| PaO2/FiO2 | 0,88 | 0,80-0,97 | 1 | 0,013 |
FiO2: fracción inspirada de oxígeno; IC 95%: intervalo de confianza del 95%; OR: odd ratio; PaO2: presión arterial oxígeno; PCO2: presión gas carbónico; PRISM II: Escala de Riesgo de Mortalidad Pediátrica al ingreso en Unidad de Cuidado Intensivo Pediátrico; SaO2: saturación arterial de oxígeno.
La VMI es una intervención fundamental en muchos casos de FRA, pero hay múltiples riesgos asociados a la intubación orotraqueal3. Brindar el soporte ventilatorio sin la intubación orotraqueal, como en la VNI puede ser apropiado en algunos pacientes y ser una alternativa a la VMI. En este estudio la prevención de VMI se presentó en un 70,2% que corresponde a los pacientes que tuvieron éxito en la VNI. La VNI ha sido usada más frecuentemente en niños con falla respiratoria de múltiples etiologías, incluyendo trastornos neuromusculares4, fibrosis quística5, bronquiolitis6,7 y estatus asmáticos8,9. Ha demostrado mejorar la hipoventilación nocturna en niños con múltiples causas de falla respiratoria crónica, y postextubación2. En este estudio también se observó que la utilización de la VNI fue más frecuente en pacientes con falla respiratoria tipo i y tipo ii secundarias a enfermedades de origen pulmonar, pero es importante anotar que cada vez más se utilizan en pacientes con falla respiratoria secundaria a enfermedades oncológicas, cardiacas y neurológicas, haciendo que la VNI sea aún un terreno fértil para continuar realizando estudios de investigación.
En este estudio se observó que hubo más fracaso en la VNI en los pacientes que utilizaron VNI-PP, en especial pacientes lactantes; como lo muestra la literatura, los lactantes y niños más pequeños pueden requerir de sedación leve para tolerar la máscara10, siendo esto un factor de riesgo a la vez que puede inducir fallo en este tipo de terapia como vimos en este estudio, porque puede llevarlos a depresión respiratoria. En nuestro estudio no disponíamos de interfaces de VNI total face para este grupo etario, solo teníamos interfaces oronasales, lo que nos promueve a la búsqueda de interfaces de VNI más confortables para este grupo de edad; por esto se utilizan para este grupo etario más frecuentemente CNAF, siendo esto un sesgo para este estudio.
La introducción de la VNI en la práctica pediátrica ha permitido la reducción del número de niños destinados a traqueostomía y, también ha ayudado a disminuir la estancia hospitalaria en unidades de cuidado intensivo de niños que han sido extubados y destetados de VMI en poco tiempo2. En este estudio se observó que no hay diferencias en cuanto al tiempo de estancia en UCIP con cualquiera de las interfaces utilizadas en VNI; ya sea con VNI-PP o CNAF el tiempo de estancia en UCIP fue 6 vs. 5 días respectivamente.
Corroborando con otros estudios, el método utilizado todavía depende mucho del país y del tipo de ventilador disponible, encontrando el uso del 36% CPAP, del 33% Bipap con PS y del 22% Bipap A/C; la interface más utilizada es la CNAF2, todo depende también del método con el que esté más familiarizado el grupo de trabajo. Uno de los datos más esperanzadores de este estudio y por lo cual se alienta el desarrollo y estudios en VNI en pediatría es que en el 70,2% de los casos se evitó la intubación orotraqueal, con solo un 3% de complicaciones, la mayoría leves y sin haber mortalidad atribuible al método.
En algunos centros, dentro de las razones señaladas para la nula utilización de la VNI fue la falta de conocimiento y/o entrenamiento del equipo médico a pesar de disponer del recurso material11. Hay centros con un muy bajo uso de VNI que no es lo apropiado, pues la familiaridad del equipo tratante requiere de la adquisición de un grado razonable de experticia. Por el contrario, un uso excesivamente alto de esta también puede ser adverso, pues puede retardar la indicación de intubación endotraqueal, agregando eventualmente morbilidad o mortalidad12.
No es fácil determinar qué pacientes se beneficiarán de la VNI; algunos pacientes no obtienen una ventilación adecuada con la VNI. La tasa de fracaso de la VNI podría ser usual en algunas enfermedades y su falla eventualmente requiere intubación. Si no se identifica rápidamente a los pacientes que no se beneficiarán de la VNI podría producirse una tardanza inapropiada para iniciar VMI, lo cual puede causar deterioro clínico e incremento en la morbimortalidad. Conocer los factores que logren predecir el fracaso de la VNI en pacientes con FRA es crucial en la toma de la decisión de aplicar esta técnica ventilatoria. Algunos autores han intentado predecir los factores que están asociados al éxito de la VNI en la FRA12–16. En este estudio las variables fisiológicas que se asociaron al fracaso de la VNI fueron el aumento progresivo de FR, CO2, score de dificultad respiratoria, puntaje de PRISM>10; y un ascenso progresivo de PaO2/FiO2 fue factor protector; al igual que en el estudio de Bakalli et al.13.
Es necesario realizar un aporte a la literatura mundial reclutando un mayor número de pacientes pediátricos y hacer una adecuada recomendación para predecir un inicio exitoso de la VNI en la población pediátrica y de esta manera realizar un enfoque sobre el inicio de VNI vs. VMI para disminuir las complicaciones que ocasiona esta última y sus costos hospitalarios.
Fortalezas: Este estudio será utilizado como base de futuros estudios para realizar seguimiento a los pacientes y observar la evolución de la utilización de la VNI. Servirá de base para diseñar otros que identifiquen de manera temprana el curso del éxito o fracaso de la VNI, incluyendo la evaluación de estrategias terapéuticas que pueden ser aplicadas de manera oportuna. Los resultados hallados en nuestro estudio están acordes a lo reportado en la literatura por lo que consideramos que no afectan la validez del estudio. Y fortalece la validez interna del estudio.
Limitaciones del estudioFue un estudio retrospectivo, y el tamaño de la muestra no es suficiente para realizar un análisis de subgrupo y evaluar desenlaces como la utilización de máscaras de VNI en lactantes y CNAF en niños y adolescentes para verificar si el mayor éxito de las cánulas de alto flujo en lactantes se debió al azar.
ConclusionesLa utilización de VNI de manera temprana disminuye la necesidad de intubación orotraqueal en más del 70% en los pacientes de este estudio. Un alto score de PRISM II y la alteración de variables fisiológicas como CO2, FR, PaO2, score de dificultad respiratoria y PaO2/FiO2 se asocian a fracaso en la VNI.
El uso de protocolo de VNI ha demostrado reducir las complicaciones; sin embargo, la iniciación de la VNI y el momento en que se deba iniciar VMI es un dilema aún sin esclarecer; en la literatura pediátrica no existen criterios concretos ni absolutos que puedan predecir el inicio de una VNI exitosa en un paciente con FRA.
Es necesario que el personal médico de enfermería y terapia respiratoria sea entrenado en el manejo de los sistemas de oxigenación con presión positiva no invasiva, porque de esto depende que sea detectado de manera temprana el bienestar del paciente, la necesidad de aspirar las secreciones, el manejo de la ansiedad, la agitación y los requerimientos de sedación.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónNinguna.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.