Los pacientes en ventilación mecánica invasiva (VMI) con COVID-19 tienen una alta mortalidad. Falta información sobre cuáles son los factores asociados a mortalidad en estos pacientes con estancia hospitalaria menor de 48horas que refleje la gravedad de la enfermedad.
ObjetivoIdentificar las variables asociadas con la mortalidad en los pacientes ingresados en la unidad de cuidados intensivos (UCI), en VMI con neumonía grave por COVID-19.
Materiales y métodosEstudio prospectivo realizado del 1 de marzo al 30 de julio de 2021, en 9 UCI de la ciudad de Medellín, Colombia. Se incluyeron los pacientes adultos que requirieron VMI al ingreso en la UCI, con estancia hospitalaria menor de 48horas. Se estudiaron las siguientes variables: antecedentes personales, exámenes de laboratorio, complicaciones durante la estancia y el tratamiento médico. Un análisis multivariado fue realizado en un modelo de regresión de Poisson con errores robustos.
ResultadosEl 35,8% de los 148 pacientes incluidos en el estudio fallecieron. Los factores de riesgo relacionados con la mortalidad en el análisis multivariado fueron: mayores de 65 años (RR: 2,15 [1,36-3,41]), continuar con VMI al día 7 de la estancia (RR: 3,13 [1,13-8,69]) y antecedente de enfermedad renal crónica (RR: 2,09 [1,2-3,64]). Los pacientes con un valor de proteína C reactiva mayor de 10mg/dl tuvieron menor mortalidad (RR 0,65 [0,44-0,95]).
ConclusionesContinuar con VMI al día 7, tener más de 65 años o enfermedad renal crónica fueron los factores de riesgo asociados con mortalidad.
Patients on invasive mechanical ventilation (IMV) with COVID-19 have a high mortality. There is a lack of information on the factors associated with mortality in these patients with a hospital stay of less than 48hours, which reflects the severity of the disease.
ObjectiveTo identify the variables associated with mortality in patients admitted to the intensive care unit (ICU) in IMV with severe pneumonia due to COVID-19.
Materials and methodsProspective study conducted from March 1 to July 30, 2021, in nine ICUs in the city of Medellín, Colombia. Adult patients who required IMV upon admission to the ICU, with a hospital stay of less than 48hours, were included. The following variables were studied: personal history, laboratory tests, complications during the stay, and medical treatment. A multivariate analysis was performed in a Poisson regression model with robust errors.
ResultsOf the 148 patients admitted to the study, 35.8% died. The risk factors related to mortality in the multivariate analysis were: older than 65 years [RR 2.15 (1.36 - 3.41)], continuing with IMV on day 7 of stay [RR 3.13 (1, 13 – 8.69)], and a history of chronic kidney disease [RR 2.09 (1.2 - 3.64)]. Patients with a C-reactive protein value greater than 10mg/dL had lower mortality [RR 0.65 (0.44 – 0.95)].
ConclusionsContinuing IMV on day 7, being over 65 years of age, or chronic kidney disease were the risk factors associated with mortality.
A finales de 2019 en la ciudad de Wuhan, China, se documentaron los primeros casos de una neumonía producida por el virus SARS-CoV-2, que progresaba a insuficiencia respiratoria, en lo que hoy denominamos la enfermedad por coronavirus 2019 (COVID-19)1. El crecimiento exponencial en el número de casos llevó a que el 11 de marzo de 2020 fuera declarada la pandemia por la Organización Mundial de la Salud (OMS)2. Desde entonces se han notificado más de 600 millones de infectados, con 6,7 millones de muertes en todo el mundo3. En Colombia la proporción es similar; hasta el 8 de enero de 2023 cerca de 6,3 millones de infecciones confirmadas y 142.259 pacientes han fallecido por la infección, con una tasa de mortalidad alrededor del 2,7%3.
Chang et al., en un metaanálisis, reportaron que la tasa de ingreso en la unidad de cuidados intensivos (UCI) fue del 21% (IC 95%: 12-34%) y el 69% de los pacientes necesitaron ventilación mecánica invasiva (VMI) (IC 95%: 61- 75%); la mortalidad en UCI fue del 28,3% (IC 95%: 25-32%) y de los que requirieron VMI fue del 43% [IC 95%: 29-58%]4. Elsayed et al. realizaron un metaanálisis con el mayor número de pacientes en VMI, demostrando que el uso de VMI para pacientes con COVID-19 y el síndrome de dificultad respiratorio aguda grave conllevan a una alta mortalidad, con una variabilidad en las tasas de mortalidad entre los diferentes países (oscilando entre el 21% y el 100%), incluso dentro de sus propias regiones, las cuales han mejorado en los estudios más recientes5.
Además de la VMI, otros estudios en UCI han descrito otras variables asociadas con la mortalidad. En la región de Lombardía, Italia, Grasselli et al. reportaron una serie de casos donde la tasa de mortalidad fue más alta entre los mayores6. Mahendra et al., de la India, en 560 pacientes con neumonía grave que ingresaron en la UCI, describieron como factores asociados a mortalidad los siguientes: SpO2/FiO2<400, edad>50años, duración del síntomas>4días, ferritina sérica>450μg/l, la presencia de comorbilidades y el no uso de remdesivir7. Ferrando et al., en 30 UCI de España, describieron como factores asociados a mortalidad el fallo renal agudo (FRA) (OR: 2,468 [1,628, 3,741], p<0,01) y el choque séptico (OR: 3,224 [1,486, 6,994], p=0,002)8. El estudio global UNITE-COVID encontró que la edad avanzada y la FRA fueron los predictores fuertes de mortalidad9. Lim et al., en un metaanálisis de 69 estudios, demostraron que la mortalidad en los≤40años fue del 47,9% (IC 95%: 46,4-49,4%), mientras que en los mayores de 80 años fue del 84,4% (IC 95%: 83,3-85,4%)10.
Durante la primera ola en Colombia se reportó una alta tasa de mortalidad (38,4%), relacionada principalmente con la edad avanzada, el soporte vasopresor y la terapia de reemplazo renal11. Nosotros pretendemos identificar los factores asociados con la mortalidad en los pacientes ingresados en la UCI, que requieren VMI y que no hayan estado hospitalizados por más de 48horas; se incluyeron pacientes en VMI porque según la evidencia descrita es donde hay claridad del mayor riesgo de mortalidad. No incluimos a los pacientes con estancia hospitalaria mayor de 48horas, ya que existe la probabilidad que la mortalidad sea mayor por causas diferentes a la misma enfermedad (ejemplos: atención limitada por falta de camas en la UCI y las posibles complicaciones nosocomiales).
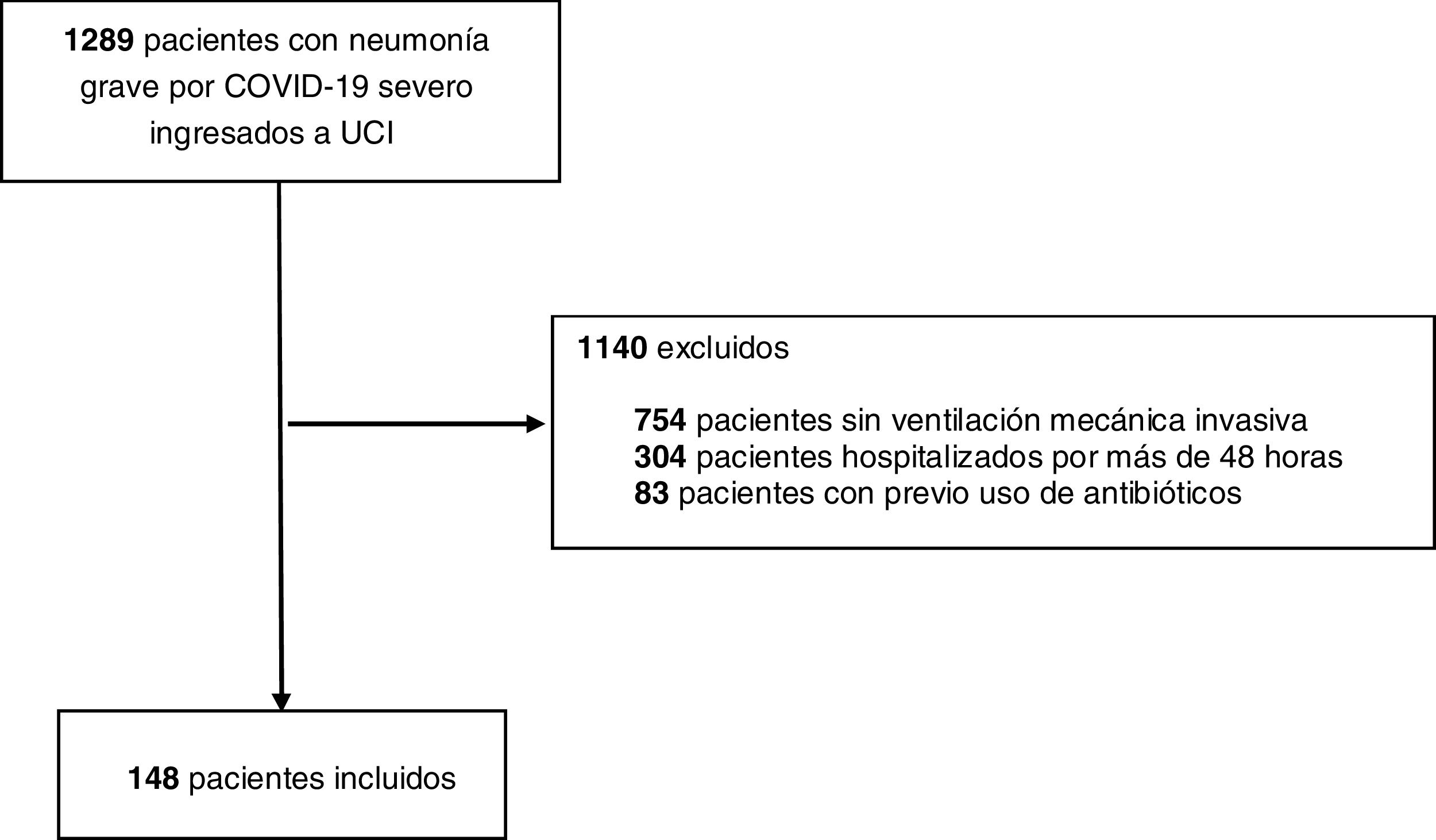
Pacientes y métodosDiseño del estudioRealizamos un estudio prospectivo de 148 pacientes con neumonía por SARS-CoV-2 hospitalizados entre el 1 de marzo al 30 de julio de 2021, durante la tercera ola de la pandemia, en 9 UCI de Medellín, Colombia. Los criterios de inclusión fueron: pacientes mayores de 18 años con COVID-19 grave según los criterios NIH12, que requirieron VMI en las primeras 24horas de estancia en la UCI, y que no estuvieran hospitalizados durante más de 48horas antes del ingreso en la UCI. Definimos estos criterios porque el estudio también buscó determinar la concordancia entre los cultivos y el Panel FilmArray® Pneumonia de BioFire® en coinfección pulmonar13; por este motivo, fueron excluidos los pacientes que habían recibido alguna dosis de antimicrobiano empírico (fig. 1). Los datos clínicos se recopilaron de los registros médicos en las historias clínicas electrónicas. Las siguientes fueron las variables analizadas:
Antecedentes personales: diabetes mellitus, hipertensión arterial, insuficiencia cardiaca crónica, enfermedad renal crónica (ERC), enfermedad cerebrovascular, hepatopatía crónica, enfermedad pulmonar obstructiva crónica (EPOC), enfermedades reumatológicas, neoplasias, VIH, uso crónico de esteroides (más de 10mg/día/15 días) y uso de antibióticos en los últimos 3 meses.
Exámenes de laboratorio: se tomaron muestras de sangre en el día 1 de la estancia en la UCI para pruebas de laboratorio que incluyeron: hemoleucograma (HLG), proteína C reactiva (PCR), procalcitonina, ferritina, creatina-fosfocinasa, dímero D, creatinina, nitrógeno ureico, transaminasas, bilirrubinas, deshidrogenasa láctica (DHL), troponina, triglicéridos, gases arteriales, ácido láctico y albúmina. Los terapeutas respiratorios de cada UCI tomaron muestras del tracto respiratorio inferior en el primer día de intubación con mini-lavado broncoalveolar (mini-BAL) o aspirado endotraqueal para cultivo convencional y panel FilmArray® Pneumonia (FA-PNEU) con el fin de determinar la concordancia entre las 2 muestras. También se recolectaron muestras de sangre venosa al ingreso en la UCI y 7 días después, con el fin de medir los niveles de un panel de 10 citoquinas. Los resultados de estos 2 estudios ya fueron publicados13,14.
Complicaciones durante la estancia en UCI: tromboembolismo pulmonar, otras trombosis venosas o arteriales, sobreinfección pulmonar y si se encontraba en ventilación mecánica al séptimo día de estancia en UCI.
Tratamiento: esteroides como dexametasona 6mg/día o como metilprednisolona 1mg/kg/día, anticoagulación o dosis intermedias y tocilizumab.
Detección de enfermedad por coronavirus 2019La prueba de SARS-CoV-2 se realizó de hisopados nasofaríngeos con la prueba de reacción en cadena de polimerasa en tiempo real (RT-PCR), siguiendo el protocolo de la OMS y/o CDC, en un ensayo Allplex SARS-CoV-2 (Seegene, Inc. Corea) para amplificar los genes E, RdRp/s y N del SARS-CoV-2.
Análisis estadísticoLas variables continuas se presentaron como medianas y percentiles 25 y 75 o media con desviación estándar (DE) en función de la distribución de normalidad de las variables. Las variables categóricas fueron presentadas como frecuencias y porcentajes. En la comparación de las variables cuantitativas con mortalidad se utilizó la prueba «t» de Student o U de Mann-Whitney o en función de la normalidad. En la comparación de las variables cualitativas con mortalidad se utilizó la prueba Chi cuadrado de Pearson o el test exacto de Fisher. El análisis multivariado fue realizado en un modelo de regresión de Poisson con errores robustos con las variables que después de ser dicotomizadas tuvieron como punto de corte una significación estadística enfermedad por coronavirus 2019<0,25. Los datos se analizaron con SPSS versión 26.0.
ResultadosDe los 148 pacientes que cumplieron el criterio de ingreso (fig. 1) el 57,4% fueron hombres y el 70,3% eran menores de 65 años. Las comorbilidades más frecuentes fueron la hipertensión arterial (35,8%) y la diabetes mellitus (23,6%) (tabla 1). De los exámenes de laboratorio la mediana de la PCR fue de 16,53mg/dl (9,89-24,18), de la ferritina fue de 955,4ng/dl (589,3-1.500,00), del dímero D 1204ng/dl (770-2.110), y de la PaFi fue de 79mmHg (63-111). El 35,8% de los pacientes fallecieron y sus complicaciones más frecuentes fueron: la sobreinfección pulmonar en el 35,14% y el tromboembolismo pulmonar en el 10,14%.
Características demográficas y clínicas de los pacientes incluidos en el estudio
| n (%) | |
|---|---|
| Variable | |
| Género masculino | 85 (57,4) |
| Edad<65años | 104 (70,3) |
| Comorbilidades | |
| EPOC | 2 (1,4) |
| Hipertensión arterial | 53 (35,8) |
| Diabetes mellitus | 35 (23,6) |
| Insuficiencia cardíaca | 1 (0,7) |
| Enfermedad cerebrovascular | 2 (1,4) |
| Enfermedad renal crónica | 8 (5,4) |
| Hepatopatía crónica | 1 (0,7) |
| Enfermedad reumatológica | 3 (2,0) |
| Neoplasia | 3 (2,0) |
| VIH | 2 (1,4) |
| Antibióticos previos | 7 (5,1) |
| Uso crónico de esteroides | 4 (3,3) |
| Laboratorio ingreso en UCI Me (RIC) | |
| Leucocitos-células×106/ml | 10.200 (7.410-13.550) |
| Neutrófilos (%) | 87,2 (82,6-91) |
| Linfocitos (%) | 7,20 (5,0-11) |
| Plaquetas-células×106/ml | 254.500 (195.000-322.500) |
| Proteína C reactiva-mg/dl | 16,53 (9,89-24,18) |
| Nitrógeno ureico-mg/dl | 21,30 (14,6-28,5) |
| Glucemia-mg/dl | 143,3 (123-186) |
| Deshidrogenasa láctica-mg/dl | 475 (337-621) |
| Troponina-ng/dl | 0,100 (0,100-4,670) |
| Procalcitonina-ng/dl | 0,22 (0,09-0,62) |
| Ferritina-ng/dl | 955,40 (589,3-1.500,00) |
| Lactato-mmol | 2,09 (1,45-2,92) |
| Bilirrubina total- mg/dl | 0,48 (0,37-0,65) |
| AST–Ul | 47,20 (33,0-63,50) |
| ALT-Ul | 37,0 (26,0-61,0) |
| Dímero D-ng/dl | 1.204,00 (770-2.110) |
| PaO2/FiO2-mmHg | 79,00 (63,00-111,00) |
| CPK-Ul | 157,5 (104,0-407) |
| Triglicéridos-mg/dl | 172,0 (132,0-241) |
| Albúmina-mg/dl | 2,97 (2,74-3,30) |
| Estado de egreso hospitalario | |
| Mortalidad | 53 (35,8) |
| Tratamiento | |
| Dexametasona | 63 (42,6) |
| Metilprednisolona | 85 (57,4) |
| Dosis intermedia o anticoagulación | 102 (68,9) |
| Uso de tocilizumab | 1 (67,7) |
| Complicaciones | |
| Tromboembolia pulmonar | 15 (10,14) |
| Sobreinfección | 52 (35,14) |
| Coinfección | 36 (24,32) |
%: porcentaje, ALT: alanino aminotransferasa; AST: aspartato aminotransferasa; dl: decilitro; EPOC: enfermedad pulmonar obstructiva crónica; Me: mediana; mmol: milimol; mg: miligramo; mmHg: milímetros de mercurio; n: muestra parcial; ng: nanogramo; RIC: rango intercuartílico; UL: unidades por litro; VIH: virus de la inmunodeficiencia humana.
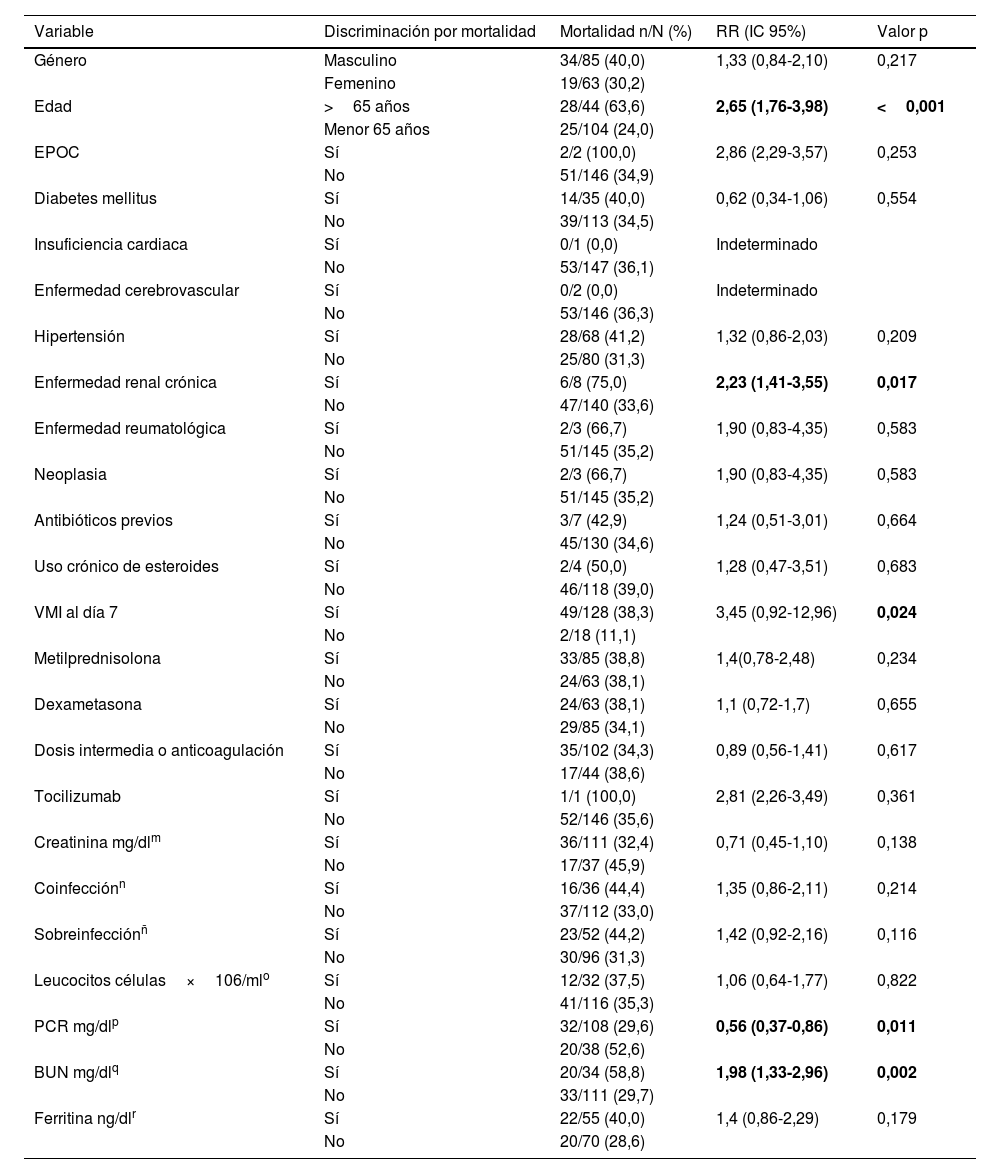
En el análisis de mortalidad con las variables dicotomizadas encontramos significación estadística con las siguientes variables: mayores de 65 años con un RR 2,65 (1,76-3,98), ERC con un RR 2,23 (1,41-3,55) y un BUN mayor de 30mg/dl con un RR 1,98 (1,33-2,96). Los pacientes con un valor de proteína C reactiva mayor de 10mg/dl tuvieron menor mortalidad con un RR 0,56 (0,37-0,86) (tabla 2).
Asociación de características clínicas y demográficas con mortalidad
| Variable | Discriminación por mortalidad | Mortalidad n/N (%) | RR (IC 95%) | Valor p |
|---|---|---|---|---|
| Género | Masculino | 34/85 (40,0) | 1,33 (0,84-2,10) | 0,217 |
| Femenino | 19/63 (30,2) | |||
| Edad | >65 años | 28/44 (63,6) | 2,65 (1,76-3,98) | <0,001 |
| Menor 65 años | 25/104 (24,0) | |||
| EPOC | Sí | 2/2 (100,0) | 2,86 (2,29-3,57) | 0,253 |
| No | 51/146 (34,9) | |||
| Diabetes mellitus | Sí | 14/35 (40,0) | 0,62 (0,34-1,06) | 0,554 |
| No | 39/113 (34,5) | |||
| Insuficiencia cardiaca | Sí | 0/1 (0,0) | Indeterminado | |
| No | 53/147 (36,1) | |||
| Enfermedad cerebrovascular | Sí | 0/2 (0,0) | Indeterminado | |
| No | 53/146 (36,3) | |||
| Hipertensión | Sí | 28/68 (41,2) | 1,32 (0,86-2,03) | 0,209 |
| No | 25/80 (31,3) | |||
| Enfermedad renal crónica | Sí | 6/8 (75,0) | 2,23 (1,41-3,55) | 0,017 |
| No | 47/140 (33,6) | |||
| Enfermedad reumatológica | Sí | 2/3 (66,7) | 1,90 (0,83-4,35) | 0,583 |
| No | 51/145 (35,2) | |||
| Neoplasia | Sí | 2/3 (66,7) | 1,90 (0,83-4,35) | 0,583 |
| No | 51/145 (35,2) | |||
| Antibióticos previos | Sí | 3/7 (42,9) | 1,24 (0,51-3,01) | 0,664 |
| No | 45/130 (34,6) | |||
| Uso crónico de esteroides | Sí | 2/4 (50,0) | 1,28 (0,47-3,51) | 0,683 |
| No | 46/118 (39,0) | |||
| VMI al día 7 | Sí | 49/128 (38,3) | 3,45 (0,92-12,96) | 0,024 |
| No | 2/18 (11,1) | |||
| Metilprednisolona | Sí | 33/85 (38,8) | 1,4(0,78-2,48) | 0,234 |
| No | 24/63 (38,1) | |||
| Dexametasona | Sí | 24/63 (38,1) | 1,1 (0,72-1,7) | 0,655 |
| No | 29/85 (34,1) | |||
| Dosis intermedia o anticoagulación | Sí | 35/102 (34,3) | 0,89 (0,56-1,41) | 0,617 |
| No | 17/44 (38,6) | |||
| Tocilizumab | Sí | 1/1 (100,0) | 2,81 (2,26-3,49) | 0,361 |
| No | 52/146 (35,6) | |||
| Creatinina mg/dlm | Sí | 36/111 (32,4) | 0,71 (0,45-1,10) | 0,138 |
| No | 17/37 (45,9) | |||
| Coinfecciónn | Sí | 16/36 (44,4) | 1,35 (0,86-2,11) | 0,214 |
| No | 37/112 (33,0) | |||
| Sobreinfecciónñ | Sí | 23/52 (44,2) | 1,42 (0,92-2,16) | 0,116 |
| No | 30/96 (31,3) | |||
| Leucocitos células×106/mlo | Sí | 12/32 (37,5) | 1,06 (0,64-1,77) | 0,822 |
| No | 41/116 (35,3) | |||
| PCR mg/dlp | Sí | 32/108 (29,6) | 0,56 (0,37-0,86) | 0,011 |
| No | 20/38 (52,6) | |||
| BUN mg/dlq | Sí | 20/34 (58,8) | 1,98 (1,33-2,96) | 0,002 |
| No | 33/111 (29,7) | |||
| Ferritina ng/dlr | Sí | 22/55 (40,0) | 1,4 (0,86-2,29) | 0,179 |
| No | 20/70 (28,6) |
%: porcentaje; BUN: nitrógeno ureico; dl: decilitro; EPOC: enfermedad pulmonar obstructiva crónica; IC: intervalo de confianza; mg: miligramo; ml: mililitros; mmol: milimol; n: muestra parcial; N: muestra total; ng: nanogramo; PCR: proteína C reactiva; RR: riesgo relativo; VIH: virus inmunodeficiencia humana; VMI: ventilación mecánica invasiva.
En negrita: con significancia estadística.
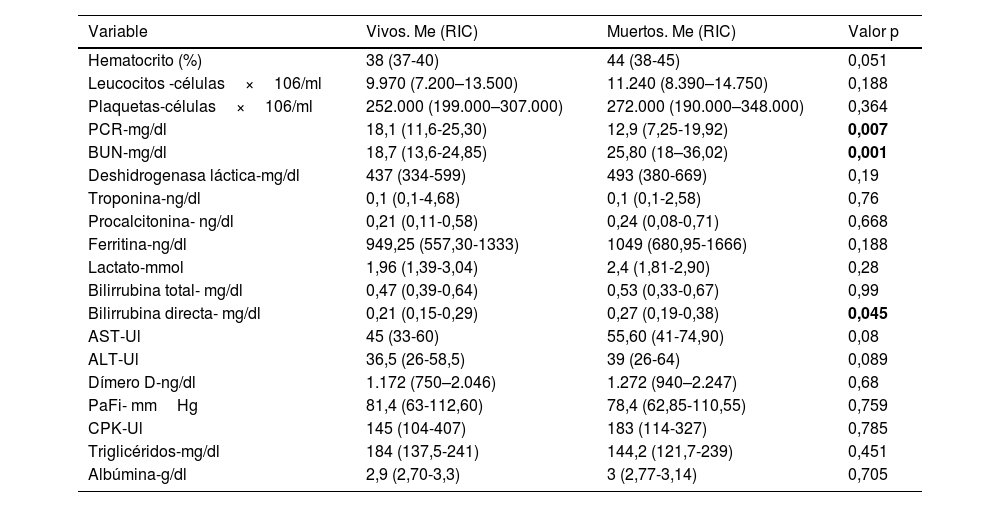
En el análisis de mortalidad con las variables cuantitativas encontramos significación estadística con las siguientes variables: la PCR se encontró más baja en los que fallecieron, con una mediana de 12,9mg/dl (7,25-19,92) vs. 18,1mg/dl (11,6-25,30); el BUN se encontró más alto en los que fallecieron, con una mediana de 25,80mg/dl (18–36,02) vs. 18,7mg/dl (13,6-24,85) y la bilirrubina directa se encontró más alta en los que fallecieron, con una mediana de 0,27mg/dl (0,19-0,38) vs. 0,21mg/dl (0,15-0,29) (tabla 3).
Diferencias de valores de laboratorio entre vivos y muertos
| Variable | Vivos. Me (RIC) | Muertos. Me (RIC) | Valor p |
|---|---|---|---|
| Hematocrito (%) | 38 (37-40) | 44 (38-45) | 0,051 |
| Leucocitos -células×106/ml | 9.970 (7.200–13.500) | 11.240 (8.390–14.750) | 0,188 |
| Plaquetas-células×106/ml | 252.000 (199.000–307.000) | 272.000 (190.000–348.000) | 0,364 |
| PCR-mg/dl | 18,1 (11,6-25,30) | 12,9 (7,25-19,92) | 0,007 |
| BUN-mg/dl | 18,7 (13,6-24,85) | 25,80 (18–36,02) | 0,001 |
| Deshidrogenasa láctica-mg/dl | 437 (334-599) | 493 (380-669) | 0,19 |
| Troponina-ng/dl | 0,1 (0,1-4,68) | 0,1 (0,1-2,58) | 0,76 |
| Procalcitonina- ng/dl | 0,21 (0,11-0,58) | 0,24 (0,08-0,71) | 0,668 |
| Ferritina-ng/dl | 949,25 (557,30-1333) | 1049 (680,95-1666) | 0,188 |
| Lactato-mmol | 1,96 (1,39-3,04) | 2,4 (1,81-2,90) | 0,28 |
| Bilirrubina total- mg/dl | 0,47 (0,39-0,64) | 0,53 (0,33-0,67) | 0,99 |
| Bilirrubina directa- mg/dl | 0,21 (0,15-0,29) | 0,27 (0,19-0,38) | 0,045 |
| AST-Ul | 45 (33-60) | 55,60 (41-74,90) | 0,08 |
| ALT-Ul | 36,5 (26-58,5) | 39 (26-64) | 0,089 |
| Dímero D-ng/dl | 1.172 (750–2.046) | 1.272 (940–2.247) | 0,68 |
| PaFi- mmHg | 81,4 (63-112,60) | 78,4 (62,85-110,55) | 0,759 |
| CPK-Ul | 145 (104-407) | 183 (114-327) | 0,785 |
| Triglicéridos-mg/dl | 184 (137,5-241) | 144,2 (121,7-239) | 0,451 |
| Albúmina-g/dl | 2,9 (2,70-3,3) | 3 (2,77-3,14) | 0,705 |
ALT: alanino transferasa; AST: aspartato transferasa; BUN: nitrógeno ureico; CPK: creatina fosfocinasa; dl: decilitro; g: gramo; Me: mediana; mg: miligramo, ml: mililitro; mmol: milimoles; ng: nanogramo; PCR: proteína C reactiva; RIC: rango intercuartílico; Ul: unidades por litro.
En negrita: con significancia estadística.
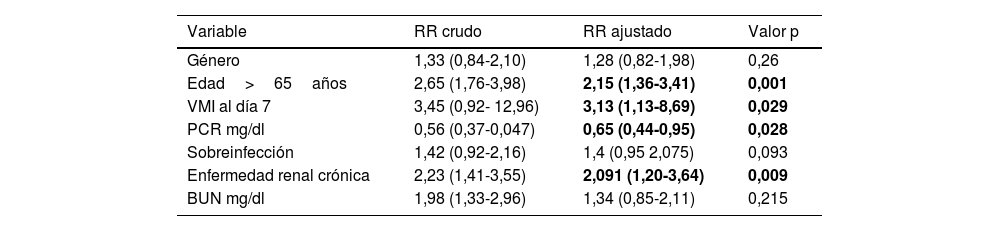
En el análisis multivariado se encontró que continuaba la significación estadística para aumentar la mortalidad las siguientes variables: mayores de 65 años (RR: 2,15), pacientes que continuaban con VMI al día 7 de estancia (RR: 3,13) y pacientes con ERC (RR: 2,09). Por otro lado, aquellos pacientes que cursaban con elevación de PCR tenían menor mortalidad (RR: 0,65). No hubo diferencias estadísticamente significativas por género o presencia de sobreinfección entre el tercer y décimo día (tabla 4).
Factores asociados con mortalidad
| Variable | RR crudo | RR ajustado | Valor p |
|---|---|---|---|
| Género | 1,33 (0,84-2,10) | 1,28 (0,82-1,98) | 0,26 |
| Edad>65años | 2,65 (1,76-3,98) | 2,15 (1,36-3,41) | 0,001 |
| VMI al día 7 | 3,45 (0,92- 12,96) | 3,13 (1,13-8,69) | 0,029 |
| PCR mg/dl | 0,56 (0,37-0,047) | 0,65 (0,44-0,95) | 0,028 |
| Sobreinfección | 1,42 (0,92-2,16) | 1,4 (0,95 2,075) | 0,093 |
| Enfermedad renal crónica | 2,23 (1,41-3,55) | 2,091 (1,20-3,64) | 0,009 |
| BUN mg/dl | 1,98 (1,33-2,96) | 1,34 (0,85-2,11) | 0,215 |
dl: decilitro; mg: miligramo; RR: riesgo relativo, VMI: ventilación mecánica invasiva.
En negrita: con significancia estadística.
El presente estudio demostró que los predictores que se asociaron a mortalidad en los pacientes con menos de 48horas de hospitalización con neumonía grave por COVID-19 que requirieron ventilación mecánica fueron: edad mayor de 65 años, enfermedad renal crónica (ERC) y soporte ventilatorio a los 7 días de la estancia en UCI. Los pacientes que tuvieron un valor de PCR al ingreso en la UCI mayor de 10mg/dl tuvieron menor mortalidad. La mortalidad hospitalaria en el grupo de estudio fue del 35,8%, y las complicaciones más frecuentes en la UCI fueron la sobreinfección pulmonar en el 35,8% y el tromboembolismo pulmonar en el 10,14%.
Las comorbilidades más frecuentes fueron la hipertensión arterial (35,8%) y la diabetes mellitus (23,6%), lo que se asemeja a la prevalencia en reportes previos8,15,16. Otras comorbilidades como la EPOC, la enfermedad oncológica y la enfermedad reumatológica fueron más frecuentes dentro del grupo de los fallecidos, sin embargo la única comorbilidad asociada de forma independiente a mortalidad fue la ERC.
Un metaanálisis que incluyó 73 estudios que evaluó la asociación entre disfunción multiorgánica y el desarrollo de COVID-19, reveló que los pacientes con ERC eran más susceptibles a desarrollar SARS-CoV-2 grave [OR: 1,84 [IC 95%: 1,47-2,30])17. Un análisis del registro internacional Health Outcome Predictive Evaluation for COVID-19 (HOPECOVID-19), que determinó el impacto de la función renal en el ingreso y la mortalidad en 758 pacientes con infección por SARS-CoV-2, demostró que los pacientes con disfunción renal al ingreso hospitalario presentaron mayor incidencia de complicaciones. En dicho estudio el 8,5% de los pacientes tenían historia de fallo renal crónico, pero el 30% tenían lesión renal al ingreso. Los pacientes fueron estratificados en 3 grupos de acuerdo con la tasa de filtración glomerular (TFG) al ingreso: ausencia de enfermedad renal significativa (TFG>60ml/min/1,73m2), enfermedad renal moderada (TFG 30-60ml/min/1,73m2) y enfermedad renal grave (TFG <30ml/min/1,73m2); la incidencia de sepsis fue de 11,9 vs. 26,4 vs. 40,8% respectivamente (p<0,001) y la de insuficiencia respiratoria fue de 35,4 vs. 72,2 vs. 62,0%, respectivamente (p<0,001)18.
Otro metaanálisis de 90 estudios19 encontró que los pacientes con ERC, con o sin terapia de remplazo renal crónico, tuvieron una enfermedad más severa, con mayor mortalidad. Considerando estos resultados es importante tener en cuenta el antecedente de ERC en el momento del ingreso, estratificarlos de acuerdo al estadio, realizar un seguimiento estricto de su función renal, optimizar las estrategias de reanimación y evitar fármacos nefrotóxicos con el objetivo de evitar la progresión de la enfermedad renal de base.
Otro hallazgo del presente estudio fue que la edad mayor a 65 años fue un predictor independiente de mortalidad, lo que es consistente con lo reportado por otros estudios como el realizado por la Red de UCI española para COVID-19 o el realizado en Francia, Bélgica y Suiza8,16.
Permanecer al día 7 en ventilación mecánica también se asoció con mayor mortalidad. Si bien no encontramos otro estudio que determine la asociación de mortalidad con el tiempo en ventilación mecánica, se ha definido ventilación mecánica prolongada si la duración es mayor de 7 días, y esto ha sido asociado con mayor mortalidad20.
Se ha descrito la asociación de la mortalidad con los marcadores de inflamación o coagulación, sin embargo, en el presente estudio se encontró que niveles altos de PCR se asocian con una menor mortalidad lo que se contradice con lo descrito en la mayoría de las publicaciones hasta la fecha21,22. En un metaanálisis que agrupó 25 estudios, con un total de 5.350 pacientes, evaluaron varios biomarcadores relacionados con desenlaces favorables en enfermedad por SARS CoV2, y una PCR elevada (≥10mg/l) se asoció con un peor desenlace compuesto (riesgo relativo [RR] 1,84 (1,45, 2,33), p<0,001; I2: 96%); sin embargo, el aumento de la PCR no se asoció con un aumento de la mortalidad (RR 2,95 [0,90-9,68], p=0,07; I2: 99%, p<0,001) 23.
Hallazgos similares al nuestro fueron reportados en un estudio en pacientes con síndrome de dificultad respiratoria del adulto en el cual, al evaluar la sobrevida a los 60 días, los niveles de PCR fueron significativamente mayores en los sobrevivientes vs. no sobrevivientes (mediana 17,6mg/dl vs. mediana 13,3mg/dl, p=0,02)24. Estudios in vitro han sugerido que la PCR puede desempeñar un rol inhibiendo la quimiotaxis de neutrófilos o modulando la permeabilidad vascular, convirtiéndose así en modulador de la respuesta inflamatoria25. Lo anterior puede explicar por qué la mortalidad fue más alta en pacientes con valores más bajos de PCR, en los cuales se puede esperar un mayor infiltrado neutrofílico alveolar con empeoramiento de la inflamación alveolar y peor pronóstico. Otra explicación al hallazgo en nuestro estudio es que el pico inflamatorio en los pacientes que tuvieron mayor mortalidad ya hubiese sucedido, incluso antes de que aparezcan los síntomas graves de la enfermedad, y así sus concentraciones sean bajas con valores<10mg/dl. También se ha demostrado que la mortalidad es menor cuando hay una respuesta antiinflamatoria más potente o una más baja14. En este estudio los pacientes con valores de niveles de IL-1 β más bajos de 1.365pg/ml tenían mayor mortalidad. Sin embargo, ninguna de las citoquinas que medimos también al ingreso a la UCI se correlacionó con los valores de PCR.
Otros marcadores inflamatorios, de trombosis y de lesión celular que han sido descritos como factores de riesgo de mortalidad como la ferritina, el dímero D y la DHL8,15,16 no mostraron en este estudio una asociación con el desenlace de forma significativa.
La mortalidad por COVID-19 en los pacientes que requieren VMI es alta, aunque no es peor que las pandemias previas, como la del síndrome respiratorio del medio oriente (MERS) que fue de 72%26,27. En la COVID-19 el porcentaje de mortalidad es amplio, entre el 21-100%, como fue informado en un meta-análisis de 21 estudios en el que se incluyó una población combinada de 37.359 pacientes, de los cuales 5.800 estuvieron en VMI. La estimación combinada por efectos aleatorios sugirió una mortalidad hospitalaria del 70% (IC 95%: 60,8 a 79,7; I2=98%)5. Encontraron variación de la mortalidad según los estudios del país de origen, así en los 8 estudios chinos fue del 97% (IC 95%=94-100), en los de Italia del 61,1% (IC 95%: 57,5-64,7), mientras que los últimos estudios más grandes procedentes de los EE. UU. fue del 60,1% (IC 95%=43,4-76,7). La mortalidad global en nuestra serie es comparable con la descrita en cohortes tales como el proyecto CIBERESUCICOVID, en el que participaron 60 UCI de España, con una tasa de mortalidad hospitalaria del 34%28, y con las cohortes de Francia y del Reino Unido con mortalidades en UCI del 31% y 43% respectivamente16,29.
En Argentina, un país con recursos similares a Colombia, en un estudio multicéntrico, la mortalidad fue más elevada, del 57%, en el que se incluyeron pacientes que requirieron VMI15. En nuestra cohorte la menor mortalidad puede ser explicada en parte primero porque el estudio fue realizado con una aparición tardía de casos respecto a otras zonas del mundo, lo que permitió a la ciudad la preparación de los recursos humanos y técnicos necesarios para afrontar la pandemia. Segundo, porque como se mencionó, la mortalidad de los pacientes con VMI mejoró con el tiempo5; nuestros resultados reflejaron la atención durante la tercera ola de contagios. En un análisis de pacientes en Houston, Texas, la mortalidad hospitalaria fue menor durante el segundo aumento, en comparación con el primero (5% vs. 12%), pero la diferencia en la mortalidad en la UCI no fue significativa (23% vs. 28%)30. En otra cohorte francesa de más de 4.000 pacientes en estado crítico, la mortalidad disminuyó del 42% al 25% durante un período de 4 meses16.
Finalmente, las variaciones de la mortalidad en los estudios pueden estar afectadas por las cargas de comorbilidad de los pacientes, las diferencias de los países en los recursos de atención en salud, sus protocolos de atención, las disponibilidades de camas en las UCI, la relación enfermera-paciente y médico-paciente en la atención en la UCI y las diversidades de las organizaciones (públicas vs. privadas), entre otros factores. Existen otras características que pueden impactar en los resultados como son: el momento de la intubación, si fue temprano o tardío31, y si los pacientes estaban o no vacunados, lo que se ha asociado con menor mortalidad32; en nuestra serie solo el 8% de los pacientes en ese momento se encontraba con alguna vacuna aplicada. Por todos estos motivos la mortalidad observada en un país en particular no puede ser extrapolada a otras regiones sin tomar en cuenta las variables descritas.
Como fortalezas de nuestro estudio están: 1) que es un estudio latinoamericano multicéntrico; 2) todos los pacientes estaban en ventilación mecánica, lo cual denota la gravedad de los pacientes; 3) el hecho de que ningún paciente tenía más de 48horas de estancia hospitalaria, nos puede eliminar otros factores de confusión de mortalidad tales como: los retrasos en la ubicación de los pacientes en UCI, los eventos adversos asociados a los medicamentos y/o los relacionados a la atención en salud, entre otros; 4) que se tuvo en cuenta todas las variables epidemiológicas posibles (antecedentes, exámenes de laboratorio, tratamiento y complicaciones); 5) que se excluyeron pacientes con previo uso de antibióticos y, finalmente, todos los pacientes recibieron esteroides de tratamiento médico.
Como debilidades de nuestro estudio están que podría considerase el bajo número de pacientes, y que no realizamos asociación dinámica en varios momentos de la evolución de los valores de laboratorio con mortalidad. Sin embargo, nuestro estudio pretende demostrar las variables predictivas de mortalidad en el momento de ingreso en la UCI, que orienten a los médicos a identificar a los pacientes con peor pronóstico.
En conclusión, los pacientes con menos de 48horas de hospitalización que ingresan en la UCI y requieren ventilación mecánica, que sean mayores de 65 años, padezcan de ERC, continúen con soporte ventilatorio a los 7 días de su estancia en la UCI y cuyo valor al ingreso de su PCR sea<10mg/dl tienen mayor probabilidad de fallecer.
ÉticaEste estudio se realizó de acuerdo con las normas del Comité de Ética de la Universidad Pontificia Bolivariana y los comités de cada una de las instituciones participantes. Se obtuvo el consentimiento informado del paciente o su representante legal para el manejo de muestras y para acceder a la información registrada en las historias clínicas.
FinanciaciónEste estudio fue financiado por Minciencias, Colombia, 121084468048.
AutoríaFJM, LEB, JPI, LEC, LL y AT participaron en el diseño y planificación del proyecto. FJM, LEB, LL, MAG, BAG, JLE, JDU, VA, GDL, NJF, FLZ, JAG, ASC, AM, CA, VR, JJM, IV, LMG, DDA y PAA recogieron los datos; FJM, LL, LMH, LME y JPA realizaron los análisis estadísticos. Todos los autores revisaron el artículo y aprobaron la versión final para su publicación. Todos los autores leyeron y aprobaron el manuscrito final.
Conflicto de interesesLos autores declaramos que no tenemos conflicto de intereses.
Los autores agradecen a los siguientes colaboradores de las instituciones participantes: Clínica Universitaria Bolivariana, Marcela Cortés y Norles Mesa; Clínica Soma, Gloria Cepeda y María Isela Mazo; Clínica El Rosario Tesoro, Álvaro Ochoa; Clínica Sagrado Corazón, Verónica Sepúlveda y Yiseth Inés Ricardo; Clínica Las Américas AUNA, Paula Meneses; Clínica Medellín, Carolina Duque; Hospital Manuel Uribe Ángel, Adriana María García; Hospital Pablo Tobón Uribe, Gisella de la Rosa.