Describir el valor pronóstico y la cinética del lactato en pacientes con choque séptico en las primeras 24 horas en Unidad de Cuidados Intensivos (UCI).
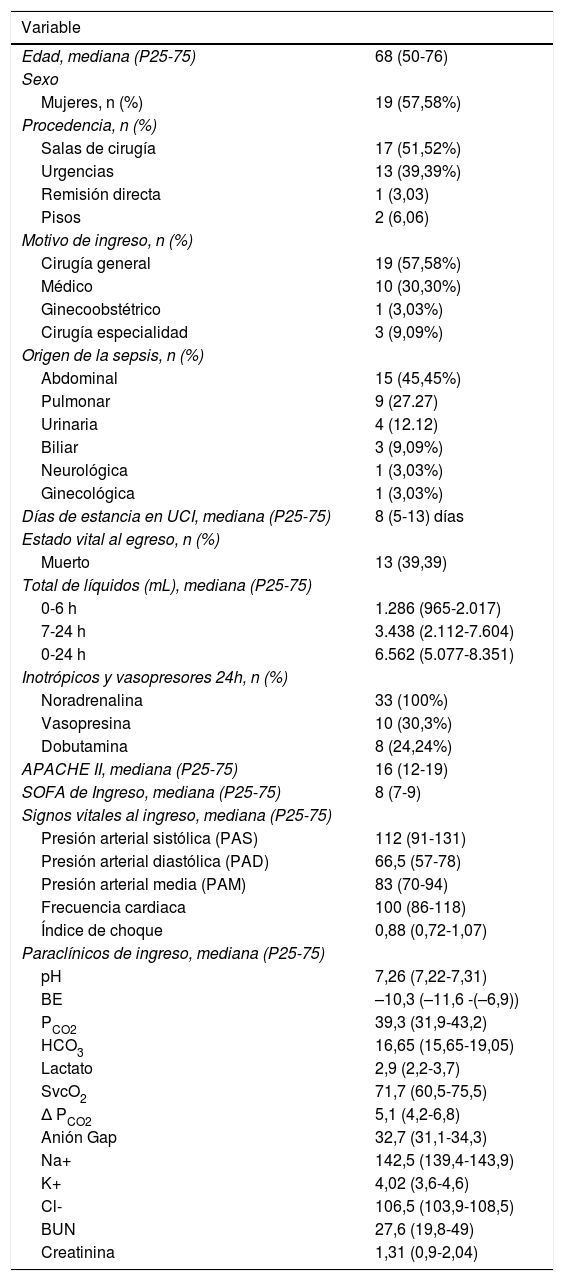
MétodosEstudio descriptivo, prospectivo, incluyó pacientes con choque séptico al ingreso a UCI, con reanimación previa. Se tomaron gases arteriovenosos al ingreso (T0) a las seis 12 y 24 horas. Se dividió la población en dos grupos teniendo en cuenta la supervivencia al egreso de UCI y se describieron los valores de lactato de cada paciente en cada grupo. Se realizaron tablas de contingencia a las 0, seis, 12 y 24 horas, referente estándar: Estado vital al egreso de UCI, prueba índice: Porcentaje de disminución de lactato. Se evaluaron los porcentajes de disminución 10%, 20%, 30%, 40% y 50%.
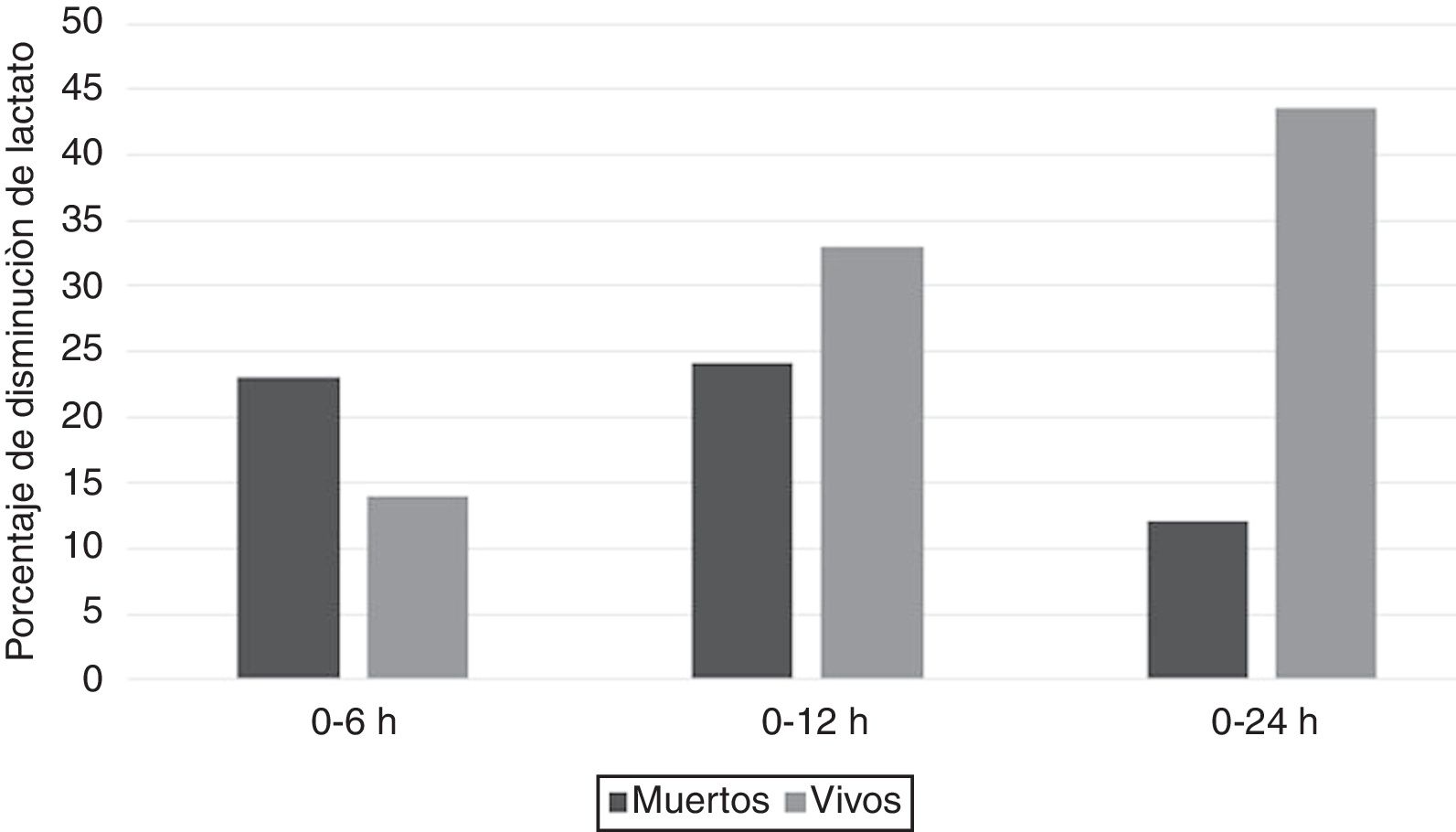
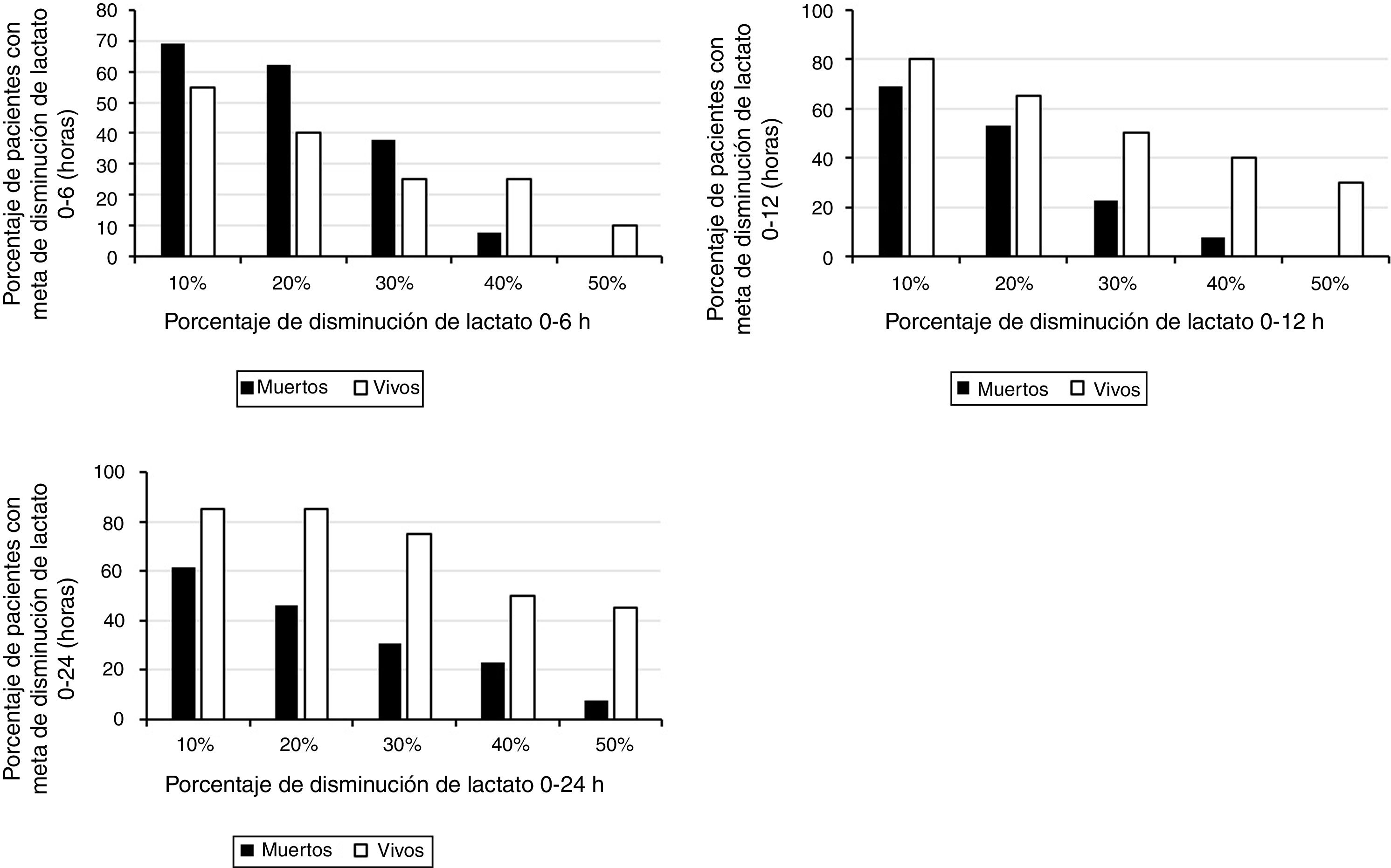
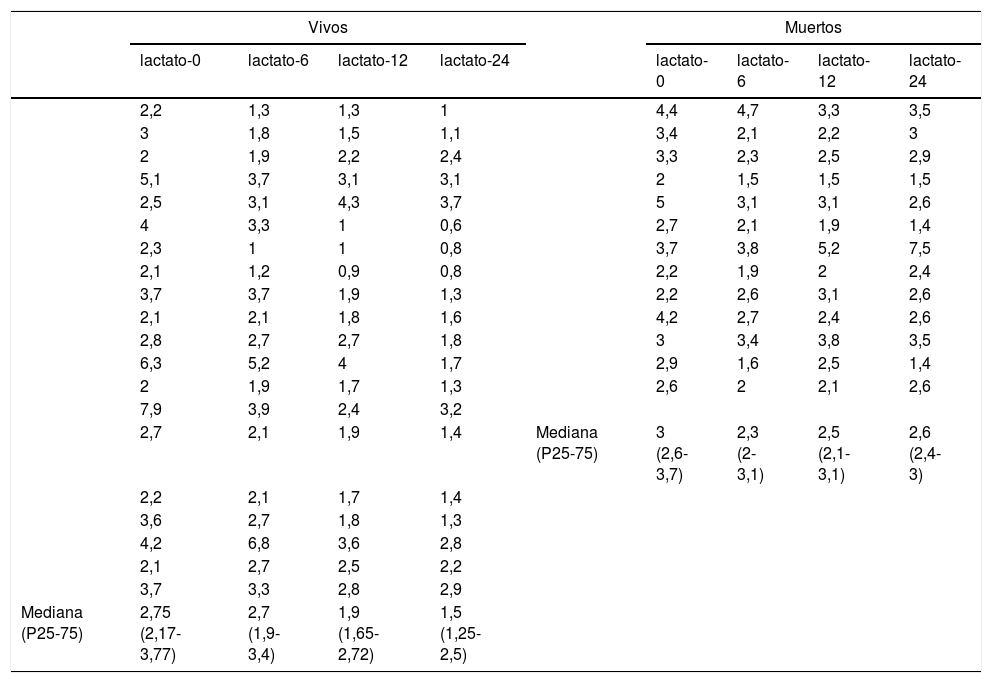
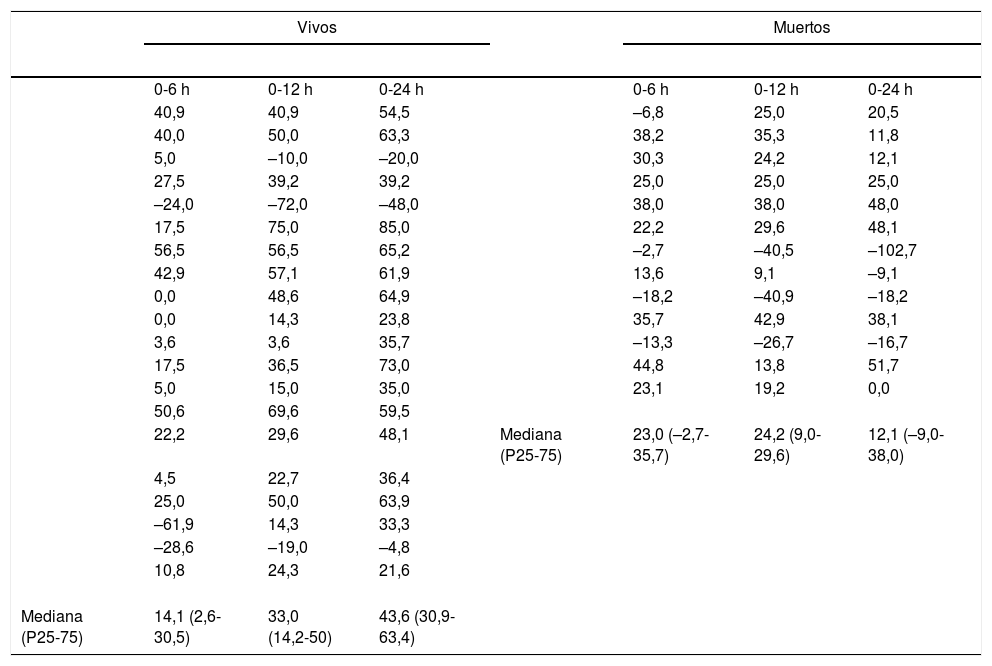
ResultadosSe incluyeron 33 pacientes, 13 (39,3%) fallecieron. En supervivientes, la mediana para el lactato 0, 6, 12 y 24 H fue: 2,75 (RIQ:1,6), 2,7 (RIQ:1,5), 1,9 (RIQ:1,07) y 1,5 (RIQ:1,25), respectivamente. En no supervivientes, 3 (RIQ:1,1), 2,3 (RIQ:1,1), 2,5 (RIQ:1) y 2,6 (RIQ:0,6). Entre los fallecidos 9/13 (69,23%) presentaron disminución > 10% al T6, comparado con 11/20 (55%) en supervivientes; seis presentaron descenso > 40% al T6 (cinco sobrevivieron); dos lograron disminución > 50%, ambos sobrevivieron.
ConclusiónLa mediana del lactato disminuye progresivamente en supervivientes, no así en no supervivientes. A las seis horas un descenso de al menos 10% no discrimina entre los dos grupos, no obstante, disminuciones mayores o iguales a 40% fueron más frecuentes en supervivientes principalmente a las 12 y 24 horas.
To describe the prognostic value of lactate kinetics in the first 24 hours of management of patients with septic shock in the Intensive Care Unit (ICU).
MethodsProspective descriptive study, included patients with septic shock upon admission to the ICU, who had received previous management. Arteriovenous gases were taken at admission (T0), 6, 12 and 24 hours after admission. The population was divided into two groups taking into account the survival at discharge from the ICU. A description is presented on the lactate values of each patient in each group. Contingency tables were made, at 0, 6, 12 and 24 hours, standard reference: vital state at the discharge from the ICU, index test: percentage of lactate decrease. An evaluation was made of the decreases at 10%, 20%, 30%, 40%, and 50%.
ResultsA total of 33 patients were included, of whom 13 (39.3%) died. In survivors, the median for lactate at 0, 6, 12, and 24 hours were: 2.75 (IQR: 1.6), 2.7 (IQR: 1.5), 1.9 (IQR: 1.07), and 1.5 (IQR: 1.25), respectively. In non-survivors it was 3 (IQR: 1.1), 2.3 (IQR: 1.1), 2.5 (IQR: 1), and 2.6 (IQR: 0.6), respectively. Among the deceased, 9/13 (69.23%) showed a decrease > 10% to T6, compared to 11/20 (55%) in survivors. Six showed a decrease > 40% to T6 (5 survived). Two achieved a decrease > 50%, both survived.
ConclusionThe median lactate decreases progressively in survivors, but not in non-survivors. At hour 6, a decrease> 10% does not discriminate between the two groups. However, decreases > 40% were more frequent in survivors, mainly at 12 and 24 hours.
Artículo
Socios de la Asociación de Medicina Crítica y Cuidado Intensivo
Para acceder a la revista
Es necesario que lo haga desde la zona privada de la web de la AMCI, clique aquí