Se presenta el caso de una paciente femenina de 45 años de edad, que acude al Servicio de Cirugía General del Hospital General de México, por presentar una tumoración intraabdominal gigante, que fue tratada de manera exitosa en nuestra institución. El presente reporte describe protocolo de estudio y tratamiento del caso de una paciente con un cistoadenoma paratubárico gigante. Así como la revisión de la literatura basada en los hallazgos transoperatorios y el reporte final de patología.
We report the case of a female patient of 45 years old, who presented to our service of general surgery at Hospital General de México, a giant intra-abdominal tumor was diagnosed, which was successfully treated at our institution. This report describes the study protocol and case management in a patient with a giant paratubaric cystadenoma. In addition, a critical review of the literature based on intraoperative findings and final pathology report.
Introducción
Los tumores anexiales son una de las causas más frecuente de cirugía ginecológica. Según su localización, del 70% al 75% se encuentra en ovario, el 10% a 17% se encuentran a nivel tubárico y sólo un 5% a 10% son paratubáricos. Son muy pocos los casos de tumoraciones paratubáricas gigantes reportadas en la literatura, consideradas así cuando el peso es mayor a 12 Kg. Los cistoadenomas son tumores benignos, caracterizados por quistes revestidos de epitelio mucinoso, sin atipia, ni estratificación celular1.
Las lesiones anexiales originadas en la trompa o en lesiones paratubarias o paraováricas no son tan poco frecuentes, cabe afirmar que la patología ovárica representa aproximadamente el 70% de la patología anexial, sin embargo la patología tubárica y las lesiones paratubáricas o paraováricas explican aproximadamente el 16% y el 14%, respectivamente. Dentro de la clasificación de los tumores localizados en esta región anatómica encontramos tumores benignos, limítrofes y malignos, alrededor del 80% son benignos y la mayoría aparece en mujeres jóvenes, en un rango de edad comprendido entre los 20 a los 48 años de edad2.
Los cistoadenomas gigantes son tumores poco frecuentes, a continuación se presenta un caso de localización paratubárica, dicha lesión fue tratada en nuestro hospital.
Presentación del caso
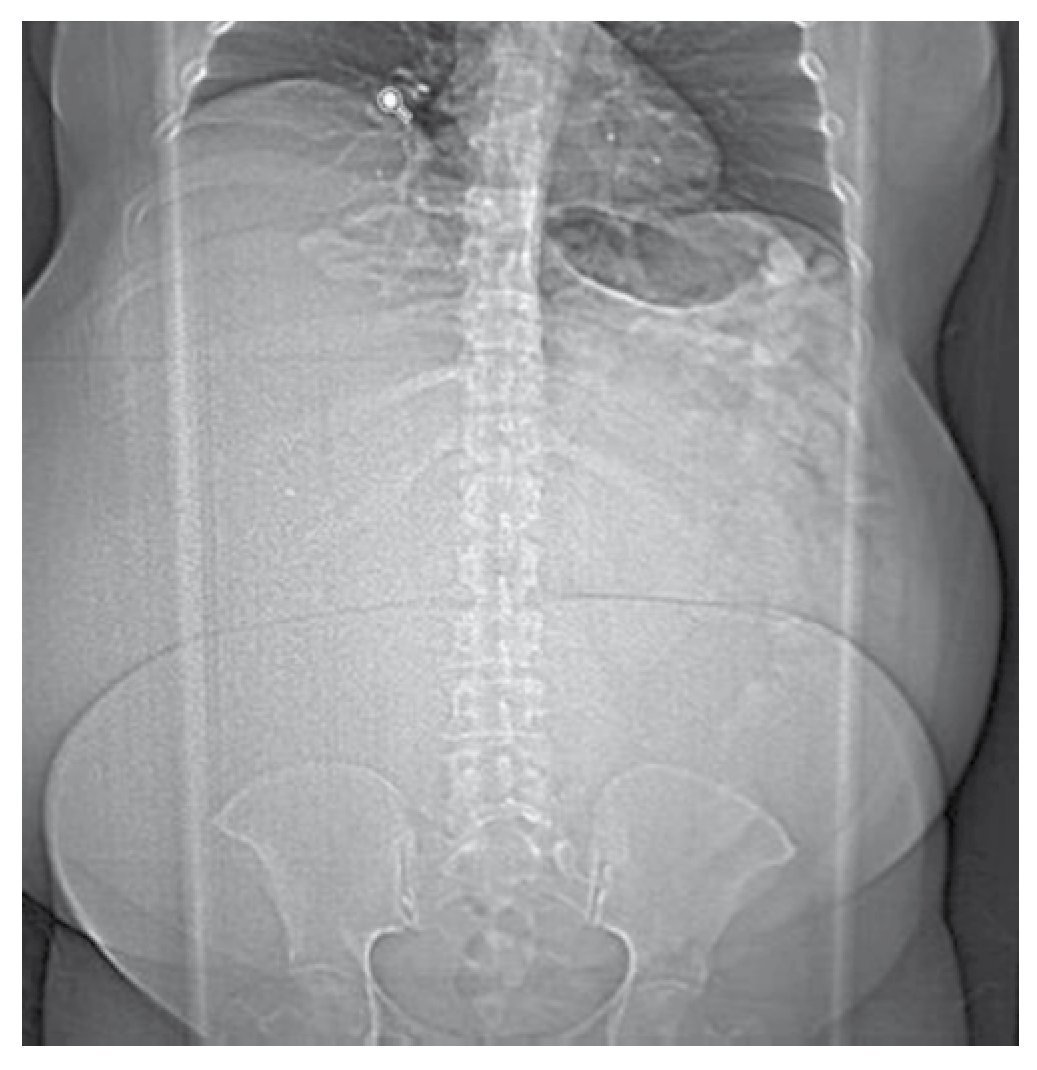
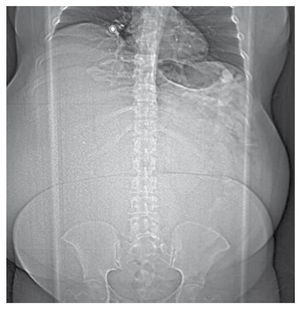
Mujer de 45 años de edad, sin antecedentes de importancia, que acude al Servicio por presentar aumento importante de perímetro abdominal (fig. 1), asociado a sensación de pesantez, saciedad temprana, constipación, náusea y dolor abdominal intermitente asociado a los esfuerzos físicos, de aproximadamente un año de evolución.
Figura 1 Radiogradía de abdomen, se observa aumento de volumen de los tejidos blandos.
A la exploración física llama la atención el gran aumento del perímetro abdominal. Observando abdomen globoso con cicatriz umbilical desplazada en sentido podálico, simétrica hacia los lados. Se observa red venosa colateral. A la palpación, de consistencia renitente, que no desciende con la maniobra de Montenegro, con signo de la ola positivo, a expensas de tumoración abdominal gigante, abdomen doloroso a la palpación profunda, sin dolor a la maniobra de Smith y Bates, ni de Garnett, sin datos de irritación peritoneal, a la percusión con matidez en los 4 cuadrantes, peristalsis no auscultable. Resto de la exploración física si datos patológicos.
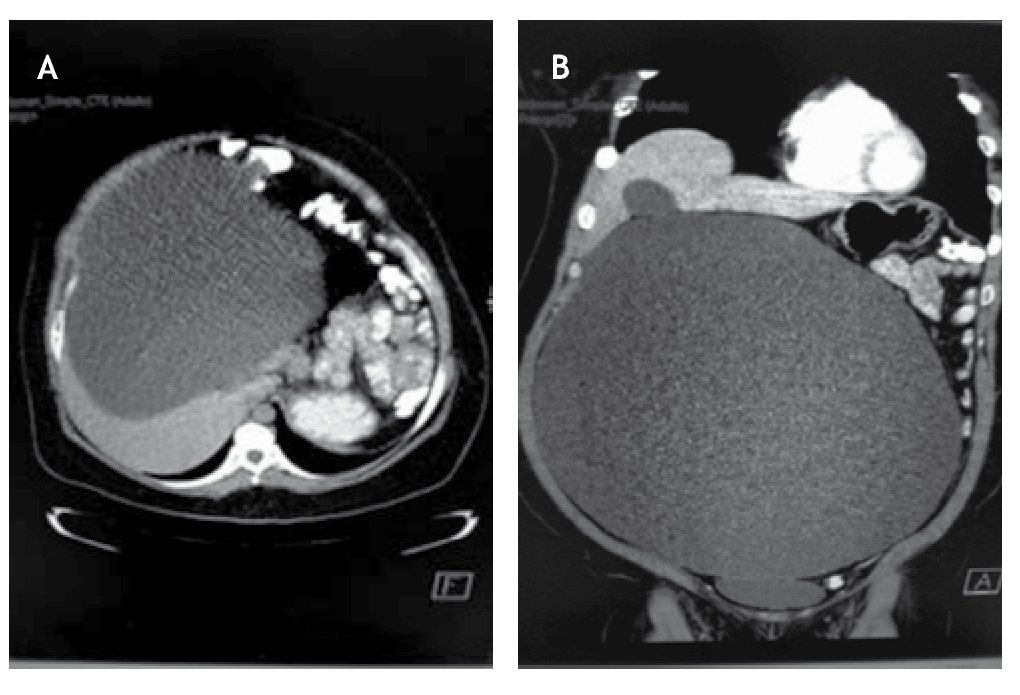
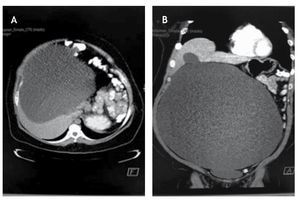
Durante su estancia intrahospitalaria se le toman marcadores tumorales, CA 19-9, CA 125, alfa-fetoproteína (AFP), antígeno carcinoembrionario (ACE), todos dentro de parámetros normales. Se le realiza tomografía abdominopélvica contrastada que evidenció tumoración quística, gigante, de probable origen anexial, que no invade retroperitoneo, encontrándose en contacto estrecho y desplazando el contenido de los orgános intraabdominales como riñones, bazo, hígado, intestino delgado y colón (fig. 2).
Figura 2 Tomografía axial computarizada con imágenes a nivel abdominal, A) y b) con desplazamiento de las vísceras, como intestino delgado y colon, por tumoración quística.
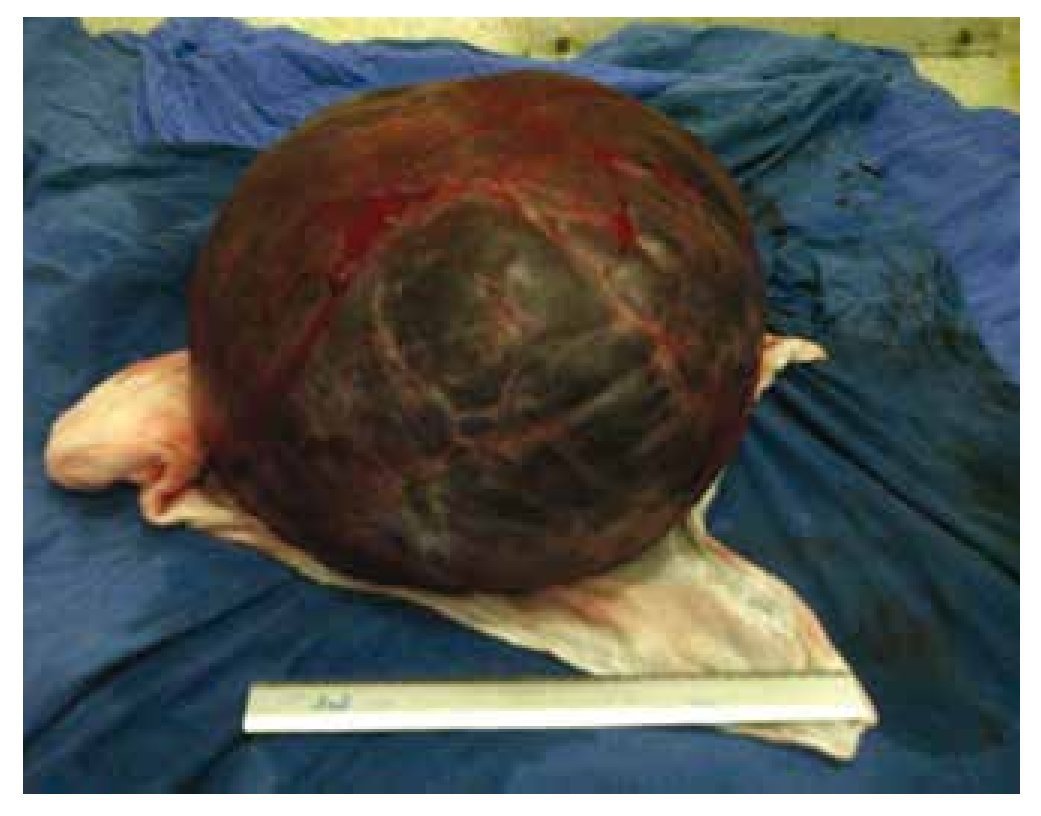
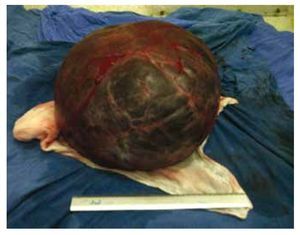
Posterior a protocolo preoperatorio se le realiza laparotomía exploradora, de forma electiva, encontrando tumoración gigante rodeada de cápsula fija a retroperitoneo acompañada de múltiples adherencias, con fijación a colon descendente, se encontró pedículo fijo a trompa derecha, ovarios normales, útero con presencia de miomas subserosos. Se extrae tumoración íntegra sin resecar trompa derecha, siendo un tumor paratubárico, retroperitoneal alojado en ligamento ancho (fig. 3).
Figura 3 Tumoración quística en el transoperatorio.
Descripción macroscópica
En patología quirúrgica, se recibió un quiste que pesa 15 Kg y mide 40 x 39 x 20 cm. Su superficie externa es lisa, brillante, de color blanco nacarado con vasos congestivos aparentes. Al corte presenta salida de material seromucinoso de aspecto hemorrágico, el espesor de la pared es de 0.5 cm, su superficie interna es lisa de color blanco perlado. Por separado se recibieron ovario y trompa, los cuales no muestran alteraciones.
Descripción microscópica
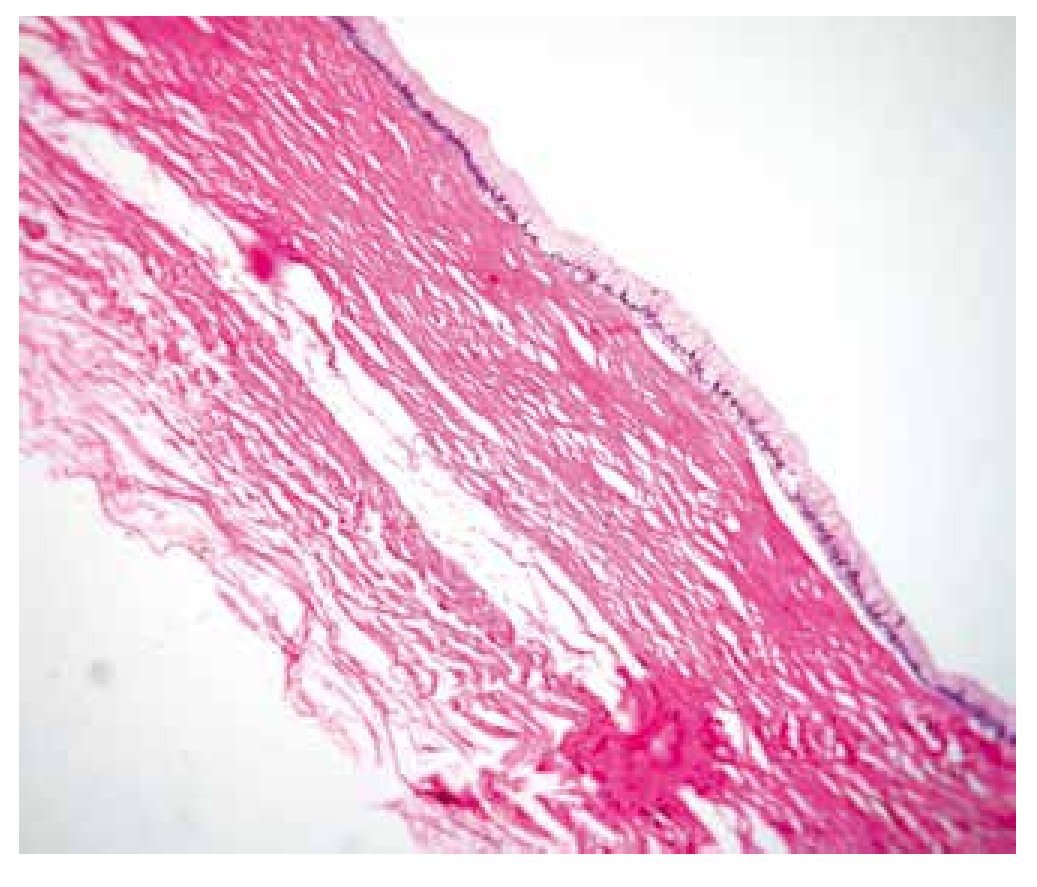
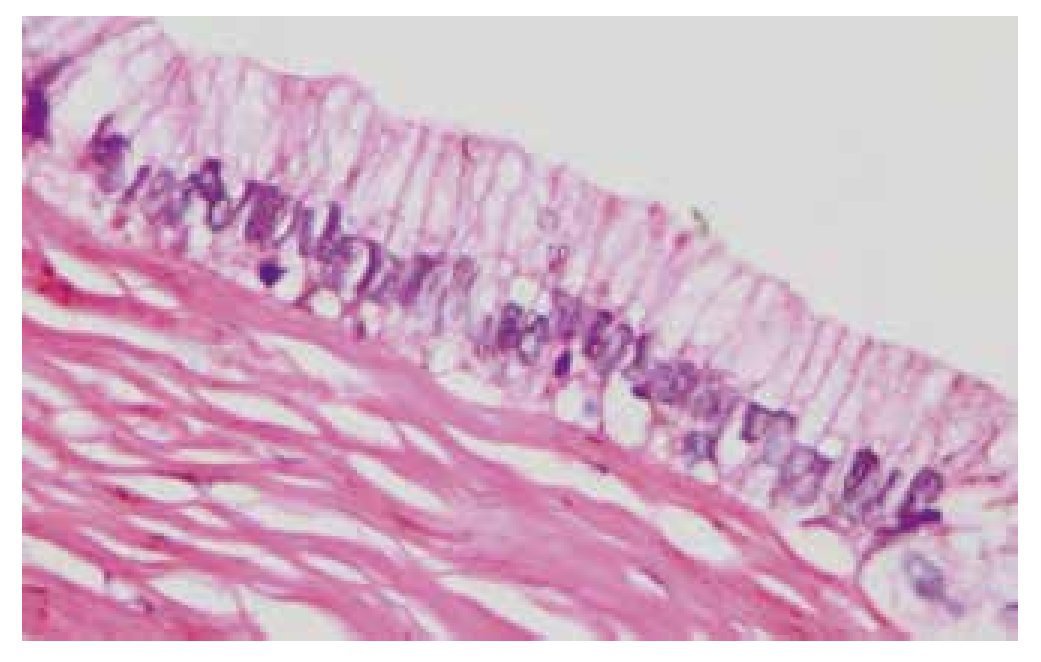
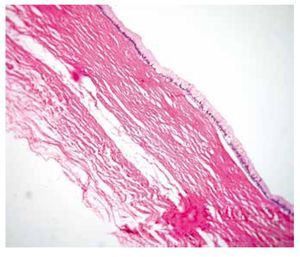
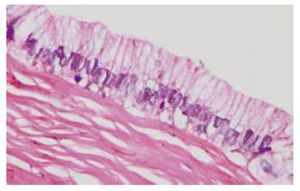
La pared del quiste está compuesta por estroma fibroso, revestida por células epiteliales cilíndricas altas, con mucina apical; no presenta atipia ni pleomorfismo nuclear (figs. 4 y 5).
Figura 4 Fotomicrografía que muestra una pared fibrosa, revestida por un epitelio mucinoso (Hematoxilina & eosina, 10X).
Figura 5 El quiste se encuentra revestido por células cilíndricas altas, con mucina apical (Hematoxilina & eosina, 40X).
Con el diagnóstico anatomopatológico de cistoadenoma mucinoso paratubárico, y en base a una buena evolución postoperatoria la paciente es dada de alta, sin complicaciones. Se realiza seguimiento posterior a la cirugía, durante el primer año en el Servicio de Cirugía General y Ginecoobstetricia.
Discusión
El potencial neoplásico de los anexos femeninos es ampliamente conocido, la diversidad de tumores es muy compleja, todos los componentes histológicos tienen la capacidad de originar neoplasias. El comportamiento biológico de los tumores depende del grado de diferenciación, además de la localización. Según la clasificación de la Organización Mundial de la Salud (OMS), las neoplasias anexiales se dividen según el tejido de origen más probable, siendo las siguientes: del epitelio celómico superficial, de las células germinales y del estroma ovárico, además de los tumores metastásicos2,4.
Las tumoraciones que son unilaterales, quísticas, móviles y lisas son con más probabilidad benignas, las que se encuentran de forma bilateral, sólidas, fijas, irregulares y acompañadas de ascitis o con crecimiento rápido sugieren un comportamiento maligno5. No hay incidencia importante de bilateralidad en los cistoadenomas mucinosos.
Se considera un cistoadenoma gigante cuando pesan más de 12 Kg. Son una entidad rara en la actualidad. En la bibliografía son pocos los casos reportados de tumoraciones anexiales mayores de 20 Kg, otros autores han reportado 14 casos de tumores gigantes anexiales, el mayor con un peso de 24 Kg3.
En cuanto a la histogénesis de los cistoadenomas, derivan del epitelio celómico que reproduce el epitelio mülleriano, que da origen al epitelio plano exocervical, endocervical, endometrial y al epitelio cilíndrico ciliado que recubre a las trompas. Los cistadenomas mucinosos están revestidos más comúnmente por epitelio de tipo endocervical y con menor frecuencia por epitelio de tipo intestinal, se asemejan a los homólogos serosos y son menos frecuentes que éstos6.
A simple vista se observan como tumores de forma circular u ovoideas, con cápsula lisa que generalmente son translucidas o de color azulado, el interior está dividido en una serie de tabiques o locus independientes que por lo general contienen un líquido transparente, viscoso1,5. Generalmente, se unen al ligamento ancho por medio de un pedículo con riego sanguíneo.
Habitualmente producen pocos síntomas, y suelen ser inespecíficos. Se vuelven clínicamente manifiestos debido al crecimiento o en casos de torsión. Los síntomas más frecuentes consisten en distensión abdominal, dolor de tipo opresivo en hipogastrio, así como síntomas urinarios y gastrointestinales debido a compresión extrínseca. Puede ocurrir dolor debido a torsión, ruptura o hemorragia del quiste4.
El riesgo de presentar tumores epiteliales se incrementa con la edad, por lo general cuando son detectados, su tamaño es grande, en donde la imagenología puede ayudar a establecer su diagnóstico7-9.
Se ha visto que llegar al diagnóstico de cistoadenomas paratubáricos o paraováricos es difícil, se necesita un interrogatorio completo así como una adecuada exploración física, estudios de laboratorio y marcadores tumorales, principalmente el CA 19-9 en este tipo de tumores7,8,10. Como estudios de gabinete se recomienda la realización de ultrasonido pélvico y tomografía abdominopélvica con contraste, en varios estudios, sólo el 30% al 44% de éstos fueron correctamente identificados antes de la intervención quirúrgica. La laparoscopía o laparotomía exploradora permite realizar el diagnóstico, y al mismo tiempo ser el tratamiento definitivo, logrando extirpar la tumoración completa sin complicaciones1,3.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Financiamiento
No se recibió ningún patrocinio para llevar a cabo este artículo.
Recibido: 17 abril 2013;
Aceptado: 24 octubre 2013
* Autor para correspondencia:
Servicio de Cirugía General, Unidad 304,
Hospital General de México "Dr. Eduardo Liceaga".
Dr. Balmis N° 148, Colonia Doctores, Delegación Cuauhtémoc,
México D.F., México.
Correo electrónico: marcopuig@hotmail.com (M. A. García-Puig).