Los procesos infecciosos son una de las causas más frecuentes de morbimortalidad en pacientes con lupus eritematoso sistémico (LES). Esto es debido tanto a la disfunción inmunológica que existe por la propia enfermedad como al tratamiento inmunosupresor1. La mayoría de estas infecciones son de origen bacteriano2, no obstante, no son infrecuentes las infecciones de origen viral por parvovirus o virus de la familia herpes, incluido varicela zoster (VVZ)3, y a su vez han sido descritas series de casos de infecciones sistémicas por hongos como Cryptoccocus neoformans4.
La mayoría de las meningoencefalitis por Cryptoccocus neoformans ocurren en pacientes con síndrome de inmunodeficiencia adquirida con CD4 inferiores a 100 por μl5, pero también ocurre en pacientes seronegativos, sobre todo en aquellos inmunocomprometidos por otras causas, incluido pacientes con LES6,7. Los casos de afectación del sistema nervioso central por VVZ en forma de meningoencefalitis en pacientes con LES son escasos en la literatura8.
Nuestro objetivo es describir el primer caso en la literatura de coinfección por Cryptoccocus neoformans y VVZ en el sistema nervioso central en una paciente con LES en tratamiento con micofenolato de mofetilo (MMF) y corticoesteroides.
Se trata de una mujer de 18 años que padece LES con afectación hematológica (anemia hemolítica autoinmune, en tratamiento con prednisona desde el año previo en dosis descendente) y pulmonar (bronquiectasias e infecciones de repetición tratadas con antibioterapia y azitromicina profiláctica cíclica), así como anticuerpos antifosfolípidos positivos, en tratamiento con prednisona 5mg/24horas, MMF 1g/12horas e hidroxicloroquina.
La paciente comienza con un cuadro de cefalea intensa persistente y vómitos tras haber padecido en las semanas previas un cuadro compatible con infección respiratoria tratada con antibioterapia. Aparece una lesión eccematosa en el pabellón auditivo sin vesículas. Días más tarde comienza con alteración del comportamiento e irritabilidad, así como disminución del nivel de conciencia y finalmente episodio compatible con crisis epiléptica. Durante todo el proceso la paciente se encontró afebril.
Se realiza TAC craneal urgente donde se objetiva discreta hipodensidad cortical occipital izquierda. Posteriormente se le practica una punción lumbar de donde se obtuvo líquido cefalorraquídeo (LCR) claro, que mostró pleocitosis discreta de predominio mononuclear (100 células) e hiperproteinorraquia. La presión de salida no fue medida en aquel momento.
Ante la posibilidad de una encefalitis autoinmune dentro del diagnóstico diferencial se administró megadosis de metilprednisolona. A su vez se cubrió a la paciente con aciclovir y antibioterapia (al no poder descartar meningoencefalitis decapitada por tratamiento antibiótico reciente) y se suspendió MMF ante la posibilidad de síndrome de encefalopatía posterior reversible.
Se solicitó estudio microbiológico en el LCR, incluyendo tinción de Gram y tinta china, cultivos bacterianos y fúngicos y panel de PCR (FilmArray®). Esta última técnica detectó presencia Cryptoccocus y VVZ, y la tinta china mostraba presencia de hongos. Finalmente, el cultivo fue también positivo para Cryptococcus neoformans. Se inició tratamiento con anfotericina B y flutocitosina, suspendiéndose la antibioterapia y los corticoides a dosis altas, pero manteniéndose el aciclovir.
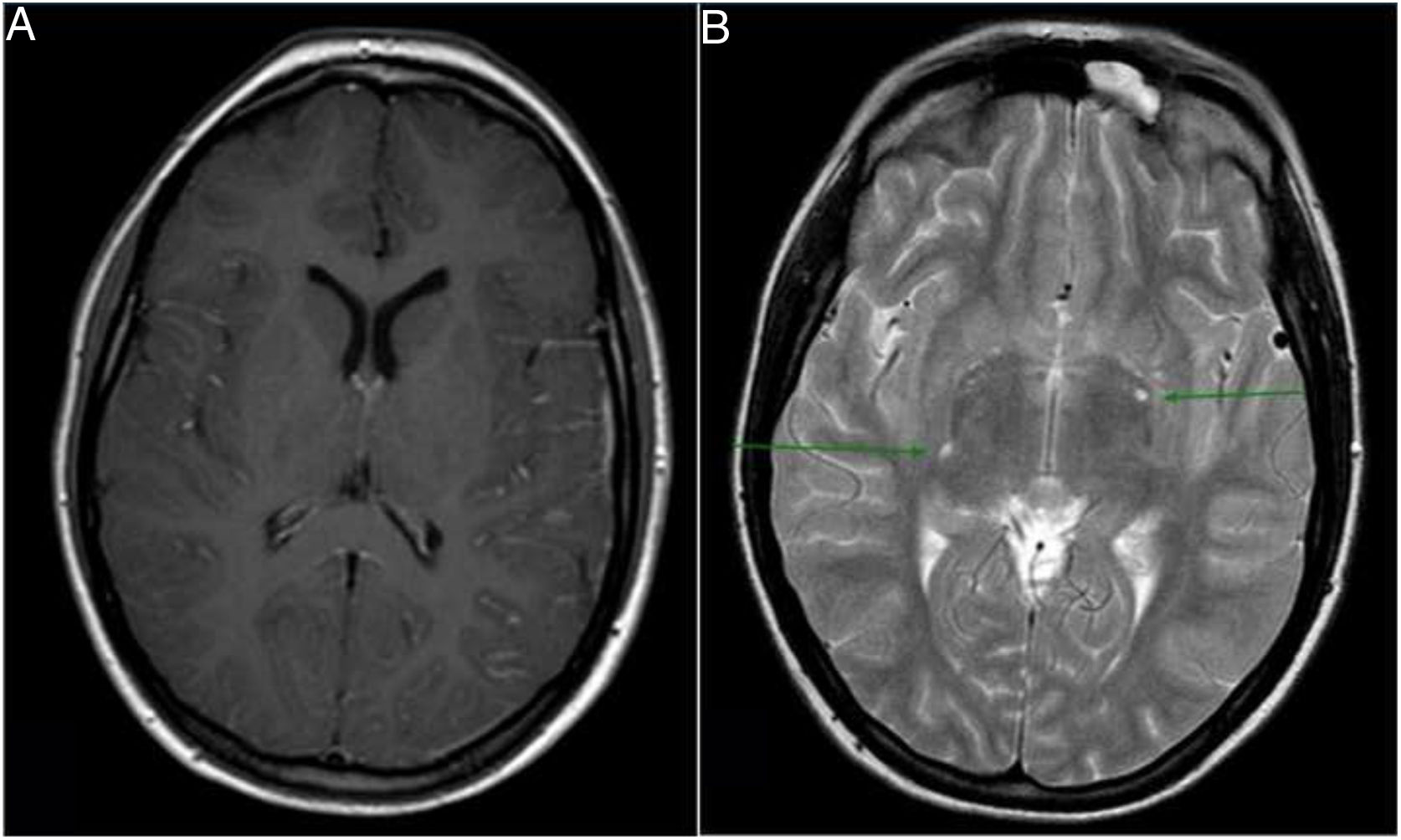
Se realizó RM cerebral donde se confirmó que la hipodensidad objetivada en la TAC craneal se trataba de edema vasogénico, que en el contexto clínico era compatible con un proceso inflamatorio tipo encefalitis. Además, mostraba un realce leptomeníngeo difuso en relación con meningitis y 2 espacios de Virchow-Robin dilatados con mínimo realce de contraste (fig. 1). Los espacios de Virchow-Robin dilatados en los ganglios de la base es una de las características de la criptococosis cerebral, pudiendo coalescer y formar los denominados pseudoquistes gelatinosos.
La paciente en horas posteriores desarrolló vesículas en el eccema que había presentado previamente en el pabellón auditivo. Persistía bajo nivel de conciencia y cefalea intensa, asociados a limitación bilateral para la abducción de la mirada. Debido a esta sintomatología, y siendo característico de la meningitis por Cryptoccocus, se sospecha hipertensión intracraneal. Se realiza nueva determinación de presión del LCR obteniéndose una presión de salida 60cmH2O. Al no existir lesión ocupante de espacio intracraneal se realiza colocación de drenaje lumbar externo con mejoría significativa tras la colocación del mismo. A las 2 semanas se suspende aciclovir, a las 3 semanas se suspenden anfotericina B y flucitosina, iniciándose fluconazol oral y a las 4 semanas se retira el drenaje lumbar externo. La paciente evoluciona favorablemente, quedando asintomática.
DiscusiónSe trata del primer caso descrito en la literatura de coinfección por VVZ y Cryptoccocus neoformans en el sistema nervioso central. Existe en la literatura la descripción de aparición de meningitis criptocócica9 tras zoster cutáneo, y viceversa10, en pacientes VIH y sin presencia de VVZ en el LCR.
Diversos factores han podido contribuir a la coinfección, entre los que están el tratamiento inmunosupresor con corticoides y MMF, así como la presencia de una enfermedad autoinmune como el LES.
Este caso pone de manifiesto la importancia de tener en cuenta que pueden existir patógenos atípicos, incluso de manera simultánea, como causantes de encefalitis en pacientes con enfermedades autoinmunes, sobre todo en aquellos en tratamiento inmunosupresor. Por ello recomendamos un estudio microbiológico amplio que además de bacteriología incluya el estudio de hongos y virus.
FinanciaciónBeca para facultativos investigadores de la Fundación Española de Reumatología.