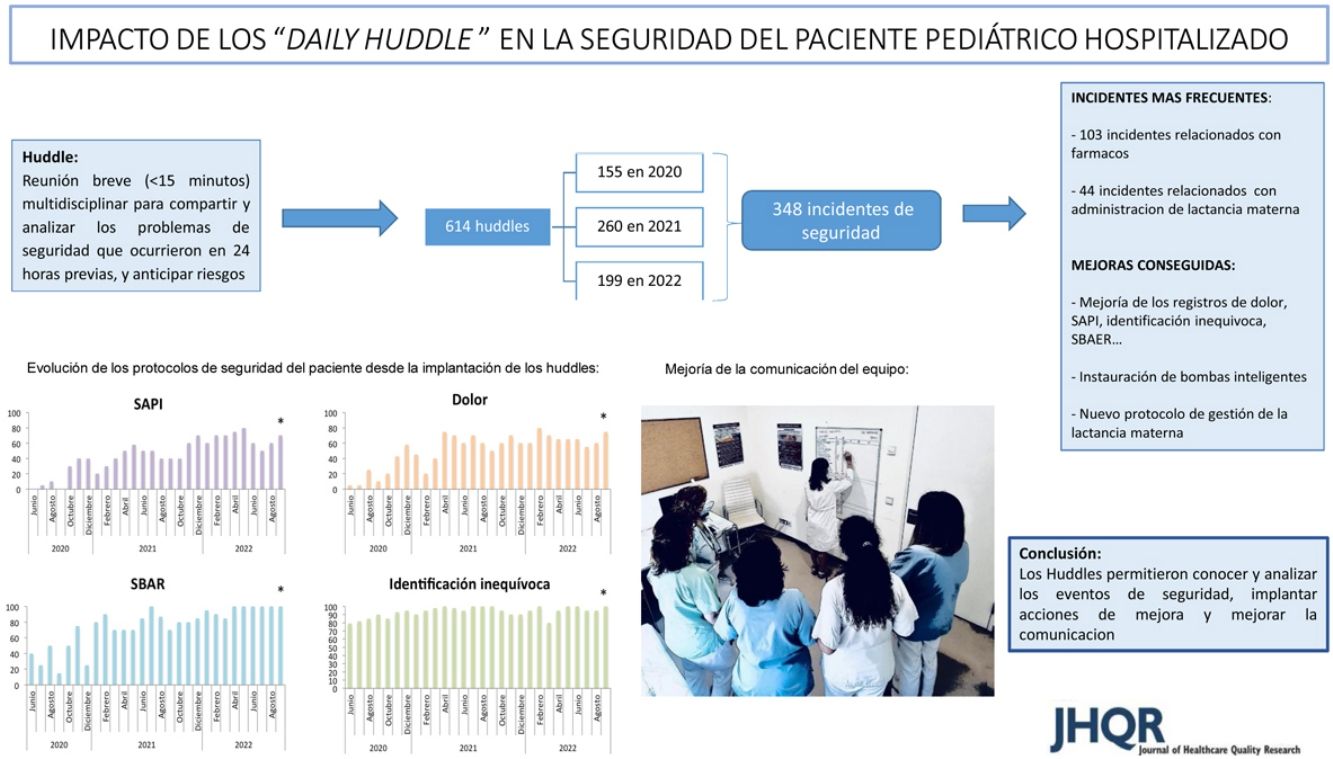
En 2017 la Joint Comission propuso las reuniones «Huddle» como indicador de calidad asistencial. Son reuniones diarias, breves, del equipo multidisciplinar, para compartir los problemas de seguridad de las últimas 24h, y anticipar riesgos. Los objetivos fueron describir los eventos de seguridad más frecuentes en las plantas de pediatría, implantar mejoras en la seguridad de los pacientes, mejorar la comunicación del equipo, implantar los protocolos de seguridad internacional y medir la satisfacción del personal implicado.
Material y métodosDiseño prospectivo, longitudinal y analítico (junio 2020-septiembre 2022), con una intervención educativa previa. Se recogieron incidentes de seguridad, datos relacionados con identificación inequívoca, registro de alergias, de dolor, de la escala de detección precoz del deterioro (SAPI) y la escala de transmisión segura de la información (SBAR). Se evaluó el grado de satisfacción de los profesionales.
ResultadosSe registraron 348 incidentes de seguridad. Destacaron los errores de prescripción/administración de fármacos (n=103), especialmente aquellos relacionados con medicación de alto riesgo: paracetamol (n=14), (×10 dosis de paracetamol; n=6) insulina (n=6), potasio (n=5) y mórficos (n=5). Se objetivó una mejoría en los registros: dolor 5 vs. 80% (p<0,01), SAPI 5 vs. 70% (p<0,01), SBAER 40 vs. 100% (p<0,01), identificación inequívoca del paciente 80 vs. 100%; (p<0,01) y en aplicación de técnicas analgésicas 60 vs. 85% (p=0,01). En la encuesta a los profesionales se obtuvo un grado de satisfacción 8 (7-9,5)/10.
ConclusionesLos Huddle nos permitieron conocer los eventos de seguridad e implantar mejoras, aumentar la seguridad de los pacientes y mejoraron la comunicación y la relación del equipo multidisciplinar.
In 2017, the Joint Commission proposed daily meetings called “huddle” as an indicator of quality of care. They are brief daily meetings of the multidisciplinary team, where security problems of the last 24h are shared and risks are anticipated. The objectives were to describe the most frequent safety events in Pediatric wards, implement improvements in patient safety, improve team communication, implement international safety protocols, and measure the satisfaction of the staff involved.
Material and methodsProspective, longitudinal and analytical design (June 2020–February 2022), with previous educational intervention. Safety incidents, data related to unequivocal identification, allergy and pain records, data from the Scale for the Early Detection of Deficiencies (SAPI) and the Scale for the Secure Transmission of Information (SBAR) were collected. The degree of satisfaction of the professionals was evaluated.
ResultsThree hundred forty-eight security incidents were recorded. Medication prescription or administration errors stood out (n=103). Drug prescription or administration errors stood out (n=103), especially those related to high-risk medication: acetaminophen (n=14) (×10 doses of acetaminophen; n=6), insulin (n=6), potassium (n=5) and morphic (n=5). An improvement was observed in the pain record; 5% versus 80% (P<.01), in the SAPI registry 5% versus 70% (P<.01), in SBAER scale 40% vs 100% (P<.01), in unequivocal identification of the patient 80% versus 100%; (P<.01) and in the application of analgesic techniques 60% versus 85% (P=.01). In the survey of professionals, a degree of satisfaction of 8 (7–9.5)/10 was obtained.
ConclusionsHuddles made it possible to learn about security events in our environment and increase the safety of hospitalized patients, and improved communication and the relationship of the multidisciplinary team.
En 2017 la agencia de acreditación sanitaria Joint Commission propone las reuniones de seguridad «Huddle» como herramienta para mejorar la seguridad del paciente y la calidad asistencial1–4. El término Huddle es un término anglosajón, importado del ámbito deportivo que hace referencia a ese «abrazo semicircular» que hacen los jugadores de fútbol americano donde repasan las líneas maestras de la próxima jugada5. Ese es el objetivo principal de estas reuniones Huddle; se trata de reuniones breves de menos de 15min de duración, de todo el equipo multidisciplinar, con los participantes de pié, dirigidas por la persona más sénior y con más experiencia en gestión, para compartir de forma estructurada los problemas de seguridad que ocurrieron en las últimas 24h, anticipar riesgos y corregir aquellos eventos de seguridad acaecidos en las últimas horas. La tarea principal del Huddle es identificar los riesgos para los pacientes y elaborar planes para evitar dichos riesgos1,6,7. La introducción de estas reuniones en EE. UU. demostró que esta herramienta conducía a una mayor eficiencia, a la mejoría de la comunicación del equipo, a la mejoría de la cultura de seguridad en la organización y proporcionaba herramientas para corregir los errores de seguridad8,9.
Sin embargo, en muchas ocasiones el personal sanitario vive de forma errónea la implantación de esta iniciativa como una mayor carga de trabajo.
En 2018, en nuestro centro sanitario, se implantó una agenda de mejora basada en el modelo Joint Commission Internacional (JCI) que supuso una importante mejora en calidad y seguridad4. Bajo el paraguas de la JCI se pusieron en marcha numerosas iniciativas destinadas a mejorar la seguridad del paciente, entre ellas la implantación de las reuniones Huddle en las plantas de pediatría interna hospitalaria.
Existen datos limitados en la literatura sobre la utilidad de estas reuniones Huddle en pediatría. Destaca en 2020, el estudio de Aldawood F et al., que analiza esta experiencia en la unidad de cuidados intensivos pediátricos, demostrando su eficacia como herramienta para mejorar la seguridad del paciente6,10. Actualmente, en la literatura, no existen datos sobre el valor de la implantación de las reuniones Huddle en las plantas de pediatría interna hospitalaria y sobre la opinión de los profesionales11.
El principal objetivo de este trabajo fue medir el impacto de la implantación de la herramienta huddle en la seguridad de los pacientes ingresados en las plantas de pediatría interna hospitalaria, así como poner en marcha medidas de mejora. Los objetivos secundarios fueron describir los eventos de seguridad las frecuentes en nuestro ámbito, evaluar la repercusión de los huddles en la comunicación del equipo y medir la satisfacción del personal implicado.
Material y métodosTipo de diseñoSe realizó un estudio observacional, longitudinal, analítico y prospectivo, analizando los resultados recogidos en las reuniones Huddle de forma diaria de lunes a viernes entre el 1 de junio de 2020/30 de septiembre de 2022. Los lunes se recogieron y analizaron de forma agrupada los datos del fin de semana (viernes, sábado y domingo).
MétodoSegún recomienda la JCI4, antes de iniciar el proyecto y para garantizar su éxito, un grupo reducido de profesionales realizó varias reuniones donde se decidió qué estamentos profesionales asistirían a estas reuniones, quién las lideraría, con qué frecuencia iban a ocurrir, qué variables se iban a medir, cómo se obtendría diariamente la información antes de la reunión Huddle, y qué datos y cómo se iban a compartir con todo el personal.
Se realizó una intervención educativa previa (enero-marzo 2020), destinada a todo el personal de las plantas de pediatría interna hospitalaria (74 profesionales de todas las categorías profesionales), explicando en 3 sesiones formativas que son las reuniones Huddle, los motivos de su implantación, información relacionada con las ventajas y barreras de la implantación de los huddles en la hospitalización pediátrica, y las normas generales de estas reuniones.
El personal participante en los Huddles fue un equipo multidisciplinar de esta área de hospitalización que incluyó: jefe de sección, supervisora de enfermería, referente de seguridad, médicos adjuntos, enfermeras y auxiliares de enfermería, residentes de tercer año de rotación de pediatría, residentes de enfermería y en algún caso un trabajador social y/o un farmacéutico. Estos profesionales van rotando semanalmente, pero manteniendo la representación de cada estamento, a excepción de los responsables (jefe de sección y supervisora de enfermería) que acuden todos los días.
Al final de cada reunión se analizaron brevemente las incidencias de seguridad de las últimas 24h, si la solución era sencilla quedaba establecida en la misma reunión, asignándose un profesional responsable; si la solución era más compleja se elevaba al equipo de referentes de seguridad (13 profesionales de todos los turnos y categorías profesionales dedicados en parte a tareas relacionadas con la seguridad del paciente), y si la solución excedía nuestras competencias se elevaban a la dirección constituyéndose, así lo que se conoce como «Huddles escalonados»12,13.
Los resultados se analizaron mensualmente, se compartieron con el equipo y se pusieron en marcha acciones de mejora. Se diseñó una encuesta de satisfacción, que fue aprobada por el equipo de calidad del centro.
Población de estudio- -
Se recogieron datos anónimos y agrupados procedentes de los pacientes de 0-16 años ingresados en las plantas de pediatría interna hospitalaria
- -
Todos los miembros del equipo multidisciplinar de las plantas de pediatría participaron de forma directa (asistencia a huddles) o indirecta (adhesión a los protocolos de seguridad, notificación de incidentes de seguridad…)
Se recogieron y analizaron las siguientes variables:
- -
Seguridad y calidad: registro de dolor como quinta constante, registro de la escala de detección precoz del deterioro infantil (SAPI)14, aplicación de la escala de transmisión segura de la información entre profesionales (SBAER)15,16, identificación inequívoca de los pacientes, registro de alergias, emisión de órdenes verbales,... (tabla 1)
Tabla 1.Plantilla de recogida de datos de las reuniones Huddle
L M X J V Total Seguridad del paciente Número de pacientes ingresados Pacientes correctamente identificados Pacientes alérgicos identificados Pacientes con peso y talla Problemas con lactancia materna Problemas de alimentación Pacientes con dolor no controlado Pacientes con registro de dolor Pruebas invasivas sin técnica analgésica Valoraciones al ingreso enfermería Valoraciones al ingreso medicina Pacientes con SAPI registrado y >3 Muestras perdidas Incidentes de seguridad en CISEM Incidentes de seguridad no declarados Errores de medicación en CISEM Errores de medicación no declarados Decisiones significativas no comunicadas Número de pacientes trasladados SAVOR Flujo de pacientes Número de ingresos nuevos Previsión diaria de altas (pediatría) Aislamientos justificados Número de ingresos fuera del horario Número de pacientes ectópicos Número de pacientes periféricos Interconsultas pendientes Pacientes pendientes de pruebas para alta Pacientes pendientes de cama Camas bloqueadas. Aforo máximo Pacientes con prealta Ingresos programados previstos e-consulta Servicios de soporte Dispositivos OAF localizados Problemas de equipamientos Familias Reclamaciones Agradecimientos VRS COVID-19 - -
Flujo de pacientes: número de ingresos en las últimas 24h, altas previstas en las próximas 8h, ingresos pendientes,…
- -
Incidencias en los equipos de soporte (mantenimiento, informática,…)
- -
Experiencias con pacientes (tabla 1)
El análisis estadístico se realizó mediante el software R 3.6.3. (R Foundation for Statistical Computing, Vienna, Austria). Para la comparación de variables cualitativas se utilizaron los test de Chi-cuadrado y de Fisher. Para comparar las variables cuantitativas se utilizaron los test U de Mann-Whitney y Kruskall-Wallis. La correlación se analizó con el test de Spearman. Se realizó un estudio multivariante de regresión lineal para describir los factores de riesgo de aparición de incidentes de seguridad. Como covariables se incluyeron aquellas que en el análisis bivariante tenían valor de p<0,2. Los resultados en los modelos de regresión lineal se expresaron como coeficiente t. Como criterios de selección y comparación entre los modelos de regresión se utilizaron los índices de Akaike (AIC) y el Bayesian information criteria (BIC). Se consideraron significativos valores de p<0,05.
Este estudio fue autorizado por el comité de ética e investigación clínica de nuestro centro con exención de solicitud de consentimiento informado.
ResultadosEn la fase inicial, asistieron 60 profesionales de diferentes turnos al programa formativo sobre la implantación de los Huddles (81% del personal implicado).
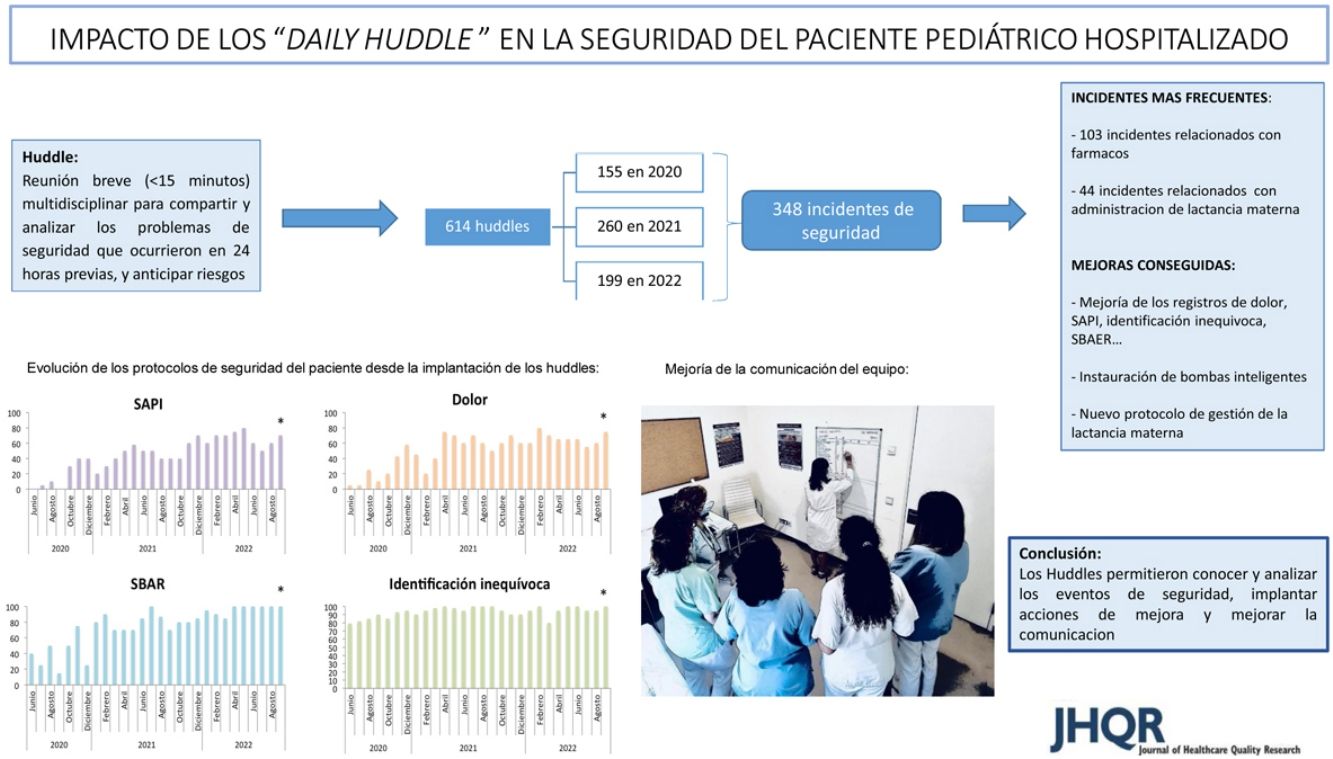
Entre marzo y junio 2020 debido a la pandemia COVID-19 se suspendió este proyecto, que se reanudó el 1 de junio 2020. Durante el periodo de estudio desde el 1 junio 2020 hasta el 30 septiembre 2022, se realizaron 614 sesiones Huddle de lunes a viernes: 155 sesiones en 2020, 260 en 2021 y 199 en 2022 hasta el día 30 de septiembre. Asistieron de media 7 profesionales representando a los distintos estamentos profesionales.
Eventos de seguridad relacionados con medicaciónSe registraron un total de 348 incidentes de seguridad. Destacaron los errores farmacológicos relacionados con la prescripción o administración de fármacos (n=103), especialmente aquellos errores relacionados con los medicamentos de alto riesgo como paracetamol (n=14), insulina (n=6), potasio (n=5) y mórficos (n=5). El error más frecuentemente detectado en relación con los fármacos fue la multiplicación ×10 de la dosis correcta de paracetamol (n=6). El segundo error más frecuente fue relacionado con la gestión errónea de lactancia materna incluyendo errores de identificación o administración incorrecta de lactancia materna (n=44). Se detectaron 9 errores relacionados con alergias, 7 (77%) por falta de registro en la historia clínica electrónica y 2 (22%) por prescripción errónea a pacientes alérgicos sin repercusión en el paciente.
Se objetivó una disminución significativa del número de incidentes semanales a lo largo del tiempo desde 4 (3-6) en junio 2020 hasta 1,6 (1-3) incidentes al finalizar el periodo de estudio (p=0,01). En la mayoría de casos los incidentes (98%) no llegaron al paciente, sino que fueron detectados previamente.
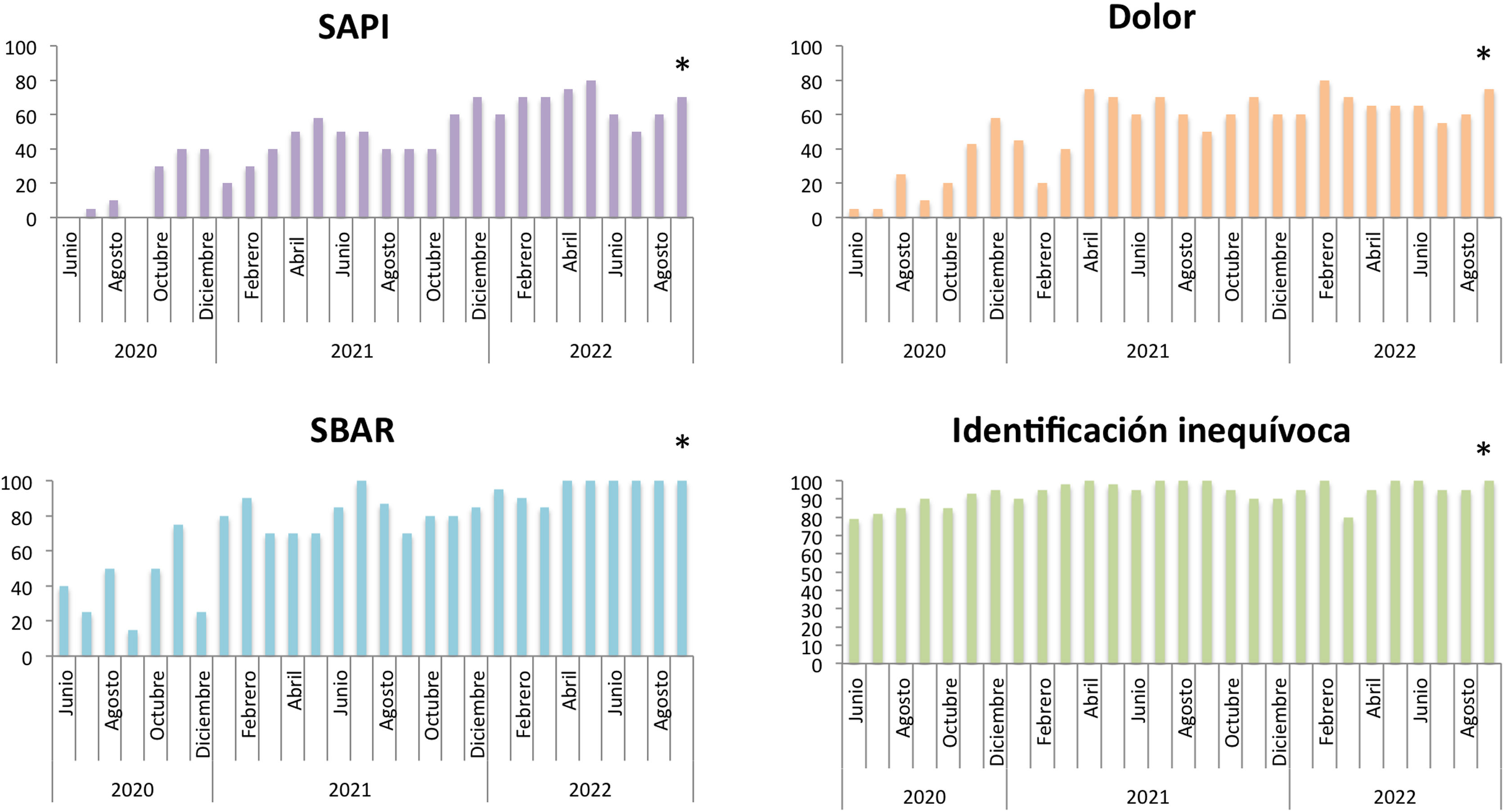
Implantación de los principales protocolos de seguridadSe implantaron los principales protocolos internacionales de seguridad (SAPI, SBAER, dolor, identificación inequívoca,...). Al finalizar el estudio, el 98% de los pacientes estaban correctamente identificados, el 94% tenían registrado el peso y la talla, en el 85% de los pacientes se aplicaron técnicas analgésicas en los procedimientos. Además, en el 80% se registró el dolor en todos los turnos como quinta constante, en el 70% se registró la escala SAPI en todos los turnos y en el 86% se registró la escala SBAER en los traslados intrahospitalarios. Se objetivó una mejoría significativa en el registro de dolor desde el 5 vs. 80% (p<0,01), en el registro SAPI 5 vs. 70% (p<0,01), en el registro SBAER 40 vs. 100% (p<0,01), en la identificación inequívoca del paciente 80 vs. 100% (p<0,01) y en la aplicación de técnicas analgésicas en procedimientos dolorosos 60 vs. 85% (p=0,01) (fig. 1).
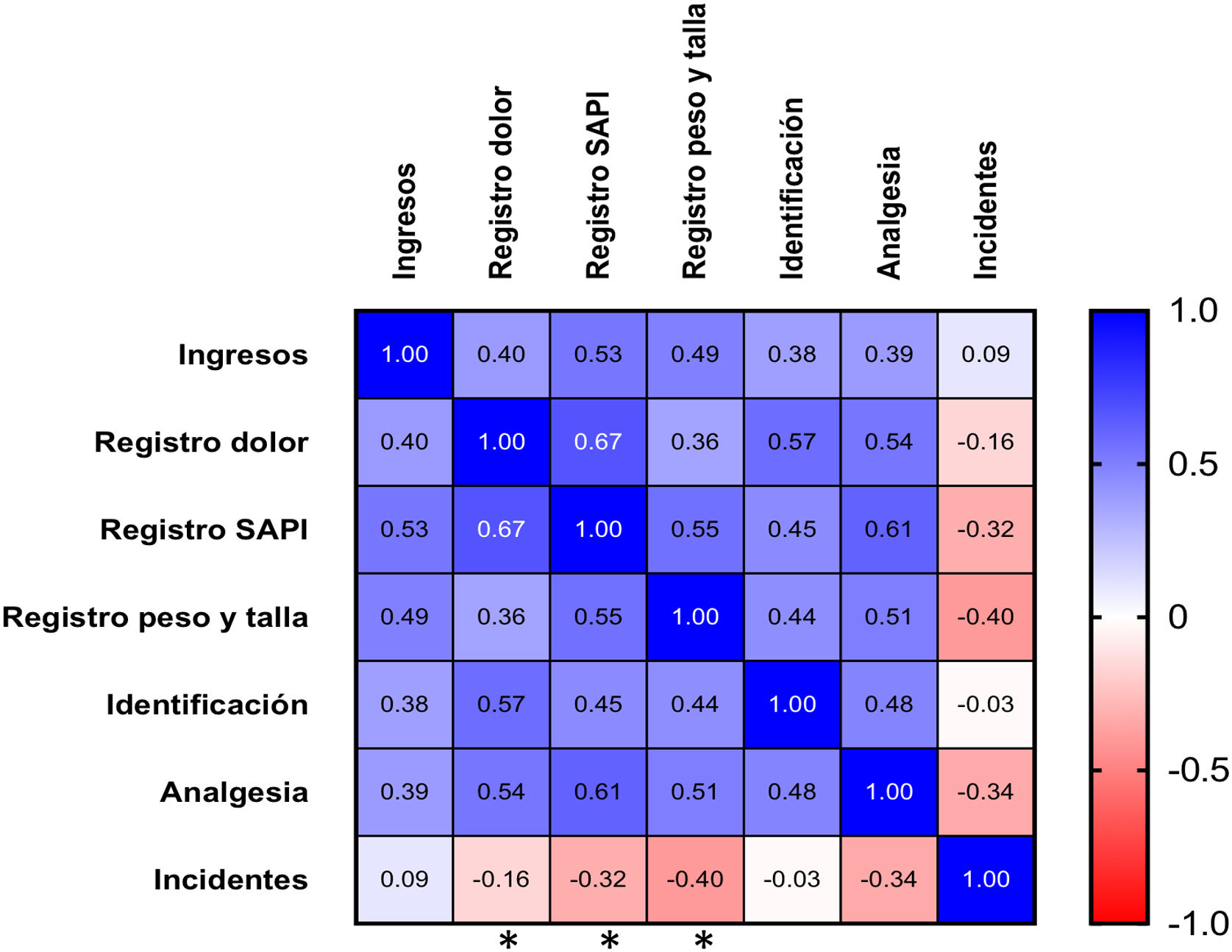
Existió una correlación negativa y significativa entre el número de incidentes y el registro SAPI (r=−0,32; p<0,01), registro de peso y talla (r=−0,40; p<0,01) y registro de dolor (r=−0,34; p<0,01) (fig. 2).
Correlación entre las variables. Representa la correlación entre las variables registradas en las reuniones Huddle analizadas según el test Spearman. En color rojo se expresan las correlaciones negativas y en color azul se expresan las correlaciones positivas. Los asteriscos indican la significación estadística.
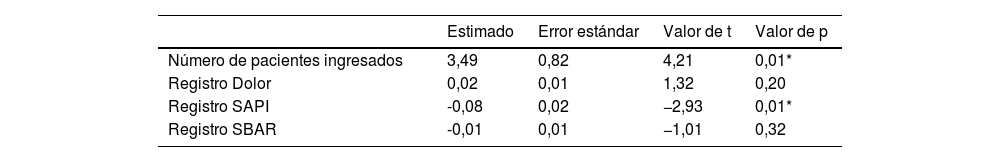
Los factores de riesgo que se asociaron de forma independiente a un mayor número de incidentes de seguridad fueron: el mayor número de pacientes ingresados (t=4,21; p=0,01) y la falta de registro SAPI (t=−2,93; p=0,01) R2: 0,68 (tabla 2).
Predictores del número de incidentes. Análisis de regresión lineal
| Estimado | Error estándar | Valor de t | Valor de p | |
|---|---|---|---|---|
| Número de pacientes ingresados | 3,49 | 0,82 | 4,21 | 0,01* |
| Registro Dolor | 0,02 | 0,01 | 1,32 | 0,20 |
| Registro SAPI | -0,08 | 0,02 | −2,93 | 0,01* |
| Registro SBAR | -0,01 | 0,01 | −1,01 | 0,32 |
El número de ingresos se analizó como una variable continua, el registro de dolor, SAPI y SBAR se analizaron como variables categóricas.
SAPI: sistema de alerta precoz en pediatría; SBAR: escala de comunicación efectiva; R2: 0,68.
El 80% de los problemas de gestión de camas ocurrieron en los meses de mayor presión asistencial. La mayoría de estos problemas (85%) estuvieron relacionados con la presencia de pacientes fuera de su localización óptima y con retrasos en la adjudicación de camas. En los Huddles se analizaron diariamente las opciones más adecuadas y se decidió la prioridad de las altas para mejorar el flujo de pacientes desde urgencias.
Se registraron las averías de equipos que podían repercutir sobre los pacientes: monitores, equipos de OAF y se comunicaron a todo el equipo con las soluciones adecuadas.
Encuesta de satisfacciónSe recogieron 52 encuestas (69% de profesionales). La encuesta puntuó con un grado total de satisfacción de 8 (7-9,5)/10 (tabla 3). Destacó que solamente un 19% de los profesionales que respondieron a la encuesta consideraron que supuso un aumento de trabajo, el 93% consideró que estas reuniones aumentaron la cultura de seguridad y un 71,5% estimaron que mejoró la comunicación entre los miembros del equipo, sin diferencias entre los turnos (tabla 4). Se detectó una menor satisfacción global en las encuestas del personal no asistentes a las reuniones (turnos de tarde y noche) dónde principalmente se reclamaba la posibilidad de realizar estas sesiones en su propio turno de trabajo.
Resultados encuesta de satisfacción. 52 profesionales (69%) contestaron la encuesta
| Variable/características | Valor (n=52) |
|---|---|
| Edad (años) | 35 (28-50) |
| Categoría profesional | |
| Médico adjunto | 19% |
| Enfermería | 50% |
| Auxiliar de enfermería (TCAE) | 19% |
| Personal en formación | 12% |
| Rol de asistencia | |
| En su misma categoría | 69% |
| Referente seguridad | 23% |
| Oyente | 8% |
| Los Huddles y la carga de trabajo | |
| Aumentan | 19% |
| No aumentan | 66% |
| NS/NC | 15% |
| Los Huddles solucionan problemas | |
| Solucionan problemas | 96,2% |
| No solucionan problemas | 3,8% |
| Generan problemas | 0% |
| Los Huddles y la cultura de seguridad | |
| Aumenta la cultura seguridad | 93% |
| No aumenta la cultura de seguridad | 7% |
| NS/NC | 0% |
| Los Huddles y la comunicación en el equipo | |
| Mejora la comunicación | 71,5% |
| No ha cambiado | 28,5% |
| Empeora la comunicación | 0% |
| Los Huddles y la relación del equipo | |
| Mejora la relación | 54% |
| No ha cambiado | 35% |
| Empeora la relación | 11% |
| Los Huddles y la organización de las plantas | |
| Mejora la organización | 66% |
| No ha cambiado | 34% |
| Empeora la organización | 0% |
| Los Huddles y la consecución de objetivos | |
| Se han conseguido objetivos | 85% |
| No se han conseguido objetivos | 3% |
| NS/NC | 12% |
| Relevancia de los temas | |
| Temas relevantes | 92% |
| No relevancia | 0% |
| NS/NC | 8% |
| Información Huddles previa a la implantación | |
| Suficiente información | 67% |
| Insuficiente | 14% |
| NS/NC | 19% |
| Estructura Huddles | |
| Sencilla | 97% |
| Muy larga | 3% |
| Complicada | 0% |
| Normas Huddles | |
| Se cumplen normas | 97% |
| Casi nunca se cumplen | 3% |
| Nunca se cumplen | 0% |
| Ambiente Huddles | |
| Respeto opiniones | 93% |
| No respeto opiniones | 3% |
| No puedo expresarme | 4% |
| Los Huddles identifican riesgos reales | |
| Sí | 85% |
| No | 0% |
| NS/NC | 15% |
| Satisfacción global | 8 (7-9,5) |
NC: no contesta; NS: no sabe.
Resultados encuesta de satisfacción. Resultados principales de la encuesta por turnos
| Total | Turno de mañana | Turno de tarde | Turno de noche | Valor de p | |
|---|---|---|---|---|---|
| Información previa | 35/52 (67%) | 20/29 (69%) | 8/11 (72,7%) | 7/12 (58%) | 0,73 |
| Aumento de la carga de trabajo | 10/52 (19%) | 6/29 (20,6%) | 3/11(27%) | 1/12 (8,3%) | 0,49 |
| Comunicación equipo | 37/52 (71,5%) | 20/29 (69%) | 8/11 (72%) | 9/12 (75%) | 0,11 |
| Solución de problemas | 50/52 (96,2%) | 29/29 (100%) | 10/11 (91%) | 11/12(92%) | 0,36 |
- a)
Medidas tomadas directamente equipo Huddle:
- -
Planificación de sesiones de simulación de situaciones críticas
- -
Periodicidad de revisión del carro de parada
- -
Comunicación de los errores cometidos semanalmente
- b)
Medidas tomadas por los referentes de seguridad:
- -
Reuniones mensuales con el servicio de farmacia para análisis de errores de medicación e implantación de medidas seguras: bombas inteligentes y biblioteca de fármacos
- -
Protocolo de identificación correcta de los biberones de lactancia materna
- -
Creación de un equipo de manejo de vías periféricas y centrales
- c)
Medidas propuestas a la dirección
- -
Grupo de trabajo «ingreso seguro»
- -
Protocolo de traslado de pacientes a unidades de críticos
- -
Adaptación de los circuitos seguros de limpio/sucio durante la pandemia COVID-19
La implantación de las reuniones Huddle en las plantas de pediatría interna hospitalaria en nuestro centro, dentro de la agenda de mejora basada en el modelo de la JCI, permitió describir indicadores propios de seguridad, analizar los eventos más frecuentes de seguridad e implantar medidas de mejora que repercutieron directamente sobre el paciente, mejorando la cultura de seguridad y la comunicación del equipo multidisciplinar4.
La comunicación entre los diferentes profesionales del equipo es una herramienta esencial para asegurar la mejor atención médica y para salvaguardar la seguridad del paciente. La organización Mundial de la Salud (OMS) considera la seguridad como un principio fundamental en la atención al paciente y un elemento crítico en la calidad de la atención sanitaria17.
Como cabía esperar, y en concordancia con los datos publicados2,17–20, los errores más frecuentemente cometidos en nuestro entorno, estuvieron relacionados con la prescripción, la preparación y la administración de fármacos, especialmente el paracetamol que es un medicamento de alto riesgo frecuentemente utilizado en pediatría. Aunque en nuestro hospital se asiste el manejo de fármacos mediante una aplicación informática para la prescripción electrónica (FARHOS®), se dispone de armarios automáticos de dispensación de fármacos (PYXIS®), y se dispone de supervisión farmacéutica de la prescripción electrónica las 24h del día, se siguen cometiendo errores relacionados con la medicación, si bien la mayoría de estos errores no llegan al paciente. Aun así, se han puesto en marcha medidas de mejora como la implantación de bombas inteligentes que incorporan bibliotecas de fármacos para la administración de la medicación de alto riesgo que están en fase preliminar en el momento actual. El segundo error que más se registró fue relacionado con la administración incorrecta de lactancia materna en las plantas de lactantes, lo que nos ha llevado a cambiar el protocolo de gestión de la lactancia materna en nuestro centro.
La implantación de los Huddles también permitió mejorar notablemente todos los protocolos de seguridad relacionados con el paciente pediátrico hospitalizado. La utilidad de estas reuniones de seguridad como herramientas para mejorar la seguridad del paciente adulto está bien documentada2, pero también se ha publicado su utilidad para mejorar la comunicación, el trabajo en equipo y la eficiencia entre el personal sanitario11,21. En nuestro centro, se consiguió en todos los turnos de enfermería, una mejoría del registro del dolor como quinta constante, mediante una escala validada y adecuada a la edad de cada paciente. Además, se instauró una escala de detección precoz del deterioro infantil (SAPI) que permitió la atención rápida, estructurada y priorizada a los pacientes con altas puntuaciones en estas escalas con el objetivo de adelantarnos al deterioro.
Uno de los momentos más vulnerables en la seguridad del paciente está relacionado con la transmisión segura de la información relativa a los pacientes en los cambios de turno (hand-offs) o en los traslados intrahospitalarios, por ello se implementó una escala de transmisión segura de la información (SBAER) que ha tenido gran acogida entre el personal.
Durante el tiempo de estudio, se observó una disminución significativa en el número de incidentes de seguridad. Estos resultados concuerdan con los descritos por autores como Franklin BJ et al.18 y Chapman LR et al.9, que describieron la utilidad de las reuniones Huddle en la promoción de la seguridad del paciente. En nuestro estudio, encontramos una correlación negativa entre el correcto registro de los protocolos de seguridad y el número de incidentes de seguridad, lo que supone una importante conclusión que se compartió con el equipo.
En la encuesta de satisfacción, encontramos que solamente un 19% del personal seguía considerando que estas reuniones suponían una carga de trabajo adicional a la vez que expresaron mejorías importantes fruto de su implantación relacionadas con la comunicación, el trabajo en equipo y la cultura de seguridad.
Un aspecto interesante de la implantación de los huddles es el concepto de Huddle escalonado12,22. Se trata de elevar los problemas detectados que por su complejidad no pueden resolverse por el equipo asistencial a la dirección del centro y al equipo de calidad. De esta manera el equipo directivo se implica en la solución de problemas relacionados con la seguridad de los pacientes. La experiencia en nuestro caso es muy positiva y nos ha permitido mejorar la comunicación con el equipo de calidad y con la dirección del hospital.
Entre las barreras detectadas para la implementación de los Huddle destacaron la sensación inicial de una de mayor carga de trabajo, la sensación de interferencia con la actividad asistencial, la falta de cultura de seguridad del equipo en la primera fase, y el alto recambio de profesionales en la planta de hospitalización3,5–8,10,17,20,23–33. Además, una limitación importante fue que los huddles se realizaron solamente en turno de mañana, por lo que la implicación del resto de turnos fue menor, aunque se difundieron los resultados a todos los profesionales. Sería ideal realizarlos en los cambios de turno si bien por motivos organizativos aún no hemos sido capaces de implementarlo. Otra limitación fue que la encuesta de satisfacción solamente fue contestada por el 69% de profesionales.
Sin embargo, entre los factores facilitadores destacaron la integración de todos los estamentos en esta iniciativa, un programa de formación previa teórico/práctico a todo el equipo multidisciplinar, el compromiso del equipo, el reparto justo de las tareas, la creación de un espacio y tiempo libre de juicios en el que expresarse con libertad, la limitación del tiempo máximo a 15min para la reunión, la capacidad para solucionar los problemas detectados y la difusión mensual de los resultados obtenidos con las mejoras implantadas a todo el personal.
En la actualidad, estas reuniones «Huddle» de seguridad se han implantado ya dentro de la rutina del trabajo multidisciplinar de la planta de hospitalización. Los resultados alcanzados han sido muy satisfactorios, por lo que estamos planteando exportar esta experiencia a otras áreas del hospital a través de la red de referentes de seguridad.
En conclusión, los Huddle permitieron conocer los eventos de seguridad más frecuentes en nuestro medio e instaurar mejoras, implantar los objetivos internacionales de seguridad, y mejorar la comunicación y la relación del equipo multidisciplinar.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Agradecemos a todos los miembros del equipo de pediatría interna hospitalaria, así como a todos los referentes de seguridad y a los integrantes del equipo de calidad de nuestro hospital.
Esta iniciativa ha sido seleccionada en la VII edición de la jornada de reconocimiento de la Consejería de Sanidad celebrada en Madrid en julio 2022 como una de las mejores prácticas en gestión de la calidad en 2021. Además, fue presentada como comunicación oral en el Congreso de Pediatría de la AEPed en modalidad online en 2021.