Describir la evolución de 2 indicadores (de proceso y de calidad) relacionados con la toma de hemocultivos (HC) en la Central de Emergencias de Adultos del Hospital Italiano de Buenos Aires y describir la variación de los mismos tras la implementación de una intervención educativa en mayo de 2016 para el personal de la salud acerca de la indicación apropiada de HC y la técnica adecuada para su extracción.
Materiales y métodosSe diseñó una cohorte retrospectiva que incluyó la totalidad de consultas a la Central de Emergencias de Adultos durante 2015-2016. Se consideró indicador de proceso la tasa de solicitud de HC, e indicadores de calidad, el porcentaje de HC contaminados y la tasa de verdaderos positivos. Ambos se midieron de manera mensual y prospectiva durante el período del estudio.
ResultadosLa tasa ajustada anual de solicitud de HC fue del 4,9% (IC 95% 4,8-5) en 2015 y del 2,9% (IC 95% 2,8-2,9) en 2016. La tasa de HC contaminados fue del 4,5% en 2015 y del 4,3% postintervención, mientras que los verdaderos positivos fueron un 8,3% en 2015 y un 12% postintervención.
ConclusionesEstos hallazgos demuestran la efectividad de la intervención y la importancia de realizarlas periódicamente.
The aim of this study was to describe 2 process indicators related to taking blood cultures (BC) in an Adult Emergency Department of a tertiary university hospital in Buenos Aires,and to describe the changes after a series of educational activities for health professionals was implemented during May 2016 as regards the appropriate indication of BC and the proper collection technique.
Materials and methodsA retrospective cohort study was designed to assess its effectiveness, which consecutively included all patients admitted during 2015-2016. The BC request rate was used as a process indicator, and the percentage of contaminated BCs and the true positives rate were used as quality indicators. Both were measured monthly and prospectively during the period of study.
ResultsThe annual adjusted rate of BC requests was 4.9% (95% CI 4.8-5) in 2015 and 2.9% (95% CI 2.8-2.9) in 2016. The rate of false positive (contaminated) BCs was 4.5% in 2015 and 4.3% after the educational intervention. The true positive BCs were 8.3% in 2015 and 12% post-intervention.
ConclusionsThese findings prove how important and effective the educational interventions are.
La sepsis se define como la respuesta inflamatoria sistémica frente a una infección1–3; sigue representando una de las principales causas de muerte en unidades de cuidados intensivos y tiene una alta mortalidad en todos los ámbitos. Un estudio retrospectivo informó un aumento de las tasas de sepsis y shock séptico de 13 a 78 casos por 100.000 entre 1998 y 20094.
El reconocimiento temprano de la sepsis y su tratamiento en fases previas al shock es fundamental para reducir la mortalidad. En los últimos años se han redefinido los conceptos de sepsis, shock y bacteriemia5. El hemocultivo (HC) es un método complementario bioquímico utilizado para pesquisar la presencia de bacterias patógenas en el torrente sanguíneo y colaborar en el diagnóstico etiológico. Sin embargo, la sensibilidad de este método varía de acuerdo con el tipo (convencional o automático), el medio de cultivo (anaerobio, aerobio, entre otros), el género bacteriano, la localización de la infección y la gravedad de la misma6.
Se deben obtener HC antes del inicio de la terapia antimicrobiana para cualquier paciente con sospecha de bacteriemia o fungemia, incluyendo pacientes hospitalizados y/o pacientes ambulatorios7. Independientemente del momento de la recolección del HC, la técnica, el volumen de sangre y el número de cultivos son los factores más importantes para la detección de bacteriemia.
La técnica adecuada evita la contaminación por la flora habitual, resultando un punto crítico durante el proceso de recolección. Las medidas de prevención incluyen la antisepsia eficaz del sitio de venopunción, evitar la recolección a través de vías intravenosas existentes8–11 y el uso de manopla o guante estéril12.
El volumen de sangre cultivada también influye en el rendimiento del HC13,14. En adultos, 20ml representa el volumen óptimo para cada HC (10ml introducidos en una botella aeróbica y 10ml introducidos en una botella anaeróbica).
El número óptimo de HC varía según la condición clínica, la sospecha de infección subyacente y la urgencia de la necesidad de tratamiento15. Cuando la probabilidad de bacteriemia continua es alta, suele ser adecuada la toma de 2 HC secuenciales (tomados de forma separada). Los HC adicionales rara vez son útiles, excepto si se ha producido un cambio significativo en la condición clínica del paciente o si se sospecha un nuevo foco de infección. Es necesario considerar que a medida que se obtienen más HC, aumenta la probabilidad de obtener falsos positivos.
Los laboratorios deberían tener algoritmos institucionales estandarizados para evaluar la importancia clínica de todos los HC positivos e identificar la presencia de contaminantes16. La diferenciación entre verdadera bacteriemia y contaminación no representa una tarea sencilla; implica concertar una nueva cita con el paciente para llevar a cabo una valoración clínica evolutiva y repetir las muestras, ampliar las técnicas diagnósticas e instaurar un tratamiento empírico, que puede resultar inadecuado e innecesario. Todo esto supone un incremento de la carga asistencial, un aumento de los costos, de la estadía hospitalaria y de la morbilidad17,18.
La contaminación puede ocurrir incluso cuando se usan técnicas precisas para la recolección y el procesamiento de las muestras, siendo deseables tasas menores del 3% según las guías Principles and Procedures for Blood Cultures (Clinical and Laboratory Standards Institute consensus protocol, versión M47-A de mayo de 2007). Tasas mayores deberían ser investigadas como control de calidad y corregidas con intervenciones educativas19. Si bien un estudio español no consiguió reducir la tasa de contaminación de los HC mediante un programa educacional dirigido al personal encargado de la extracción20, no contamos con estudios locales similares. Por otro lado, los contaminantes más frecuentes varían según el centro.
En la Central de Emergencias de Adultos (CEA) de nuestro centro es frecuente concertar una nueva cita con el paciente para la valoración evolutiva de su condición clínica y la eventual toma de nueva muestra de HC, debido a la sospecha de una muestra previa contaminada. Se desconocen los índices de contaminación locales, y al tratarse de un centro de tercer nivel de complejidad, con fácil acceso a los recursos, quizás exista sobreutilización.
Este estudio tiene como objetivo describir la evolución de 2 indicadores (de proceso y de calidad) de toma de HC en una CEA; y describir la variación de los mismos tras la implementación de una intervención educativa.
Material y métodosSe realizó un estudio de cohorte retrospectiva que incluyó la totalidad de las consultas en la CEA entre enero de 2015 y diciembre de 2016, en un hospital de alta complejidad. La CEA del Hospital Italiano de Buenos Aires atiende actualmente un promedio de 450 consultas diarias no programadas de pacientes adultos. La CEA está constituida por 4 áreas de atención diferenciadas según la gravedad potencial del motivo de consulta y los requerimientos necesarios para su resolución: Cuidados críticos (Área A), Cuidados intermedios (Área B), Consultorios de moderada complejidad (Área C) y Consultorios de baja complejidad o demanda espontánea (Área D). Al ingreso, según la condición del paciente tras el proceso de triaje, se asigna el área donde comenzará el proceso de atención.
Toda la información clínica y administrativa es recogida y almacenada en un único repositorio centralizado de datos informatizados accesible a través de la historia clínica electrónica. Para la recogida de datos de este estudio, se utilizaron bases de datos secundarias, a partir de registros hospitalarios. Se utilizaron las siguientes fuentes: historia clínica electrónica, registro de estudios complementarios realizados (desde datos administrativos de facturación) y datos de laboratorio para resultados definitivos (desde sección Bacteriología y circuito de calidad sobre hallazgos críticos). El protocolo fue aprobado por el Comité de Ética institucional. El proyecto se basó en la información, respetando la confidencialidad y el anonimato de los pacientes (no requirió consentimiento informado).
Como parte del circuito de calidad institucional, se definieron indicadores de gestión que se midieron de forma mensual y prospectiva durante todo el período del estudio.
1. Se definió como indicador de proceso la razón entre los pacientes hemocultivados, en relación con la totalidad de las consultas en la CEA en el mismo período.
2. Se definieron como indicadores de calidad el porcentaje de pacientes con HC contaminados y el porcentaje de pacientes con HC verdaderos positivos. Un especialista en Infectología revisó de forma manual los HC positivos, valorando su significado clínico para su correcta interpretación. El denominador se definió como la totalidad de los HC realizados en ese mismo período.
La intervención educativa fue realizada durante el mes de mayo de 2016 y estuvo a cargo de miembros del Comité de Control de Infecciones. Consistió en una serie de medidas implementadas con el objetivo de difundir información entre el personal médico sobre la indicación apropiada de HC en el contexto de la CEA y mejorar la calidad técnica de la toma de HC para el personal de enfermería y laboratorio (extraccionistas en nuestro centro). Por ende, este estudio se compone de 2 períodos: un primer período preintervención (entre enero de 2015 y abril de 2016) y un período postintervención, que incluye la temporalidad tras el programa formativo (desde junio de 2016).
Los resultados se expresan como tasas mensuales de HC brutas y estandarizadas por edad y sexo utilizando la población de la Ciudad de Buenos Aires según el censo de 20101, y como porcentajes de contaminación; ambos con sus respectivos intervalos de confianza del 95% (IC 95%). Se compararon los meses de ambos años con razón de tasas y sus IC 95%. Se realizó un análisis comparativo de las proporciones de HC contaminados entre ambos períodos, asumiendo ambas muestras como independientes.
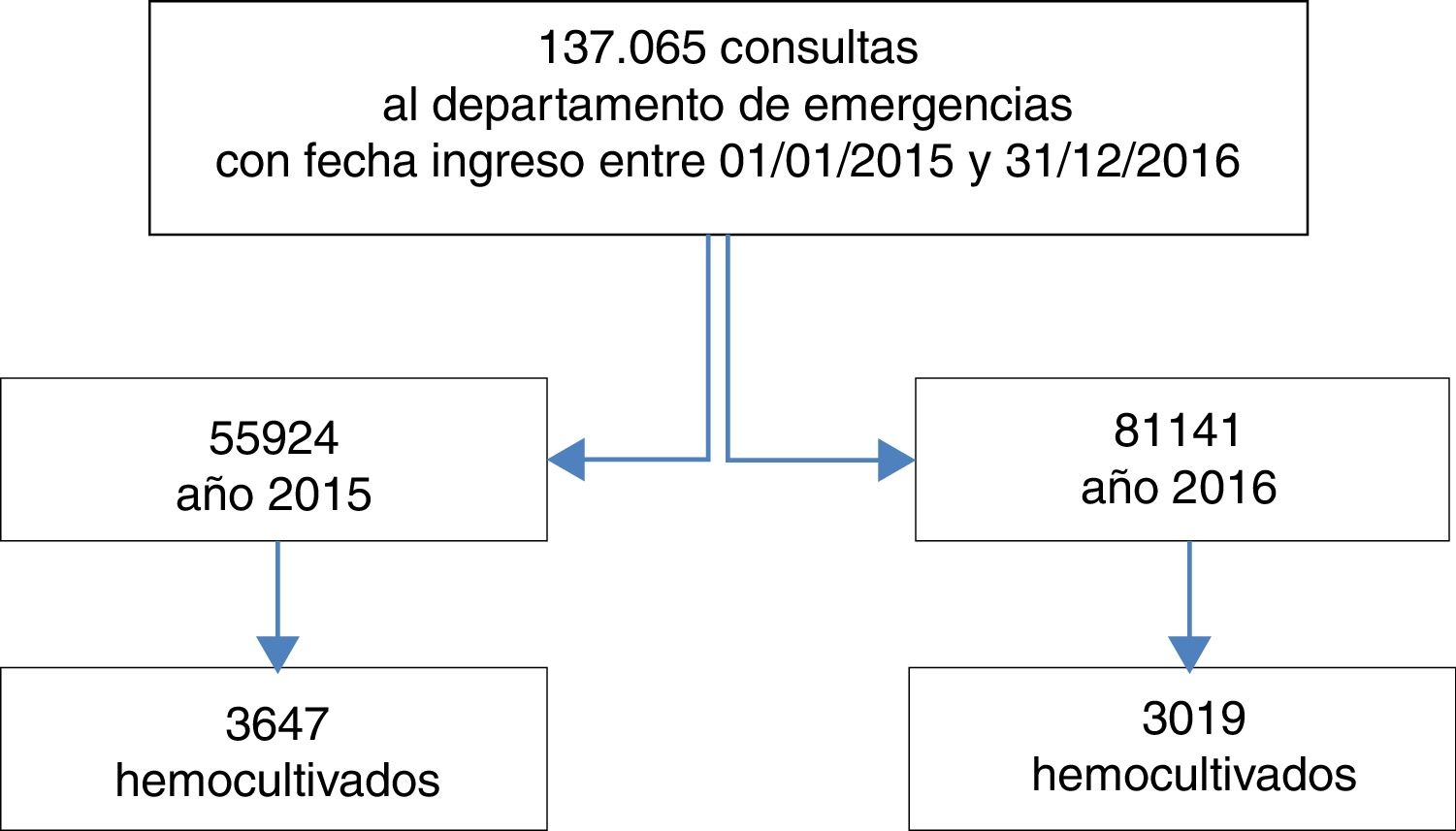
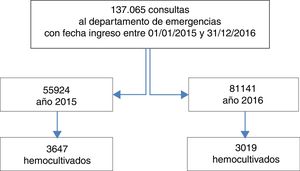
ResultadosDurante el período de estudio se incluyeron un total de 137.065 consultas a CEA y se extrajeron 6.666 HC (fig. 1).
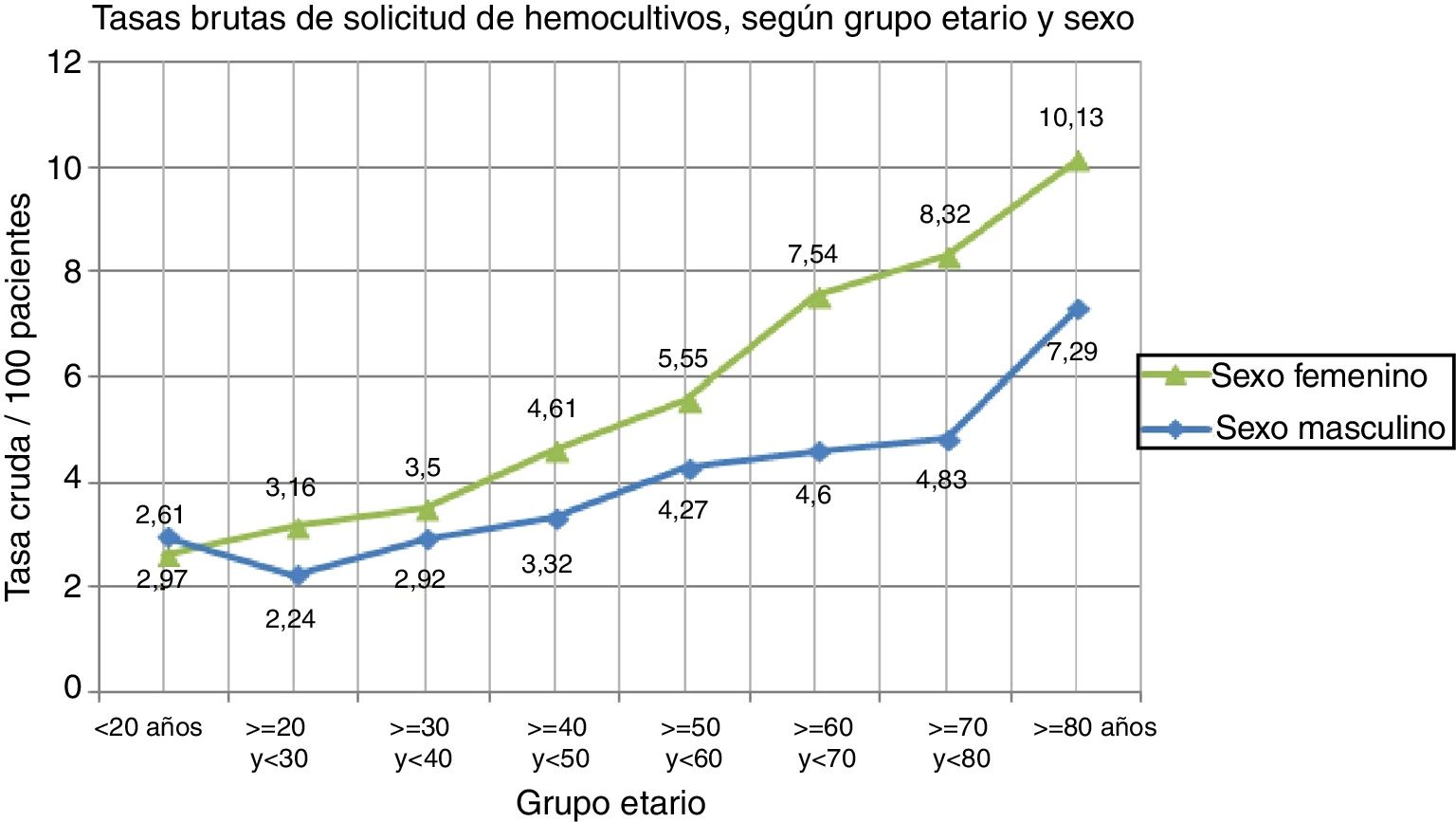
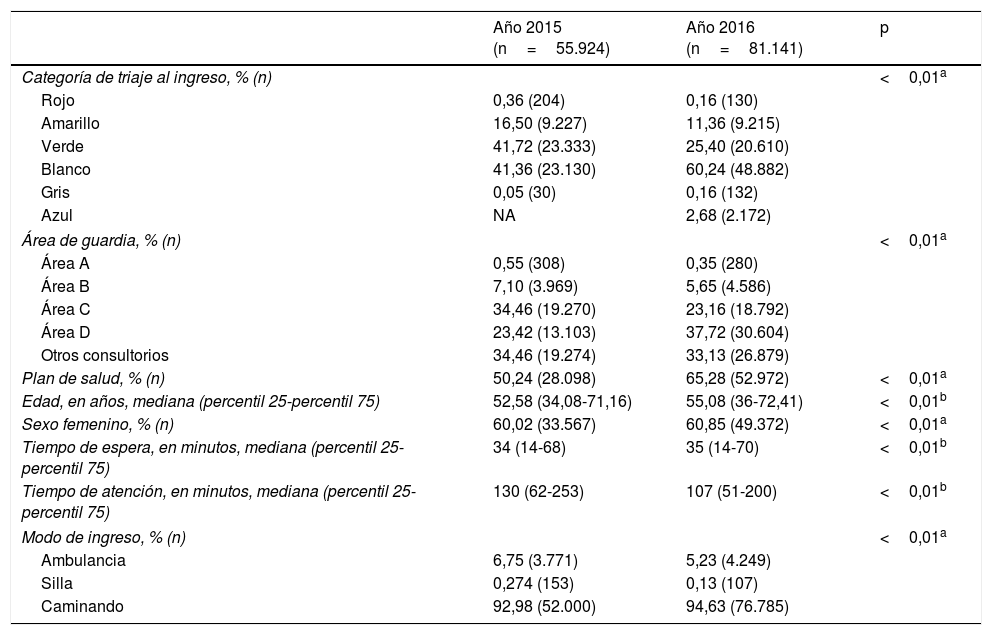
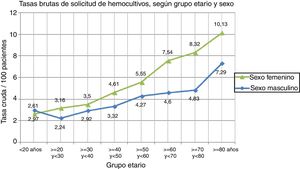
La tasa bruta global de HC fue del 4,9% (IC 95% 4,7-5). Las características basales de la población que consultó a guardia se muestran en la tabla 1. La tasas brutas globales del período estratificadas según sexo y grupo etario se muestran en la figura 2.
Características de la población incluida
| Año 2015 (n=55.924) | Año 2016 (n=81.141) | p | |
|---|---|---|---|
| Categoría de triaje al ingreso, % (n) | <0,01a | ||
| Rojo | 0,36 (204) | 0,16 (130) | |
| Amarillo | 16,50 (9.227) | 11,36 (9.215) | |
| Verde | 41,72 (23.333) | 25,40 (20.610) | |
| Blanco | 41,36 (23.130) | 60,24 (48.882) | |
| Gris | 0,05 (30) | 0,16 (132) | |
| Azul | NA | 2,68 (2.172) | |
| Área de guardia, % (n) | <0,01a | ||
| Área A | 0,55 (308) | 0,35 (280) | |
| Área B | 7,10 (3.969) | 5,65 (4.586) | |
| Área C | 34,46 (19.270) | 23,16 (18.792) | |
| Área D | 23,42 (13.103) | 37,72 (30.604) | |
| Otros consultorios | 34,46 (19.274) | 33,13 (26.879) | |
| Plan de salud, % (n) | 50,24 (28.098) | 65,28 (52.972) | <0,01a |
| Edad, en años, mediana (percentil 25-percentil 75) | 52,58 (34,08-71,16) | 55,08 (36-72,41) | <0,01b |
| Sexo femenino, % (n) | 60,02 (33.567) | 60,85 (49.372) | <0,01a |
| Tiempo de espera, en minutos, mediana (percentil 25-percentil 75) | 34 (14-68) | 35 (14-70) | <0,01b |
| Tiempo de atención, en minutos, mediana (percentil 25-percentil 75) | 130 (62-253) | 107 (51-200) | <0,01b |
| Modo de ingreso, % (n) | <0,01a | ||
| Ambulancia | 6,75 (3.771) | 5,23 (4.249) | |
| Silla | 0,274 (153) | 0,13 (107) | |
| Caminando | 92,98 (52.000) | 94,63 (76.785) | |
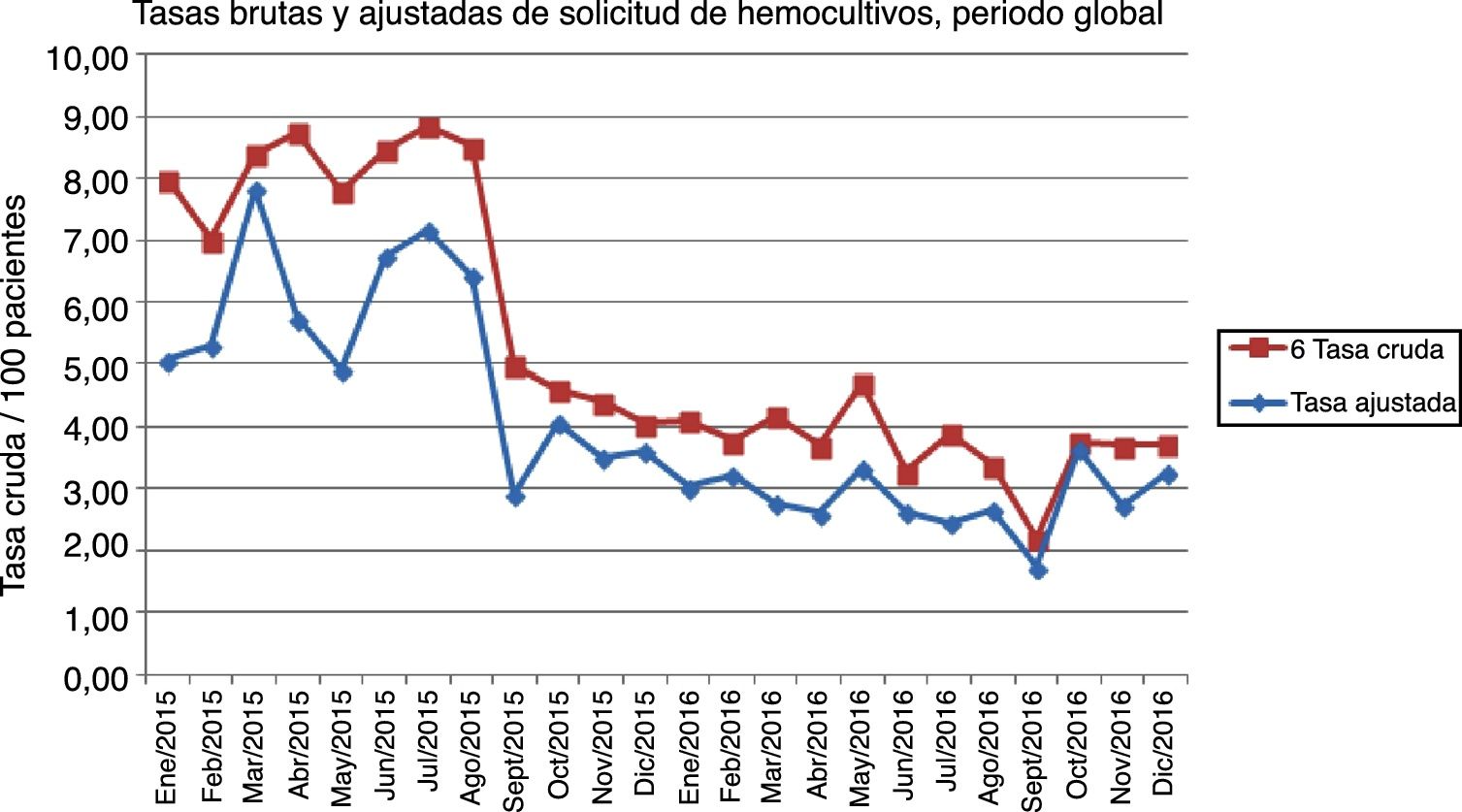
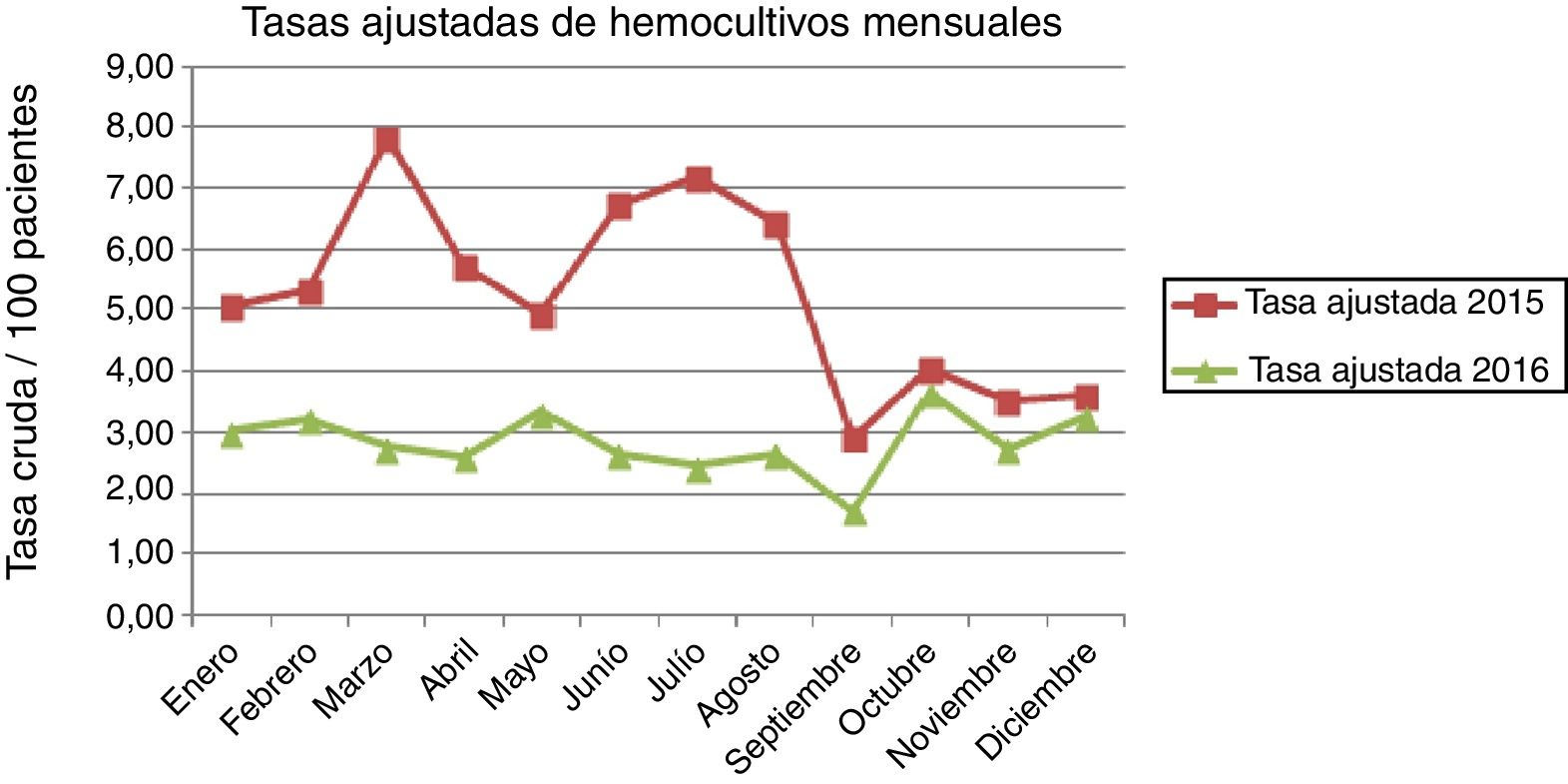
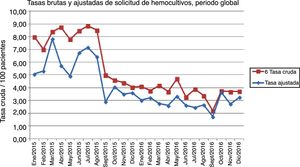
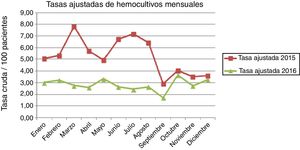
La tasa global ajustada de pacientes hemocultivados fue de 3,7 (IC 95% 3,6-3,7). La figura 3 muestra las tasas brutas y ajustadas en el período global del estudio. La tasa ajustada anual fue de 4,8 (IC 95% 4,8-4,9) en 2015 y de 2,9 (IC 95% 2,8-2,9) en 2016. La figura 4 muestra las tasas ajustadas mensuales, comparando el año 2015 con el año 2016.
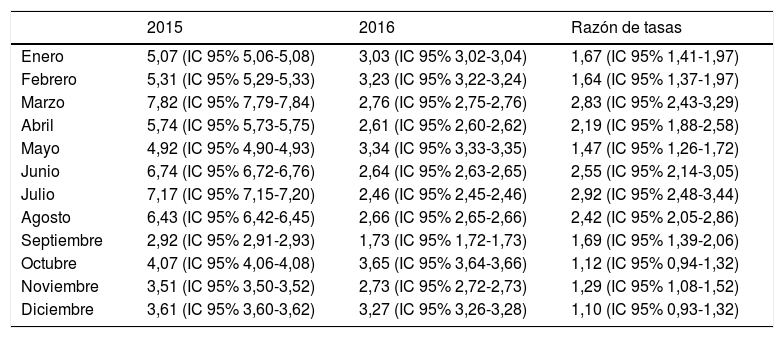
En la tabla 2 se muestran los porcentajes mensuales de HC para ambos años. Como puede observarse, la tasa mensual ajustada varió desde 5,1 (IC 95% 5-5,1) en enero/2015 hasta 3,3 (IC 95% 3,2-3,3) en diciembre/2016; con un máximo de 7,8 (IC 95% 7,8-7,9) en marzo/2015 y un mínimo en septiembre/2016 de 1,7 (IC 95% 1,7-1,8). La razón de tasas ajustadas entre 2015/2016 fue de 2,5 (IC 95% 2,1-3) en junio, 2,9 (IC 95% 2,5-3,4) en julio y 2,4 (IC 95% 2,1-2,9) en agosto.
Tasas mensuales ajustadas por edad y sexo
| 2015 | 2016 | Razón de tasas | |
|---|---|---|---|
| Enero | 5,07 (IC 95% 5,06-5,08) | 3,03 (IC 95% 3,02-3,04) | 1,67 (IC 95% 1,41-1,97) |
| Febrero | 5,31 (IC 95% 5,29-5,33) | 3,23 (IC 95% 3,22-3,24) | 1,64 (IC 95% 1,37-1,97) |
| Marzo | 7,82 (IC 95% 7,79-7,84) | 2,76 (IC 95% 2,75-2,76) | 2,83 (IC 95% 2,43-3,29) |
| Abril | 5,74 (IC 95% 5,73-5,75) | 2,61 (IC 95% 2,60-2,62) | 2,19 (IC 95% 1,88-2,58) |
| Mayo | 4,92 (IC 95% 4,90-4,93) | 3,34 (IC 95% 3,33-3,35) | 1,47 (IC 95% 1,26-1,72) |
| Junio | 6,74 (IC 95% 6,72-6,76) | 2,64 (IC 95% 2,63-2,65) | 2,55 (IC 95% 2,14-3,05) |
| Julio | 7,17 (IC 95% 7,15-7,20) | 2,46 (IC 95% 2,45-2,46) | 2,92 (IC 95% 2,48-3,44) |
| Agosto | 6,43 (IC 95% 6,42-6,45) | 2,66 (IC 95% 2,65-2,66) | 2,42 (IC 95% 2,05-2,86) |
| Septiembre | 2,92 (IC 95% 2,91-2,93) | 1,73 (IC 95% 1,72-1,73) | 1,69 (IC 95% 1,39-2,06) |
| Octubre | 4,07 (IC 95% 4,06-4,08) | 3,65 (IC 95% 3,64-3,66) | 1,12 (IC 95% 0,94-1,32) |
| Noviembre | 3,51 (IC 95% 3,50-3,52) | 2,73 (IC 95% 2,72-2,73) | 1,29 (IC 95% 1,08-1,52) |
| Diciembre | 3,61 (IC 95% 3,60-3,62) | 3,27 (IC 95% 3,26-3,28) | 1,10 (IC 95% 0,93-1,32) |
Fuente: Argentina censo 20101. Instituto Nacional de Estadística y Censos (http://www.indec.gov.ar/).
El porcentaje de HC positivos contaminados fue de 4,5% en preintervención y de 4,3% postintervención. La tipificación más frecuente de contaminantes fue: Staphylococcus coagulasa negativos, Corynebacterium, Staphylococcus epidermidis, Micrococcus y Achromobacter spp.
Asimismo, los verdaderos positivos fueron un 8,3% en 2015 y un 12% postintervención. La tipificación más frecuente de verdaderos positivos fue: Escherichia coli, Klebsiella pneumoniae, Staphylococcus aureus, Staphylococcus epidermidis, Streptococcus viridans, Streptococcus pneumoniae y Enterococcus faecalis, entre otros.
DiscusiónLos HC falsos positivos conducen a pruebas de laboratorio adicionales, uso innecesario de antibióticos y hospitalizaciones más prolongadas, que aumentan los costos de atención al paciente21. Explorar la interpretación e importancia clínica de los resultados bacteriológicos de HC contaminantes puede ser una tarea difícil de implementar, pero las acciones basadas en la identificación precisa de contaminantes son de gran utilidad tanto en gestión de salud para reducir las tasas de contaminación como en el impacto hacia la calidad de atención al paciente. Bates y Lee22 desarrollaron un modelo basado en 4 factores (tiempo hasta la positividad, HC positivos adicionales, categoría de organismo y clase de riesgo clínico) para ayudar a los médicos a determinar la importancia de un HC aislado en el momento del informe inicial del laboratorio.
En nuestro estudio, la intervención educativa logró una reducción de tasas de HC solicitados (en términos de indicación apropiada), tasa de HC contaminados y, consecuente, aumento de verdaderos positivos. Cabe destacar que la intervención educativa se utilizó además para mejorar el conocimiento de los criterios de infección y sepsis, así como la importancia de que la toma de cultivos y la instauración del tratamiento antibiótico empírico fueran realizadas en las primeras 3h de la admisión. De este modo, resultó útil como proceso de sensibilización hospitalaria para mejorar el nivel de conocimiento e importancia sobre la temática, las actitudes y las prácticas del personal institucional, tal como reportan otros estudios similares23,24.
Sin embargo, esta reducción no fue sostenida en el tiempo, dado que durante los meses de octubre y diciembre de 2016 arrojaron nuevamente una tasa mayor del 3% esperada25. Este fenómeno hallado podría explicarse por diferentes mecanismos, como los siguientes: factores inherentes a la institución, como la estacionalidad de los profesionales (nuestro centro es docente y actualmente se forman 546 residentes, 59 becarios de iniciación y 259 becarios de perfeccionamiento), o el hecho de que la intervención pudo no haber sido extensiva a ciertos turnos del personal de enfermería y bioquímicos extraccionistas (por ejemplo: noche o días festivos, o fines de semana). En este sentido, entendemos que podrían ser necesarias la implementación de otras estrategias adicionales para sostener este impacto logrado, tales como periodicidad en las intervenciones (por ejemplo: entrenamientos periódicos y regulares) o canales de comunicación internos para fomentar la difusión intrainstitucional y la participación interdisciplinaria, que apunten al trabajo en equipo hacia la calidad de atención del paciente.
Este estudio se alinea con otros estudios similares20,26. La incorporación de indicadores de calidad para la vigilancia activa de procesos críticos dentro del laboratorio constituye indudablemente una oportunidad para identificar áreas de mejora. Por ende, la creación de un indicador representa una herramienta de seguimiento que forma parte del proceso de calidad y permite medir la adherencia a las guías institucionales en la práctica asistencial27.
Sin embargo, desde el punto de vista gerencial, consideramos que las intervenciones educativas deberían ser utilizadas rutinariamente debido al bajo requerimiento de recursos, favoreciendo un programa de formación continua28–30 y siendo extensivos a diferentes actores del sistema de salud. Un área no evaluada a través de los indicadores aquí presentados es un análisis más profundo de las causas que conducen a las diferencias entre los períodos, quedando abierta para investigaciones futuras. Por ejemplo, hubiera sido interesante incluir un número de profesionales médicos atendiendo activamente y otros datos de gestión similares (por el número creciente abrupto de consultas ocurrido en septiembre 2015 a la CEA, que refleja un cambio institucional de atención no programada del paciente), aunque no fue factible la recolección de los mismos de forma retrospectiva.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los autores agradecen al Dr. Gabriel Waisman por el apoyo institucional.