La cirugía bariátrica es la opción terapéutica más efectiva y duradera para el tratamiento de la obesidad mórbida y sus comorbilidades. En la última década la gastrectomía vertical se ha establecido como el procedimiento quirúrgico más utilizado en cirugía bariátrica, con un crecimiento exponencial1. Aun así, el bypass gástrico es la técnica de elección, sobre todo en casos de reflujo gastroesofágico previo2, dónde la gastrectomía vertical no supone una contraindicación absoluta, pero se debe indicar con cautela.
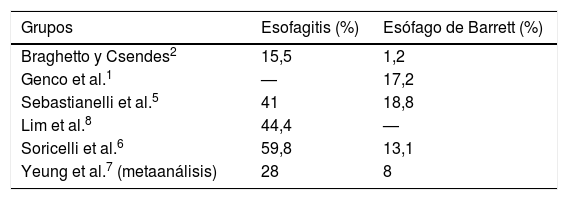
Respecto al conjunto de la población, las personas con obesidad mórbida presentan una mayor incidencia de reflujo gastroesofágico, esofagitis, esófago de Barrett y adenocarcinoma esofágico3. Pese a haber estudios que describen una disminución del reflujo gastroesofágico tras la gastrectomía vertical4, estudios recientes ponen de manifiesto el elevado riesgo de desarrollar reflujo, esofagitis y esófago de Barrett «de novo» a medio-largo plazo tras este procedimiento1,2,5–7, con el posterior riesgo de malignización que ello conlleva. En la tabla 1 se muestra el porcentaje de esofagitis y esófago de Barrett tras la gastrectomía vertical objetivado en varios estudios. Un reciente metaanálisis indica que tras la gastrectomía vertical el 23% de los pacientes presentan reflujo gastroesofágico «de novo», el 28% tienen esofagitis y el 8% desarrollan un esófago de Barrett7 (respecto al 1,6% de la población general5). Probablemente el aumento de la incidencia de reflujo se deba a un desequilibrio entre la presión intragástrica y la del esfínter esofágico inferior. También se ha observado una relación directamente proporcional entre el diámetro del estómago tubular y la incidencia de reflujo8.
Otro aspecto destacable es que los hallazgos endoscópicos no se correlacionan con la gravedad de los síntomas de reflujo gastroesofágico percibidos por el paciente6. De hecho, algunos autores sugieren realizar endoscopias de control para el despistaje de lesiones asociadas al reflujo de manera sistemática, independientemente de si existe sintomatología o no1,5,6,8.
Dado que es una cirugía ampliamente extendida en todo el mundo, en pacientes jóvenes, con muchos años por delante para poder desarrollar complicaciones, es un tema de especial interés. Se desconoce si la progresión a esófago de Barrett y adenocarcinoma sucede de manera idéntica en los pacientes intervenidos de gastrectomía vertical respecto al resto de la población8. Tampoco está clara la actitud óptima a seguir tras el diagnóstico de un esófago de Barrett en un paciente portador de una gastrectomía vertical: ¿seguimiento o conversión a bypass gástrico?
Pese a lo anteriormente expuesto, la literatura publicada sobre casos de adenocarcinomas esofágicos en pacientes intervenidos de gastrectomía vertical es muy escasa. Khoury et al. describen un caso en un paciente que ya presentaba esófago de Barrett antes de la realización de la gastrectomía vertical9; Wright et al. sí describen un caso en un paciente con una endoscopia preoperatoria normal, que desarrolla reflujo tras la cirugía y acude a los 5 años con adenocarcinoma esofágico10.
Presentamos el caso de una paciente de 60 años con antecedente de hipertensión arterial, diabetes, dislipemia, infarto agudo de miocardio en 2002 portadora de un stent, depresión y obesidad mórbida, con un índice de masa corporal de 39, sin clínica de reflujo gastroesofágico y con fibrogastroscopia previa normal. En mayo del 2011 se realiza una gastrectomía vertical.
Dadas las últimas publicaciones sobre esofagitis y esófago de Barrett tras gastrectomía vertical en pacientes asintomáticos, en nuestro centro elaboramos un estudio de los pacientes intervenidos de gastrectomía vertical (todos ellos con fibrogastroscopia previa) con más de 4 años de evolución, analizando los síntomas y los hallazgos endoscópicos.
En el contexto de este estudio, se realiza una fibrogastroscopia en enero del 2019 con evidencia de una lesión de 9mm en esófago distal, confirmándose esófago de Barrett con displasia epitelial de alto grado, con un estudio inmunohistoquímico que muestra positividad marcada con componente de displasia de alto grado para CK CAM5.2, un Ki-67 con alto índice proliferativo y p53 con positividad nuclear al componente de alto grado. En marzo del 2019 se realiza resección endoscópica de la mucosa, cuyo estudio anatomopatológico muestra esófago de Barrett con focos de displasia de alto grado con márgenes libres, sin componente infiltrativo. Se repite la fibrogastroscopia a los 2 meses objetivando áreas de esófago de Barrett próximas a la zona de resección, realizándose dos ciclos de ablación con radiofrecuencia. Dos meses más tarde se realiza un nuevo control endoscópico con toma de biopsias, sin hallazgos patológicos.
En octubre del 2019 se interviene a la paciente convirtiendo la gastrectomía vertical en un bypass gástrico por vía laparoscópica.
Como deriva del caso expuesto, a pesar de no ser un hallazgo frecuente, consideramos que es importante seguir a estos pacientes para poder detectar y tratar esófagos de Barrett y displasias a tiempo, antes de que degeneren a adenocarcinoma; especialmente teniendo en cuenta que el hecho de no presentar clínica no descarta la afectación.
Para concluir, sugerimos que se debería implementar la realización de endoscopias de rutina en el seguimiento de todos aquellos pacientes intervenidos de gastrectomía vertical. Se necesitan más estudios para poder determinar la magnitud del problema y para poder ajustar las indicaciones de las gastrectomías verticales para el tratamiento de la obesidad mórbida.