La nefroureterectomía con cuña vesical continúa siendo el tratamiento de oro en los pacientes con tumores localizados en el sistema colector, sin duda este tratamiento quirúrgico que tiene altas tasas de curación, se beneficia cuando su abordaje es laparoscópico, pues agrega al procedimiento los beneficio ya conocidos de la cirugía laparoscópica.
Presentamos el caso clínico de una paciente a la cual se realizó una nefroureterectomía con linfadenectomía retroperitoneal por laparoscopia con excelentes resultados quirúrgicos tanto intraoperatorios como postoperatorios.
Materiales y métodosSe presenta el caso clínico de una paciente de 70 años con carcinoma urotelial de pelvis renal, con extensión al hilio renal y conglomerado ganglionar llevada a nefroureterectomía, cuña vesical y linfadenectomía retroperitoneal por laparoscopia.
ResultadosSe realizó una nefroureterectomía, cuña vesical, linfadenectomía retroperitoneal en una paciente de edad avanzada, con adecuada evolución trans- y postoperatoria, en quien los resultados oncológicos fueron esperables y a quien se agregó mínima morbimortalidad con el procedimiento quirúrgico y la vía de abordaje elegida.
ConclusionesLa nefroureterectomía con cuña vesical y linfadenectomía retroperitoneal por laparoscopia es una cirugía segura que ofrece unos resultados oncológicos aceptables y agrega mínima morbilidad a los pacientes.
Nephroureterectomy with bladder cuff remains the gold standard treatment in patients with tumours in the collecting system. There are no doubts about its surgical oncological benefits, and the benefits are greater when performed by laparoscopy. A clinical case is presented of a patient who underwent a nephroureterectomy with bladder cuff and laparoscopic retroperitoneal lymphadenectomy, with excellent surgical and oncological results.
Materials and methodsWe present the case of a 70 years old woman with renal pelvis urotelial carcinoma, treated with nephroureterectomy with bladder cuff and laparoscopic retroperitoneal lynphadenectomy.
ResultsA laparoscopic nephroureterectomy with bladder cuff and retroperitoneal lymphadenectomy was performed on an elderly patient, with a good outcome during and after surgery. Oncological outcomes were expected and the morbidity related with surgical procedure was minimal.
ConclusionsLaparoscopic nephroureterectomy with bladder cuff and retroperitoneal lymphadenectomy is a safe procedure that provides acceptable oncological results and adds little morbidity to patients.
El carcinoma urotelial es un tumor poco frecuente en la población mundial, representa aproximadamente entre el 5-7% de todos los tumores renales y aproximadamente el 5% de todos los tumores uroteliales, la incidencia más alta se encuentra en los países balcánicos, donde este representa aproximadamente el 40% de todos los tumores. La sobrevida específica libre de enfermedad es variable, pues depende del estadio tumoral, siendo de 88,9% para carcinomas in situ, 62,5% para tumores localizados y 16,5% para tumores metastásicos.
El tratamiento de oro para pacientes con riñones contralaterales normales es la nefroureterectomía con escudo o cuña vesical, por el alto riesgo de recidiva a nivel ureteral, el cual está descrito entre un 30-75%, además es importante recordar que la cirugía es posible en la gran mayoría de estos pacientes, pues solo son irresecables menos de un 0,8% de las masas, y en este sentido la vía laparoscópica es una opción quirúrgica válida diferente a la cirugía abierta, pues oncológicamente permite tener los mismos beneficios y tiene el valor agregado de las ventajas bien conocidas de la cirugía laparoscópica. La primera nefroureterectomía laparoscópica fue realizada por Clayman en 1991 y desde entonces múltiples reportes han demostrado su seguridad y eficacia1,2.
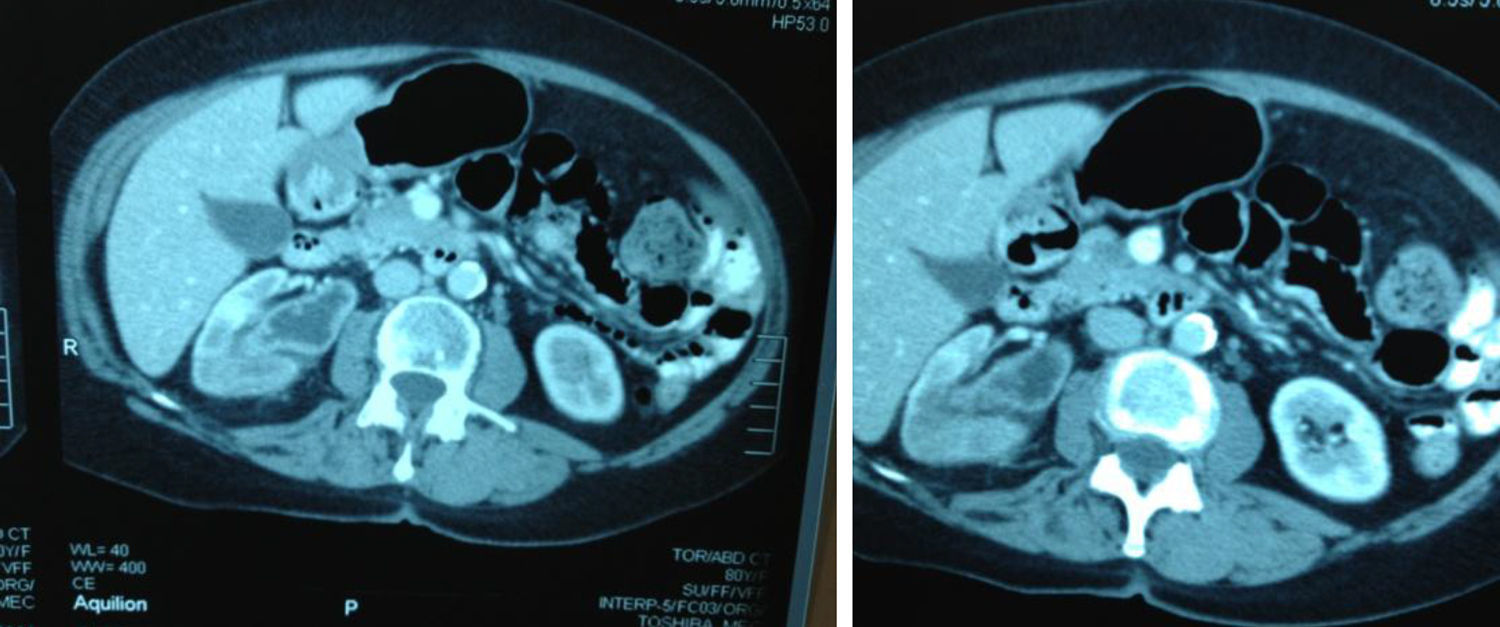
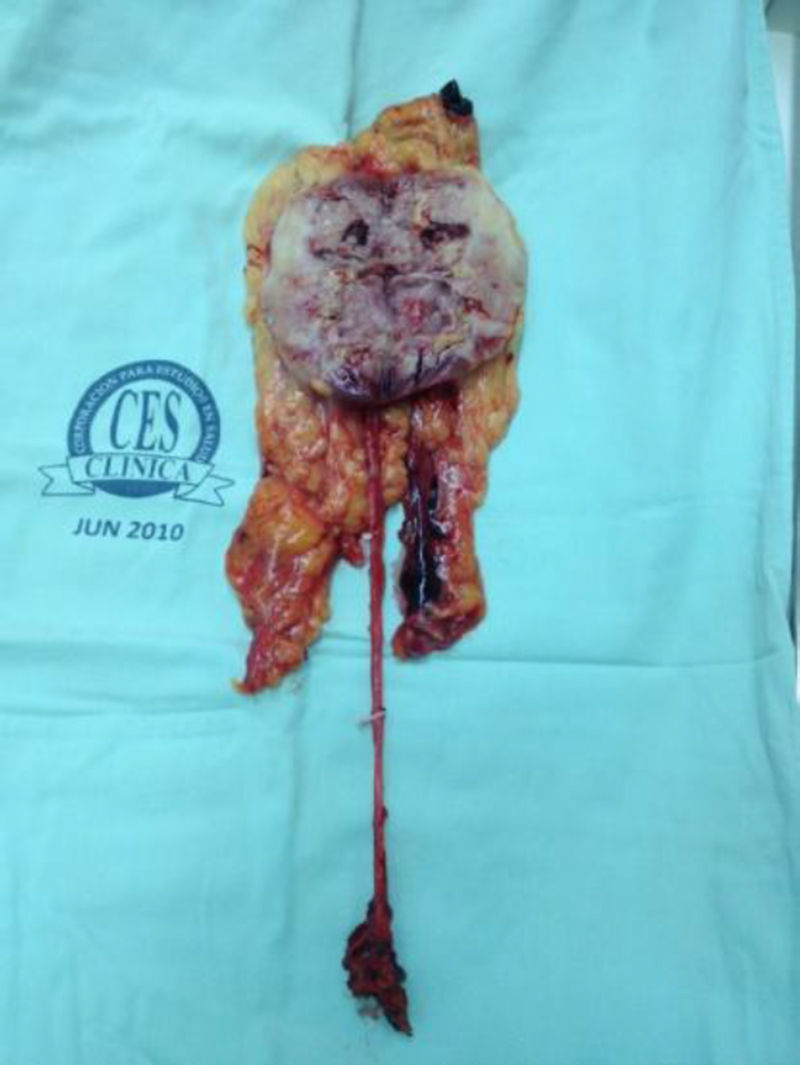
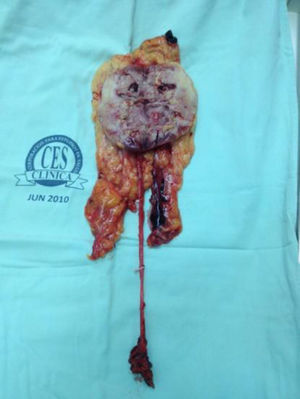
Reporte de casoSe presenta el caso clínico de una paciente, ECOG 0, sin antecedentes de importancia, con hematuria, en quien los estudios imagenológicos demostraron masa renal derecha compatible con tumor urotelial (fig. 1) y citologías urinarias compatibles con carcinoma urotelial de alto grado, con estudio cistoscópico sin evidencia de lesiones tumorales intravesicales. Se realizaron estudios de extensión (TAC de tórax simple y gamagrafía ósea) los cuales fueron negativos; por lo tanto la paciente es programada para nefroureterectomía radical laparoscópica con cuña vesical, durante la cirugía se evidenció gran conglomerado ganglionar parahiliar (que no había sido reportado en la tomografía preoperatoria, ni advertido por el grupo quirúrgico en la valoración de dichas imágenes) por lo tanto se realizó además linfadenectomía retroperitoneal laparoscópica. El escudo vesical se realizó por vía endoscópica, realizando un primer momento de forma transuretral, circuncidando el meato ureteral con el asa de Collins hasta evidenciar grasa perivesical, posteriormente durante la disección ureteral laparoscópica se logró disecar el uréter hasta su inserción en la vejiga, en donde se logró visualizar los cortes en la serosa vesical realizados previamente mediante el abordaje transuretral, en este punto se realizó una ligadura distal con hem o lock y desinserción ureteral. El procedimiento se realizó sin ninguna complicación, no tuvimos ninguna variación importante en la técnica quirúrgica laparoscópica bien conocida desde hace más de una decáda, pero es válido recordar que utilizamos 4 trocares en total tres de 10mm (umbilical para la cámara, subcostal con línea medio clavicular derecha y fosa iliaca derecha) y uno de 5mm (subxofoide) y durante la linfadenectomía se utilizaron hem o locks y clips metálicos para ligar los vasos linfáticos y evitar el linfocele. El tiempo quirúrgico total fue de 180 minutos, con sangrado aproximado de 300 cc, estancia hospitalaria de 3 días y adecuado manejo del dolor en el postoperatorio con analgésicos convencionales como tramadol, hioscina y dipirona. La paciente presentó una adecuada evolución clínica postoperatoria. La patología reportó carcinoma urotelial papilar infiltrante de alto grado con diferenciación escamosa con compromiso del tejido adiposo perirrenal, con compromiso de vasos linfáticos y pelvis renal; uréter, vasos del hilio y glándula suprarrenal sin compromiso tumoral, escudo vesical sin compromiso tumoral, 17 ganglios retroperitoneales comprometidos por tumor (fig. 2) (espécimen quirúrgico).
DiscusiónEl carcinoma urotelial es una enfermedad agresiva que amerita de forma prioritaria un manejo quirúrgico para poder brindar a los pacientes tasas libres de enfermedad adecuadas, por lo tanto el tratamiento estándar para tumores de alto grado, alta estadificación y/o grandes volúmenes tumorales es la nefroureterectomía con escudo vesical3, la cual tradicionalmente se ha realizado de forma abierta, sin embargo dicho abordaje genera gran morbilidad a los pacientes porque implica la realización de 2 incisiones, una para la nefrectomía como tal y otra en hemiabdomen inferior para poder realizar el escudo vesical de forma adecuada, lo cual representa para los pacientes un mayor dolor, mayor periodo de convalecencia, alta probabilidad de herniación y mayor estancia hospitalaria4, por lo tanto la cirugía laparoscópica desde su primer reporte en 1991ha brindado enormes ventajas a los pacientes sin afectar sus desenlaces oncológicos y con mínimas complicaciones intra- y postoperatorias de acuerdo a los reportes de las grandes series5–7.
Schatteman et al., en una serie de 100 pacientes todos llevados a nefroureterectomía laparoscópica muestran cómo en la mayoría de los pacientes (93%) la cirugía pudo realizarse por esta vía en su totalidad, y la conversión obedeció a factores anestésicos y en una minoría a sangrados de difícil control, todos los pacientes tuvieron márgenes negativos, y recurrieron 8 pacientes a nivel local y 5 tanto local como sistémica, ellos encontraron que el principal factor determinante de las recurrencias era el estadio tumoral y obtuvieron un promedio de sobrevida libre de enfermedad del 88%, con tasas de recurrencia de 11% para el manejo endoscópico del escudo vesical y de 16% para el manejo abierto del mismo4.
La nefroureterectomía abierta ha demostrado tener una tasa libre de enfermedad a 5 y 10 años de 67 y 65% respectivamente, con tasas de recurrencia del 42 al 54% y sobrevidas determinadas por el estadio tumoral así: 100% para Ta y Cis, 92% para T1, 73% para T2 y 41% para T3, siendo la edad y el estadio tumoral los principales predictores de supervivencia en los análisis multivariados8. Berger et al. en una serie de 100 pacientes obtuvieron una tasa de recurrencia del 52%, y no encontraron asociación significativa entre el grado tumoral y el desenlace oncológico, tuvieron una sobrevida específica por cáncer de 91, 78 y 73% a los 2, 5 y 7 años respectivamente9.
Al comparar la nefroureterectomía laparoscópica con la cirugía abierta, Rassweiler en una serie de 377 pacientes intervenidos laparoscópicamente y 969 por vía abierta, muestra que la tasa libre de enfermedad a 2 años fue muy similar en ambos grupos: 75,2 vs. 76,2%, la recurrencia local fue menor en los pacientes operados vía laparoscópica: 4,4 vs. 6,3%, las metástasis a distancia aparecieron con tasas similares en ambos grupos: 15,5 vs. 15,2%10. La recurrencia a nivel de los puertos no es común, pero cuando ocurre esta se manifiesta hasta en un 88% en el primer año y hasta en un 96% en el segundo año11.
Simone et al. compararon 80 pacientes, seguidos de forma prospectiva, a 40 de ellos se les realizó nefroureterectomía abierta y a los otros 40 nefroureterectomía laparoscópica, no encontraron ninguna diferencia en el tiempo quirúrgico, hubo mayor pérdida de sangre en el grupo de cirugía abierta: 430ml vs. 104ml y los pacientes fueron dados de alta más rápido cuando se operaban por vía laparoscópica: 2,3 días vs. 3,6 días, por otro lado, no encontraron diferencias estadísticamente significativas en la sobrevida específica libre de cáncer, sin embargo ellos recomiendan que los pacientes con tumores de mayor grado preferiblemente deben ser abordados por vía abierta12, pero en términos generales no hay diferencia con respecto a las metástasis o a la mortalidad específica por cáncer en seguimientos a 7 años entre los pacientes a quienes se les realiza nefroureterectomía laparoscópica vs. abierta13.
El estándar en la realización del escudo vesical es la vía abierta, sin embargo existen múltiples técnicas que permiten tener resultados oncológicos similares, con las mismas tasas de recurrencia, lo importante con cualquiera que se utilice es tratar de evitar al máximo las formación de fístulas y lograr una resección completa del segmento ureteral distal12. Las diversas formas de manejo del segmento ureteral distal son: abierta, resección transuretral, intosucepción, ligadura y desprendimiento transvesical y laparoscópica.
Kurzer et al., describieron los resultados oncológicos en 49 pacientes llevados a nefroureterectomía laparoscópica y a quienes el escudo vesical se realizó por vía transuretral; a todos los pacientes se les dejó sonda vesical, se les realizó cistografía a la semana, tomografía de abdomen a los 3 meses y ecografía renal y de vías urinarias al año; el tiempo total de seguimiento oncológico fue de 10 meses, y se comprobó recurrencia tumoral a nivel vesical en 14 pacientes (34%), de los cuales 9 requirieron inmunoterapia, radioterapia o cirugía y 5 fueron tratados con fulguración cistoscópica con anestesia local, ninguno tuvo recurrencia en los sitios de la resección14; lo cual nos habla de la tasa favorable de recurrencias brindada por esta forma de realizar el escudo vesical, que indudablemente está determinada por el clampeo temprano que se hace del uréter durante la nefroureterectomía y que evita el derrame hacia la vejiga de células tumorales.
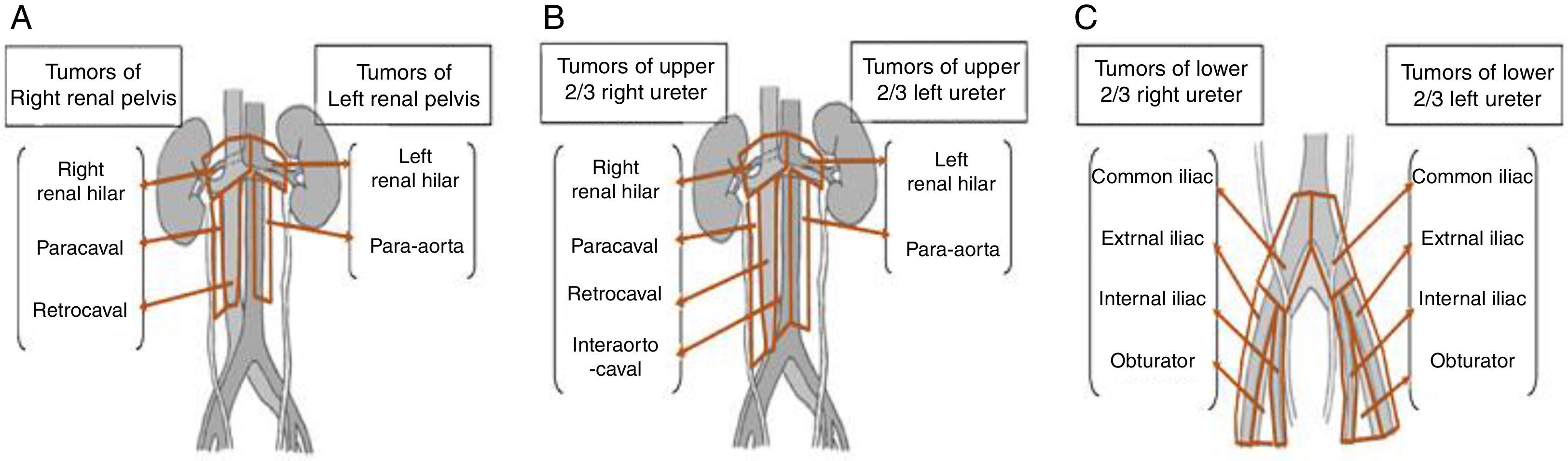
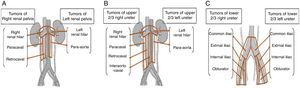
La nefroureterectomía radical incluye la resección de los ganglios del hilio renal ipsilateral, los paraaórticos y los paracavos según la localización del tumor (fig. 3), tal cual como se hizo en la paciente del caso presentado; es un procedimiento que agrega mínima morbilidad a la cirugía y que no prolonga el tiempo quirúrgico de forma considerable, esta solo se convierte dispendiosa en pacientes con arteroesclerosis aórtica o en pacientes con ganglios fijos, en estos casos la linfadenectomía podría hacerse limitada o ser omitida. Sin embargo, las indicaciones de la linfadenectomía regional en cáncer urotelial aún no están completamente definidas, algunos autores reportan que su utilidad estaría dada básicamente por fines de estadificación, porque las tasas de micrometástasis pueden ser de hasta de un 14,3%4, otros autores mencionan que la linfadenectomía es clave para mejorar los desenlaces oncológicos de los pacientes, y que tiene fines terapéuticos de acuerdo a la localización del tumor y a la extensión de la misma, otros mencionan que el número de ganglios resecados está en relación directa con la sobrevida específica libre de cáncer, y otros más dicen que solo debe ser realizada cuando hay evidencia imagenológica prequirúrgica o intraoperatoria de los ganglios, pues la realización sin evidencia de los mismos es cuestionada12.
La determinación del compromiso ganglionar es importante porque permite seleccionar los pacientes candidatos a seguimiento estricto y los pacientes candidatos a quimioterapia adyuvante, pues las tasas de sobrevida libre de cáncer a 5 años están determinadas por los ganglios positivos, diversas series muestran que esta varía entre 12-39% cuando los ganglios son positivos y entre 56 y 100% cuando los ganglios son negativos15. La linfadenectomía además tiene un papel terapéutico importante, pues Roscigno et al. demostraron cómo el número de ganglios resecados es un predictor independiente de la sobrevida libre de enfermedad, de la sobrevida específica por cáncer y de la probabilidad específica de metástasis y es un predictor independiente en pacientes con enfermedad avanzada16, este mismo autor en el año 2009 demostró que la sobrevida a 5 años era mayor para pacientes que habían tenido una resección de más de 8 ganglios en la linfadenectomía comparativamente con los que se le habían resecado menos de 8 ganglios, 84 vs. 73%17.
La posibilidad de recurrencia no se elimina completamente con la linfadenectomía, Kondo et al. presentaron un trabajo donde se demostró que los pacientes tratados con linfadenectomía completa tuvieron un 7% de probabilidad de recurrencia en el retroperitoneo, mientras que los pacientes con linfadenectomía incompleta tuvieron un riesgo de 14 y 9% los pacientes a quienes no se les realizó linfadenectomía y concluyen que más importante que el número de ganglios es la calidad de la extensión de la misma18.
Finalmente, es importante reconocer algunos factores pronósticos que impactan en la sobrevida y en la mortalidad del carcinoma urotelial, la cual es directamente proporcional al impacto negativo de cada uno de estos, estos son: el estadio y grado tumoral, la edad, el género, la raza, localización del tumor, tabaquismo, invasión linfovascular, márgenes quirúrgicas, la necrosis tumoral, la arquitectura tumoral, la presencia concomitante de carcinoma in situ. Y en cuanto al abordaje laparoscópico deben tenerse algunas precauciones importantes pues está demostrado que el neumoperitoneo puede propiciar la diseminación tumoral, por lo tanto debe evitarse el ingreso no controlado al tracto urinario y el contacto directo de los instrumentos con el tumor, además, no se recomienda la morcelación, sino la extracción completa del espécimen en bloque, por lo tanto este procedimiento debe ser realizado por personal lo suficientemente capacitado para lograr el cumplimiento de las recomendaciones previamente mencionadas.
ConclusionesLa nefroureterectomía con escudo vesical es el tratamiento de elección en los pacientes con carcinoma urotelial, la cual puede realizarse vía abierta o laparoscópica sin afectar ninguna de las dos los desenlaces oncológicos de los pacientes, sin embargo la vía laparoscópica agrega menos morbilidad.
El escudo vesical puede realizarse de múltiples formas, lo importante es realizarlo de forma adecuada para garantizar una mínima probabilidad de recurrencia a nivel vesical.
A pesar de que no hay unas indicaciones claramente establecidas para realizar linfadenectomía retroperitoneal en los pacientes con carcinoma urotelial, es claro que esta tiene un papel importante en el desenlace oncológico de los mismos, pues influye en las tasas de sobrevida específica por cáncer, en las tasas de sobrevida libre de enfermedad y en la probabilidad de metástasis, y por esto es importante el número de ganglios resecados y la calidad de la linfadenectomía.
Nivel de evidenciaNivel de evidencia III.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.