Los recientes avances en la ureteroscopia flexible, como el desarrollo de diversos accesorios y la aparición del láser holmio como mecanismo de fragmentación, hacen de la nefrolitotomía retrógrada flexible láser (NRFL) una alternativa atractiva para el manejo de grandes masas litiásicas. El análisis de la evidencia disponible hasta el momento resulta fundamental para establecer sus beneficios y limitaciones frente a terapias establecidas como la nefrolitotomía percutánea.
Materiales y métodosSe realizó una búsqueda sistemática en bases de datos MEDLINE y SCIENCEDIRECT. La búsqueda fue limitada por idioma para artículos publicados en inglés y español, y limitada en tiempo para artículos publicados en los últimos 10 años. Se incluyen 30 artículos de interés para el tema y el reporte de caso de gran masa litiásica manejada con NRFL.
DiscusiónLa nefrolitotomía percutánea es considerada el patrón de oro para el manejo de cálculos renales mayores de 2cm con tasas libres de cálculo del 76-95% con 1,9 procedimientos, sin embargo, las tasas de complicación se han descrito entre el 8-45%, y la disminución de la TFG en el periodo postoperatorio se ha registrado entre 9-34%. Por otro lado la NRFL ofrece tasas libres de cálculo del 86-95% con 1,6 procedimientos, y tasas de complicación que oscilan entre el 10-20%.
ConclusionesLa NRFL se convierte en una alternativa eficaz para el manejo de grandes masas litiásicas con tasas libres de cálculo similares a las obtenidas con nefrolitotomía percutánea aunque con menor índice de complicaciones; su utilidad es más evidente en casos especiales tales como cálculos grandes asociados a comorbilidad importante, obesidad, falla renal, malformaciones óseas, espinales o riñón único.
Recent advances in flexible ureteroscopy, as well as the development of various accessories and the implementation of Holmium laser as a fragmentation mechanism, consisting of flexible retrograde laser nephrolithotomy (FRLN), is an attractive alternative for the management of large lithiasic masses. The analysis of the evidence available to date is essential to establish the benefits and limitations compared to other therapies, such as percutaneous nephrolithotomy.
Materials and methodsA systematic search was performed in MEDLINE and SCIENCEDIRECT data bases. The search was limited by language to articles published in English and Spanish, and limited in time to articles published in the last 10 years. A total of 30 articles of interest to the topic and a case report on a large lithiasic mass handled with FRLN are included.
DiscussionPercutaneous nephrolithotomy is considered the gold standard for the management of renal stones larger than 2cm, with stone free rates of 76-95% with 1.9 procedures. However, complication rates have been reported between 8-45%, and decreased GFR between 9-34% was recorded in the post-operative period. On the other hand FRLN provides an stone free rates of 86-95% in about 1.6 procedures, and complication rates ranging from 10-20%.
ConclusionsThe FRLN has become an effective alternative for the management of large lithiasic masses, with stone free rates similar to those obtained with percutaneous nephrolithotomy, but with fewer complications. Its usefulness is most evident in special cases, such as large stones associated with significant comorbidity, obesity, failure renal, spinal malformations, or a single kidney.
Con los últimos avances en nefrolitotomía retrógrada flexible láser (NRFL), su uso se ha incrementado de forma progresiva. Los diferentes beneficios de la técnica, así como la disminución en los diámetros de los equipos, su flexibilidad y el desarrollo de accesorios tales como camisas ureterales, canastillas de nitinol, bombas de agua, y las fibras de láser holmio para la fragmentación litiásica, han hecho de este procedimiento una alternativa para el manejo de cálculos mayores de 2cm. Sin desconocer el papel de la nefrolitotomía percutánea (NLP) en este tipo de pacientes, resulta importante destacar los beneficios y las limitaciones de la NRFL para el manejo de masas litiásicas de gran volumen.
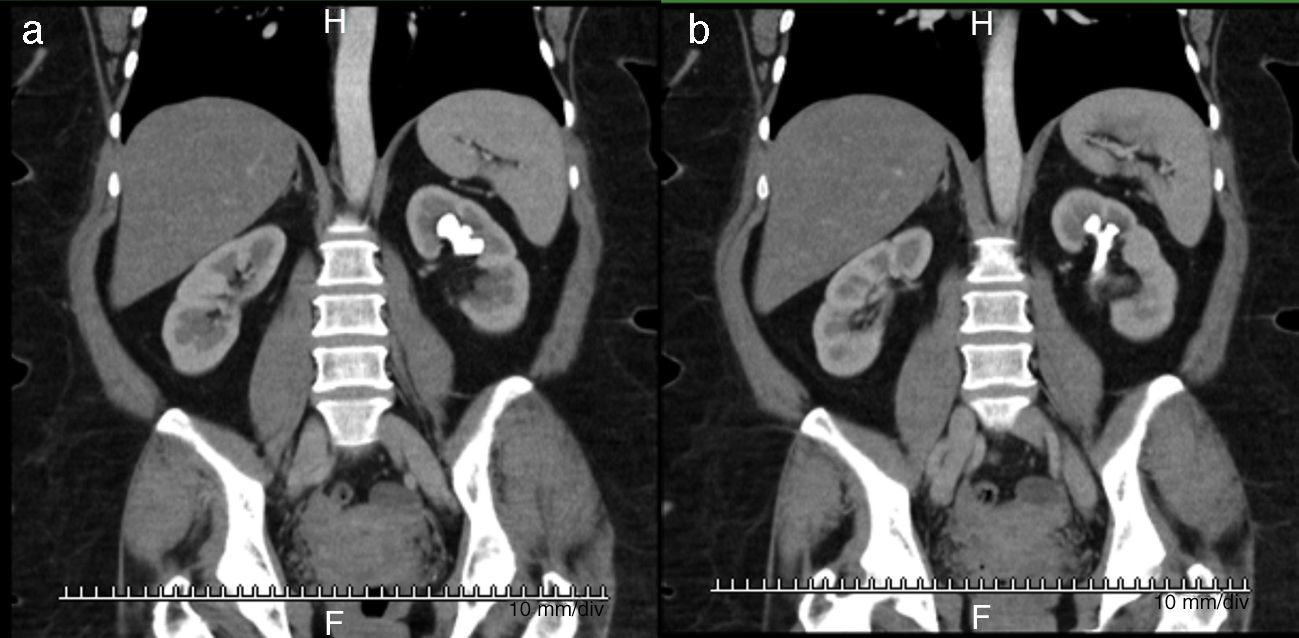
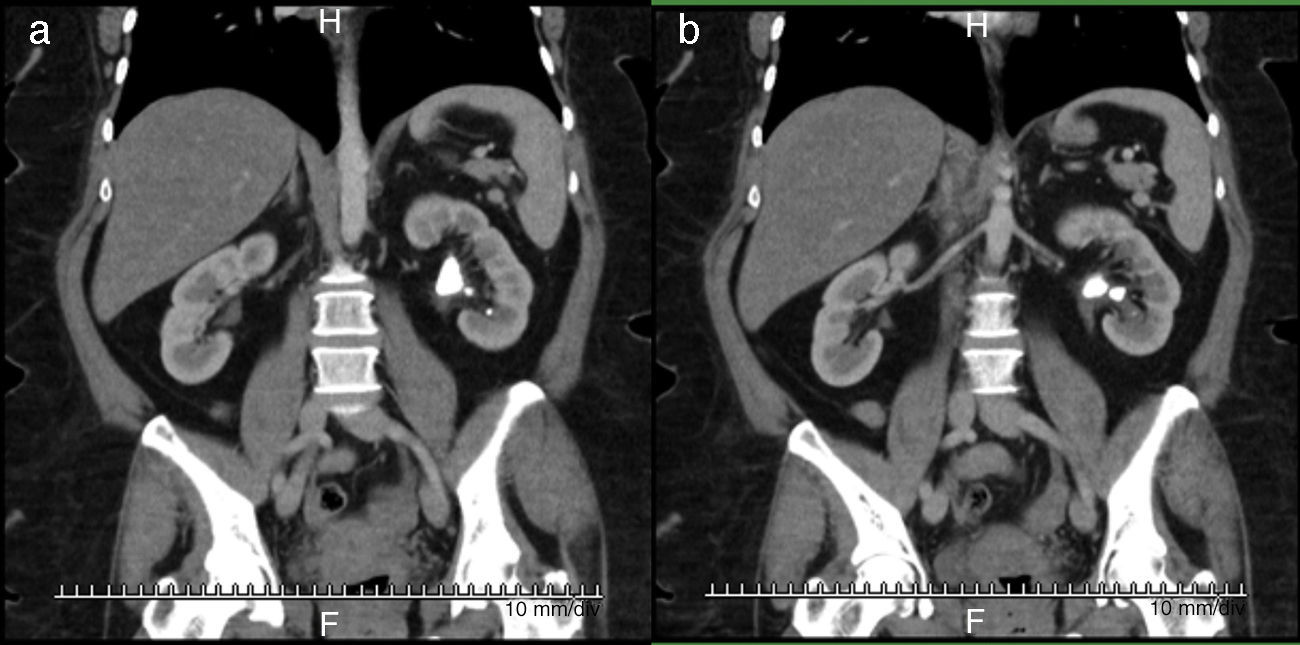
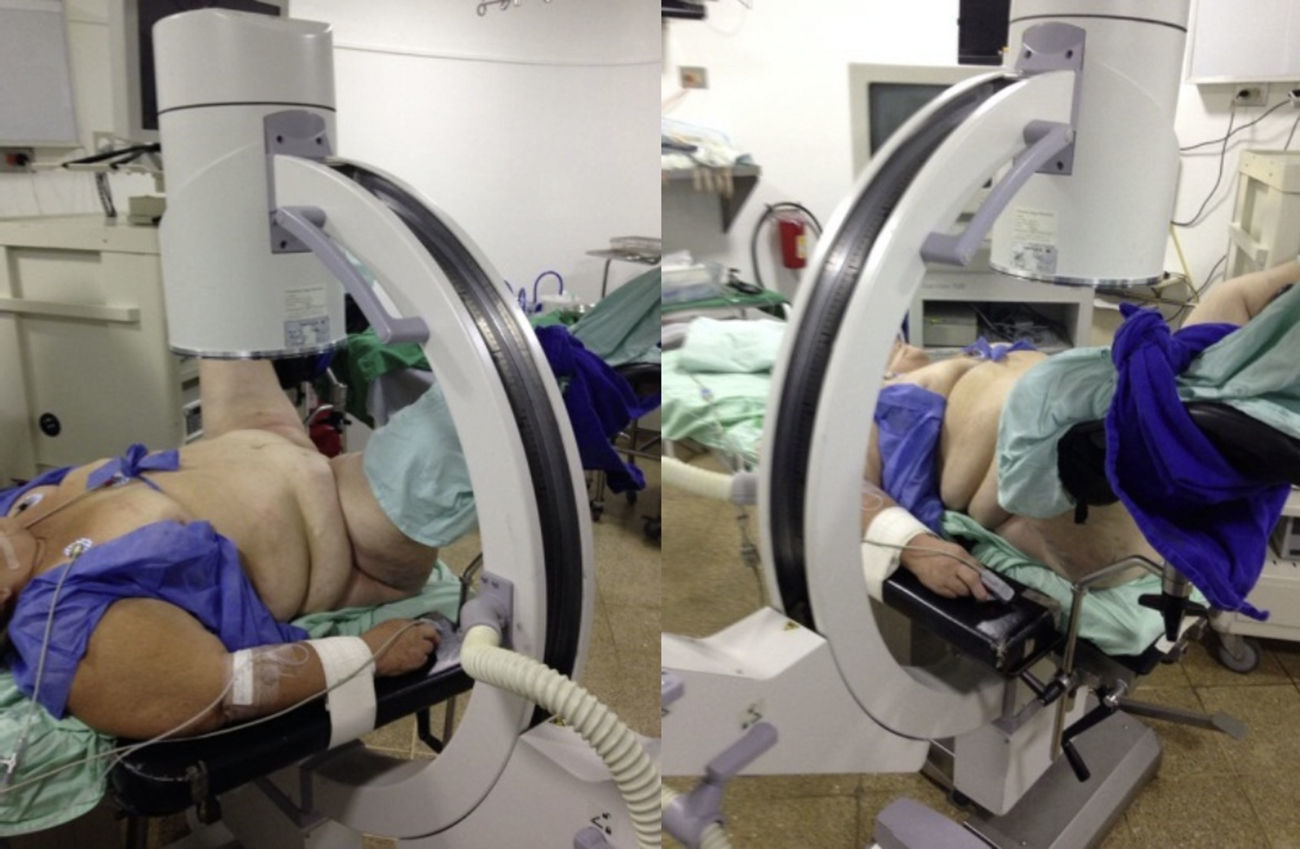
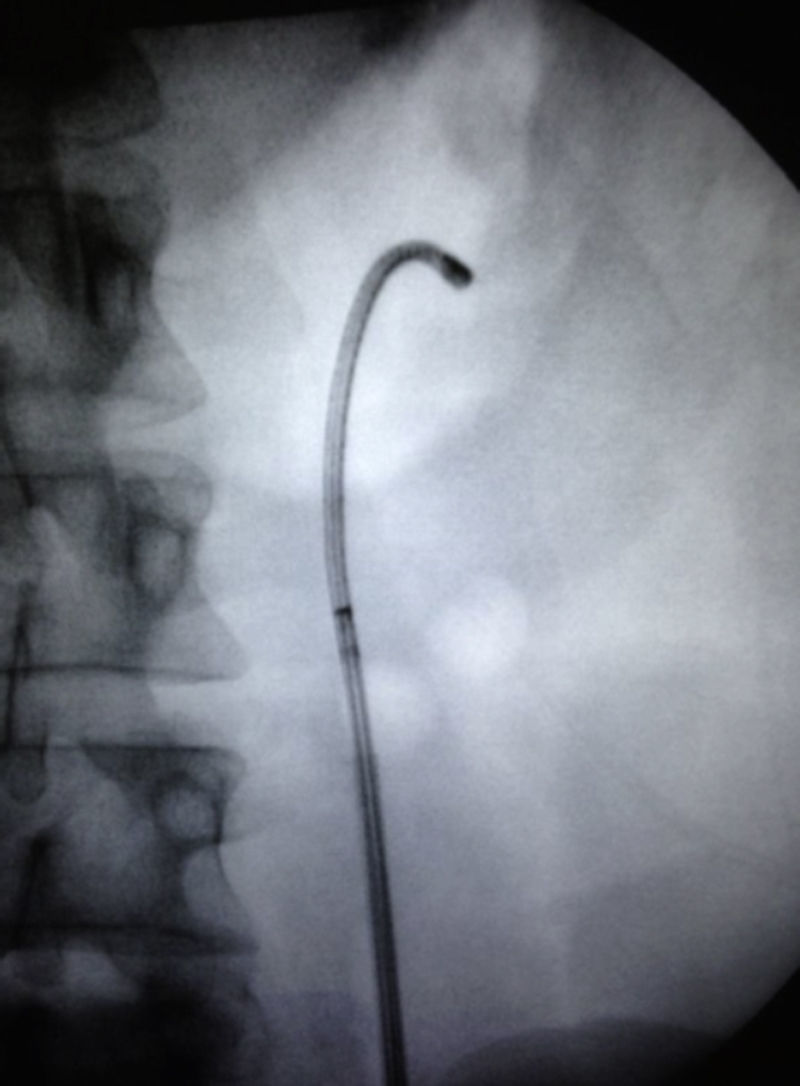
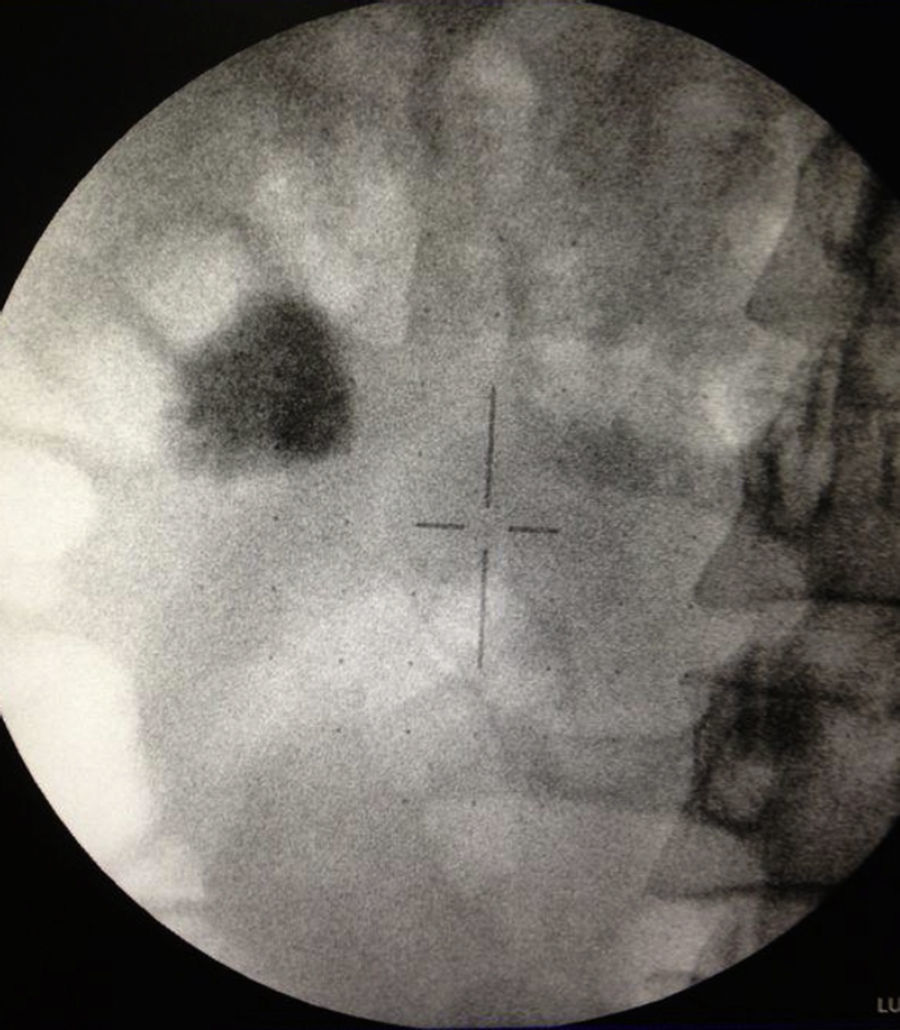
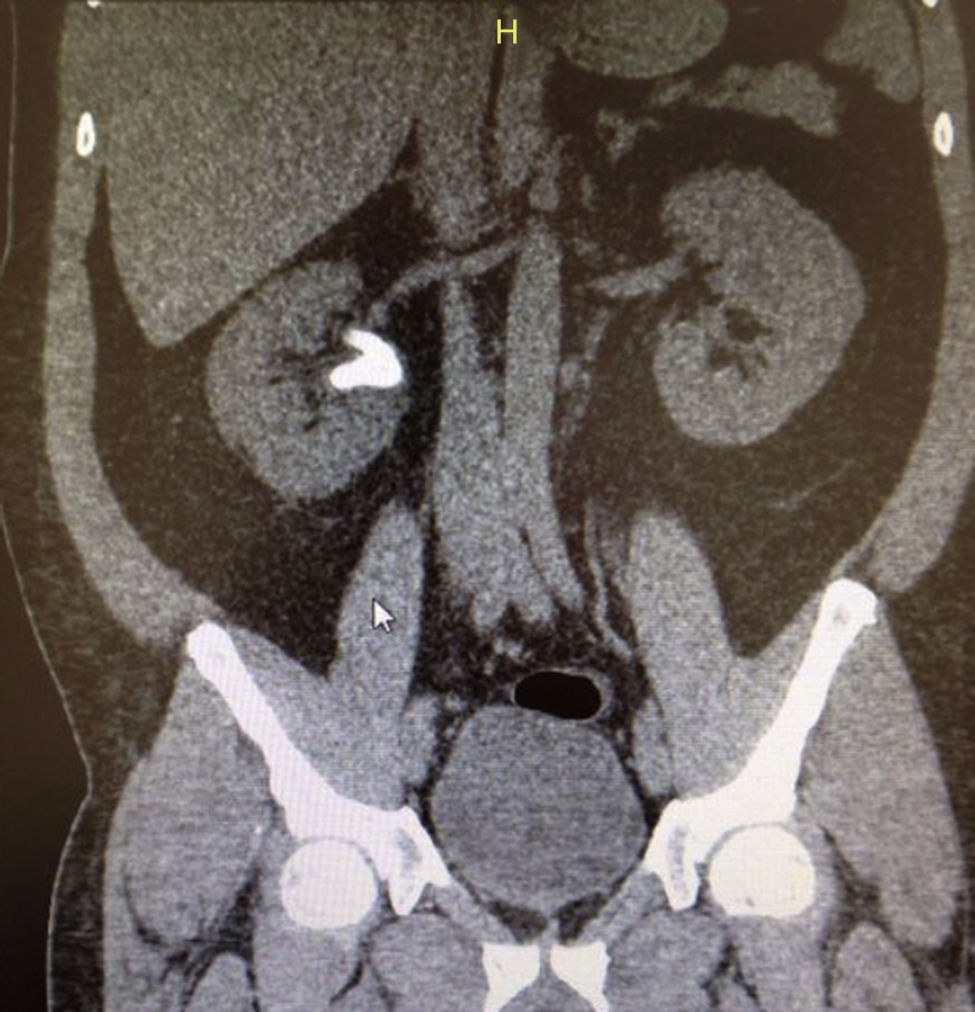
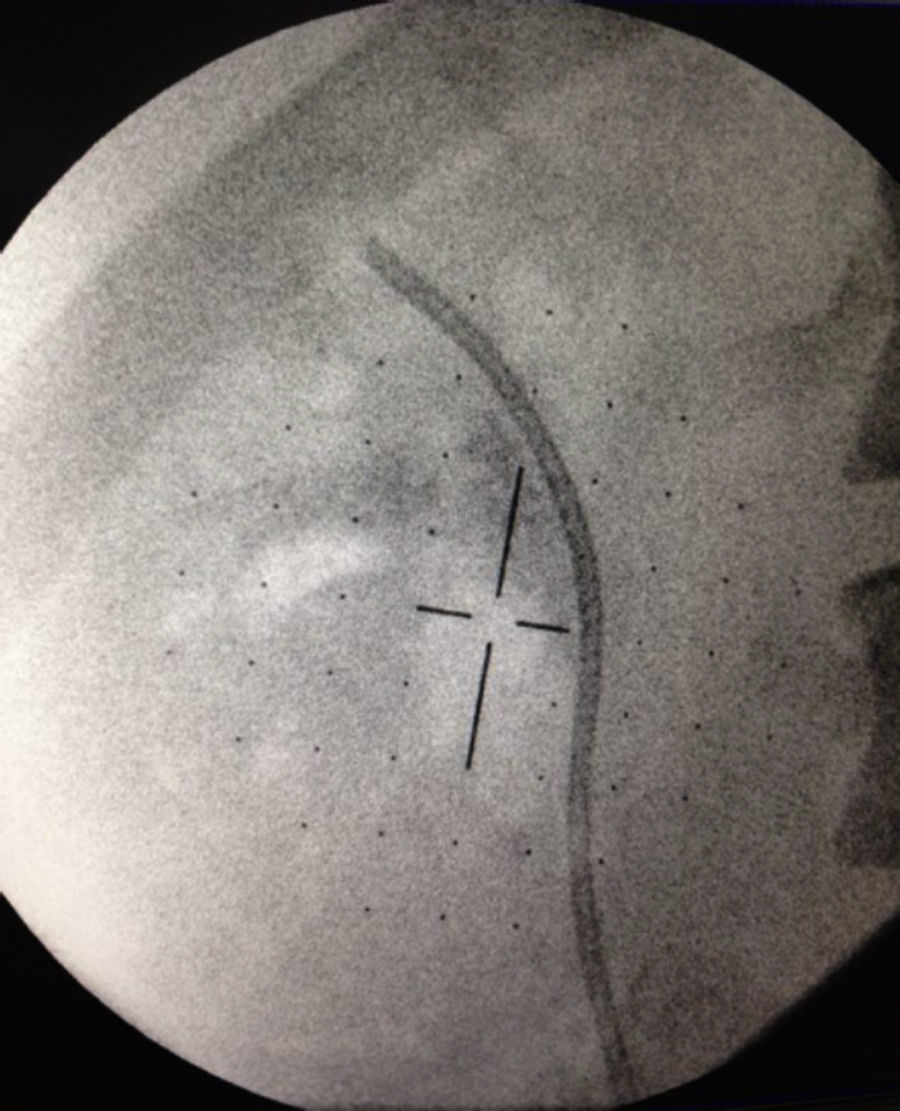
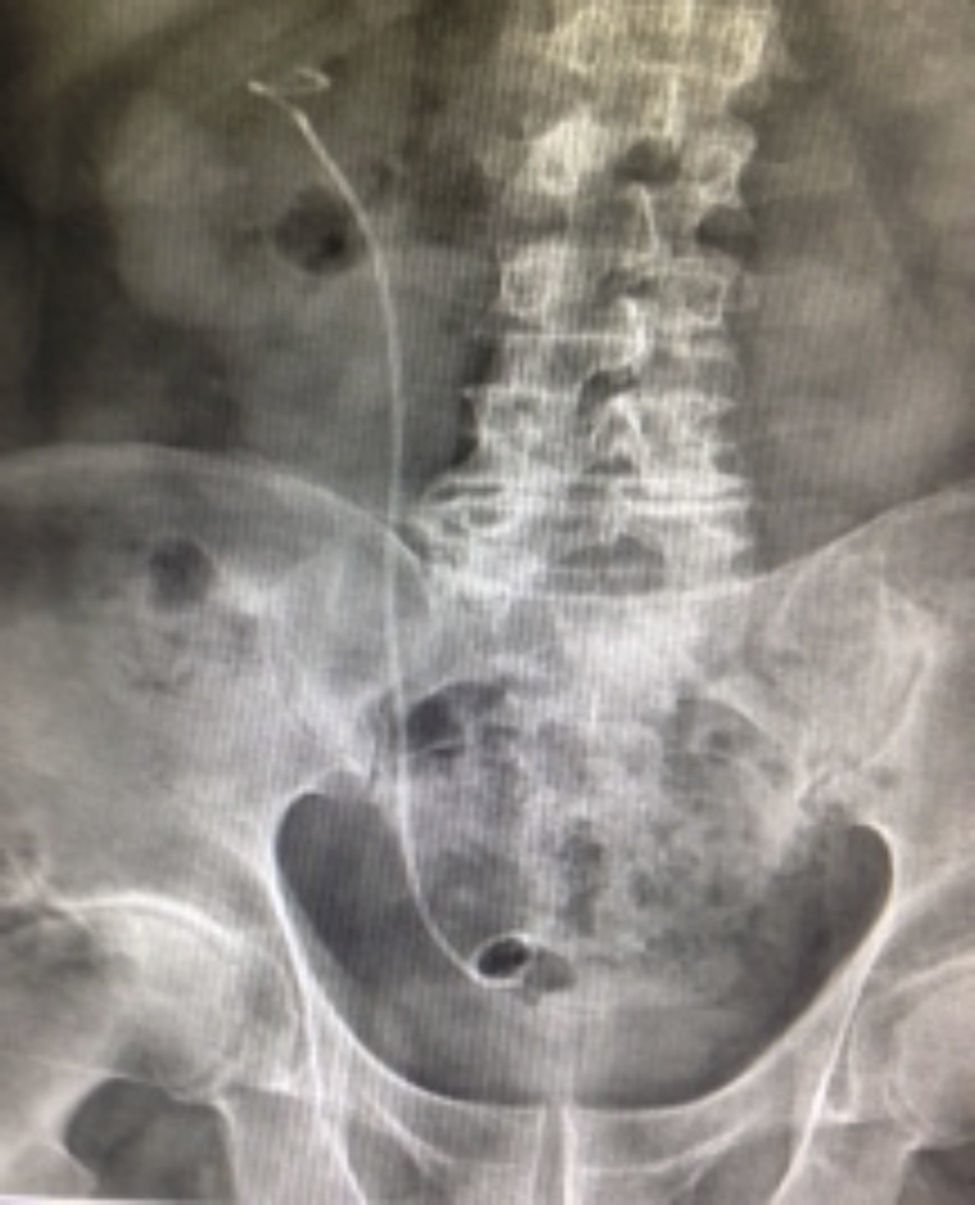
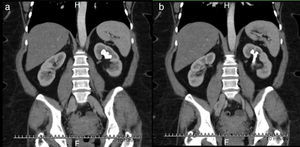
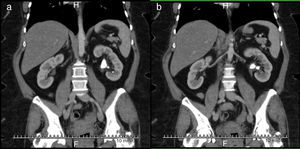
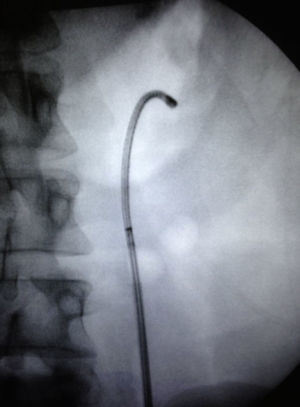
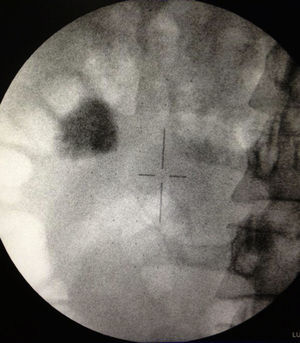
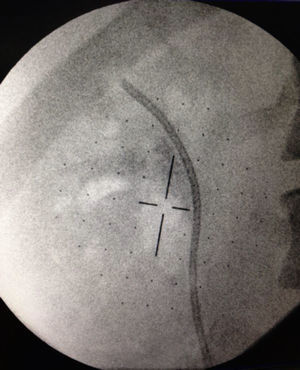
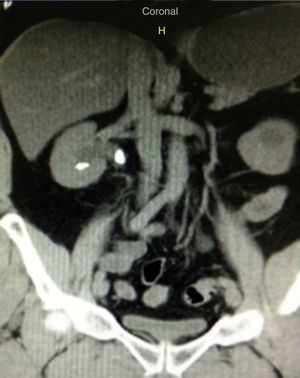
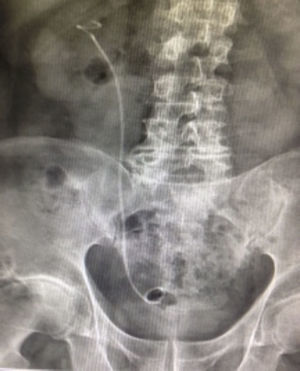
Caso clínico 1Paciente femenina de 52 años con índice de masa corporal>35 y litiasis coraliforme incompleta que ocupa cáliz superior, medio y pelvis en unidad renal izquierda (figs. 1a y 1b, y 2a y 2b), llevada a manejo con NRFL (fig. 3a y 3b) logrando aclaramiento completo del cálculo, obteniendo fragmentos menores de 2mm en un solo procedimiento (fig. 4), sin registrar complicaciones.
Paciente masculino de 58 años con antecedente de discopatía degenerativa e instrumentación de columna lumbar, hipotiroidismo, y un antecedente previo de litiasis que requirió ureterolitotomía. Imágenes con evidencia de litiasis coraliforme incompleta que ocupa cáliz superior y pelvis en unidad renal derecha (figs. 5 y 6), llevado a manejo con NRFL, logrando aclaramiento completo del cálculo en un solo procedimiento quirúrgico (fig. 7).
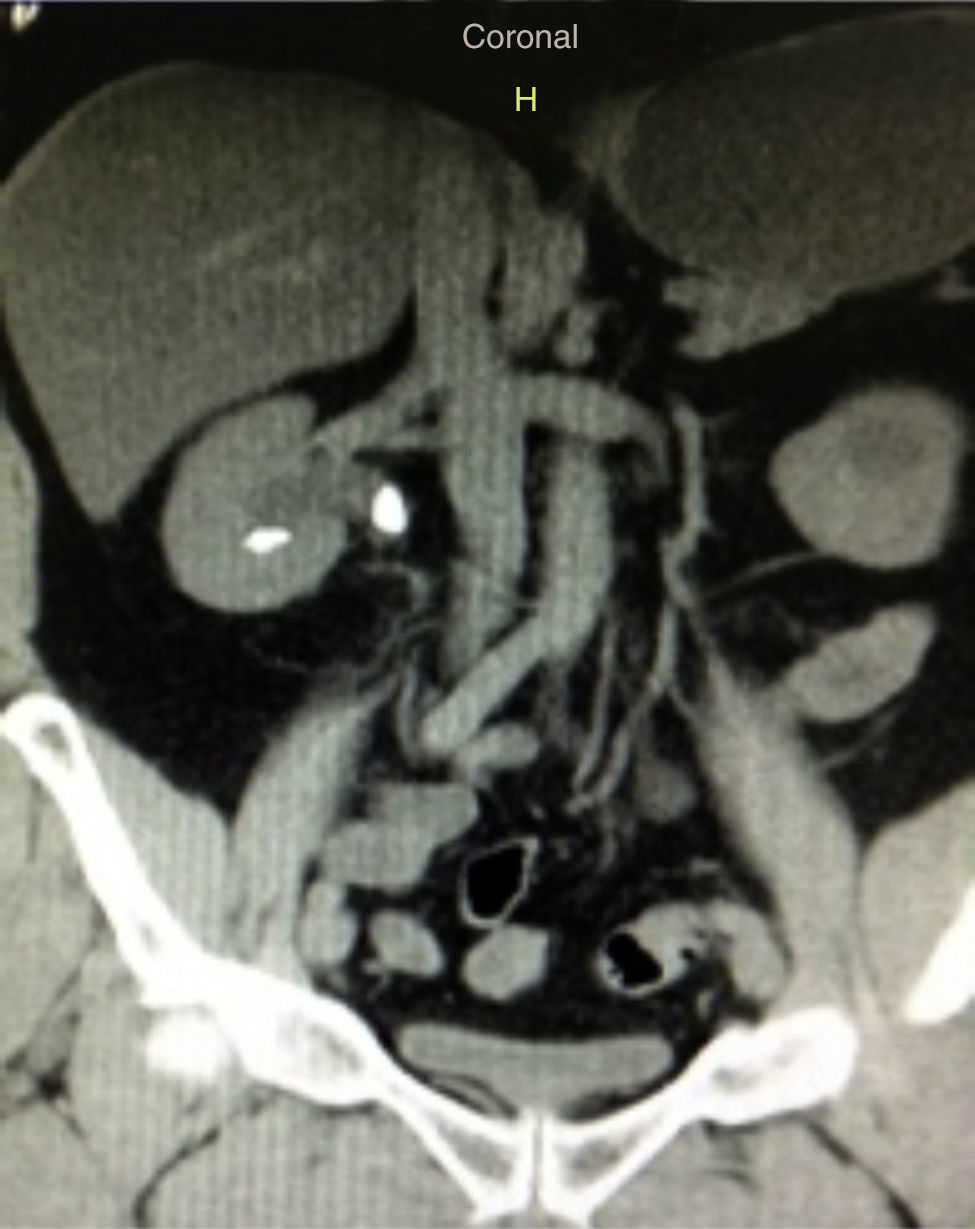
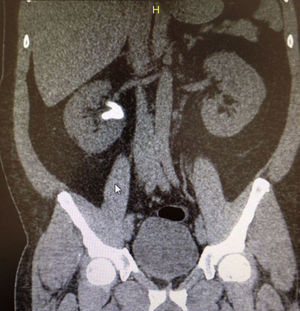
Paciente femenina de 32 años con antecedente de nefrolitotomía percutánea derecha por cálculo coraliforme completo; en imágenes de control se evidencia litiasis residual en pelvis renal y cáliz inferior con una masa litiásica total de aproximadamente 2cm (fig. 8). Se realiza una NRFL, logrando aclaramiento completo del cálculo en un solo procedimiento quirúrgico (fig. 9).
Se realizó una búsqueda sistemática en bases de datos MEDLINE y SCIENCEDIRECT utilizando como términos mesh (medical subject headings): «2cm», «holmium laser», «retrograde intrarenal surgery», «stones», «flexible, retrograde nephrolithotomy» y «percutaneous nephrolithotomy». La búsqueda fue limitada por idioma para artículos publicados en inglés y español, y limitada en tiempo para artículos publicados en los últimos 10 años.
Se incluyen 30 artículos de interés para el tema, dentro de los cuales solo se encuentra un metaanálisis y estudios retrospectivos no controlados que hacen referencia a NRFL en manejo de grandes masas litiásicas; no se identificaron estudios prospectivos aleatorizados de interés para el caso.
DiscusiónEn el manejo de la enfermedad litiásica, la cirugía abierta para cálculos renales fue documentada en las civilizaciones griega y romana antiguas en los años 1500 a 1600; fue popularizada por Ingalls en EE. UU. desde 1872 y la caída en su uso se presentó a partir de 1980 con la introducción por Chaussy de la litotricia extracorpórea (LEC), convirtiéndola en un arte perdido en la era de la cirugía mínimamente invasiva1, limitando su uso a tratamientos de segunda o tercera línea, debido a su impacto negativo en la función renal en el 17,3% de los casos, complicaciones mayores y estancias hospitalarias prolongadas entre 6 y 7 días con tasa libre de cálculos (TLC) del 76,2%2,3.
Actualmente la NLP se considera el patrón de oro para el manejo de la enfermedad litiásica renal con tamaño mayor de 2cm, y ha sustituido casi por completo a la cirugía abierta para tratamiento de litos de gran tamaño o complejidad. Las guías europeas de 2014 recomiendan la NLP para el tratamiento de todos los cálculos≥2cm y cálculos del polo inferior≥1,5cm, en los que la LEC tiene uso limitado4.
La primera descripción de la NLP fue elaborada por Fernstrom y Johansson en 1970; y para cálculos coraliformes, el primer reporte fue el de Clayman en 1983. Fue descrita inicialmente en posición en decúbito prono, y su objetivo era garantizar la eliminación completa de cálculos con mínima morbilidad5. Las controversias en cuanto a la técnica quirúrgica de la NLP se presentan en 5 situaciones especiales: la posición, el acceso percutáneo, la dilatación del tracto, el drenaje postoperatorio y la alteración en la función renal.
Desde la primera descripción los avances han sido significativos en las posiciones de la NLP. Las diversas posiciones descritas incluyen la posición de Valdivia, Valdivia modificada, posición de flanco y la posición completamente supina. La incidencia de complicaciones disminuye con evidentes ventajas en una posición supina y es más adecuada para pacientes obesos y aquellos con compromiso respiratorio o cardíaco5.
El acceso percutáneo es más comúnmente realizado mediante guía fluoroscópica; inherente a esta modalidad aparece la exposición a radiaciones ionizantes para el cirujano y los demás integrantes del equipo quirúrgico y es por esto que se han llevado a cabo varios estudios con accesos guiados por ecografía, llegando a la conclusión de que tiene resultados satisfactorios con pocas complicaciones y menor exposición a la radiación6. Kumari cuantificó la radiación recibida por el cirujano y encontró que, en una cirugía con un tiempo medio de fluoroscopia de 6min, se logra una exposición a radiación en el dedo del cirujano de 0,28mSv y a nivel del tronco de 0,56mSv,(la Comisión de Protección Radiológica recomienda dosis máxima de exposición en un año de 50.000mSv); las dosis anuales según este estudio son admisibles pero muy variables según la complejidad y duración de cada procedimiento. Por esto se han llevado a cabo varios estudios con accesos guiados por ecografía, y todos han llegado a la conclusión de que tiene resultados satisfactorios con pocas complicaciones para el paciente y menor exposición a radiación para el cirujano6.
Para la dilatación del trayecto históricamente se han utilizado una variedad de métodos con dilatadores de Alken (metálicos), de Amplatz (plástico) y dilatación con balón. Aunque hay un consenso general en la literatura con respecto a la seguridad y eficacia superiores con la dilatación con balón sobre la dilatación con dispositivos metálicos o plásticos, el estudio CROES compara 5.537 dilataciones (2.277 dilataciones con balón y 3.260 dilatación en serie) y demuestra mayores tasas de sangrado y de necesidad de transfusión en el grupo de dilatación con balón6. De forma más reciente, surge la técnica Miniperc como un procedimiento percutáneo con tamaño del tracto<18Fr, en comparación con 26Fr para la NLP estándar. Las indicaciones para una Miniperc y la LEC se superponen y se utiliza comúnmente para el tratamiento de litiasis renal no voluminosa5. Los ensayos prospectivos que comparan los tiempos operatorios, la TLC y las complicaciones reportan tasas de dolor postoperatorio ligeramente inferiores para Miniperc y una estancia hospitalaria significativamente más corta (3,8 vs. 6,9d) en comparación con el grupo de NLP estándar6.
Tradicionalmente, la derivación al final del procedimiento forma parte de la técnica quirúrgica en NLP. Aun así, Desai Bellman describió la técnica «tubeless» y determinó que las complicaciones fueron escasas, favoreciendo el tiempo de recuperación, el dolor postoperatorio y la estancia hospitalaria; reserva la derivación para casos con más de 2 accesos, sangrado intraoperatorio significativo, o necesidad de segunda exploración. Yuan et al. reporta las mismas conclusiones en un metaanálisis de 14 estudios aleatorizados controlados que compara el uso de sondas de pequeño calibre y la técnica sin nefrostomía postoperatoria. Por otro lado, en el registro del Reino Unido los procedimientos sin nefrostomía o derivación postoperatoria no tuvieron mayores tasas de complicaciones pero sí una reducción significativa de la estancia hospitalaria. (3d vs. 1,5d; p<0,0001)4. Las guías europeas del año 2014 recomiendan que en casos no complicados la NLP, sin nefrostomía y sin catéter ureteral, proporciona una alternativa segura4.
Se han realizado múltiples estudios para evaluar el impacto en la función renal de la NLP, Teichman et al. reportaron deterioro de la función renal en un 28% de 177 pacientes con seguimiento a 7 años. Nahas et al. no reportaron compromiso de la función renal en el 91,5% de los pacientes. La serie de Akman et al. reporto función renal estable en el 66,8% de los pacientes de su serie e incluso mejoría de función en un 12,8%. Esto definido por cambios en la TFG en el postoperatorio inmediato (periodo más importante asociado con la función renal a largo plazo)7.
Se ha demostrado en la literatura que la TLC en NLP para tratamiento de cálculos coraliformes es del 78% vs. 71% para la cirugía abierta, del 66% para la NLP combinada con LEC y del 54% para la monoterapia con LEC6. El número de procedimientos que se requieren para lograr adecuadas tasas de éxito con NLP es de 1,9; en combinación con LEC de 3,6; y para cirugía abierta de 1,4 procedimientos6. El-Nahas et al. en 1.466 casos de pacientes llevados a NLP para cálculos coraliformes, reportan TLC de 56,9%8.
Las complicaciones durante o después de NLP pueden estar presentes con una tasa global del 83%, incluyendo la extravasación urinaria en el 7,2%, transfusión en el 11,2-17,5% y fiebre en el 21-32,1%. Entre las complicaciones mayores se encuentran septicemia (0,3-4,7%), lesión de colon (0,2-0,8%), o lesiones de la pleura (0,0-3,1%). Una revisión reciente de complicaciones después de NLP utilizando el sistema Clavien mostró un curso normal, sin complicaciones, en el 76.7% de los pacientes4. Las tasas de complicaciones reportadas por la AUA en NLP para cálculos coraliformes son del 7-27% con tasas de transfusión de hasta el 18%8. El estudio retrospectivo CROES reporta que la obesidad se asocia con una duración del acto quirúrgico más larga, TLC superior y una tasa de reintervención superior9.
Por otro parte, el primer manejo laparoscópico para litiasis fue realizado por Wickham en 1979 a través de un acceso retroperitoneal, y su uso se incrementa después de 1993 como una opción menos invasiva para casos seleccionados4,10. Las TLC reportadas son hasta del 100% y puede reemplazar la cirugía abierta en la mayoría de las situaciones con beneficios tales como menor dolor postoperatorio, menor estancia hospitalaria y mejores resultados cosméticos1,4. Las indicaciones según las guías Europeas 2014 para laparoscopia en litiasis renal incluyen carga litiásica compleja, fracaso del tratamiento con LEC y/o procedimientos endourológicos, anormalidades anatómicas tales como estrechez de la unión pieloureteral concomitante, y obesidad mórbida.
Desai et al. en 35 pacientes reportaron con el acceso transperitoneal y retroperitoneal tiempos quirúrgicos de 75 y 102min, respectivamente. No hubo conversiones ni necesidad de transfusión. La complicación más común fue la fuga de orina (0-20%) seguida por estrechez (1,4-5,2%)10. El entrenamiento, la tecnología y los costos limitan el uso de esta técnica que seguirá teniendo un papel alternativo para el abordaje quirúrgico moderno de la urolitiasis11.
En la última década los avances en los equipos para procedimientos endoscópicos han incrementado su uso en pacientes con cálculos de gran tamaño. La flexibilidad, los diámetros menores de los equipos, así como el desarrollo de nuevos accesorios y de la tecnología láser holmio han hecho que la ureteroscopia flexible y la litotricia láser se conviertan en alternativa válida para estos pacientes12. El desarrollo de camisas ureterales facilitan el paso del equipo a través de la luz ureteral, así como la remoción de fragmentos litiásicos, con beneficios adicionales dados por la protección de la mucosa ureteral durante el procedimiento tras la inserción y remoción repetida del equipo, y disminución de las presiones intrarrenales durante procedimientos prolongados, manteniendo un drenaje continuo12.
Huffman et al. en 1983 describieron por primera vez el uso de la ureteroscopia flexible para el manejo de cálculos piélicos. Grasso et al. describieron el uso del flexible en masas litiásicas grandes en pacientes que debido a comorbilidad no eran candidatos a NLP, logrando tasas de éxito entre el 93 y el 100% en cálculos ureterales13–15.
Pocos han sido los estudios prospectivos, aleatorizados y controlados en este campo. Hasta el 2012 los metaanálisis realizados incluyeron solo estudios retrospectivos para la evaluación de la NRFL en comparación con la NLP (tabla 1).
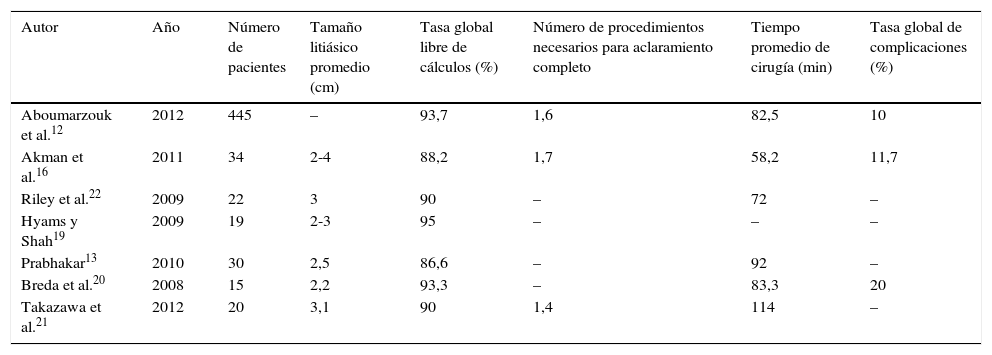
Datos de NRFL para cálculos mayores de 2cm, tasa libre de cálculos, número de procedimientos necesarios, tiempo quirúrgico y complicaciones registrados para cada serie
| Autor | Año | Número de pacientes | Tamaño litiásico promedio (cm) | Tasa global libre de cálculos (%) | Número de procedimientos necesarios para aclaramiento completo | Tiempo promedio de cirugía (min) | Tasa global de complicaciones (%) |
|---|---|---|---|---|---|---|---|
| Aboumarzouk et al.12 | 2012 | 445 | – | 93,7 | 1,6 | 82,5 | 10 |
| Akman et al.16 | 2011 | 34 | 2-4 | 88,2 | 1,7 | 58,2 | 11,7 |
| Riley et al.22 | 2009 | 22 | 3 | 90 | – | 72 | – |
| Hyams y Shah19 | 2009 | 19 | 2-3 | 95 | – | – | – |
| Prabhakar13 | 2010 | 30 | 2,5 | 86,6 | – | 92 | – |
| Breda et al.20 | 2008 | 15 | 2,2 | 93,3 | – | 83,3 | 20 |
| Takazawa et al.21 | 2012 | 20 | 3,1 | 90 | 1,4 | 114 | – |
Akman et al.16 realizan un estudio retrospectivo comparativo con 68 pacientes con cálculos entre 2-4cm, 34 de ellos tratados con NRFL y 34 con NLP encontrando tiempos operatorios de 58,2min (30-85min) y 38,7min (14-60) min (p<0,001) para NFRL y NLP, respectivamente. La TLC global fue del 88,2% en NFRL y del 91% en NLP sin lograr diferencia significativa. En cuanto a las complicaciones, fueron mayores para NLP (5 pacientes) pero no estadísticamente significativas en comparación con NRFL (4 pacientes). Sin embargo, los tiempos de hospitalización fueron estadísticamente significativos, siendo de 61h (24-192h) para NLP y de 30h (18-192h) para NRFL (p<0,001)16.
Cuando se define la TLC hay una gran variación en cuanto a su definición y existen grandes diferencias en el tipo de imágenes que se usan para su definición17. Thomas et al. consideran fragmentos residuales<4mm para constituir un resultado «libre de lito»; la definición más rigurosa generalmente incluye o ausencia de fragmentos o que estos sean<2mm18. Hyams y Shah19 informan TLC (definida como fragmentos<4mm) del 95% sin diferencia estadísticamente con NLP para la que menciona una tasa de éxito del 100%. De la misma manera, Prabhakar13 encuentra TLC del 86,6% para la NRFL con el primer procedimiento y del 100% con el segundo procedimiento (un 13,3% requirieron segundo procedimiento)13. Breda et al. reportan TLC del 93,3%, en donde el 26,6% requirieron un segundo procedimiento para lograr un aclaramiento completo20 y, asimismo, Takazawa et al.21, informan en un grupo de 20 pacientes de una TLC del 90%.
En relación al tamaño litiásico, Riley et al.16,22 mostraron tasas de éxito del 90% para cálculos con tamaño promedio de 3cm con tiempo medio de cirugía de 72min. Específicamente, TLC del 91% para cálculos entre 3-3,5cm con 1,9 procedimientos; del 80% para cálculos de 3,5-4cm con 1,8 procedimientos; y del 50% con 2 procedimientos para cálculos>4cm16. Takazawa et al.21 mencionan TLC del 100% para cálculos<4cm y del 67% para aquellos>4cm. En cuanto a la localización del cálculo, la TLC se ha calculado en 91; 96,5; 79; y 84% para cálculos en polo superior, polo medio, polo inferior y pelvis renal, respectivamente23.
Aboumarzouk et al.12 incluyen a 445 pacientes en un metaanálisis que recoge cohortes retrospectivas sin aleatorización, encontrando entre los resultados tasas de aclaramiento del 93,7% (77-97,5%) para cálculos de 2,5cm, con un promedio de 1,6 procedimientos por paciente y un tiempo quirúrgico de 82,5min (28-215min). En el análisis por subgrupos, la tasa de aclaramiento para cálculos entre 2-3cm fue mejor que para los cálculos>3cm (95,7 vs. 84,6%; p=0,001; OR: 4,03; IC 95%: 1,38-11,72). En el grupo de 2-3cm el número de procedimiento necesarios por paciente fue menor (1,46±0,2 vs. 1,85±0,02; p<0,0001; IC 95%: −0,42-0,36).
En este mismo estudio, la tasa global de complicaciones fue del 10%; las complicaciones menores y mayores se documentaron en el 4,8% (19 pacientes) y 5,3% (21 pacientes), respectivamente. Dentro de las complicaciones menores se incluye hematuria autolimitada en 6 pacientes, dolor en 3 pacientes, infección urinaria tratada con antibiótico oral de forma ambulatoria en 5 pacientes, sangrado menor intraoperatorio y retención urinaria aguda en un paciente. Entre las complicaciones mayores se incluyen hematoma subcapsular en 4 pacientes, pielonefritis obstructiva en 4 pacientes, de los cuales uno requirió manejo en unidad de cuidado intensivo12.
Por otro lado, para el año 2011, el costo de una NLP se estimó en 1.903$, mientras que para la NRFL el costo era de 1.025$, siendo significativamente mayores para la NLP dado, principalmente, por el tiempo de estancia hospitalaria más prolongado y el manejo de las complicaciones registradas24.
De igual forma, Akman et al.16 encuentran costos mayores para la NLP en comparación con NFL (19.845 vs. 6.675$ p<0,0001), siendo más necesarios segundos procedimientos en pacientes llevados a NLP que en los manejados con NLF, con 1,6 vs. 1,1 procedimientos necesarios para cada caso.
La NRFL se postula como una alternativa para el manejo de masas litiásicas>2cm, sin embargo, surgen diferentes puntos de controversia entre los que se incluyen la falta de evidencia de nivel superior ya que los resultados se basan en estudios retrospectivos en su mayoría; la variación en el concepto de TLC ya que algunos estudios lo interpretan como fragmentos<1mm, otros como fragmentos<2mm, e incluso algunos como fragmentos<4mm. Sin embargo, los cálculos residuales>4mm podrían generar más episodios sintomáticos que pudieran requerir intervención en el futuro, y por el contrario, fragmentos de 2mm podrían ser observados de forma segura. El tiempo y el tipo de imágenes para seguimiento tampoco se encuentran bien definidos.
ConclusiónAunque la NLP continúa siendo el patrón de oro para el manejo de masas litiásicas>2cm, la NRFL se convierte en alternativa válida para estos pacientes, mostrando tasas de éxito similares a la NLP aunque con menor morbilidad, ya que en los casos de NLP las complicaciones se han descrito entre el 8-45%16. En casos especiales, tales como cálculos grandes asociados a comorbilidad importante, obesidad, falla renal malformaciones óseas, espinales o riñón único, la NRFL se constituye en una herramienta terapéutica importante, con ventajas en cuanto a preservación de la función renal del paciente, y menores tasas de exposición a radiación por parte del cirujano en comparación con NLP23,25.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.