El cáncer de vejiga es la segunda malignidad urológica más común en EE. UU. y Europa. Tiene en el 90% de los casos origen urotelial. El compromiso por linfoma vesical es excepcional en el 0,5% de todos los tumores de vejiga. Afecta a las mujeres 6,5 veces más que a los hombres, con una edad media de 64 años y varía de 20 a 85 años. La etiología del linfoma vesical no está bien establecida. Se presenta un caso de linfoma no Hodgkin B difuso de células grandes, infradiafragmático con compromiso extralinfático de vejiga.
Materiales y métodoEstudio observacional descriptivo. Reporte de caso y revisión de la literatura.
ResultadosPaciente de 84 años sin antecedentes de importancia, con cuadro clínico de varios meses de evolución de sensación de masa en hipogastrio y síntomas urinarios bajos, sin síntomas sistémicos ni hematuria, asociado a bicitopenia y evidencia imaginológica de tumor vesical de 77×52mm con contorno irregular y compromiso ganglionar retroperitoneal. Se realiza diagnóstico definitivo posterior a resección trasuretral, mediante perfil de inmunohistoquímico de linfoma vesical no Hodgkin B difuso de células grandes, de alto riesgo pronóstico, y se ofrece manejo sistémico con quimioterapia.
ConclusionesEl linfoma vesical representa un reto para el urólogo, ya que, a pesar de su baja incidencia, debe ser considerado en aquellos con presentación clínica inusual con hallazgos tomográficos y de cistoscopia de formaciones nodulares, generalmente solitarias en el 70% de los pacientes, o engrosamiento vesical difuso. Esta enfermedad se beneficia de la terapia sistémica con quimioterapia y el esquema más utilizado es el de ciclofosfamida, doxorrubicina, vincristina, prednisona y rituximab (CHORP). La cirugía se reserva para el diagnóstico mediante resección trasuretral clasificatoria.
Bladder cancer is the second most common urological malignancy in the U.S. and Europe, and 90% have a urothelial origin. Bladder non-Hodgkin lymphoma B has an exceptional presentation in 0.5% of all bladder tumours. It affects women 6.5 times more than men, with a mean age 64 years, ranging from 20 to 85 years. The aetiology is not well established. A case is presented of non-Hodgkin diffuse large cells with extra-lymphatic infradiaphragmatic compromise of the bladder, with high risk prognosis in a woman.
Materials and methodsA descriptive, observational study, with a case report and review of the literature.
ResultsPatient of 84 years with no previous history was seen due to clinical picture of several months onset of the sensation of a hypogastric mass, and lower urinary tract symptoms with no systemic symptoms or haematuria. She had bicytopenia and imaging evidence of a bladder tumour of 77×52mm with irregular contour and nodal involvement of retroperitoneum. Definitive diagnosis was made, after transurethral resection and immunohistochemical profile, of bladder non-Hodgkin lymphoma B. Chemotherapy was requested with a cyclophosphamide, doxorubicin, vincristine, prednisone and rituximab (CHORP) scheme.
ConclusionBladder lymphoma represents a challenge for the urologist, because, despite its low incidence, it should be considered in those with unusual clinical presentation with tomography and cystoscopy findings of solitary nodular formations in 70% of patients or diffuse thickening bladder. This condition benefits from systemic treatment with chemotherapy, the most used being the CHORP scheme. Surgery is reserved for diagnosis by transurethral classificatory resection.
El cáncer de vejiga es la segunda malignidad urológica más común en EE. UU. y Europa, y el 90% es de origen urotelial1. Los tumores de vejiga no uroteliales representan menos del 10%, entre ellos están otros tumores de origen epitelial diferente al urotelial tales como: escamocelular, adenocarcinoma, carcinoma neuroendocrino de células pequeñas, carcinosarcoma, sarcoma y linfoma. El compromiso de la vejiga por linfoma es poco común: representa el 0,2% de todos los tumores vesicales2. Fue descrito por primera vez por Eve y Chaffey en 1885, con un reporte de 200 casos en la literatura3. Estos tumores representan un reto para el urólogo en la práctica clínica, ya que, a pesar de su baja incidencia, deben ser considerados en aquellos pacientes con presentación clínica inusual4.
Caso clínicoPaciente de sexo femenino de 84 años sin antecedentes de importancia, con cuadro de varios meses de evolución de síntomas urinarios bajos asociado a astenia, adinamia y dolor abdominal difuso. Niega hematuria y pérdida de peso. Llega al servicio de Urología con ecografía abdominal que reporta: vejiga con defecto de llenado que ocupa todo el piso y parte de sus paredes laterales, con medidas de 77×52mm, con contorno ligeramente irregular que condiciona una hidroureteronefrosis izquierda. Se complementan estudios con cistoscopia que reportan: tumor sólido nodular único que compromete todo el piso de la vejiga y meatos ureterales.
Laboratorio: hemoleucograma: leucocitos 4.620; polimorfonucleares 62,2%; linfocitos 21,9%; hemoglobina 8,8; hematocrito 26,4; plaquetas 150.000; tiempos de coagulación normales; creatinina 1,6 (ERC estadio IIIB depuración calculada de 33ml/min); uroanálisis con piuria y urocultivo negativo.
Estudios imaginológicos:
- •
Tomografía de tórax: sin evidencia de lesiones pulmonares.
- •
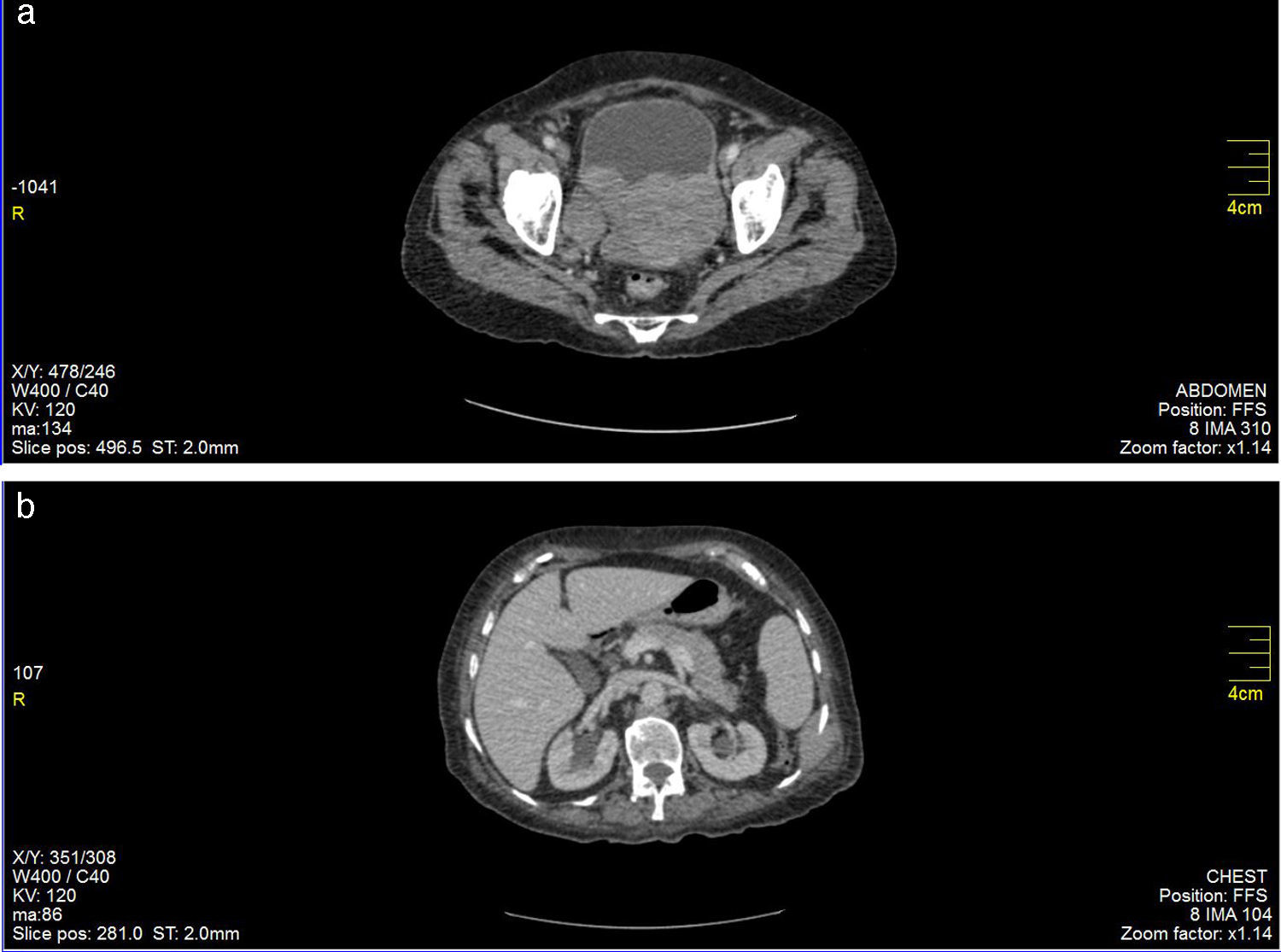
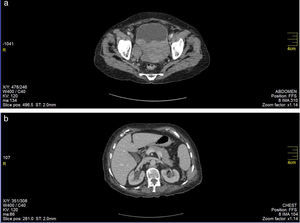
Tomografía de abdomen contrastada: con dilatación leve del sistema pielocalicial con diámetro AP de la pelvis renal derecha 15mm y de la pelvis renal izquierda 13mm, sin alteración en diferenciación corticomedular, con paso filiforme del medio de contraste a nivel de la unión ureterovesical bilateral por efecto mecánico de masa vesical dependiente de la pared posterior (fig. 1 a y b), con densidad de tejidos blandos que realza luego de la aplicación del medio de contraste de contornos lobulados, mide 8 × 7 × 11 cm.
Adenopatías retroperitoneales interaortocavas y paraaórticas que alcanzan 3,3cm de diámetro. Estas adenopatías se extienden hacia la bifurcación aortoilíaca donde se observa conglomerado ganglionar que alcanza 6 × 4 × 3,5cm.
Con los datos descritos de tumor vesical asociado a uropatía obstructiva se realiza resección trasuretral de lesión vesical extensa que compromete trígono y se extiende a cuello vesical, sólido, blanquecino, no ulcerado y de aspecto invasivo no urotelial. Se logra resección completa de porción intravesical; no se logra identificación de meatos ureterales. Tiene evolución posoperatoria adecuada y se da de alta.
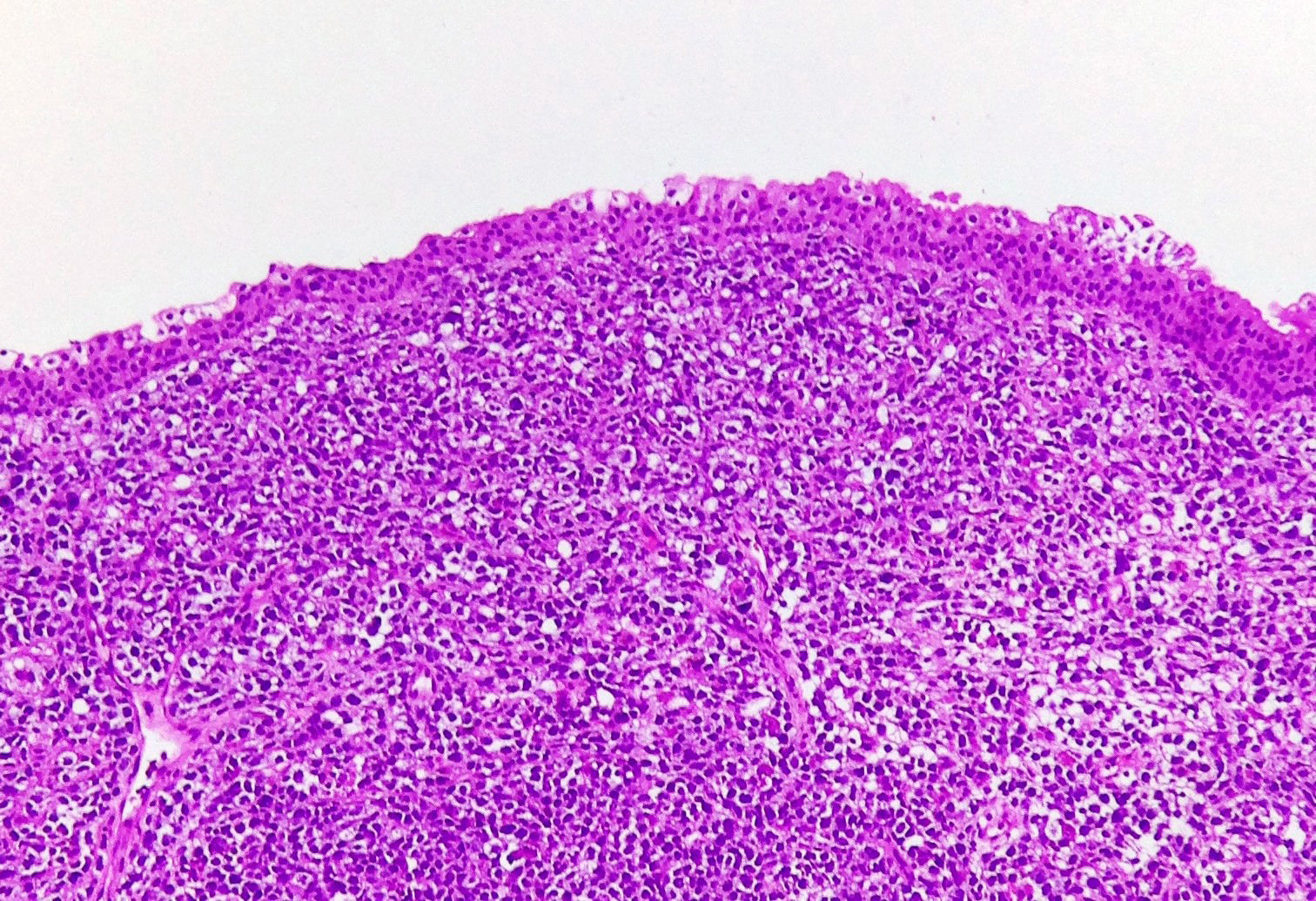
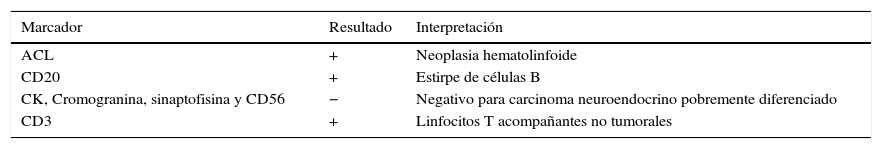
En evaluación posquirúrgica se valora reporte histopatológico: neoplasia maligna mal diferenciada de células pequeñas y azules, por lo que se realizan marcadores de inmunohistoquímica iniciales con el fin de establecer histiogénesis de la lesión con los resultados que se recogen en la tabla 1.
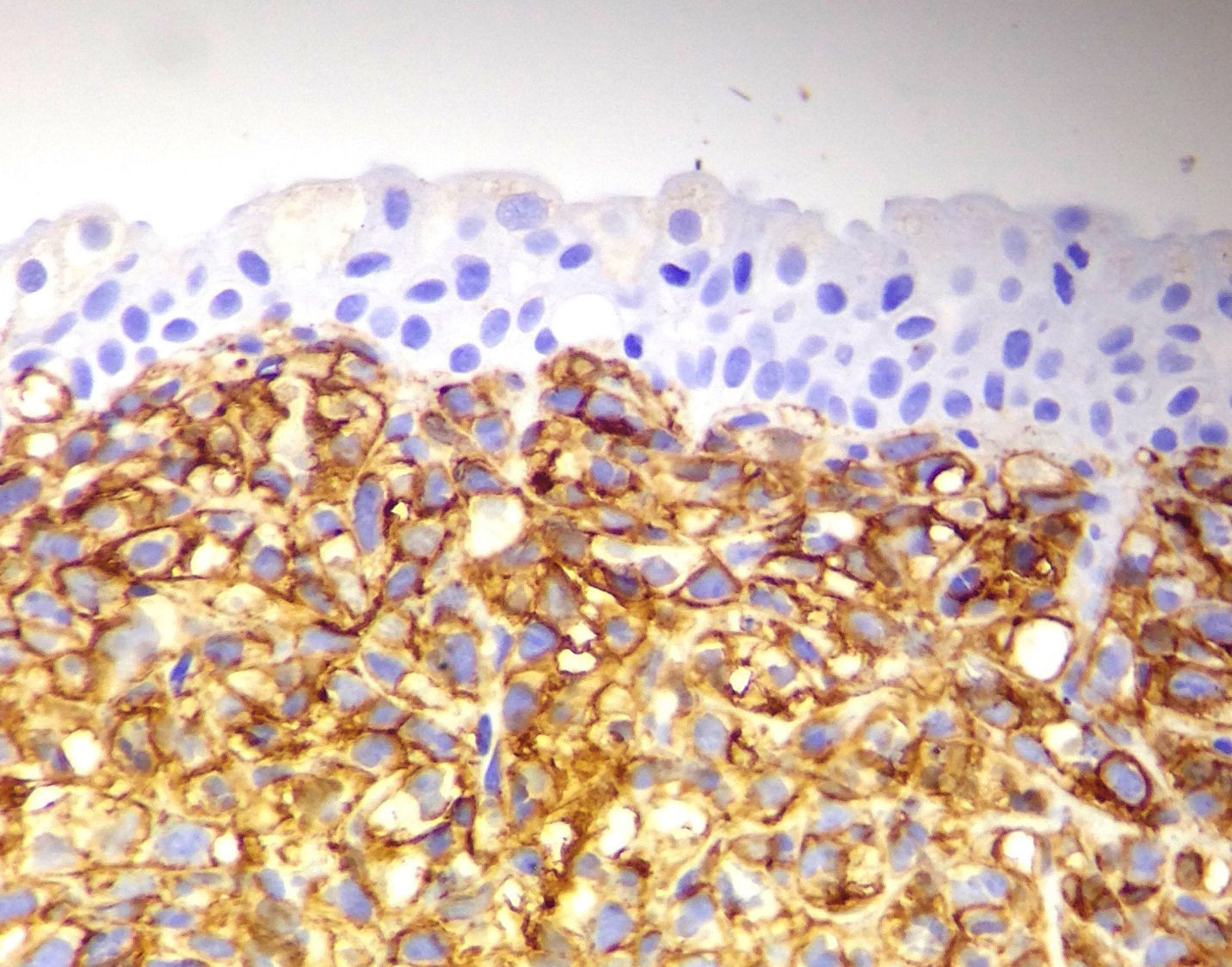
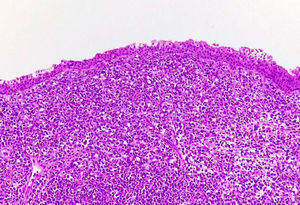
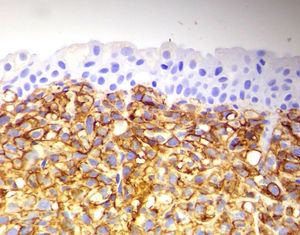
Teniendo en cuenta este primer perfil de inmunohistoquímica y correlacionado con los hallazgos morfológicos previos, se apoya el diagnóstico de linfoma B de células grandes (figs. 2 y 3).
Posteriormente se realizan marcadores adicionales con los resultados que se muestran en la tabla 2.
Concluyendo de esta forma compromiso por linfoma no Hodgkin B difuso de células grandes infradiafragmático con compromiso extralinfático de vejiga.
Se ofrece a la paciente manejo con quimioterapia, pero ni ella ni su familia aceptan y un mes después del diagnóstico la paciente fallece.
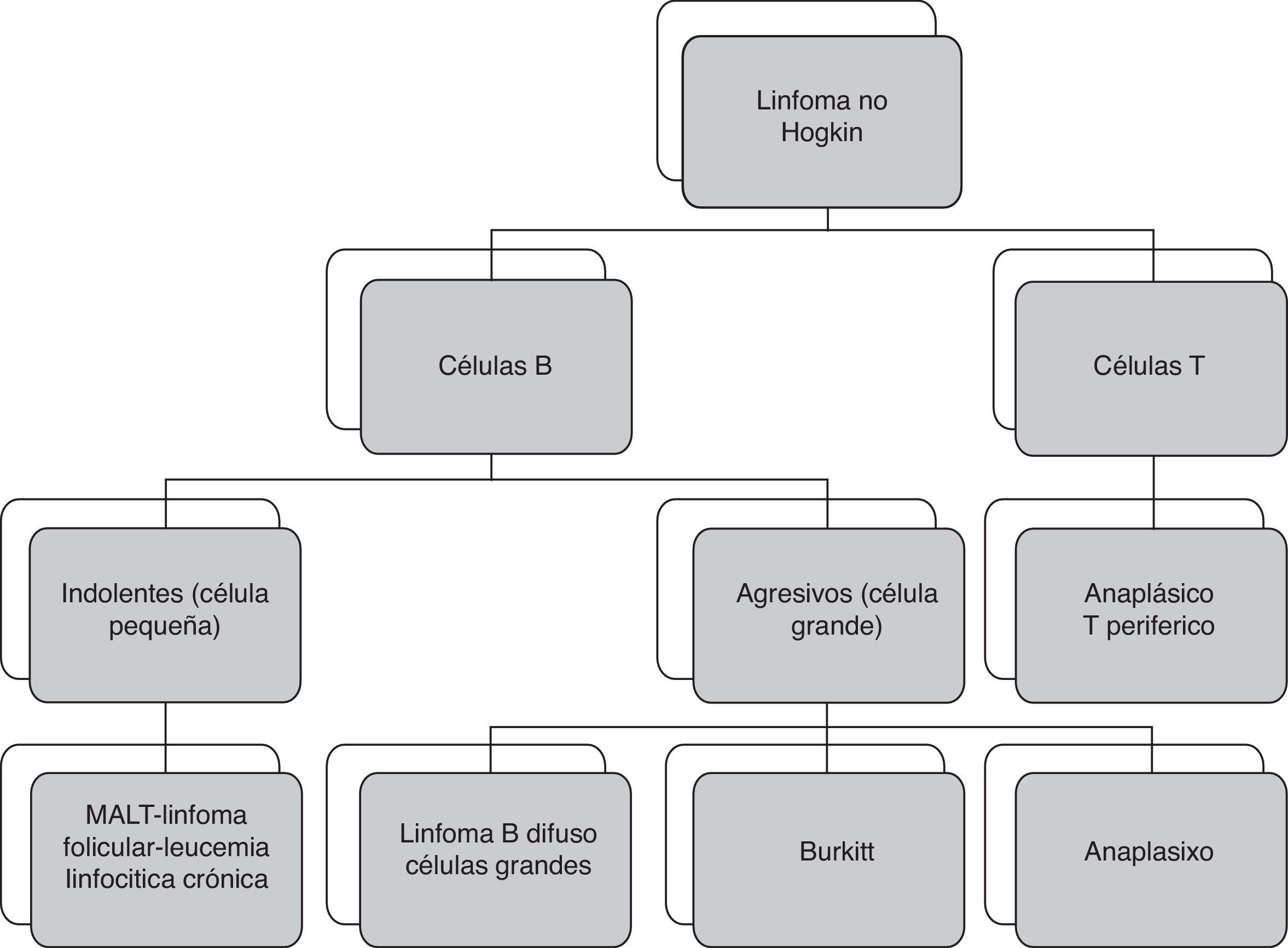
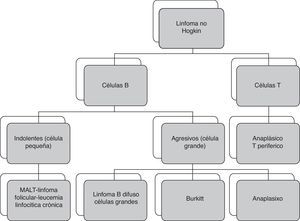
DiscusiónLos linfomas vesicales representan menos del 0,5% de los tumores de vejiga. Tienen 3 tipos de presentación: el 17% se presentan de forma primaria, el 47% con signos de enfermedad sistémica —no localizados— y el 36% en forma secundaria5. La gran mayoría son linfomas no Hodgkin. El linfoma primario de células B de la zona marginal (MALT: mucosa associated lymphoid tissue) es el más frecuente y tiene un excelente pronóstico después de la quimioterapia. Entre los linfomas secundarios de vejiga, el linfoma B difuso de células grandes es el subtipo histológico más frecuente, seguido por los linfomas foliculares, neuroendocrino de células pequeñas, MALT de bajo grado, de células del manto, de Burkitt y de Hodgkin (fig. 4).
El linfoma vesical primario tipo no Hogdkin de células grandes tiene una presentación excepcional, y representa menos del 0,2% de los infomas extraganglionares6.
Sin embargo, el compromiso secundario de la vejiga es común (12-20%) en pacientes con linfoma sistémico en un estadio avanzado. De los linfomas no Hodgkin de células B grandes, el 20% son de alto riesgo y mayor grado7.
El linfoma vesical afecta a las mujeres 6,5 veces más que a los hombres, con una edad media de 64 años y varía de 20 a 85 años8. La etiología del linfoma vesical no está bien establecida. En el linfoma vesical primario la cistitis crónica es comúnmente asociada con linfoma tipo MALT9.
Los síntomas que presentan y sus características radiológicas son similares a los del carcinoma urotelial, y para su diagnóstico son necesarios estudios inmunohistoquímicos y moleculares. Usualmente es asintomático; en ocasiones presenta hematuria y síntomas de tracto genitourinario bajo, principalmente, aumento de la frecuencia urinaria y disuria, y dolor abdominal.
La apariencia cistoscópica puede confundirse con carcinoma uroterial, aunque también la apariencia nodular es una variante descrita10.
Los estudios de imagen incluyen tomografía abdominal y de tórax simple y contrastada, donde es común encontrar formaciones nodulares que comprometen la pared vesical3. Típicamente se observan como lesiones solitarias el 70%, el 20% de los casos presentan lesiones múltiples y un 10% engrosamiento de pared vesical difuso11. La ulceración es rara en el linfoma vesical primario, pero se observa con frecuencia en el linfoma vesical secundario.
La valoración histopatológica es requerida como para toda lesión tumoral encontrada en la vejiga, sin embargo, si hay sospecha de que se trate de un linfoma vesical, la muestra, además de ser enviada en formaldehído 10% para el estudio de rutina e inmunohistoquímica, debe ser enviada en solución salina normal para realizar estudio molecular o cartometría de flujo. Desde el punto de vista histológico, generalmente consiste en una proliferación de células pobremente diferenciadas que infiltran con un patrón difuso.
El diagnóstico histológico diferencial es amplio e incluye neoplasias de diferente origen celular como: carcinoma urotelial de alto grado, carcinoma neuroendocrino de células pequeñas y carcinoma linfoepitelioma like. Por lo que un amplio panel de inmunohistoquímica es indispensable para confirmar el origen hematolinfoide y para realizar una clasificación precisa de la lesión. La inmunocitología urinaria se describe también como una herramienta de diagnóstico fácil no invasiva en un paciente con linfoma vesical primario de células B grandes de alto grado.
La supervivencia es dependiente de tipo histológico del linfoma y del estadio de la enfermedad12.
Esta paciente, según índice de pronóstico internacional (IPI 4), tiene un riesgo alto por: edad (>60 años): estadio Ann Arbor III o IV que hace referencia a etapa de compromiso ganglionar o visceral, en este caso, compromiso vesical; estado funcional (ECOG > 2) y número de sitios nodales comprometidos (>1). Por tanto, la sobrevida a 4 años con quimioterapia es del 47% y sin terapia sistémica del 20%.
El papel de la cirugía se reserva para el diagnóstico mediante la resección trasuretral. El tratamiento de elección es quimioterapia y está determinado por el tipo histológico y la extensión de la enfermedad. Los linfomas de fenotipo agresivo como células B grandes difusas se benefician de la quimioterapia. El régimen más usado es ciclofosfamida, doxorrubicina, vincristina, prednisona y rituximab (CHOP/R)13.Nivel de evidencia
Nivel de evidencia III.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.