El objetivo de este análisis descriptivo consistió en evaluar la calidad de vida, la salud sexual y la función del tracto urinario bajo en los pacientes con disforia de género llevados a cirugía de reasignación de sexo hombre a mujer entre el 2011 y el 2015 en el Hospital Universitario San Ignacio de Bogotá, Colombia. Se evaluaron 4 pacientes sometidos a reasignación genital hombre-mujer con la técnica quirúrgica descrita por el Doctor Sava Perovic. La calidad de vida se estimó con el cuestionario WHOQOL-BREF; para la salud sexual y la función del tracto urinario se diseñaron dos cuestionarios mediante consenso de expertos en disforia de género. Encontramos que la calidad de vida de los pacientes llevados a cirugía de reasignación de sexo es buena, hasta el punto de que todos los participantes cumplen satisfactoriamente con las actividades de su vida diaria y laboral. En cuanto a la salud sexual, los resultados fueron aceptables pero menos satisfactorios.
The aim of this study is to thoroughly report on surgical outcomes, quality of life (QoL), lower urinary tract function, sexual health and sexual desire from four patients who underwent male to female (MTF) sex reassignment surgery (SRS) using the Sava Perovic technique, between 2011 and 2015 in the San Ignacio Teaching Hospital, Bogotá, Colombia. Two questionnaires designed by a multidisciplinary group of experts in sex reassignment surgery and gender dysphoria were used to assess lower urinary tract function and sexual health. It was found that the 4 MTF transexuals who underwent SRS had a good QoL, their lower urinary tract function was not compromised, and none of them referred to any kind of incontinence. The sexual health results were not as promising as in QoL and lower urinary tract function, despite saying they were happy with the surgical outcomes and were able to reassume their life.
La configuración anatómica de los genitales externos de los recién nacidos suele determinar el género que se asignará como definitivo a lo largo de su vida, y esto marca de forma trascendental las conductas y los comportamientos que han de ser esperados socialmente.
Los anteriormente llamados «trastornos de la identidad sexual» recogidos en el Manual Diagnóstico y Estadístico de los Trastornos Mentales (DSM) IV constituyen una incongruencia entre el sexo genital y asignado al nacer y el género percibido por el individuo1. Albert Ellis fue, en 1945, el primero en proponer que se estableciera una distinción clara entre sexo y género, ya que cada vez más el sexo genital y el género como rol social adquieren significados más diferentes2.
El DSM-V recoge la disforia de género como un nuevo acercamiento diagnóstico en el que la incongruencia percibida lleva a buscar ayuda para la transición hacia el sexo percibido como propio. Es importante recalcar que bajo esta definición solo se supone como patológico el malestar que ocasiona la incongruencia del género percibido ante el género asignado1.
La Asociación Profesional Mundial para la Salud Transgénero (WPATH), el Royal College of Psychiatrists (RC-PSYCH) y la Sociedad Europea de Endocrinología, junto con la Endocrine Society, cuentan con guías de práctica clínica para el manejo de los pacientes con disforia de género, con lo que se rompen paradigmas previos al enfrentar con guías de manejo y pautas claras el importante problema impuesto por la disforia de género3-5. En países como Colombia, solo un pequeño núcleo de estos pacientes puede acceder a los servicios; sin embargo, debe resaltarse el interés creciente demostrado desde la jurisprudencia y el sistema de salud. La prevalencia descrita internacionalmente se encuentra alrededor del 0,014% en pacientes de hombre a mujer (HaM) y 0,002% en pacientes de mujer a hombre (MaH). Sin embargo, es evidente que una gran parte se desestima, ya que estos números solo tienen en cuenta a las personas que buscan tratamiento quirúrgico.
La presentación clínica de la disforia de género suele darse desde la infancia con manifestaciones diversas, especialmente dadas por conductas propias del sexo opuesto, calificadas por los padres como inadecuadas6.
Estos comportamientos percibidos como inadecuados se intensifican en la pubertad. La adolescencia ha sido definida como un periodo crítico en el desarrollo de la personalidad y, por ende, del género2.
Más allá de estas conductas, la depresión, la ansiedad e incluso la ideación suicida desde edades tempranas puede ser un componente importante de la disforia de género que lleva a un deterioro rápido en la calidad de vida del individuo6.
Las personas con disforia en general están expuestas a mayor comorbilidad, especialmente en cuanto a salud mental se refiere. Suelen ser mayores los índices de depresión, ansiedad, suicidio, abuso de sustancias y alcoholismo. Muchas de estas conductas o comorbilidades son probablemente secundarias al rechazo social y al pobre apoyo familiar, sumados a la disforia como malestar en sí, lo que puede aliviarse mediante un tratamiento médico y quirúrgico adecuado6.
Harry Benjamín fue uno de los primeros en destacar la importancia de la cirugía de reasignación de sexo en los pacientes con trastornos de la identidad de género o mejor conocido como disforia de género, en su libro El fenómeno transexual; con esto se creó la Asociación Internacional de Disforia de Género, hoy en día conocida como la Asociación Mundial Profesional para Salud Transgénero, que se encarga de establecer con medicina basada en la evidencia las guías de práctica clínica para el cuidado y manejo estándar de las personas transgénero7-11.
Entre los beneficios de la terapia hormonal se ha demostrado mejoría en la función psicológica, del bienestar general y en la vida sexual, así como mayor excitación después de la cirugía de reasignación de sexo. Hoy en día, el tratamiento de la disforia de género con terapia hormonal es mejor aceptado y se instaura como un manejo estándar12-14.
En los pacientes transgénero HaM los procedimientos estándar en la cirugía de reasignación de sexo son penectomía, orquiectomía, clitoroplastia y vaginoplastia, que según las técnicas quirúrgicas se puede dividir en 3 categorías:
- 1.
Injertos de piel.
- 2.
Colgajos de piel penoescrotales.
- 3.
Segmentos de intestino grueso o delgado con pedículo vascular11.
Como cirugías accesorias para lograr una apariencia más femenina están la mamoplastia, la feminización facial, el retiro permanente del vello facial, la lipoplastia y la condroplastia tiroidea. En este artículo nos enfocaremos en la cirugía de reasignación de sexo «vaginoplastia» con la técnica de inversión de la piel del pene, y en cómo afecta la calidad de vida, la función del tracto urinario bajo y la salud sexual de los transgénero HaM sometidos a esta modalidad de intervención quirúrgica15-17.
La técnica con injertos de piel incluye 3 modalidades diferentes: colgajos de piel local no genital, injerto de espesor total e injerto de espesor parcial, utilizados para crear la neovagina. Esta es una técnica cuya mejor evidencia disponible data de 1995 a 1998, sin nueva evidencia que la respalde15-19.
La técnica de colgajos de piel penoescrotal implica inversión de la piel del pene, y es tal vez la más estudiada y utilizada en la actualidad. Para la mayoría de cirujanos es la técnica de elección. Se utiliza la piel invertida del pene sobre un pedículo abdominal que funciona como un tubo que se convierte en la neovagina. Se ha descrito que la profundidad vaginal media va de 10 a 13,5cm; el ancho medio de la neovagina es de 3 a 4cm20.
En cuanto a la calidad de vida y la satisfacción de los pacientes, el 83% se encuentran satisfechos con la profundidad de la neovagina, el 84,4% con la apariencia estética externa, y solo el 6% de los pacientes se arrepintieron de haberse sometido a cirugía. Se dispone de un único estudio, realizado por Lawrence, en el que los pacientes calificaron de 0 a 10 la mejoría en la calidad de vida, con una mejoría descrita de 7,9/10 después de la cirugía. En cuanto a la función sexual, se estableció que el 75% de los transgénero HaM en los que se utilizó esta técnica tenían relaciones sexuales luego de la cirugía, del 2 al 6% refirieron dispareunia, y el 3%, sangrado de la neovagina con la relación sexual21-24. El orgasmo se obtuvo en el 63% de los individuos en promedio, con un rango entre el 29 al 100% tomando en consideración 27 estudios en los que se les preguntó a 1.076 pacientes transgénero HaM si podían conseguir el orgasmo25.
La tercera categoría de técnicas quirúrgicas es la vaginoplastia con segmentos de intestino grueso o delgado con pedículo vascular; es la segunda técnica más utilizada en la cirugía de reasignación de sexo HaM, y se prefiere cuando la técnica de inversión de la piel del pene ha fallado26,27.
Esta técnica consiste en ingresar a la cavidad peritoneal por medio de una laparotomía de Pfannenstiel o laparoscopia, se identifica el pedículo vascular del segmento intestinal a extraer, se liga el pedículo y se reseca el segmento intestinal con su pedículo vascular; se procede finalmente a una anastomosis terminoterminal de los segmentos de intestino restantes. La recomendación es extraer entre 8 y 12cm de intestino para lograr una profundidad adecuada. Con respecto a esta técnica quirúrgica, se ha descrito que la profundidad media de la neovagina rectosigmoidea es de 12cm, y el ancho, de 3,4 a 3,9cm; en la neovagina ileal la profundidad media es de 15 a 18cm y el ancho, de 2,5 a 4cm, y en la neovagina sigmoidea la profundidad media es de 11,5 a 13cm y el ancho, de 3,7 a 4cm. En cuanto a la salud sexual, se ha encontrado que el 79% de los pacientes intervenidos son sexualmente activos un año después de la vaginoplastia intestinal, el 77,8% tienen una función sexual satisfactoria, y según el Female Sexual Index Function (FSFI) no describen disfunción sexual el 80,3% de los individuos. Con respecto a la calidad de vida, el 88,3% de los pacientes referían que la configuración cosmética era buena, y el 89,5% estaban de acuerdo que tenía una buena apariencia estética28,29.
Horbach et al. revisaron la literatura publicada en el Journal of Sexual Medicine en marzo de 2015, en la que evaluaron la evidencia disponible publicada en los últimos 20años sobre las técnicas quirúrgicas y los resultados de la cirugía de reasignación de sexo HaM, y concluyeron que es imposible definir cuál es la mejor técnica quirúrgica disponible para vaginoplastia debido a la heterogeneidad de las técnicas quirúrgicas y a la falta de evidencia de buena calidad que permita llegar a esta conclusión. La técnica quirúrgica más utilizada en la actualidad es la inversión de la piel del pene, y muestra resultados favorables en cuanto a salud sexual, función del tracto urinario y calidad de vida en quienes se someten a este tipo de intervención quirúrgica7.
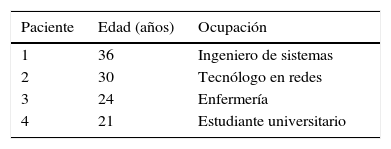
Para este estudio, los 4 pacientes transgénero HaM fueron sometidos a cirugía de reasignación de sexo con la técnica descrita por Sava Perovic en 1992, que combina varios tipos de técnicas descritas previamente y agrega algunas innovaciones, como el uso de un colgajo pediculado del prepucio y la piel del pene, y otro de la mucosa de la uretra peneana, logrando mayor capacidad sensitiva y lubricación para la neovagina20.
Métodos y materialesSe analizaron los cuestionarios aplicados como parte de los controles postoperatorios de 4 pacientes transexuales sometidos a reasignación genital de HaM con la técnica de Perovic en el Hospital Universitario San Ignacio (HUSI), entre 2013 y 2015. En la tabla 1 se presentan las características sociodemográficas.
Se les solicitó completar: a)un cuestionario de 26 preguntas de calidad de vida (cuestionario WHOQOL-BREF) que se puntúa de 1 a 5 y se divide en 4 dominios: salud física, salud psicológica, relaciones sociales y entorno; b)un cuestionario que evalúa la función del tracto urinario bajo adaptado del cuestionario diseñado por Hoebke et al. y revisado por el Grupo Multidisciplinario para el Estudio y Tratamiento de los Trastornos de Género del HUSI (GMET-TG), que consta de 12 preguntas, de las cuales 10 tienen respuestas cerradas (sí: 1; no: 2) y 2, respuestas abiertas30, y c)un cuestionario de salud sexual adaptado del cuestionario diseñado por Wierckx et al. y revisado por el GMET-TG, que consiste en 12 preguntas cerradas, en el que las primeras 5 aplicaban a todos los pacientes y las últimas 7 a las pacientes sexualmente activas31.
ResultadosUna de las preocupaciones mayores respecto a las posibles complicaciones se centra en el patrón miccional, por cuanto existe riesgo de la aparición de estrechez del meato uretral, con sus repercusiones directas en la calidad de vida. En ningún caso se presentó esta situación clínica ni se empeoró el calibre del chorro. Una paciente de las 4 describe un cambio inicial en el patrón miccional dado por disuria y modificaciones en el aspecto de la orina, que mejoraron hasta el punto de encontrase asintomática en el momento de la evaluación. El cambio descrito en uno de los casos, sin influencia negativa, se refiere a la forma adecuada de controlar la dirección del caudal.
Dos pacientes presentaron infección urinaria baja no complicada, una de ellas asociada a una relación sexual, y en el caso que ha presentado 2 episodios no existe una explicación clara, diferente a la longitud uretral predisponente.
La frecuencia miccional en general ha sido adecuada, sin alteraciones de índole irritativa o consecuentes con hiperactividad, aunque en un caso en el que la frecuencia es de 8×0 se presenta goteo posmiccional ocasional. En ningún caso se ha presentado incontinencia urinaria. Los resultados se resumen en la tabla 2.
Cuestionario del Grupo Multidisciplinario para el Estudio y Tratamiento de los Trastornos de Género del HUSI (GMET-TG) para evaluar función del tracto urinario
| Función del tracto urinario bajo | (n=4) | |
|---|---|---|
| 1. | ¿Ha notado algún cambio para orinar después de la cirugía? | Sí (1) No (3) |
| 2. | ¿Ha empeorado o mejorado? | Empeorado (1) Mejorado (1) Igual (2) |
| 3. | ¿Ha tenido IVU después de la cirugía? | Sí (2) No (2) |
| 4. | ¿Cuántas veces? | Ninguna (2) 1-2 (2) Más de 2 (0) |
| 5. | ¿Ha tenido IVU después dela relación sexual tras su cirugía? | Sí (1) No (3) |
| 6. | ¿Cuántas veces orina al día? | 1-3 (0) 3-6 (3) Más de 6 (1) |
| 7. | ¿Se levanta a orinar en la noche? | Sí (2) No (2) |
| 8. | ¿Tiene usted incontinencia urinaria? | Sí (0) No (4) |
| 9. | ¿Tiene goteo de orina después de la micción? | Sí (1) No (3) |
En cuanto a la salud sexual, los resultados se presentan en la tabla 3. Tres se califican heterosexuales y una asexual en su orientación. Dos pacientes sostienen en el momento una relación con hombres heterosexuales.
Cuestionario del Grupo Multidisciplinario para el Estudio y Tratamiento de los Trastornos de Género del HUSI (GMET-TG) para evaluar la salud sexual
| Parámetros de relación sexual | (n=4) | ||
|---|---|---|---|
| 1. | ¿Está usted actualmente en una relación? | Sí | 2 |
| No | 2 | ||
| 2. | ¿Cuál es su orientación sexual? | Atraída a hombres | 3 |
| Atraída a mujeres | |||
| Bisexual | |||
| Asexual | 1 | ||
| 3. | ¿Cuál es el género de su pareja? | Mujer heterosexual | |
| Mujer homo/bisexual | |||
| Hombre homo/bisexual | |||
| Hombre heterosexual | 2 | ||
| No aplica | 2 | ||
| 4. | ¿Cuál es la frecuencia de las actividades sexuales con su pareja? | Nunca | 2 |
| Menos de una vez al mes | 1 | ||
| 1-2 veces al mes | |||
| Semanal | 1 | ||
| Diario | |||
| No aplica | |||
| 5. | ¿Qué tan satisfecho se siente sexualmente con su pareja? | Muy insatisfecho | |
| Insatisfecho | |||
| Neutral | 1 | ||
| Satisfecho | 1 | ||
| Muy satisfecho | |||
| No aplica | 2 | ||
| 6. | ¿Cuál es la frecuencia con la que se excita? | Casi nunca | 1 |
| Menos de la mitad del tiempo | |||
| La mitad del tiempo | 2 | ||
| Más de la mitad del tiempo | |||
| Casi siempre | 1 | ||
| 7. | ¿Logra tener orgasmos cuando se masturba? | Casi nunca | 1 |
| Menos de la mitad de las veces | 2 | ||
| La mitad de las veces | 1 | ||
| Más de la mitad de las veces | |||
| Casi siempre | |||
| 8. | ¿Logra tener orgasmos durante la relación sexual con su pareja? | Casi nunca | 1 |
| Menos de la mitad de las veces | 1 | ||
| La mitad de las veces | |||
| Más de la mitad de las veces | |||
| Casi siempre | |||
| No aplica | 2 | ||
| 9. | ¿Ha cambiado la experiencia orgásmica después de la cirugía de reasignación? | Sí | 3 |
| No | 1 | ||
En aquellas que tienen actividad sexual, la frecuencia de las relaciones sexuales y la satisfacción no es muy alta. Por otro lado, la actividad masturbatoria es también moderada en frecuencia, aunque se percibe mayor intención autoestimulatoria. La respuesta orgásmica se encuentra presente en la mayoría, y es advertida como diferente (tabla 3).
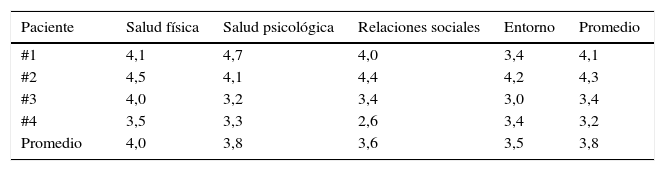
La calificación del cuestionario WHOQOL-BREF, tal como se resume en la tabla 4, demuestra que la calidad de vida en el grupo en general es calificada satisfactoriamente y no se aleja de los posibles resultados que se pueden encontrar en la población general bajo condiciones estándar de vida. Sin embargo, es necesario desarrollar instrumentos más específicos de evaluación para estos casos en particular. Por lo tanto, esta es una de las razones que motiva el establecimiento de grupos multidisciplinarios para afrontar la disforia de género.
Es explicable que, en cuanto a las relaciones interpersonales, los puntajes reflejen una pobre favorabilidad, siendo este criterio uno de los aspectos de mayor sensibilidad, por cuanto los gestos y las actitudes sociales de intolerancia son una causa permanente de sufrimiento en las personas con esta identidad.
Es de resaltar que en este estudio las pacientes que en este cuestionario obtuvieron puntajes poco favorables son precisamente las que tienen actividad sexual con hombres heterosexuales, lo que confirma el concepto de que en los casos de transexualismo el problema se centra en la identidad sexual, entendida como la forma en que una persona se relaciona con el entorno mediante comportamientos, actitudes y rasgos de personalidad que en una sociedad determinada se designan como típicos del rol masculino o femenino, y no en la orientación sexual consistente en la atracción emocional, romántica, afectiva y sexual (tabla 4).
DiscusiónEn los últimos 40 años la reasignación sexual hormonal y quirúrgica ha sido aceptada como el procedimiento estándar para el tratamiento de los pacientes transgénero HaM. Se han desarrollado varios cuestionarios para medir la calidad de vida relacionada con la salud, la salud mental, la función del tracto urinario y la salud sexual. Se han encontrado en muchos casos puntajes más bajos comparados con la población general. De aquí surge el interés por desarrollar cuestionarios para medir múltiples aspectos relacionados con la calidad de vida y el impacto socioeconómico que tiene la reasignación de sexo en un individuo32.
Motmans et al. evaluaron la calidad de vida en los individuos que habían sido llevados a reasignación de sexo y la comparó con la población general; un total de 148 sujetos: 83 mujeres transexuales (HaM) y 65 hombres transexuales (MaH). Para esto utilizaron el cuestionario SF-36 QoL. Encontraron que la calidad de vida de las mujeres transexuales no difería significativamente de la de la población general, pero sí en los hombres transexuales al medir la calidad de vida relacionada con la salud mental y al compararlos con la población general. Hallaron que las personas de mayor edad en el momento de la cirugía, las de bajo nivel educativo, las desempleadas o con ingresos mensuales bajos tenían menores puntajes con respecto a la calidad de vida33.
Uno de los pocos estudios en los que se ha medido la función del tracto urinario tras la cirugía de reasignación de sexo es el de Hoebke et al., de 2005, consistente en la evaluación 55 pacientes individuales por un grupo multidisciplinario ajeno al comprometido en la atención, que incluía un psicólogo, un sexólogo, un endocrinólogo y un cirujano, en el que ninguno de los evaluadores estuvo involucrado en el tratamiento de estos pacientes. Se detectaron en general pocos cambios en los patrones miccionales, a pesar de que el 33 y el 13% de los transgénero MaH y HaM, respectivamente, reportaron cambios en los hábitos miccionales respectivamente. En el grupo de HaM el 16% de los individuos reportaron algún tipo de incontinencia30.
Kuhn et al. utilizaron el Kings Health Questionnaire para evaluar la calidad de vida en 55 individuos transgénero 15años después de tratados, de los cuales 52 eran transexuales HaM y 3 MaH. Se compararon los resultados con un grupo de control de individuos de la población general. En cuanto a salud general, limitación de rol, limitación física, limitación personal, incontinencia y severidad de los síntomas urinarios en la población de individuos transgénero, los puntajes fueron mucho más bajos que en el grupo de control, y la satisfacción general fue también significativamente menor32.
Para evaluar la salud sexual después de la cirugía de reasignación de sexo, Wierckx et al. desarrollaron un cuestionario específico construido por el grupo de urología, ginecología, sexología y endocrinología del hospital de Gante, en Bélgica. El estudio se llevó a cabo en 49 transexuales MaH con una edad media de 37años y por lo menos 8años después de haber sido llevados a cirugía de reasignación de sexo. Se les aplicó el cuestionario SF-36 para medir la calidad de vida, y para evaluar la salud sexual se les aplicó un cuestionario diseñado para dicho estudio. Aquí, en cambio, la autopercepción de salud física y mental fue buena, y la mayoría reportó aumento en la frecuencia de la masturbación, la actividad precoital y mejoría en la habilidad para lograr el orgasmo31.
ConclusionesEn estos estudios de caso donde se describe el efecto en la calidad de vida, la salud sexual y el tracto urinario se sintetizan las mínimas repercusiones sobre el tracto urinario que garantiza la técnica de Sava Perovic para la reasignación genital de hombre a mujer34.
La calidad de vida global en esta muestra pone de manifiesto una calificación general buena en lo que se refiere a la salud general y al bienestar emocional. Los aspectos que evalúan las relaciones con el entorno social mostraron dificultades derivadas de la aún insuficiente aceptación de estas personas por parte del grupo social cercano.
Los efectos sobre la actividad sexual a pesar del resultado estético altamente satisfactorio, así como las valoraciones sobre actividad sexual y satisfacción, son tasados con menor favorabilidad. Al tiempo, se aprecia que esta esfera es estimada con un menor grado de interés.
En definitiva, los resultados globales obtenidos son altamente satisfactorios. Es necesario perfeccionar cada vez más la evaluación multidisciplinaria previa y la técnica quirúrgica para obtener resultados funcionales cada vez mejores conducentes a aliviar el sufrimiento de las personas con incompatibilidad de sexo biológico y su identidad sexual.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores no tienen conflictos de intereses que declarar.