Introducción
Una de las principales preocupaciones en un centro de atención a drogodependientes de carácter público, como es el caso de un CAD del Ayuntamiento de Madrid, es el estudio y seguimiento constante de la atención dispensada a los pacientes que acuden a él en demanda de tratamiento. La dependencia de sustancias, su grado, las características personales, los diferentes niveles de deterioro personal y su entorno familiar y social hacen que estos pacientes presenten un cúmulo de características especiales, muy diversas, que inciden de manera directa en el modelo de atención que se les puede ofertar. La estructura de los CAD, con su formato multidisciplinar, con las sucesivas intervenciones de médicos, enfermeros, psicólogos, terapeutas ocupacionales y trabajadores sociales posibilita la detección de las necesidades especiales y concretas de cada persona, lo que permite determinar de forma individualizada el programa de atención.
Como también ocurre en centros privados de similares características, una cuestión fundamental es la retención del paciente. La retención en tratamiento está fuertemente relacionada con su éxito1. Lo ideal es establecer una buena y fluida comunicación y mantener el tratamiento del paciente hasta que se decida el alta de común acuerdo por ambas partes. Sin embargo, es habitual que el sujeto deje de acudir a las citas sin que nos conste la razón que ha motivado el abandono. En nuestra experiencia, dos razones de cariz opuesto justifican, en muchos casos, este abandono: el fracaso del tratamiento (retorno a la situación del consumo) o el éxito del tratamiento (la persona considera que ya no necesita atención profesional). Habitualmente, se tiende a considerar sólo la primera de las situaciones, pero también nos consta que un buen número de pacientes han conseguido por completo sus objetivos de tratamiento (por ejemplo, abstinencia completa y mantenida, o consumo controlado, reorganización de la vida familiar y laboral, remisión de la sintomatología psicopatológica), aunque los profesionales tiendan a prolongarlo en función de objetivos más amplios, más objetivables y más globales, o bien ante la inseguridad de que los logros puedan ser mantenidos en el tiempo. Conocer el motivo de la interrupción del tratamiento nos puede permitir una serie de mejoras en el proceso del mismo: ajustar las expectativas del paciente a los objetivos del equipo profesional (y viceversa), conocer las debilidades del modelo asistencial, tomar medidas para favorecer el contacto y la comunicación y/o formular un modelo de evaluación dinámica.
El hecho de que la atención en un CAD sea totalmente gratuita merece una consideración. En las relaciones de tipo asistencial es muy importante la motivación de asistencia y seguimiento. Como ya hemos comentado, en este tipo de pacientes se dan unas características especiales, muchas de las cuales inciden en la motivación. Es conocido que el coste económico de cualquier interacción paciente-terapeuta tiene una relación directa, positiva o negativa, con la motivación. Si una consulta no tiene coste económico es más fácil tomar la decisión de llamar para anular la cita, pedir otra nueva o simplemente no acudir y no dar explicaciones2.
El presente estudio se inscribe en una línea de investigación sobre el seguimiento de las diversas fases de la relación paciente/oferta asistencial, desde las barreras que puede encontrarse para iniciar el tratamiento3,4, el desarrollo completo de éste5, la incentivación de la permanencia6, la satisfacción de los usuarios con el tratamiento recibido7,8 o la mejora en la calidad de vida por ellos percibida como indicador de éxito del tratamiento9,10, que tienen en común la consideración del paciente como ciudadano de pleno derecho y parte activa en el proceso de mejora de la calidad asistencial11.
Es importante definir lo que se entiende por abandono y cómo se produce. Este concepto, como tipo específico de finalización del tratamiento de un paciente en el CAD, se decide y detecta en las revisiones periódicas (mensuales o bimensuales) que los profesionales hacen sobre los expedientes activos. Por diferentes conceptos, entre ellos el no atender las sesiones o citas individuales concertadas sin que haya aviso o conocimiento de causas, se toma la determinación de dar de baja a los sujetos. El término inglés attrition (inadecuadamente traducido como «atrición», que, según la R.A.E., se refiere al «pesar de haber ofendido a Dios, no tanto por el amor que se le tiene como por temor a las consecuencias de la ofensa cometida») se refiere al abandono de los tratamientos por voluntad del paciente, si bien la mayor parte de los estudios se centra en los predictores del abandono o las tasas encontradas en cohortes de pacientes, y rara vez en las razones por las cuales las personas deciden efectuar tal interrupción4,12.
El presente estudio pretende explorar el concepto de causa de abandono desde la perspectiva del propio paciente, perspectiva que hasta estos momentos no se había tenido suficientemente en cuenta. Ofrece un carácter exploratorio y tiene como objetivo proporcionar un muestreo de las razones aducidas por los pacientes para interrumpir sus tratamientos, lo que permitiría sugerir un proceso, aún por definir, de investigación de las causas, de forma que, en el futuro, la tipificación abandono lleve asociadas la causa o causas que lo han motivado.
Material y método
Muestra
Para la realización de este estudio se han elegido al azar los expedientes de 53 pacientes de entre los 213 abandonos, cuya tipificación concuerda con el objeto del estudio y que se han producido en el CAD San Blas del Instituto de Adicciones del Ayuntamiento de Madrid entre el 1 de enero de 2006 y el 15 de marzo de 2007, lo que representa un período de 15 meses. No es objeto de este estudio determinar si el número de 213 es alto o bajo en ese período de tiempo. El número estudiado responde con exactitud a la cuarta parte de la muestra total.
Procedimiento
El método seguido ha sido el contacto telefónico con el paciente. Como se comentará más adelante con más detalle, el tiempo transcurrido entre el cierre del expediente (que se produce cuando el paciente lleva dos meses sin acudir a citas) y el momento de la llamada, realizada en el mes de junio de 2007, es en muchos casos excesivo, produciéndose un alto índice de inaccesibilidad.
La entrevista fue realizada por un psicólogo y una enfermera (los dos primeros autores del presente trabajo). La pregunta principal que se planteaba al paciente era: «Usted ha dejado de acudir a las citas en el CAD ¿cuál es la razón para no acudir a estas citas y no solicitar otras nuevas?». A partir de la información suministrada por el entrevistado, se sucedían las preguntas que fueran necesarias hasta afinar en el planteamiento de una respuesta concreta. En los casos en los que parecía adecuado y posible, se instaba al entrevistado a solicitar una nueva cita.
Utilizando la historia clínica, se han recogido una serie de datos de tipo sociodemográfico y relacionadas con el tratamiento: fechas de inicio y fin del tratamiento, número de citas ofertadas, número de citas atendidas, edad, sexo, estado civil, nivel de socialización, sustancia principal y sustancias secundarias consumidas. En cuanto al número de citas, se han considerado sólo aquellas consultas de duración superior a 30 minutos, no contabilizándose las de menor duración. Con respecto a la variable fecha final de tratamiento, se ha registrado la fecha de la última cita atendida efectivamente por el paciente. Con ello se pretende minimizar el efecto del tiempo que se tarda en detectar y decidir el cierre del expediente por abandono.
Resultados
Descriptivos de la muestra
De los 53 casos estudiados (que como se recordará fueron elegidos al azar), 40 de ellos corresponden a hombres, lo que supone el 75% de la muestra, siendo los 13 restantes mujeres (25%). El alto índice de varones puede estar relacionado, en términos generales, con datos como las diferencias existentes en las demandas y en la persistencia en los tratamientos entre hombres y mujeres.
Las edades de los pacientes seleccionados oscilan entre los 17 y los 58 años. La distribución por tramos etarios coincide con la distribución general de edades de los pacientes atendidos en el dispositivo. Treinta y uno de los pacientes refieren ser solteros (58%) y 13 casados (25%)h; las diferentes situaciones de convivencia que se dan en la sociedad actual, en referencia a la relación de pareja, hacen que estos datos sean cuestionables.
La mayor parte de los sujetos (n = 29, 55%) han alcanzado un nivel básico de estudios que se corresponde con la ESO/bachiller elemental. Tan solo 9 han superado el COU y 4 tienen estudios superiores, mientras que 11 no acabaron los estudios primarios. Los datos se corresponden con la situación media real de los pacientes y no nos permiten obtener una relación directa entre ellos y el hecho del abandono de la terapia. Asimismo, la variable socialización de cuyos datos disponemos, nos informa de que un 83% se encuentran socialmente integrados, frente a un 17% clasificado como población de características especificas (judiciales, viviendo en la calle, institucionalizados, etc.).
Sustancia principal y politoxicomania
La droga principal fue el alcohol en el 43,4% de la muestra y la cocaína en el 41,5%, la heroína en el 7,5%, el cannabis en el 5,7% y los alucinógenos en el 1,9%. De entre ellos, la mayor parte de los sujetos practican un policonsumo, salvo en el caso del alcohol: más de la mitad de quienes consumen alcohol (52,2%) no consumen ninguna otra sustancia, excepción hecha del tabaco. La muestra sigue un perfil típico de la generalidad de pacientes tratados en el CAD (y en otros dispositivos a nivel estatal), donde el alcohol y la cocaína representan, en la actualidad, las drogas que más nuevas demandas de atención generan en recursos específicos.
Permanencia en tratamiento
Los pacientes que abandonaron el tratamiento habían permanecido un tiempo variable en él; los datos obtenidos, agrupados por meses, se detallan a continuación: sólo el 3,8% llevaba más de un año en tratamiento, el 20,3% entre 6 meses y un año, el 33,4% entre 3 y 6 meses, el 15,1% más de un mes y menos de 3, y el 26,4% menos de un mes.
Para valorar consecuentemente estos datos, habremos de tener en cuenta el número de sesiones o citas que se han ofertado a los pacientes y las que realmente han sido atendidas por ellos. En los primeros momentos de relación de los sujetos con el CAD, las citas suelen ser frecuentes y continuas, como requiere el procedimiento multidisciplinar de valoración inicial realizado por las diferentes áreas del CAD. Una vez concluida esta fase y en función del tipo de asistencia que se determine en las reuniones de áreas, las citas ya son más específicas y se ofrecen más espaciadas en función de la demanda general y del número de profesionales disponibles.
Merece la pena pormenorizar el caso de los dos pacientes cuyo abandono se produce tras más de un año de contacto con el CAD. Ambos acuden por consumo de cocaína como sustancia principal, pero con consumo de otras sustancias. A uno de ellos, en sus 380 días de permanencia, se le ofertan 25 sesiones de las que atiende presencialmente 24. Cuando se le pregunta la causa de su abandono manifiesta que ya se encontraba bien y que no necesitaba ir al CAD, pasando a continuación a disculparse por haber desaparecido sin más. Es el ejemplo de lo que hemos denominado mejoría autodecidida. El otro caso, con 13 sesiones ofertadas en sus 404 días de permanencia, sólo atiende presencialmente ocho y cuando es preguntado manifiesta sentirse descontento con la atención recibida debido a un problema de demora en la misma. Sería necesario estudiar más a fondo el caso para determinar si las sesiones de atención ofertadas han sido escasas, con plazos muy largos o bien las características personales, por ejemplo, el encontrarse trabajando o variables psicológicas, la sucesiva anulación de citas y la demora en la solicitud de la siguiente, han incidido en los plazos y las asistencias.
En el otro extremo, el número de 14 abandonos en el primer mes es significativo: la cuarta parte de la muestra abandona durante el primer mes, lo que merece un comentario más amplio en el apartado de discusión.
Sesiones ofertadas y atendidas
El número total de sesiones ofertadas ha sido, para los 53 pacientes, de 530, de las cuales han sido atendidas 350. Aquí sería conveniente destacar el aspecto negativo del dato, como que un 34% de las sesiones no han sido atendidas por los pacientes. Se observa que 7 usuarios han atendido el 100% de las sesiones ofertadas y otros 18 más entre el 70 y el 100%, lo que muestra unos buenos índices en comparación con la generalidad.
Causas de abandono
Las causas de abandono son el eje vertebral del presente estudio. Los datos obtenidos han sido los siguientes:
1) Seis comunicaron una mejoría autodecidida: «no necesitaba más, ya he dejado de consumir».
2) Tres refirieron estar transgrediendo las pautas: «no estaba cumpliendo lo que me indicaban los profesionales», «no tenía sentido que siguiera acudiendo, no quería dejar de consumir».
3) Siete por imposibilidad de asistencia por trabajo.
4) Tres manifestaron haber acabado el tratamiento: «llevaba ya mucho tiempo sin consumir», «mis problemas habían desaparecido», «ya no tenía problemas con la droga desde hacía mucho tiempo».
5) Uno indicó problemas económicos: «no podía pagarme el tratamiento».
6) Otro por ser tratado por muchos profesionales: «yo sólo quería ver a la psicóloga, pero insistían en darme citas con el médico, la trabajadora social y otros».
7) Dos indicaron incompatibilidad con terapeutas: «no conecté con mi psicóloga», «el médico no comprendía mi problema».
8) Cuatro se quejaron de demora en la atención: «cuando anulaba una cita tardaban varias semanas en atenderme de nuevo», «pasaba mucho tiempo entre cita y cita».
9) Tres cambiaron de domicilio.
10) Uno cambió de centro de atención.
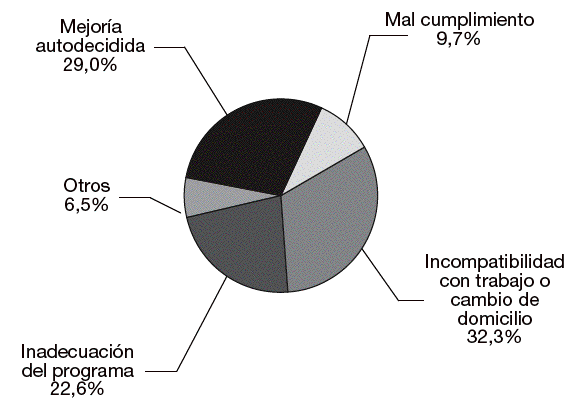
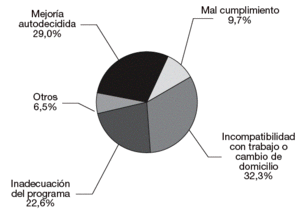
Hemos agrupado estas razones en varios apartados (fig. 1):
Figura 1. Causas de abandono del tratamiento.
Mejoría autodecidida
Situación en la que el paciente decide que ha alcanzado sus objetivos, aunque no haya conseguido lo mismo teniendo en cuenta los de los profesionales. El paciente decide no necesitar más tratamiento por haber experimentado una mejoría satisfactoria.
Inadecuación del programa
Circunstancias atribuibles a la modalidad de tratamiento ofertada (por ejemplo, atención multidisciplinar), al estilo de los profesionales o a la dinámica asistencial.
Mal cumplimiento
Circunstancias atribuibles al paciente (por ejemplo, baja motivación, no disposición al cumplimiento normativo).
Circunstancias externas
Debidas a imperativos como la actividad laboral o el cambio de domicilio.
Otros
Incluimos aquí motivos difíciles de catalogar, como el cambio de centro de tratamiento (que podría deberse a un cambio de domicilio o a la preferencia por otro estilo asistencial) o problemas económicos para seguir el tratamiento (difíciles de explicar en un centro de tratamiento gratuito).
Satisfacción
El 42% de los usuarios (73,3% de los contactados) estaban satisfechos del tratamiento asistencial recibido, con independencia de si les había resultado efectivo para la resolución de su problema. Por el contrario, el 13% (26,7% de los contactados) se mostraron claramente insatisfechos, aprovechando algunos de ellos la comunicación para ser prolijos en todo tipo de acusaciones, algunas de ellas de amplia índole sociopolítica, y exigir mejoras en la atención. Del 35% restante no se tienen datos por la imposibilidad de contactar.
Discusión
Las limitaciones del presente estudio son evidentes. Hemos obtenido una muestra representativa (25%) de todos los abandonos producidos en un período de tiempo amplio, pero un tercio de esa muestra ha resultado inaccesible. La causa es, sin duda, el largo tiempo entre el abandono y la encuesta telefónica efectuada. Sin embargo, la intención del trabajo presentado es obtener hipótesis que justifiquen la propuesta de investigar los abandonos de forma sistemática, poco tiempo después de que se produzcan, de manera protocolizada, en los diferentes dispositivos. Los problemas en este tipo de estudios son de sobra conocidos y ampliamente estudiados en la literatura científica13.
Un dato muy importante que llama la atención y que ya ha sido comentado anteriormente es el alto número, 19, de pacientes con los que fue imposible contactar (un tercio de la muestra). Puede ser debido a múltiples causas. Generalmente los usuarios facilitan un teléfono móvil personal en su alta administrativa en el CAD. Como ya se ha comentado, el tiempo transcurrido entre la baja por abandono y la realización de esta encuesta puede haber propiciado cambios de teléfono o encontrarse en situaciones en las que no es posible atenderlo, como ocurrió en uno de los casos, encontrarse en prisión u hospitalizado. Se sugiere, como método para minimizar este número tan elevado, efectuar la llamada de forma inmediata, en el momento que se produce la decisión de baja por parte de los profesionales del CAD (generalmente a los 2 meses de inasistencia), intentando conocer con detalle las causas del abandono y, en su caso, intentar recuperar al paciente. El volumen asistencial posiblemente dificulte este procedimiento, pero conviene establecer un protocolo para posibilitarlo.
Otro dato detectado, no menos importante, es el alto número de abandonos que se produce en el primer mes de tratamiento, y que en este estudio ha resultado ser una cuarta parte de la muestra. Dos elementos pueden explicar este fenómeno: la motivación y las características de la demanda.
Cuando el coste de la conducta adictiva excede a los beneficios que se obtienen con ella, el paciente experimenta malestar. En un primer momento, utilizará los recursos personales para hacer frente a la amenaza de pérdidas; si tal inversión resulta eficaz, persistirá la conducta. Si, por el contrario, no consigue restablecer el equilibrio, puede comenzar una espiral de pérdidas y el individuo verá incrementado su malestar. Es en ese momento cuando se plantea la utilización del apoyo social (petición de ayuda a familiares, demanda de tratamiento), con el objeto de reducir las pérdidas y, en consecuencia, su malestar. Tal demanda de ayuda no tiene por que ir orientada al abandono del consumo, que es en sí misma una pérdida de recursos; en muchas ocasiones, la demanda está encaminada a incrementar el control sobre el consumo, sin un planteamiento claro de abandono. Objetivamente (desde la posición de un observador externo), un sujeto puede estar dilapidando sus recursos como consecuencia de su consumo de drogas, pero si esta conducta proporciona resultados coincidentes con las expectativas del individuo, se mantendrá. La determinación del coste y del beneficio de la conducta adictiva es un proceso de valoración cognitiva individual14. Dicho de otro modo, las personas que acuden a un CAD lo hacen porque se encuentran en una situación en la que están perdiendo, o ya han perdido, recursos (económicos, apoyo social, salud, autoestima) y su intención inicial no es, necesariamente, abandonar el consumo, sino restituir los recursos perdidos o proteger los amenazados. Lo que se encuentran es que el proceso de rehabilitación que se les propone resulta ser una nueva inversión de recursos (debe dedicar mucho tiempo a las citas, debe tolerar grados variables de malestar para abandonar el consumo, debe soportar sin drogas situaciones de malestar que antes resolvía consumiendo). De nuevo debe evaluar si la propuesta se adapta a sus necesidades y las características de su demanda. Lo que denominamos motivación no es sino un balance entre lo que tiene y lo que podría tener si invierte esfuerzo en conseguirlo. Por ello, sería interesante incidir en la primera o primeras sesiones en este aspecto de la información, incluso intentando elaborar conjuntamente con los sujetos ese «coste» al que antes hemos aludido, para reconducir la situación y que no acabe derivando en abandono.
El primer período del tratamiento consiste en una evaluación. Pero no son sólo los profesionales los que evalúan, también lo está haciendo, paralelamente, el paciente. Está evaluando si su problema ha sido bien comprendido, si el/los profesional/es son capaces de captar su información de forma adecuada, si el procedimiento seguido por los profesionales le resulta aceptable, si las propuestas de acción que va recibiendo le parecen razonables y, en último término, si todo este conjunto incrementa las posibilidades de tomar el control sobre la sustancia o de abandonarla definitivamente. En no pocas ocasiones los profesionales tienden a proteger su autoestima o a limitar sus responsabilidades arguyendo que «el paciente está poco motivado», cuando lo que puede estar sucediendo es que la respuesta asistencial no ha conseguido suscitar la confianza del paciente para poder resolver sus problemas15.
Pero hay otra situación que puede estar relacionada con los abandonos tempranos. Muchas personas no requieren un tratamiento completo para abandonar su adicción o retornar a un consumo controlado. Debemos recordar que una buena parte (en ocasiones la mayor) de los consumidores de sustancias abandonan espontáneamente el consumo16-19 y conviene recordar que la recuperación natural es la vía preferente de salida de las adicciones entre los que abandonan o reducen el consumo de alcohol y otras sustancias20,21. La perspectiva que nos proporciona un encuadre clínico puede llegar a hacernos creer que el proceso de abandono de una adicción es inevitablemente largo e inestable. Sin embargo, sabemos que un considerable número de personas interrumpen su uso sin ayuda profesional de ningún tipo; otros desarrollan patrones severos de consumo con importantes consecuencias o muestran una remisión espontánea incluso de patrones de dependencia sin tratamiento o después de una breve intervención profesional o un simple apoyo social no terapéutico y también los hay que no cambian nunca a pesar de recibir tratamientos intensivos22. Nos consta, por la experiencia profesional, que una parte considerable de los sujetos que inician el tratamiento no requieren más de 2 ó 3 sesiones para recabar la suficiente información, acumular la necesaria motivación y poner en marcha de forma autónoma los mecanismos necesarios para la remisión de la conducta adictiva.
Que la motivación va modificándose a lo largo del tratamiento es un hecho contrastado23; los sujetos van reelaborando continuamente el balance de lo que le supone continuar, lo que hemos dado en llamar «coste personal». Seis de los consultados refirieren haber abandonado por encontrarse bien, lo que hemos tipificado como mejoría autodecidida. Podríamos aventurar una explicación: el «coste personal» y de tiempo que supone el atender las sesiones personalmente en el CAD puede no compensar una vez que la mejoría se está produciendo y el usuario toma decisiones más rigurosas con sus acciones y planteamientos que le liberen de la asistencia al centro, que, aún siendo gratuito, le supone un esfuerzo. Pero también sucede que, en muchas ocasiones, las pretensiones de los profesionales para determinar una alta terapéutica en medio ambulatorio exceden, no ya de lo posible, sino incluso de lo razonable. Por una parte, el concepto de «adicción como enfermedad crónica y recidivante» anticipa inexorablemente el fracaso de cualquier intervención y anula la posibilidad de dar por cerrado un proceso. Desde una perspectiva opuesta, los enfoques psicosociales proponen metas ideales que requieren el rediseño completo del ámbito familiar, comunitario, laboral, ocupacional, y también de cambios tan profundos en la personalidad que se convierten en metas inalcanzables. En palabras de un alto responsable español: por lo general los profesionales pretenden que la persona no consuma, no sólo la droga que provocó su adicción, sino cualquier otra que suponga en teoría un «riesgo» de recidiva; es decir, cualquier otra. Se pretende, además, que tal abstinencia sea perenne, que exista constatación objetiva de su existencia. Que la persona, además, salga del tratamiento con trabajo estable, casa y novia. En definitiva, apenas existe la posibilidad de dar un alta terapéutica en un CAD.
En los últimos años se ha virado en cierto grado hacia el concepto de «normalización» como criterio de alta, pudiendo definirse como la situación en la que la persona se encuentra en igualdad de condiciones con sus iguales en edad, sexo, nivel de escolarización y estrato social. Esto permite ampliar el margen para la estimación del alta terapéutica. En caso contrario, los pacientes deciden cuándo deben dejar de acudir al tratamiento, lo que hemos denominado mejoría autodecidida, y que representa un tercio de las personas que contestaron a la encuesta.
Esta circunstancia no resulta baladí. Con gran probabilidad, una buena parte de los tratamientos con éxito son computados como fracasos, puesto que el punto de finalización se sitúa en el abandono del tratamiento por parte del paciente. Y, sin embargo, tal abandono, en una proporción considerable de los casos, lo que supone es el fin de la necesidad de contar con el apoyo profesional, en situación de abstinencia o consumo no problemático, lo que modificaría sensiblemente las habitualmente paupérrimas cifras de efectividad en el tratamiento de las adicciones.
Resultó curiosa la indicación dada por uno de los consultados al referirse a estar sufriendo problemas económicos para justificar su inasistencia al CAD. Cuando se intentó concretar con más detalle, el paciente se cerró en banda y sólo indicó esa causa. No nos parece significativa desde el punto de vista de la gratuidad de la atención en CAD, por lo que podemos suponer que se encubría alguna otra causa que no quería manifestar, como hicieron otros tres de los contactados que se negaron directamente a facilitar ninguna indicación ni comunicación al respecto.
Los siete pacientes que dejaron de asistir por incompatibilidad de horarios al estar trabajando, junto a los cuatro que manifestaron quejas por demoras en la atención, sugieren unos cambios en la estructura y horario de los centros que pueden estar en la mente de todos, como sería la ampliación de horarios, cubriendo más horas en la tarde, o incluso tarde-noche, para ser compatibles con los horarios laborales al uso, así como un incremento del número de profesionales en la atención, tanto para cubrir estos nuevos horarios como para incrementar y acortar los plazos. No debemos olvidar que los centros se diseñaron en un momento histórico determinado, coincidiendo ca un perfil homogéneo que incluía la situación de paro o marginalidad. La población que atendemos en la actualidad presenta un perfil completamente diferente y se encuentra, en un porcentaje importante de los casos, perfectamente inmersa en el mercado laboral. Estas medidas implican modificaciones de presupuestos y medios que no siempre son fáciles y mucho menos inmediatas.
El tratamiento dispensado en los CAD está basado en su área física de influencia. Salvo derivaciones de otros centros, los usuarios deben acudir al centro que cubre su área geográfica, lo que supone una facilidad en el acceso por cercanía. Los usuarios que cambiaron de domicilio y el que cambió de centro de tratamiento probablemente siguieron la lógica de adecuar la atención a la cercanía a su residencia.
Tres sujetos manifestaron estar transgrediendo las pautas, esto es, no seguían las indicaciones que les daban los diferentes profesionales y, en ese sentido, tomaron la decisión de dejar de asistir, ya que les suponía una especie de engaño para ellos mismos el acudir a las citas y no utilizarlas provechosamente. Es aceptado que el cumplimiento de las indicaciones dadas por los profesionales se relaciona con un mejor pronóstico y evolución del tratamiento, así como contribuye enormemente a la adherencia. Los pensamientos y sentimientos en el manejo de las situaciones personales, máxime en momentos de craving, conllevan la transgresión y la recaída24. En uno de los casos, la llamada sirvió para que la paciente recuperara su expediente e iniciara de nuevo su tratamiento. En ningún caso se les indicó que debían abandonar el tratamiento si no seguían las indicaciones y, de hecho, los profesionales intentan retener el mayor tiempo posible a estos pacientes, con la intención de que, en algún momento, consideren sus planteamientos de forma más realista: el paciente que se marcha por no cumplir las indicaciones es muy poco probable que las siga motu proprio.
En cuanto al resto de los indicadores, algunos son significativos y pueden indicar algún cambio en los procedimientos internos del CAD, aunque no siempre es factible detectar ciertas situaciones. El ser tratado por muchos profesionales, cuestión derivada del enfoque multidisciplinar, y la incompatibilidad con determinados profesionales, decidida de forma unilateral por el usuario, en caso de ser detectadas y comunicadas, podrían ser enfocadas y reconducidas de forma diferente.
A modo de conclusión, podríamos colegir que las variables estudiadas, de corte sociodemográfico, no aportan ningún dato determinante en relación con el abandono del tratamiento, pero sí sugieren interpretaciones de enorme utilidad para la planificación futura, el diseño de los dispositivos, los mecanismos de evaluación de resultados y los sistemas de información permanentes sobre trastornos adictivos25. Otros estudios26,27 abogan por incluir variables de corte psicopatológico, predominantemente de personalidad28, para la predicción y prevención de los abandonos. Un estudio en el que se correlacionaran abandonos y características de personalidad arrojaría con toda seguridad más luces en la casuística del abandono y en su predicción anticipada.
Los centros específicos de tratamiento de drogodependencias deben efectuar un viraje hacia la consolidación de centros de información, evaluación y tratamiento de conductas adictivas, que no necesariamente incluyan sustancias: nuevas adicciones requieren que el potencial acumulado en más de dos décadas de funcionamiento de estos centros se aplique, con las necesarias modificaciones, a conductas y hábitos capaces de provocar malestar a las personas que los desarrollan o a quienes conviven en su proximidad. La participación de estos pacientes tanto de forma pasiva (considerando sus necesidades) como activa (evaluando los programas a través de la satisfacción percibida, el incremento de la calidad de vida experimentado al hilo del tratamiento) aparece en estos momentos como el paso siguiente en el proceso de diseño de cara al futuro inmediato. Quizá, en ese futuro, el abandono pueda ser eliminado, en la medida en que cada paciente pueda manifestar en todo momento su disposición a continuar el tratamiento o a dejarlo, en base a sus argumentos razonados. Quizá entonces no tengamos que llamarlos para conocer las causas, sino que éstas consten como una variable más a considerar en su historial terapéutico.
Agradecimiento
La preparación y diseño de este informe ha sido llevado a cabo con la inestimable ayuda de los profesionales del Centro de Atención de Drogodependientes de San Blas, CAD 4, del Ayuntamiento de Madrid. A todos ellos nuestro agradecimiento por su colaboración.