Objetivo. Asegurar la alineación del dedo gordo en correcciones de hallux valgus. Reducción de la limitación de la función del dedo gordo renunciando a una imbricación medial de cápsula.
Indicaciones. Hallux valgus y recidiva de hallux valgus.
Contraindicaciones. Contraindicaciones generales de la operación de hallux valgus para la conservación de la articulación (por ejemplo, cambios degenerativos avanzados de la primera articulación metatarsofalángica, osteonecrosis, limitaciones de movilidad dolorosas de la primera articulación metatarsofalángica).
Técnica quirúrgica. Incisión cutánea medial, exposición de la cápsula articular y del tendón abductor del dedo gordo. Separación del extremo distal del tendón distal y refuerzo con un hilo. Seccionar la cápsula arterial median-te acceso en forma de L. Exéresis de la seudoexostosis y realización de la osteotomía correctora. Cerrar sin presionar la cápsula articular en posición correctora. Readaptación del tendón del músculo abductor del dedo gordo a media altura de la cápsula articular teniendo en cuenta la rotación del dedo gordo. Sutura de la piel. Vendaje corrector.
Tratamiento postoperatorio. Cambio de vendaje regular aplicando vendajes correctores durante cuatro semanas. Carga en función de la osteotomía correctora. A continuación, aplicación de una férula hallux valgus nocturna durante seis semanas más y una cuña interdigital en calzado de confección normal. Movilización pasiva de la primera articulación metatarsofalángica a partir del segundo día postoperatorio.
Resultados. En el periodo comprendido entre septiembre de 2007 y junio de 2008 se realizó una osteotomía de Chevron retrocapital a treinta pacientes con una deformidad de hallux valgus aislada. El ángulo intermetatarsiano medio prequirúrgico era de 12,9º (11-15º). El periodo medio de revisión médica postoperatoria fue de 14,4 (8-17) meses. En la revisión médica final se obtuvo en 28 pies operados una extensión dorsal media en la articulación metatarsofalángica de 45º (40-60º). Dos pacientes presentaron una extensión dorsal de 20º y de 30º. En total, se consiguió una extensión dorsal media postoperatoria de 44º (20-60º). El ángulo intermetatarsiano se redujo en los pacientes en una media de 5,6º (3-7º). Uno de los pacientes presentó una complicación en la cicatrización de la herida que tuvo que ser saneada quirúrgicamente. No se registraron infecciones profundas ni muestras radiológicas de necrosis avascular de la cabeza del primer metatarsiano. Ninguno de los pacientes mostró una desviación de hallux varus postoperatoria. A la pregunta sobre el grado de satisfacción de los resultados quirúrgicos veinte pacientes (67%) respondieron estar muy satisfechos. Otros nueve (30%) declararon estar satisfechos y un paciente (3%) declaró no estar satisfecho debido a la complicación en la cicatrización de la herida. 28 pacientes volverían a operarse.
Introducción
La literatura especializada describe múltiples posibilidades quirúrgicas para operar el hallux valgus. Actualmente, muchos cirujanos aplican una osteotomía distal correctiva en el caso de un hallux valgus leve con un ángulo inter-metatarsiano (IM) de máximo 15º. Sin embargo, las técnicas de abordaje que se aplican para la preparación de las partes blandas y el equilibrado de las mismas después de la corrección de los huesos son distintas. Se han descrito abordajes longitudinales, ovales, en forma de Y o de L19.
En el hallux valgus, además de las deformaciones óseas, aparecen también modificaciones de las partes blandas, visibles mediante exploración radiológica. La proyección lateral muestra un acortamiento de la cápsula articular y del músculo aductor del dedo gordo del pie. Existen múltiples recomendaciones para el procedimiento quirúrgico de liberación lateral4,5 («lateral release»).
Cada autor describe un tratamiento distinto para la debilitación en el lado medial y la elongación de la cápsula. Una recomendación sería realizar una imbricación medial cortando una lámina de la cápsula o duplicar el grosor de la cápsula, para así conseguir la sujeción medial del dedo grueso.
Mediante un estudio realizado con vibrómetro doppler láser in vivo, Kuhn et al13 mostraron la influencia de la incisión medial de la cápsula junto con una osteotomía de Chevron sobre el riego sanguíneo de la cabeza del primer metatarsiano. Como se pudo comprobar brevemente, la reducción de riego sanguíneo fue del 71%, el 45% del cual fue debido a la incisión medial de la cápsula. Ante estos hechos debería discutirse críticamente la idoneidad de realizar una resección de la lámina de la cápsula.
El músculo abductor del dedo gordo del pie es el músculo intrínseco singular más grande del pie. La zona de inserción del tendón no está definida. En exámenes anatómicos realizados sin deformación asociada se describen inserciones combinadas o aisladas en el hueso sesamoideo medial, en la base de la falange proximal o en la cápsula articular1,22. En la literatura médica, la función muscular está descrita como flexión y abducción de los dedos gordos del pie14. Sin embargo, existe discrepancia entre el tamaño de los músculos y la capacidad de abducción en la primera articulación metatarsofalángica (MTP-I). Wong22 mostró en un estudio in vitro realizado con preparados humanos que el músculo abductor del dedo gordo del pie tiene una misión importante en la estabilización del arco longitudinal. La articulación MTP-I, por su parte, está considerada como el antagonista del músculo aductor del dedo gordo del pie y se le atribuye, por tanto, un efecto estabilizador sobre la articulación MTP-I.
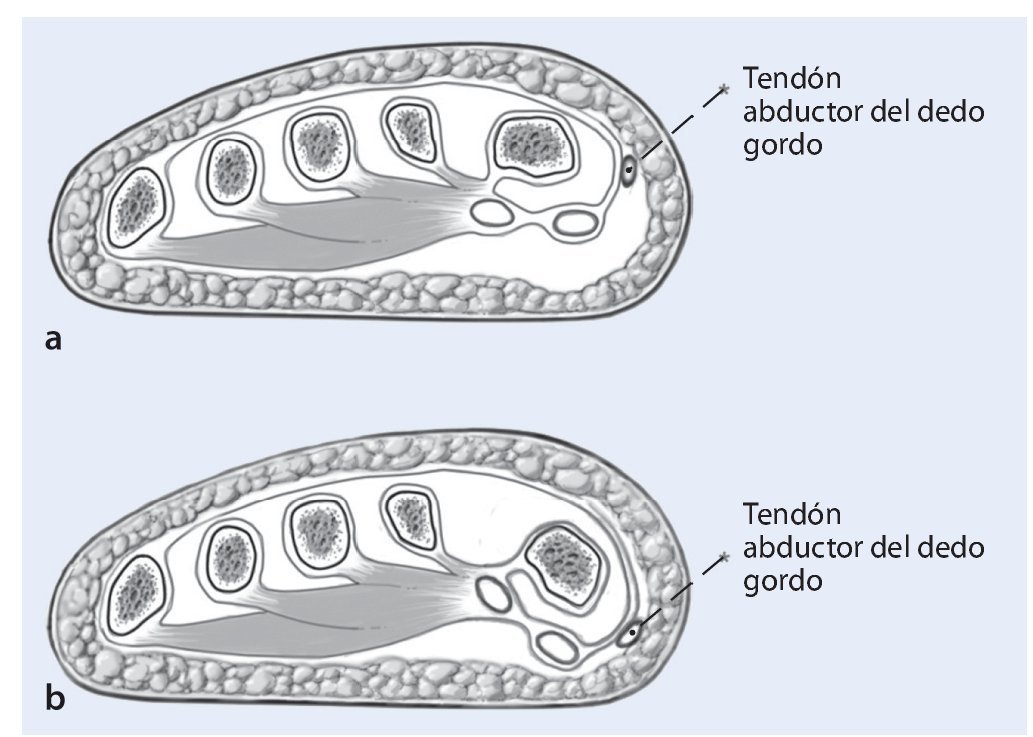
En un estudio de RM in vivo, Eustace et al6 pudieron probar en una comparación con veinte pacientes con una desviación de hallux valgus y 10 pacientes sanos, que aquellos pacientes con un ángulo IM de 9-14º y un ángulo de hallux valgus (HV) de 16-20º presentaban una desviación de la inserción del tendón del músculo abductor del dedo gordo. Con valores del ángulo IM mayores de 14º y del ángulo HV mayores de 16º la zona de inserción del tendón del músculo abductor del dedo gordo era inferior en comparación con los pacientes sin desviación hallux valgus (tabla1). Así pues, el efecto estabilizador del músculo abductor del dedo gordo se reduce en los pacientes con deformación hallux valgus. Sobre la falange proximal se produce una fuerza tensora en pronación que se observa también clínicamente en el caso de una fuerte deformidad hallux valgus. En deformaciones hallux valgus graves puede aparecer además una lesión estructural del tendón, con lo cual se debilita todavía más su efecto estabilizador. Además, el equilibrio entre el músculo abductor y el músculo aductor del dedo gordo se desplaza a favor de este último (fig. 1).
En la osteotomía de Chevron se describen como complicaciones postoperatorias frecuentes la necrosis avascular de la cabeza del primer metatarsiano, fracturas, recidivas y limitaciones de movilidad. El grado de movilidad fisiológico de la articulación de la prime-ra falange metatarsiana se indica con 80-87º. Los resultados muestran un grado de movilidad postoperatorio total de 54-64º3,11,15,17. Para un patrón normal de pisada es necesaria una extensión dorsal de mínimo 30-40º10,12,16,17,18. La reducción postoperatoria del grado de movilidad puede deberse a motivos diversos. La intervención quirúrgica implica una cicatriz y, eventualmente una limitación de la movilidad. Además, el acortamiento de la cápsula articular medial puede reducir la movilidad2,8,9,20,21. Para limitar el riesgo de una posible reducción de movimiento postoperatoria de la articulación de la falange proximal debería analizarse críticamente la técnica de sutura de imbricación.
A continuación se describe un método alternativo que descarta la imbricación directa de la cápsula articular y evita el consecuente riesgo de una limitación de la movilidad en la primera articulación de la falange proximal.
Principios quirúrgicos y objetivos
Transposición del músculo abductor del dedo gordo del pie a la cápsula articular medial de la articulación de la primera falange del dedo gordo para reforzar las fuerzas de abducción y compensar la deformidad en hallux valgus.
Ventajas
— No afecta a la corrección del hueso y el procedimiento se puede combinar libremente con una osteotomía correctiva distal, diafisal y proximal del primer metatarsiano.
— Sin imbricación de la cápsula medial y por tanto reducción de la limitación de movilidad ocasionada por partes blandas.
— Libre elección de la tensión del tendón del músculo abductor del dedo grueso.
— Restitución de la dirección de extensión fisiológica del músculo abductor y consecuentemente la estabilización medial de la falange proximal para evitar la recidiva.
— Cuando existe una pérdida de sustancia del tendón del músculo abductor existe la posibilidad de aumentar su tamaño mediante un duplicado tendinoso longitudinal.
Desventajas
— Peligro de hipercorrección (hallux varus) en caso de sobrealargamiento del tendón.
— Preparación ampliada de partes blandas para la exposición del tendón del músculo abductor del dedo grueso.
— Reducción/pérdida del efecto estabilizador del músculo abductor del dedo grueso sobre el arco longitudinal del pie.
Indicaciones
— Osteotomías correctivas de conservación de la articulación en casos de hallux valgus y/o de recidivas de hallux valgus.
Contraindicaciones
— Contraindicaciones generales de la cirugía de hallux valgus de conservación de la articulación.
— Modificaciones degenerativas de la articulación metatarsofalángica del dedo grueso.
— Osteonecrosis.
— Limitaciones dolorosas de movilidad de la primera articulación metatarsofalángica.
Información para el paciente
— Capacidad de apoyo limitada del pie durante el postoperatorio según el tipo de osteotomía correctora aplicada.
— Vendajes correctores durante cuatro semanas a largo del postoperatorio y después se aplicará una férula nocturna para hallux valgus para el descanso nocturno durante otras seis semanas.
— Colocación de un separador inter-digital en calzado de confección normal durante seis semanas tras finalizar el periodo de aplicación de los vendajes correctores.
— Riesgo de recidiva.
— Riesgo de hipercorrección (hallux varus).
— Molestias de movilidad en la articulación metatarsofalángica.
— Tendencia prolongada a la hinchazón durante el postoperatorio.
— Complicaciones en la cicatrización, sensibilidad y/o riego sanguíneo.
— Necesidad de uso de plantillas, ya sean las mismas o nuevas.
— Riesgo de necrosis avascular de la cabeza del primer metatarsiano.
— Síndrome de dolor regional complejo («Complex regional pain syndrome» [CRPS]).
Preparación de la intervención
Examen clínico
— Inspección:
¿Callosidades/hiperqueratosis, arco del pie, posición del talón, configuración del antepié, posición del dedo gordo (posición en valgo/ pronación con verificación de posibilidad de corrección)
¿Grado de movilidad activo/pasivo de la articulación metatarsofalángica.
¿Evaluación de los dedos/articulaciones vecinos, como la primera articulación interfalángica, la segunda-quinta articulación meta-tarsofalángica y la articulación tarsometatarsiana.
¿Grado de movilidad del tobillo inferior y superior.
Diagnóstico radiológico
— Exploración radiológica de antepié y mediopié (anterior-posterior y lateral) en estática y determinación de:
¿Ángulo HV.
¿Ángulo IM I/II.
¿Posición hueso sesamoideo.
¿Congruencia articular y grado de artrosis de la primera articulación metatarsofalángica.
¿Metatarso aducto.
Instrumental
— Correspondiente a la osteotomía correctora prevista.
— Hilo de vicrilo 2,0.
Anestesia y posición del paciente
— Anestesia local o cercana a la médula espinal.
— Posición de decúbito supino.
— Paciente tapado con la extremidad con movilidad libre.
Técnicas quirúrgicas (Figs. 1- 6)
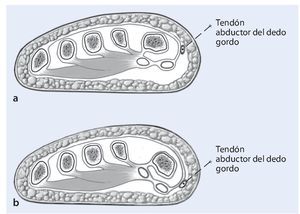
Fig. 1 Corte coronal a la altura de la cabeza de metatarsiano. Posición fisiológica del primer metatarsiano con la dirección de extensión del músculo abductor del dedo gordo (a). Deformidad de hallux valgus con rotación del primer metatarsiano y desplazamiento plantar del tendón abductor (b).
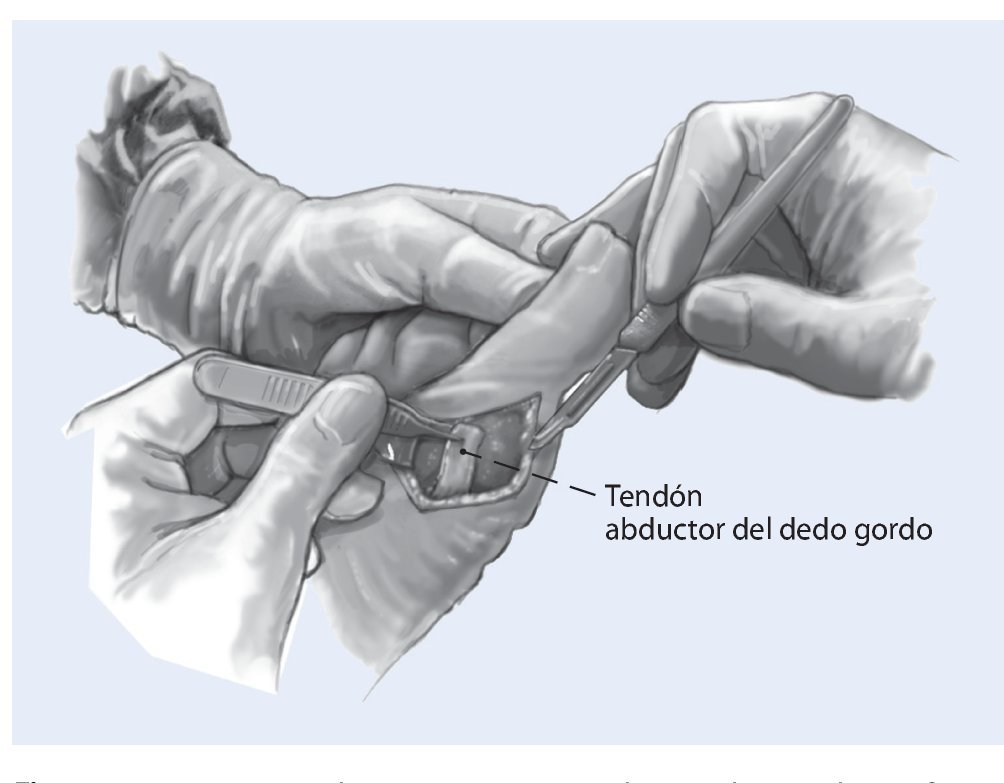
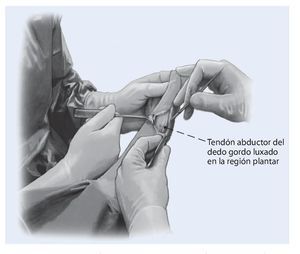
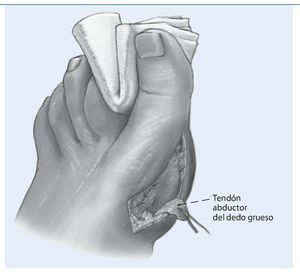
Fig. 2 Abordaje medial. Exposición y separación del paquete vasculonervioso. Identificación de la cápsula articular y liberación del tendón abductor hasta su inserción. El tendón está luxado en el lado plantar y lateral por debajo de la cabeza metatarsiana.
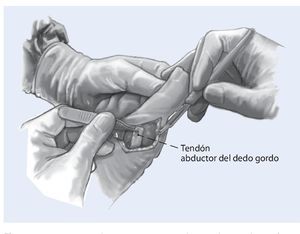
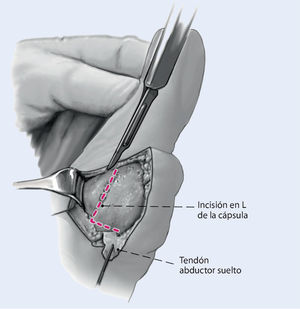
Fig. 3 Desinserción del tendón abductor de la cápsula articular y reforzar con hilo (vicrilo 2,0).
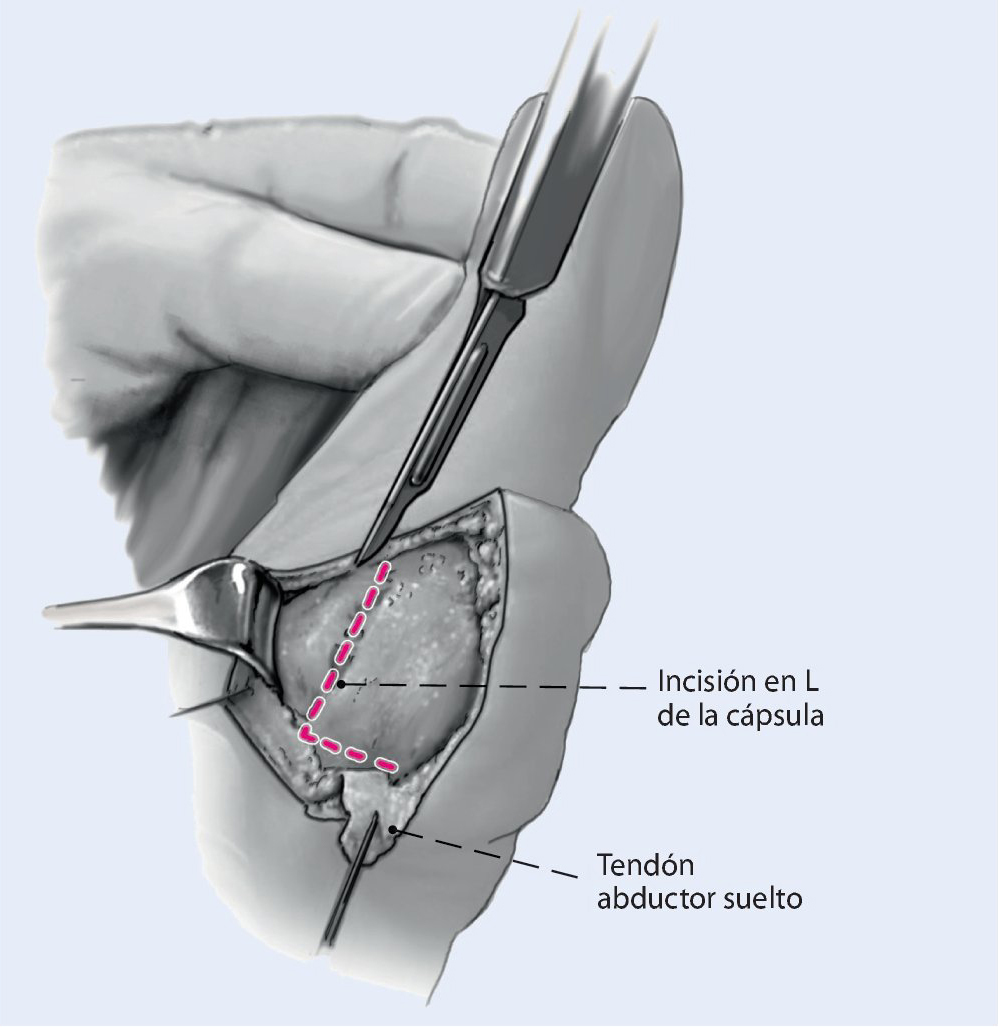
Fig. 4 Realizar una incisión en L de la cápsula articular sin dañar el paquete vasculonervioso. El ligamento corto (vertical) se encuentra próximo a la seudoexostosis del primer metatarsiano. El ligamento largo (horizontal) se encuentra en el lado dorsal. A continuación extracción de la seudoexostosis y osteotomía correctora.
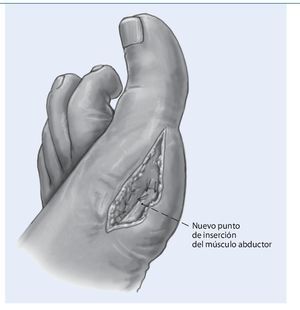
Fig. 5 Después de la osteotomía correctora se cierra la cápsula articular mediante sutura sin resección o imbricación.
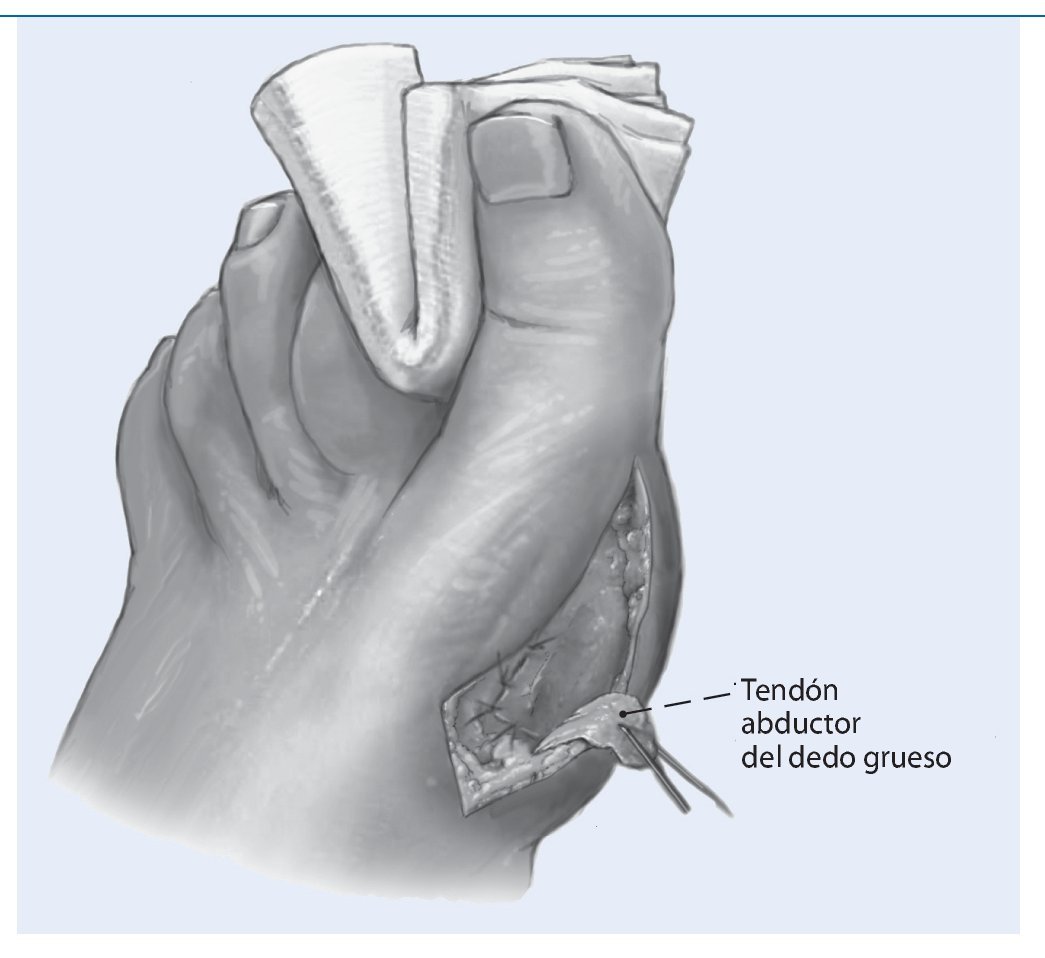
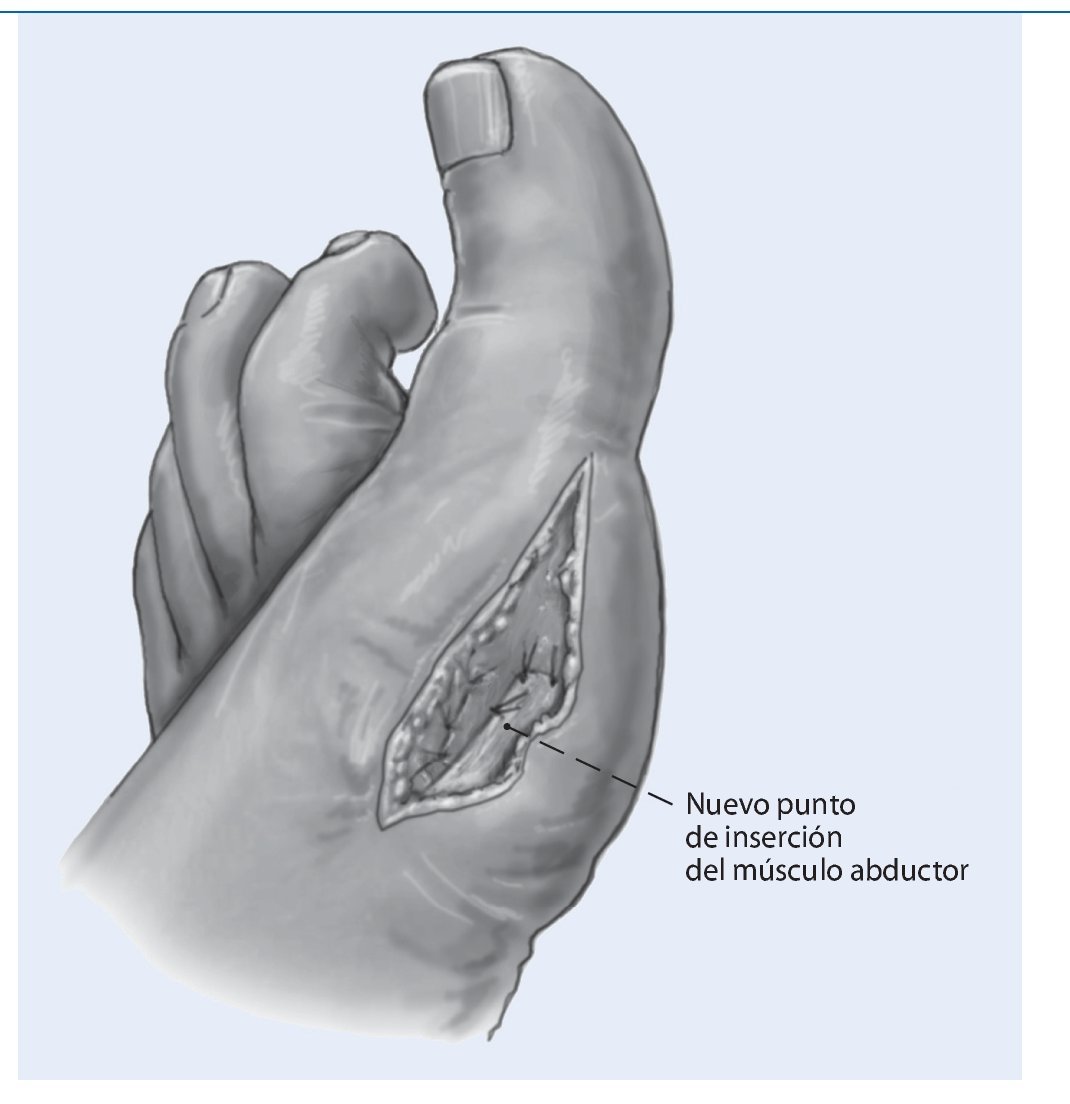
Fig. 6 Determinar el nuevo punto de inserción del tendón abductor (dorsodistal) y sutura con la cápsula articular teniendo en cuenta la posición de rotación del dedo gordo. Una posición demasiado dorsal puede conllevar a una supinación del dedo gordo. Abrir el vaciado venoso y hemostasia. Cerrar la herida.
Tratamiento postoperatorio
— Vendaje corrector esterilizado con algodón (ancho 6 cm) y gasa elástica (ancho 4 cm).
— El primer cambio de vendaje se efectuará el segundo día postoperatorio.
— Una vez desaparecida la hinchazón se aplicará sólo una gasa elástica (ancho 4 cm) como medida. Esta pauta debería aplicarse regularmente durante un periodo de cuatro semanas y retirarse sólo para realizar los ejercicios de fisioterapia.
— Fisioterapia con ejercicios pasivos de la primera articulación metatarsofalángica del dedo gordo a partir del segundo día postoperatorio. Además se instruirá al paciente para que realice los ejercicios por sí mismo.
— Transcurridas cuatro semanas, aplicación de una férula hallux valgus y un separador interdigital.
Errores, riesgos y complicaciones
— Hipercorrección con la formación de un hallux varus.
¿En caso de hipercorrección del ángulo intermetatarsiano: osteotomía correctiva.
¿En caso de posición en varo flexible (< 10º): redresión del dedo gordo en dirección hallux-valgus, según los resultados clínicos también corrección de las partes blandas con liberación de la cápsula articular y corrección mediante desplazamiento de la mitad del tendón extensor largo del dedo gordo7.
¿En caso de deformidad rígida de hallux varus: artrodesis de la prime-ra articulación metatarsofalángica.
— Recidiva del hallux valgus.
¿En caso de corrección insuficiente del ángulo intermetatarsiano: osteotomía correctiva.
¿En caso de hallux valgus interfalángico: osteotomía correctiva de la falange proximal.
— Limitaciones postoperatorias en la movilidad de la primera articulación metatarsofalángica.
¿Se aconseja realizar fisioterapia intensiva en la fase postoperatoria temprana (< 3 meses).
¿En la fase postoperatoria tardía (< 3 meses) se indica una intervención quirúrgica de artrólisis abierta que, en caso necesario, se complementará con una queilectomía.
¿En caso de haberse diagnosticado radiológicamente una artrosis, se recomienda realizar la queilectomía junto con una osteotomía según Kessel-Bonney. En un estadio más avanzado (hallux rigidus en estadio III según Regnauld), se indica la artrodesis de la primera articulación metatarsofalángica.
Resultados
Para la presentación de los resultados se realizó un estudio de treinta pies (treinta pacientes). Todos los pacientes presentaban una deformación hallux valgus, que fue operada dentro del periodo compren-dido entre septiembre de 2007 y junio de 2008. El ángulo intermetatarsiano medio preoperatorio fue de 12,9º (11-15º). El control médico posterior tuvo lugar en un periodo de tiempo medio de 14,4 (8-17 meses). A todos los pacientes que fueron objeto del estudio se les practicó una osteotomía de Chevron aislada.
En la fase postoperatoria se examinó a los pacientes con relación a su grado de movilidad y del ángulo intermetatarsiano radiológico. En 28 de los pies operados (93%) se consiguió una extensión media dorsal en la articulación metatarsofalángica de 45º (40-60º). Dos pacientes registraron una extensión dorsal de 20º y 30º. En total, la extensión media dorsal fue de 44º (20-60º). El ángulo intermetatarsiano se corrigió con un valor medio de 5,6º (3-7º). La encuesta realizada a los pacientes dio como resultado que el 93% (n = 28) ya no sentían molestias en su vida cotidiana. Un paciente presentó una complicación en la cicatrización de la herida, que fue saneada quirúrgicamente. No hubo ningún caso de infección profunda. Ningún paciente registró una recidiva de hallux valgus. No se detectó ninguna señal radiológica de necrosis avascular de la cabeza del primer metatarsiano. A la pregunta sobre el grado de satisfacción con los resultados operatorios veinte pacientes (67%) respondieron estar muy satisfechos. Otros nueve pacientes (30%) estaban satisfechos y un paciente (3%) no estaba satisfecho debido a la complicación en la cicatrización de la herida. De los treinta pacientes, 28 declararon que volverían a operarse.
Conflicto de intereses. El autor manifiesta que no existe ningún conflicto de intereses.
Correspondencia
Dr. H. Waizy
Orthopädische Klinik der Medizinischen Hochschule Hannover im Annastift Anna-von-Borries-Str. 1-7
30625 Hannover (Alemania)
hwaizy@yahoo.com