Objetivo. Vaciado del hematoma, hemostasia, reducción del espacio muerto mediante terapias de vacío y minimización del riesgo de complicaciones secundarias -como, por ejemplo, necrosis total de la piel e infecciones profundas-, así como el cierre secundario de la herida.
Indicaciones. Lesión de Morel-Lavallée (MLL) y cualquier hematoseroma epifascial mayor.
Contraindicaciones. Ninguna.
Técnica quirúrgica. Incisión central en la zona afectada; determinación de la extensión subcutánea del hematoma; incisión en toda la longitud de la lesión; hemostasia; desbridamiento; colocación de esponjas de vacío; cierre secundario de la herida en caso de buena granulación y aspecto limpio de la misma; de ser necesario, cobertura con injerto de piel parcial mediante cirugía.
Tratamiento postoperatorio. La terapia de vacío se deberá prolongar hasta que la cantidad de fluido de la bomba de vacío sea menor de 30 ml/24 h. Antes del cierre secundario de la herida hay que asegurar su esterilidad. Durante el proceso postoperatorio se cambiarán diariamente los vendajes; de ser necesario, deben aplicarse vendajes a presión. Pruebas de laboratorio frecuentes. Carga parcial hasta la consolidación de la herida.
Resultados. El tratamiento en vacío de la MLL es una terapia relativamente nueva y todavía no existen muchos datos al respecto. En nuestra clínica fueron evaluados retrospectivamente ocho pacientes, de los cuales cinco presentaban una lesión pélvica inestable asociada. Tanto la estabilización de urgencia como la aplicación de una terapia de vacío se realizaron en todos los casos el mismo día del accidente. Tres de los pacientes presentaron inicialmente una infección bacteriana. La terapia de vacío duró 8,5 (4-14) días. El cambio de los vendajes se realizó al cabo de 2,6 (1-4) días. A seis de los pacientes se les pudo realizar un cierre secundario de la herida y en dos casos fue necesaria una cobertura con injerto de piel parcial. No se observaron complicaciones. La terapia de vacío facilita la cura de las heridas e influye positivamente sobre la calidad y la cantidad de tejido de granulación y reduce la colonización bacteriana.
Introducción
La lesión de Morel-Lavallée (MLL) lleva el nombre del primer médico que en 1863 la describió como «Décollements traumatiques de la peau et des couches sous-jacents» (desprendimientos traumáticos de la piel y de las capas subyacentes)8.
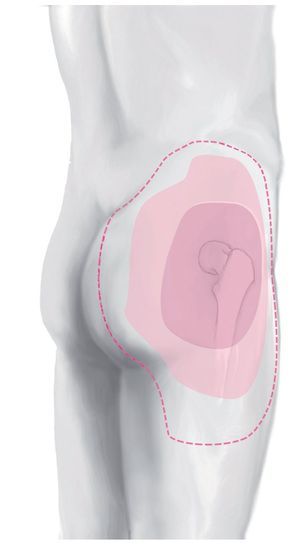
Además de otros puntos localizados en el tronco, las nalgas y los muslos, la MLL aparece en la mayoría de los casos en la región peritrocantérea en el marco de lesiones graves de la pelvis7, causadas, por ejemplo, por traumatismos por atropellamiento (coche, camión, etc.) o por caídas producidas a una altura considerable o a gran velocidad (bicicleta, motocicleta). Con frecuencia vienen acompañadas de lesiones óseas asociadas de la pelvis, aunque no siempre.
Patofisiológicamente, la presión y las fuerzas de corte provocan la separación del tejido adiposo subcutáneo de la fascia y el consecuente desgarro de vasos linfáticos y sanguíneos, que perforan la fascia. El espacio vacío creado se llena rápidamente de líquido, y mediante palpación se puede identificar como fluctuación o hipermovilidad de la piel. La hiperestesia puede ser también un indicio de MLL. Contusiones cutáneas y otros tipos de huellas visibles sobre la piel son más bien fenómenos aislados. En casi una tercera parte de los casos la MLL no se diagnostica inmediatamente4.
Las consecuencias de un diagnóstico tardío pueden ser, por un lado, necrosis total de la piel debida a una presión directa o a laceraciones de vasos y una consecuentes isquemia y, por otro lado, la aparición -a pesar de la capa de piel cerrada- de infecciones secundarias de la cavidad de la herida3,5.
A fin de evitar complicaciones graves, las lesiones asociadas del anillo pélvico deberían tratarse de manera análoga a las fracturas abiertas. La alta tasa de mortalidad en este tipo de lesiones se debe, por una parte, a hemorragias producidas en la fase inicial y, por otra, a complicaciones sépticas durante la fase posterior2.Además de la estabilización externa inicial mediante una pinza pélvica o un fijador ventral externo, por ejemplo, debería darse prioridad a la terapia de las partes blandas.
Principio quirúrgico
Inmediatamente después de establecer el diagnóstico, se realizará una terapia quirúrgica con apertura de la cavidad serosa, hemostasia y terapia de vacío. Durante la incisión hay que tener en cuenta los abordajes que serán necesarios posteriormente. Después de vaciar el hematoma, realizar una necrectomía y llevar a cabo un lavado a fondo (además de un lavado pulsátil) y una hemostasia, se cerrará la piel mediante un tratamiento de vacío (por ejemplo, V.A.C.®, KCI), que se cambiará al cabo de 48-72 h. En casos de heridas estériles, con tejido granulado, el cierre se realizará mediante drenajes de gran calibre. De ser necesario, los defectos todavía visibles deberán cubrirse mediante cirugía; por ejemplo, con un injerto de piel parcial.
Ventajas
— El tratamiento de heridas abiertas permite, en comparación con el drenaje percutáneo, realizar una valoración precisa de la herida. Junto con la terapia de vacío, acelera la cicatrización y reduce el riesgo de infecciones3.
— Patofisiológicamente, la reducción de la presión desde el interior por descompresión del hematoma provoca un aumento de la presión de perfusión de los vasos subcutáneos restantes, de modo que se reduce el peligro de necrosis cutáneas secundarias.
— La terapia V.A.C.® facilita la cura de la herida, parece ejercer una influencia positiva en la calidad y cantidad del tejido de granulación y sobre la microcirculación, y reduce las colonizaciones bacterianas1,9,10.
Desventajas
— Si no se planifican correctamente, las incisiones extensas pueden dificultar el abordaje en caso de ser necesarias operaciones posteriores, como osteosíntesis de acetábulo o prótesis de cadera.
— Las cicatrices contracturadas pueden provocar pérdidas funcionales duraderas.
Indicaciones
— Grandes cantidades de líquido subcutáneo y epifascial. No es posible dar ningún valor orientativo sobre qué volúmenes pueden considerarse críticos debido a las grandes diferencias interindividuales y al reducido número de casos analizados.
— Las cavidades de heridas epifasciales más pequeñas pueden pasar clínicamente inadvertidas y generalmente no requieren descompresión quirúrgica.
Contraindicaciones
— Ninguna.
Información para el paciente
— Riesgos quirúrgicos generales.
— Dificultades de cicatrización, infecciones.
— A menudo son necesarias varias operaciones.
— Hemorragias posteriores, hematoma.
— Transfusión de derivados sanguíneos y las consiguientes complicaciones.
— Trastornos sensoriales permanentes.
— Mayor riesgo de infección en caso de osteosíntesis adicionales.
— Necesidad de un cubrimiento mediante cirugía, peores resultados estéticos.
Preparación de la intervención
— Examen clínico: inspección, palpación.
— Radiografía estándar de la pelvis.
— Sonografía.
— En caso necesario, drenaje percutáneo.
— Se recomienda realizar una tomografía computarizada de la pelvis para determinar con exactitud la localización y la extensión de la MLL.
— Planificación exacta de la incisión en caso de fracturas de pelvis o de acetábulo asociadas.
— Inicio de una profilaxis antibiótica preoperatoria (por ejemplo, cefuroxima).
Instrumental
— Bandeja de instrumental.
— Lavado a chorro (jet-lavage).
— Sistema V.A.C.® con bomba de vacío.
Anestesia y posición del paciente
— Anestesia por inhalación.
— Posición lateral con la pierna fija en caso de MLL aislada.
— Posición lateral con pierna móvil en caso de fractura de acetábulo o de cadera asociada.
— En pacientes politraumatizados es preferible la posición en decúbito supino.
— Posición en decúbito prono en caso de MLL glútea o lumbar aislada.
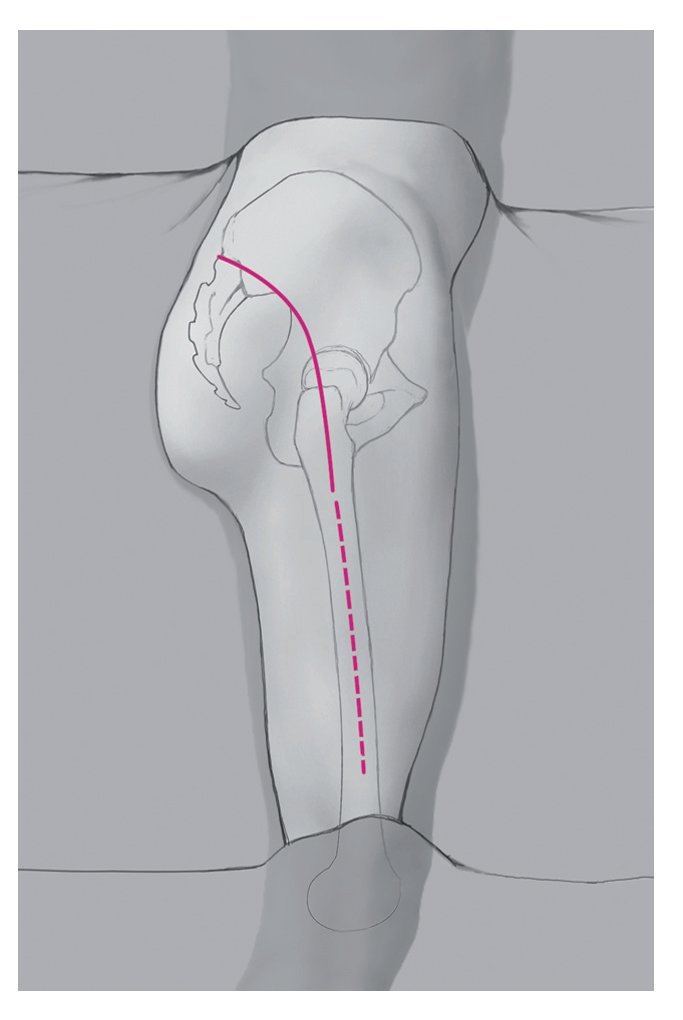
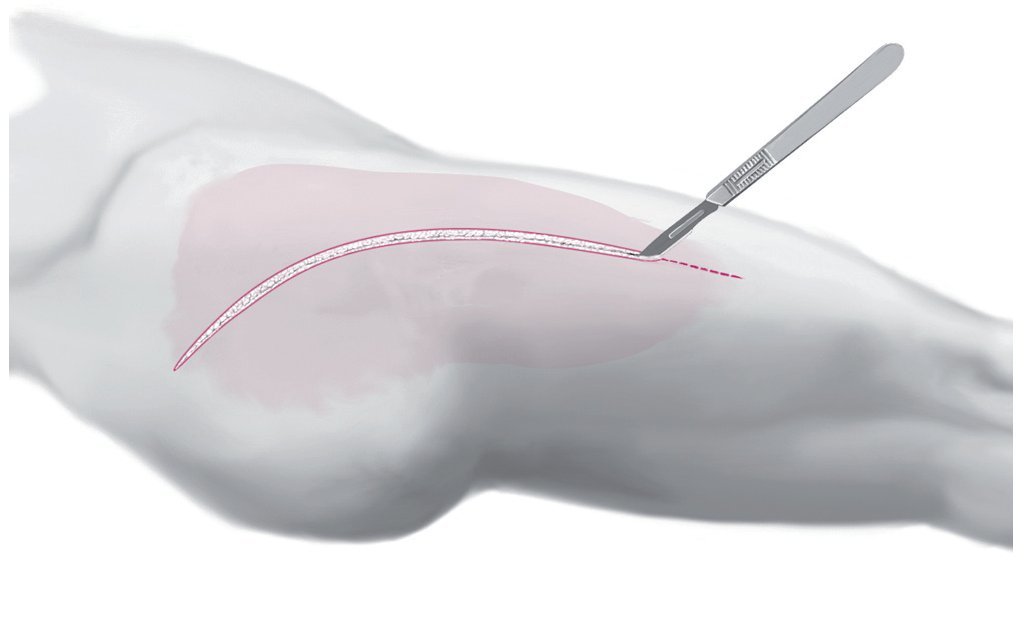
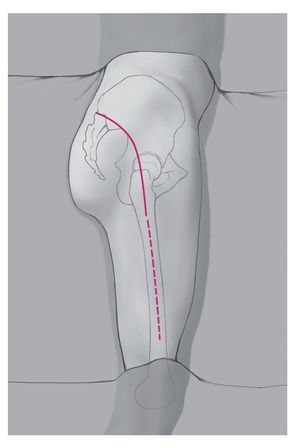
— Posición lateral: no es necesario cubrir la pierna afectada del paciente y que tenga movilidad. Sin embargo, de cubrirse, el cubrimiento debe ser amplio, ya que puede darse el caso de que la incisión sea bastante mayor de lo previsto antes de la operación. En caso de urgencia, la operación también puede realizarse en posición de decúbito supino. El cubrimiento debe permitir hacia distal una posible apertura del compartimento en el muslo (fig. 1).
Fig. 1 Posición lateral.
Técnicas quirúrgicas (Figs. 2-11).
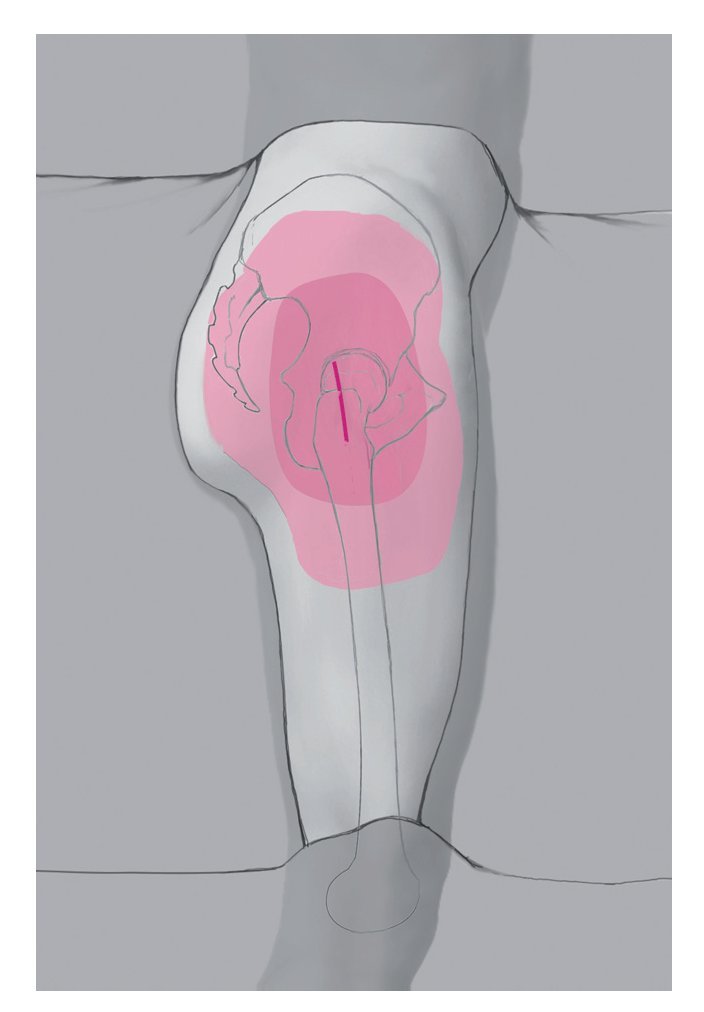
La técnica quirúrgica se ha representado con el ejemplo de una lesión Morel-Lavallée en la región peritrocantérea.
Fig. 2 Las manifestaciones cutáneas son diversas. La piel presenta con frecuencia un aspecto isquémico en la parte central y hemorragias en los bordes.
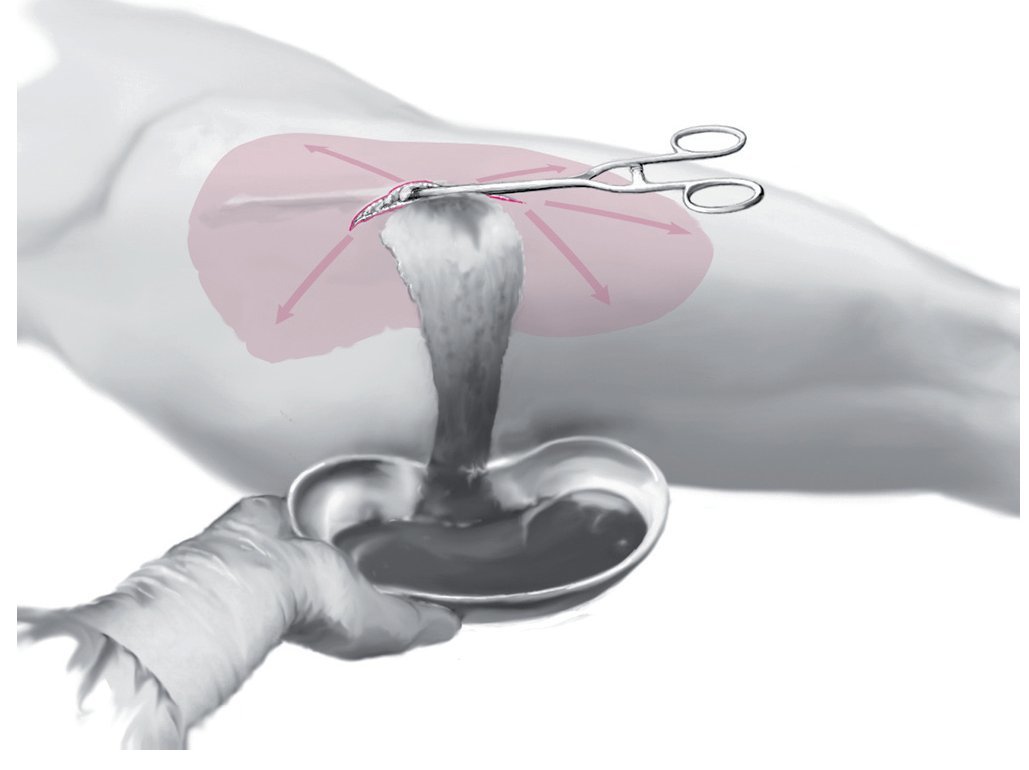
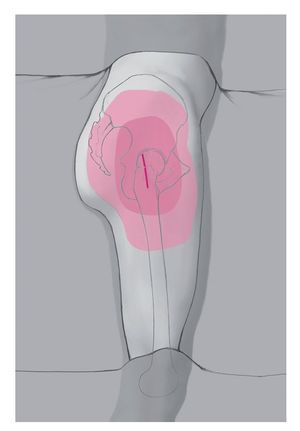
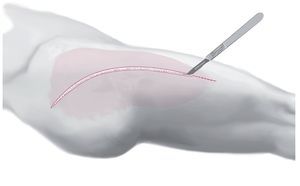
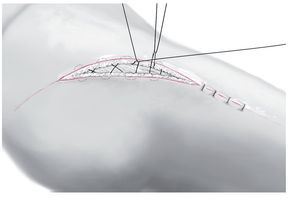
Fig. 3 Incisión central de 3-4 cm a lo largo de las líneas características arriba indicadas.
Fig. 4 Descompresión del hematoma. Con el succionador o una grapa grande se identifica la magnitud subcutánea de la lesión. Extracción de una muestra de mucosa o de una prueba de tejido para su cultivo.
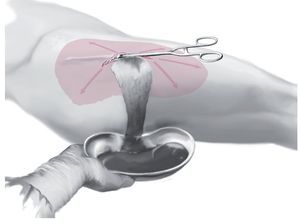
Fig. 5 Separación de cutis y subcutis mediante corte afilado a lo largo de toda la lesión.
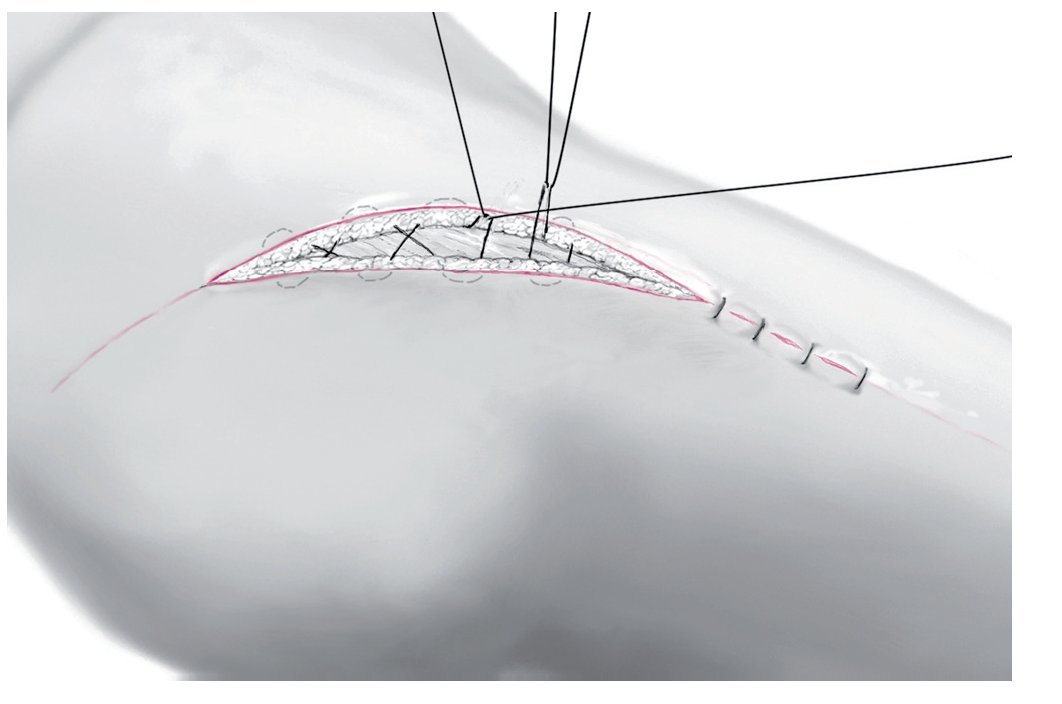
Fig. 6 Utilizar un retractor de heridas. Lavado abundante, por ejemplo, con una solución de Ringer o, de ser necesario, aplicando un lavado pulsátil (lavado jet), curetaje con una cuchara afilada y hemostasia bipolar.
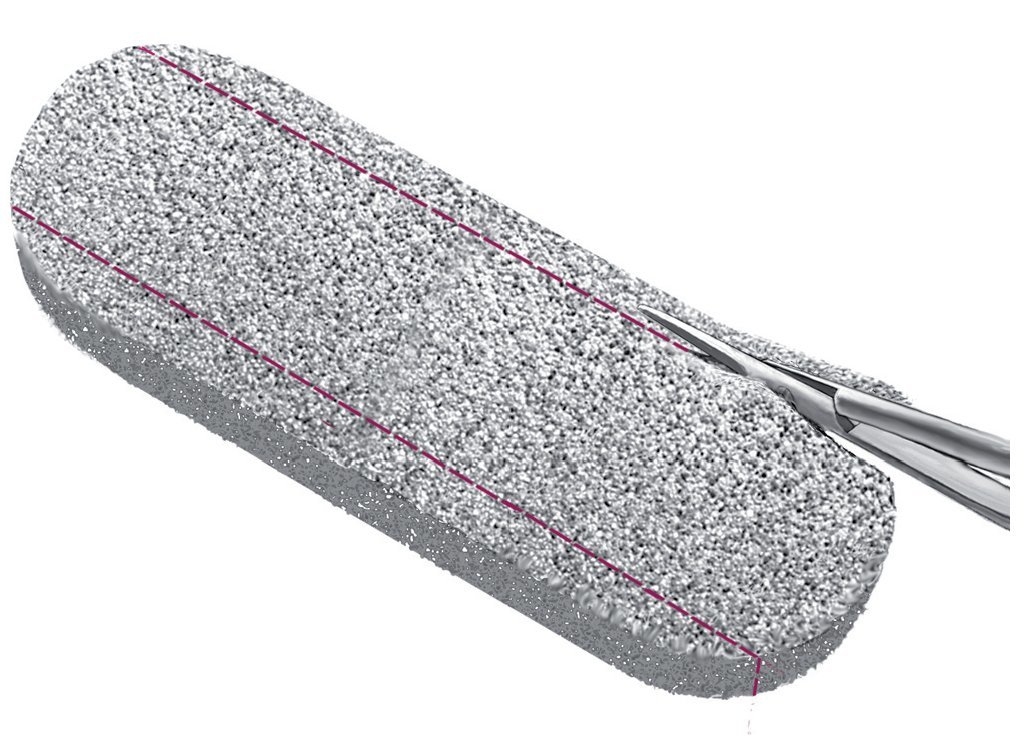
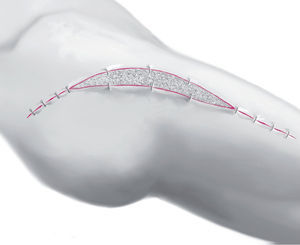
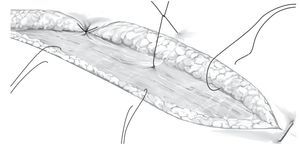
Fig. 7 Recortar a medida una o varias esponjas de vacío negras de granulación gruesa para evitar el atasco prematuro del sistema de vacío (por ejemplo, V.A.C.® GranuFoamTM Dressing). Se deberá tapar completamente toda la cavidad de la herida, sin dilatarla demasiado (sin taponamiento).
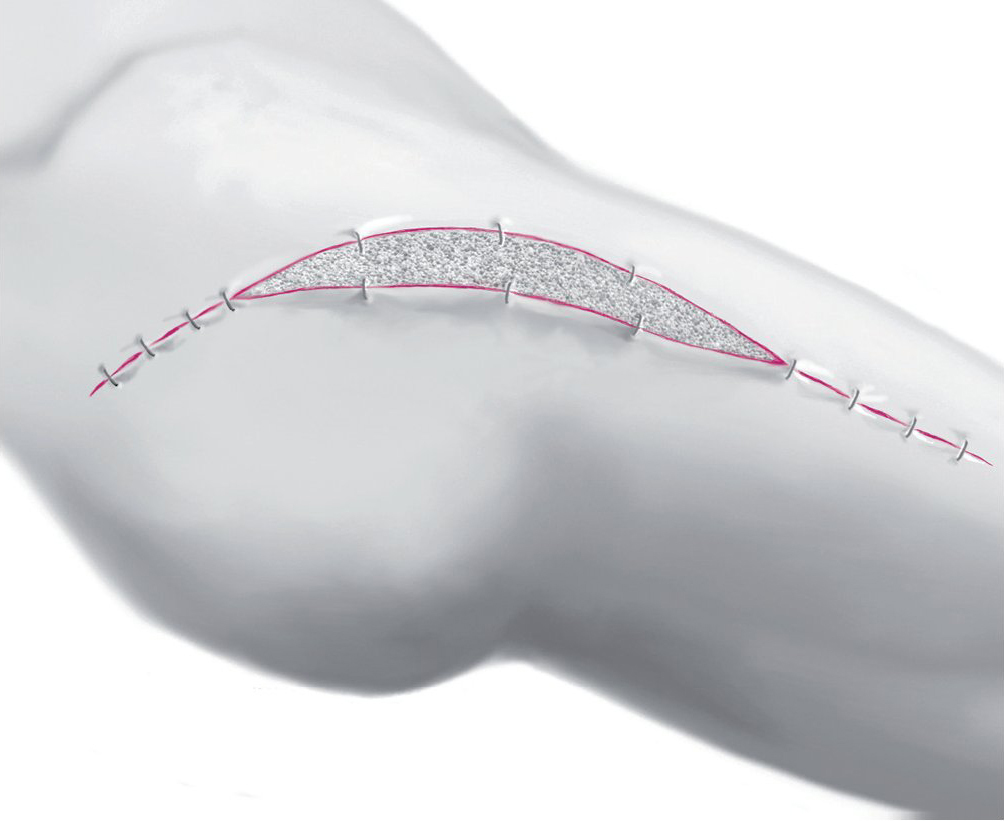
Fig. 8 La herida se cerrará mediante suturas con grapas para la sujeción de la esponja de vacío, debiéndose tener especialmente en cuenta realizar una adaptación sin tensiones.
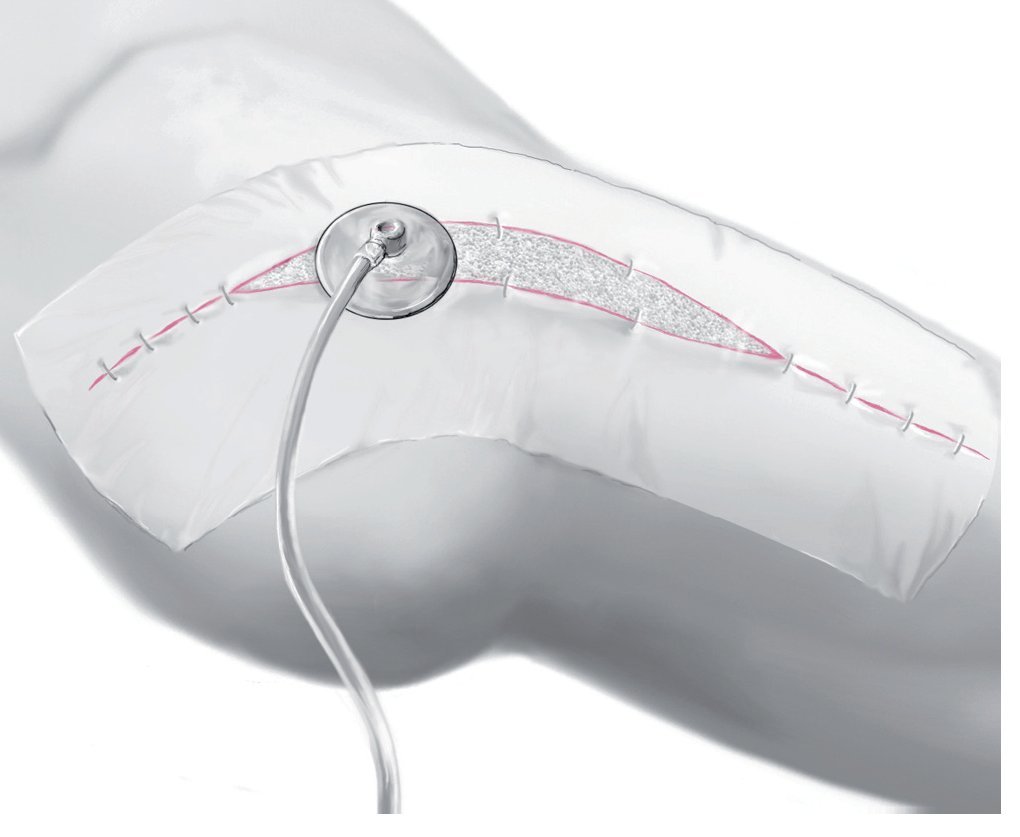
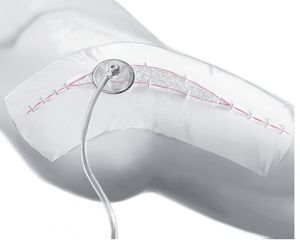
Fig. 9 Sellar la zona operada con una lámina resistente al agua y al gas. Efectuar una incisión en la lámina de 2 x 2 cm aproximadamente sobre la esponja y colocar encima un dispositivo de succión (T.R.A.C.TM). Realizar una presión negativa intermitente de 100 mmHg conectando el dispositivo a una bomba de vacío (4' succión hasta 1' vaciado). De ser necesario, la presión se ajustará en la fase postoperatoria en función de la cantidad de fluidos. Repetir los pasos 6-9 tantas veces como sea necesario cada 48-72 h hasta que la secreción se haya reducido a < 30 ml/24 h y se pueda asegurar la esterilidad de la zona.
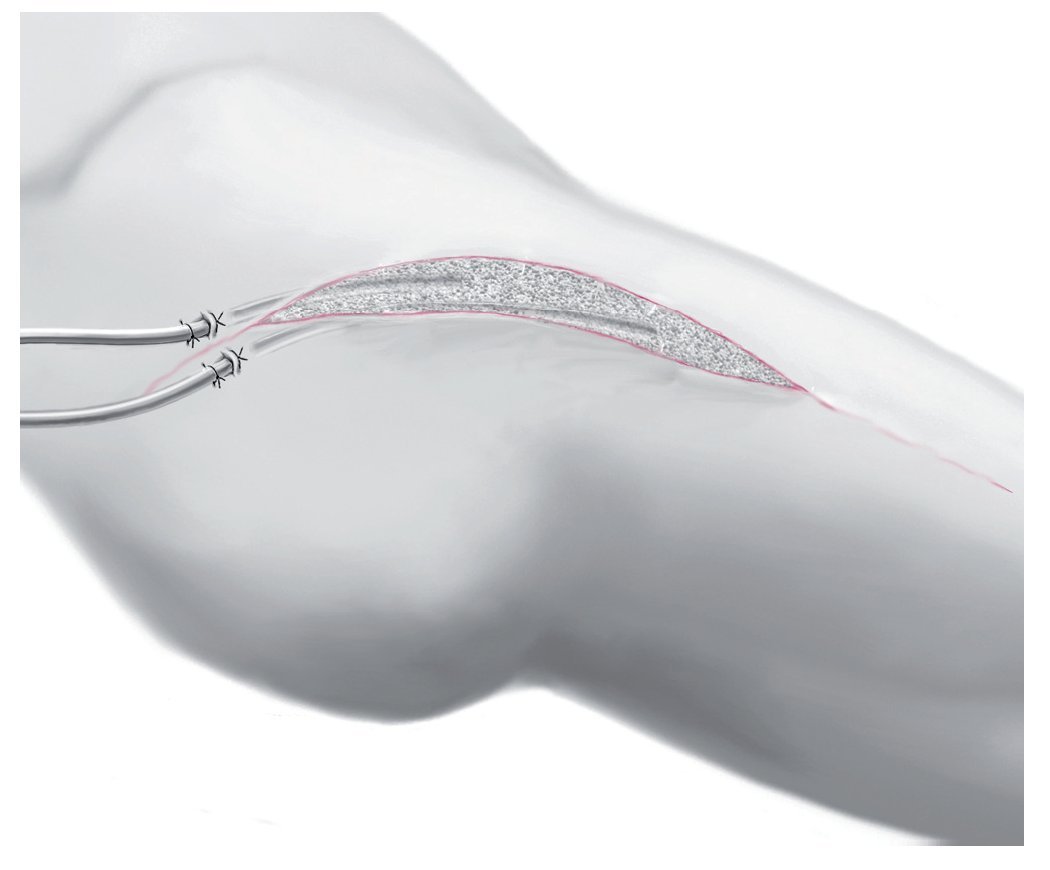
Fig. 10 Si la herida posee un aspecto limpio y existe una buena granulación, se extraerá el apósito de vacío y se aplicarán dos drenajes de gran calibre (14-16 Ch), que salen al exterior hacia proximal. Los drenajes se extraen cuando la secreción es < 30 ml/24 h. Si la secreción persiste más de cuatro días, se revisará de nuevo la herida.
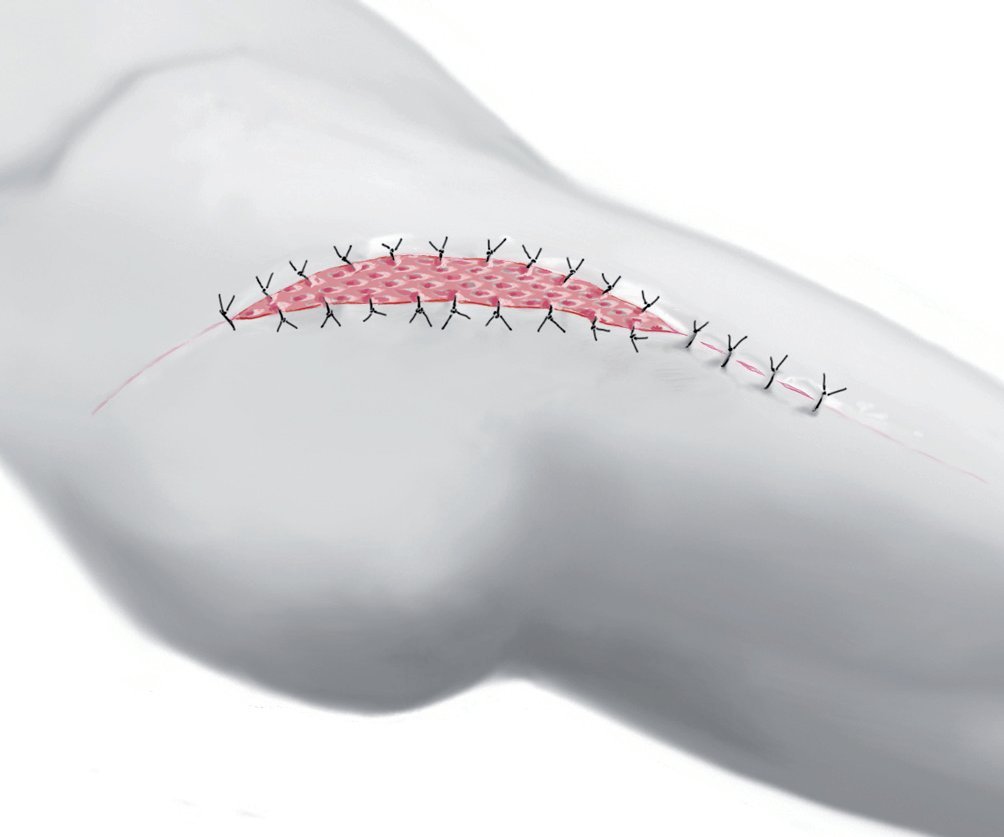
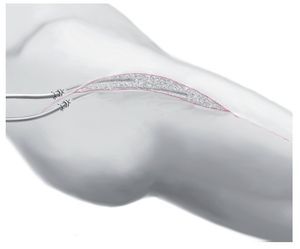
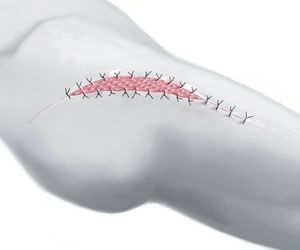
Fig. 11 Suturas subcutáneas en casos de herida sin tensión y sutura cutánea con grapas.
Particularidades
(Figs. 12 y 13). En fracturas del anillo pelviano inestables es conveniente realizar una estabilización externa de la pelvis mediante un fijador externo supraacetabular o una pinza pélvica antes de la operación quirúrgica de la MLL. En caso de ser necesaria una estabilización de urgencia a vida o muerte de la pelvis, la MLL se tendrá que tratar mediante cirugía abierta. En el momento en que el estado del paciente lo permita, se realizará la osteosíntesis pélvica preferentemente en forma de osteosíntesis con tornillos de tracción. Un anillo pélvico estable y unas partes blandas sin tensiones constituyen la «mejor protección» ante infecciones secundarias.
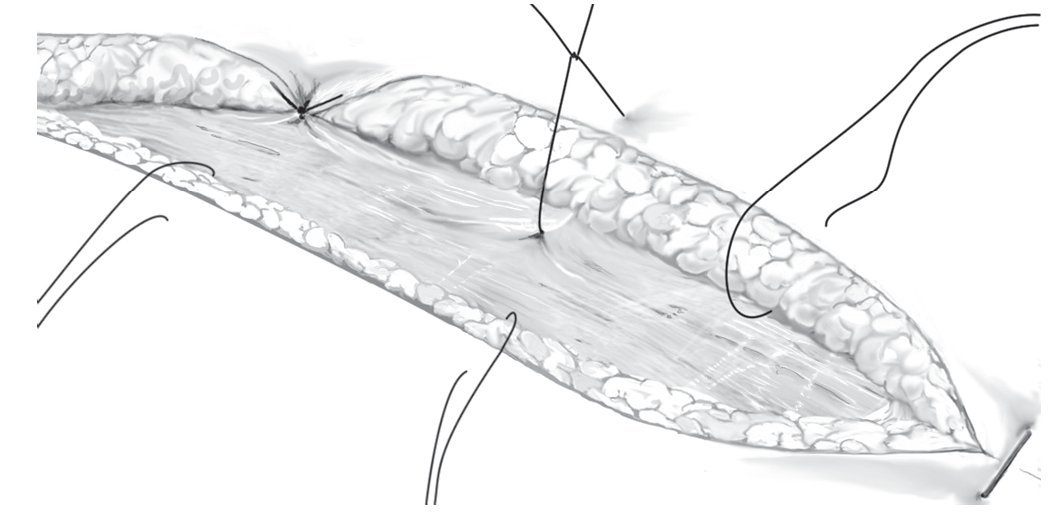
Fig. 12 Estrechamiento de la herida mediante sutura del tejido subcutáneo contra la fascia.
Fig. 13 Cierre del defecto residual con injerto de piel parcial.
El cinturón pélvico u otros tipos de estabilizaciones externas de compresión de partes blandas son obsoletos ante una MLL con lesiones del anillo pélvico, dado que ello comprometería adicionalmente la perfusión de partes blandas. La osteosíntesis definitiva de fracturas del anillo pélvico o de acetábulo debería realizarse lo antes posible.
Tratamiento postoperatorio
— Cambio de las esponjas de vacío mediante tratamiento quirúrgico planificado después de 48-72 h.
— Estrechamiento de la cavidad de la herida, por ejemplo, mediante sutura del tejido subcutáneo contra la fascia.
— Finalización de la terapia de vacío en caso de esterilidad, buena granulación y disminución de la cantidad de secreción: cierre de la herida e introducción de drenajes de gran calibre. Generalmente son necesarias de tres a cuatro revisiones.
— Medir la cantidad de secreción drenada. No conviene extraer los drenajes hasta que la cantidad de secreción sea < 30 ml/24 h y los valores de la infección disminuyan. En caso de que la secreción sea demasiado elevada, revisar de nuevo la herida y realizar una nueva terapia de vacío. Se deberían compensar las pérdidas de suero y de sangre.
— En la fase postoperatoria inmediata se ordena reposo en cama a los pacientes con movilidad, a fin de facilitar la adhesión de los bordes de la herida. Cuando disminuya la secreción, se permitirá la movilización del paciente con una carga parcial de la extremidad afectada. No se efectuará la carga total hasta la consolidación de la herida.
— De ser necesario, los defectos cutáneos más graves se cubrirán con un injerto de piel parcial.
Errores, peligros y complicaciones
— Colonización bacteriana secundaria de la cavidad de la herida especialmente en pacientes politraumatizados con una respuesta inmunológica debilitada: profilaxis antibiótica; en caso de que se detecte una infección bacteriana, realizar un tratamiento de resistencia y cerrar la herida.
— Secreción persistente por falta de factores de coagulación: substitución.
Resultados
Durante los últimos cuatro años fueron tratados en nuestra clínica diez pacientes con una MLL peripélvica y operados el mismo día del accidente. A ocho de los pacientes se les aplicó una terapia V.A.C., en dos pacientes se realizó el cierre primario del desprendimiento después de un desbridamiento y de la aplicación de un drenaje. Cinco de los ocho pacientes presentaban una lesión pélvica inestable asociada, dos de ellos compleja con lesión de desgarro del recto y/o desgarro de uretra. A todos los pacientes se les administró profilaxis antibiótica en la fase preoperatoria, que fue modificada en función de la resistencia resultante de la biopsia. En tres de los ocho casos la toma de muestras dio un resultado inicial positivo. En dos de los casos se tuvo que realizar una estabilización de urgencia externa de la pelvis con una pinza pélvica y en tres de los casos con un fijador supraacetabular. La terapia de vacío duró de promedio 8,5 (4-14) días; los vendajes se cambiaron después de 2,6 (1-4) días. La fractura pélvica se pudo estabilizar definitivamente después de 4,8 (3-7) días. En ninguno de los casos había relación entre la MLL y los abordajes para la osteosíntesis. En seis pacientes con un resultado negativo de la biopsia se pudo realizar el cierre primario de la piel y en dos casos fue necesaria una cobertura con injerto de piel parcial. En ninguno de los casos se detectaron infecciones profundas con afectación ósea. Mientras que la utilización de vendajes de vacío en lesiones de las extremidades es un procedimiento estandarizado, su aplicación después de lesiones de las partes blandas en el tronco y sobre todo en la pelvis constituye un concepto relativamente nuevo6. Steiner et al.11 pudieron incluir a veinte pacientes en su investigación sobre el tratamiento de la MLL en la pelvis. Uno de los pacientes de este grupo fue tratado de modo conservativo y la lesión se curó sin complicaciones. En cuatro casos de los pacientes tratados quirúrgicamente se inició una terapia de vacío después de una media de 4,25 (1-9) días. Duró un promedio de 12,5 días y los cambios se realizaron a los 2,72 (1-4) días. En tres casos se pudo realizar el cierre primario de las heridas y en un caso fue necesaria una cobertura con injerto de piel parcial.
Conflicto de intereses. El autor manifiesta que no existe ningún conflicto de intereses.
Correspondencia
Dr. D. Köhler
Klinik für Unfall-, Hand und Wiederherstellungschirurgie, Universitätsklinikum des Saarlandes
Kirrbergerstr. 1,
66421 Homburg/Saar (Alemania)
daniel.koehler@uks.eu