Objetivo. Rápida reposición de la luxación, así como reconstrucción anatómica del alineamiento de los ejes, de la horquilla del maléolo y de la congruencia articular prestando especial atención a estabilidad de los ligamentos.
Indicaciones. Fracturas-luxaciones por pronación de la articulación superior del tobillo con alto grado de incongruencia e inestabilidad de la horquilla del tobillo, así como presión interna de los fragmentos sobre las partes blandas y/o lesión abierta de partes blandas.
Contraindicaciones. Contraindicaciones generales de la reposición abierta: reposición cerrada; si es preciso, inmovilización con férula de yeso o fijador externo.
Técnica quirúrgica. En caso de luxación completa, se realizará una rápida reposición cerrada del pie contra la pierna mediante tracción longitudinal y un movimiento contrario al mecanismo de lesión. Colocación temporal de una férula de yeso para pierna o de un fijador externo como puente articular. De ser posible, reposición anatómica definitiva primaria del maleolo tibial posterior, de la fíbula distal y del tobillo interno en función del patrón de la lesión. Verificación de la congruencia de la horquilla del tobillo y de la estabilidad de la sindesmosis y, en caso necesario, colocación de un tornillo tibio-fibular.
En estos casos, la posición correcta de la fíbula distal en la incisura tibial se verifica mediante imágenes tridimensionales con fluoroscopio o tomografía computarizada postoperatoria.
Tratamiento postoperatorio. Ejercicios de movilidad de la articulación superior e inferior del tobillo a partir del segundo día postoperatorio y/o después de la consolidación de las partes blandas y extracción del fijador externo. Movilización bajo carga parcial con 20 kg de la pierna afectada inmovilizada en yeso o con calzado especial durante seis semanas postoperatorias. A continuación, en principio, extracción del tornillo tibio-fibular y aumento rápido de la carga hasta la carga total.
Resultado. La presencia de una luxación en el momento del accidente representa un factor de pronóstico negativo en las fracturas de tobillo. En caso de fracturas trimaleolares se observan también mayores tasas de artrosis postraumática, especialmente asociadas con fracturas del maleolo tibial posterior, con lesiones de cartílago directas y rupturas de la sindesmosis. En el 75-89% de los casos de reposición anatómica de la horquilla del tobillo y de la congruencia articular se pueden obtener resultados buenos hasta muy buenos. El centraje correcto de la fíbula distal dentro de la incisura tibial es de vital importancia en la inestabilidad de la sindesmosis manifiesta.
Redacción
M. Hessmann, Fulda
Ilustraciones
R. Himmelhan, Heidelberg
Objetivos de aprendizaje
Tras leer este artículo, usted estará en disposición de:
- Explicar los primeros auxilios necesarios ante una fractura por luxación de la articulación del tobillo.
- Describir el diagnóstico estándar, así como los métodos de análisis especiales en el tratamiento de las fracturas por luxación de la articulación del tobillo.
- Representar los pasos quirúrgicos durante la reposición y la retención anatómica del tobillo exterior e interior, así como del maleolo tibial posterior.
- Nombrar los factores de pronóstico en las fracturas por luxación de la articulación del tobillo.
Introducción
Las fracturas por luxación de la articulación superior del tobillo suponen un reto especial por el recubrimiento vulnerable de partes blandas de la región del tobillo. En un amplio estudio de cohortes, en el que hombres y mujeres se vieron afectados con la misma frecuencia por fracturas por luxación, la media de edad de los pacientes era de 49 años1. El presente artículo se centra en las lesiones por pronación según Lauge-Hansen altamente inestables2, a pesar de que también las lesiones por supinación pueden subluxarse o luxarse completamente bajo el efecto de un mecanismo de alta energía3,4. En las lesiones por pronación, la articulación superior del tobillo se encuentra en extensión dorsal en el momento del accidente. Por este motivo, la parte anterior más ancha de la cúpula astragalina se introduce en la horquilla del maléolo y, bajo un efecto de abducción (PA) o de rotación externa (PE) adicional, provoca una fragmentación de la horquilla con una lesión parcial de la sindesmosis como mínimo1. La aplicación de la fuerza sobre el pie pronador empieza en el tobillo interno y se transmite a través de la región de la sindesmosis hasta el tobillo externo. El mal alineamiento típico resultante es un desplazamiento lateral del talón, posterior a la dislocación de la fíbula, a menudo asociado a una luxación del talón hacia dorsal (fig. 1).
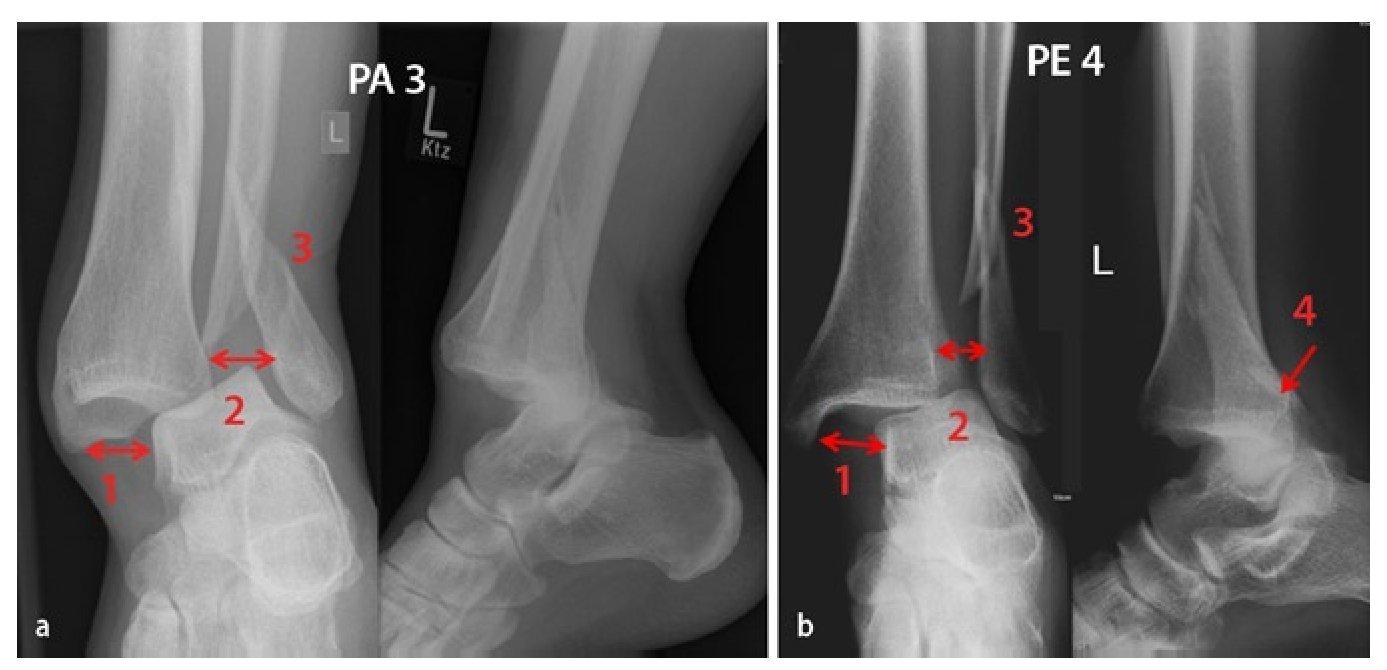
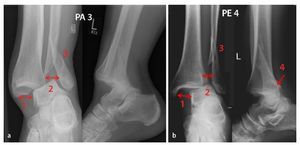
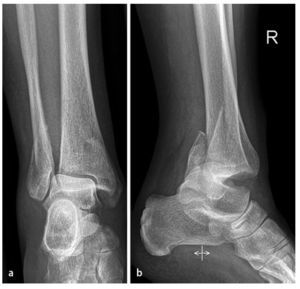
Fig. 1 Formas más frecuentes de las fracturas por luxación de la articulación superior del tobillo con dislocación del astrágalo hacia atrás y hacia fuera: a) Fractura por pronación-abducción en el estadio 3 (3, Danis-Weber tipo B, frecuentemente en huesos osteoporóticos). En el estadio 1 (1) se observa una fractura de tobillo interno o ruptura del ligamento deltoideo, en el estadio 2 (2) aparece una lesión ósea o de los ligamentos de la sindesmosis y en el estadio 3 (3) una fractura fibular indirecta, a menudo multifragmentaria. b) Fractura por pronación-rotación externa en el estadio 4 (4, Danis-Weber tipo C «Dupuytren»). En el estadio 1 (1) se observa una fractura del tobillo interno o ruptura del ligamento deltoideo; en el estadio 2 (2), la avulsión ósea o ligamentosa de la sindesmosis anterior así como del ligamento interóseo y de la membrana interósea; en el estadio 3 (3), una fractura fibular suprasindesmal alta, y en el estadio 4 (4), una ruptura de la sindesmosis posterior y/o una fractura del maleolo tibial posterior. PA3 Fractura por pronación-abducción en el estadio 3, PE4 fractura por pronación-rotación externa en el estadio 4.
Además de la posición del pie en el momento del accidente, un componente genético principal para la lesión resultante es la dirección de la fuerza que actúa sobre la articulación del tobillo. Una fuerza que actúa desde medial sobre el pie pronador provoca una abducción forzada del pie1. La lesión por pronación-aducción en el estadio 3 pertenece al grupo de lesiones especialmente inestables, puesto que el tobillo exterior a la altura de la articulación superior es desplazado hacia lateral por el efecto de la fuerza indirecta que actúa sobre él, con el resultado de patrones de fractura irregulares a la altura de la sindesmosis (Danis-Weber tipo B). Este tipo de lesión aparece con bastante frecuencia en pacientes de mayor edad con huesos osteoporóticos. La rotación externa del pie y/o la rotación interna forzada de la pierna sobre el pie pronador, y también supinador, representa un mecanismo típico de fractura o de luxación en comparación con el pie fijo, fenómeno que Lauge-Hansen denomina «eversión»1.
La lesión por pronación-eversión en el estadio 4 (Danis-Weber tipo C) con luxación de la articulación superior del tobillo fue descrita ya en 1847 por Dupuytren5. Con frecuencia se producen fracturas del maleolo interno de la tibia (también denominado incorrectamente «triángulo posterior de Volkmann») como expresión de una lesión de la sindesmosis posterior tibiofibular.
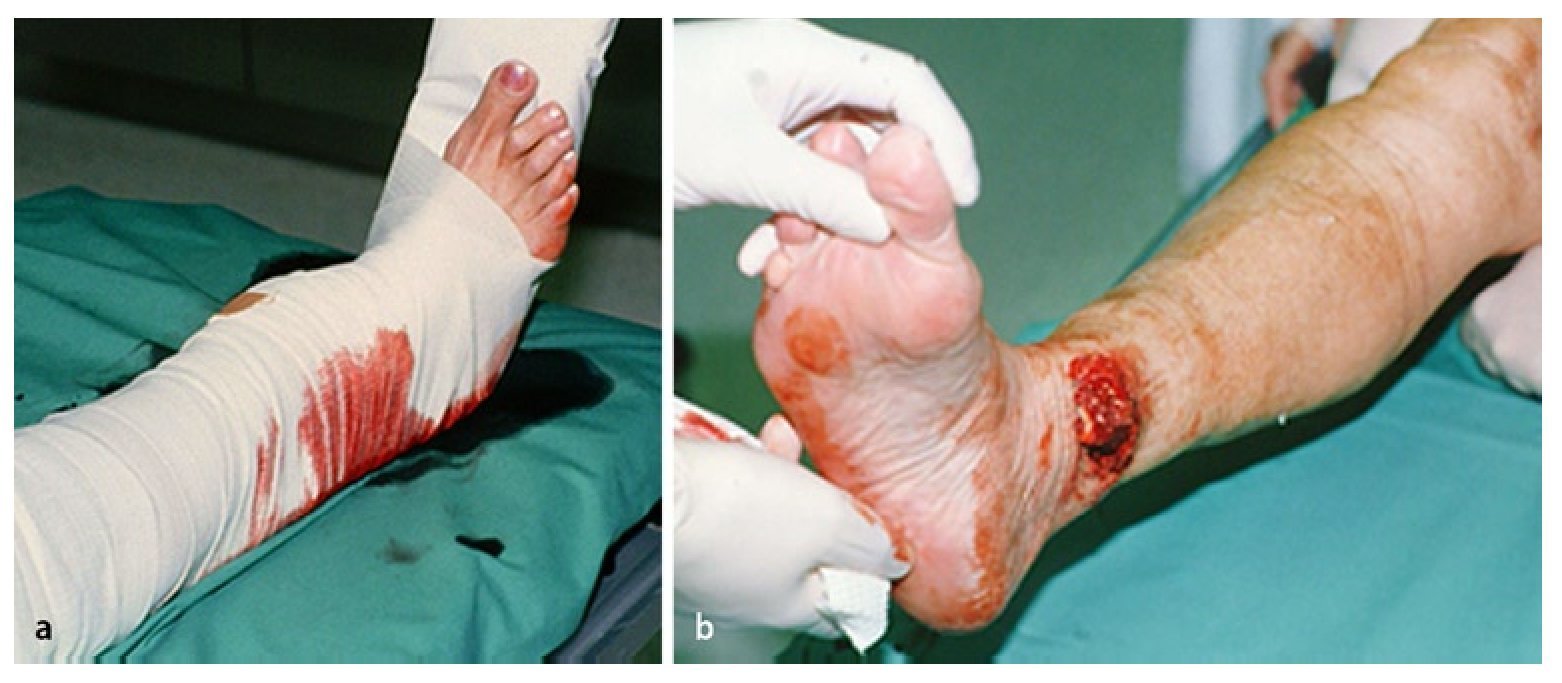
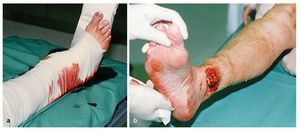
Poco tiempo después aparecen necrosis cutáneas en la parte medial interna de las lesiones cerradas de partes blandas a causa de la presión de los fragmentos ejercida desde dentro. Las fracturas abiertas se producen encima del tobillo interno también debido a los mecanismos de luxación descritos (fig. 2). Conviene llevar a cabo una reposición cerrada lo antes posible para minimizar el trauma de partes blandas; lo ideal es realizarla en el mismo lugar del accidente y bajo suficiente analgesia.
Fig. 2a) Aspecto clínico típico de un mal alineamiento de fractura por luxación abierta. Idealmente, la reposición de estos malos alineamientos severos se debería realizar bajo analgesia suficiente en el lugar mismo del accidente y habría que evitar inmovilizar la articulación del tobillo en la posición luxada. b) En las fracturas abiertas de tobillo, la herida es típicamente medial, y el tobillo interno y el compartimento articular medial son visibles a través de la herida.
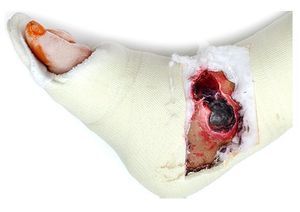
Los tipos de luxación irreducibles debidos a la incarceración del fragmento fibular distal detrás de la tibia, conocida como lesión de Bosworth6,7; a la interposición del tendón posterior tibial8 y/o al periostio en niños y adolescentes son poco frecuentes9. La mayoría de las fracturas por luxación, especialmente por pronación-abducción, siguen siendo altamente inestables incluso después de la reposición cerrada4,10. En estos casos, la inmovilización en yeso no está exenta de problemas (fig. 3), puesto que las fracturas se redislocan dentro del yeso mismo o, a más tardar, durante el control necesario de las estructuras de partes blandas y, por tanto, provocan una nueva irritación de las partes blandas. Ello puede postergar el momento de la intervención definitiva, y ante una situación crítica de las partes blandas, ser la causa de tener que adoptar una solución intermedia durante la osteosíntesis11. Por tanto, en caso de no ser posible realizar una osteosíntesis inmediata definitiva, como primer paso al menos se debería llevar a cabo una transfijación tibiometatarsal estable con fijador externo, que permita una retención estable y el control preventivo y acondicionamiento de las estructuras de partes blandas12. En fracturas altamente inestables se insertará además un tornillo de Schanz con rosca central transversal en la tuberosidad calcánea para asegurar que la retención sea estable (fig. 4).
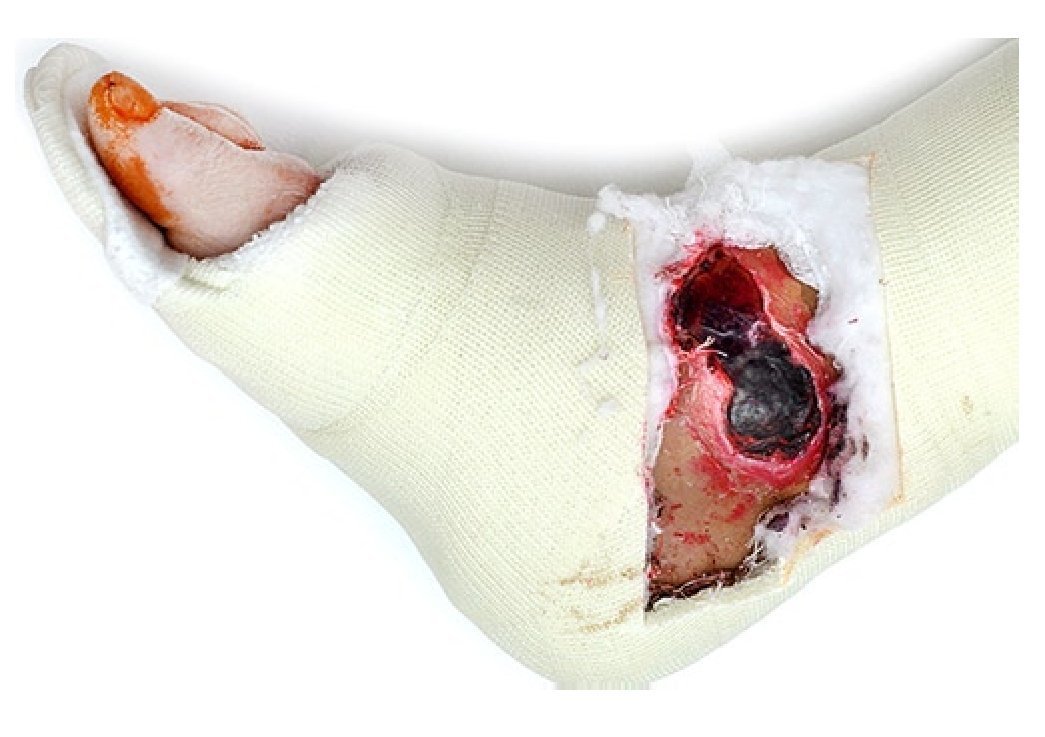
Fig. 3 Necrosis de piel medial extendida en una fractura por pronación-abducción en caso de inmovilización con yeso
.
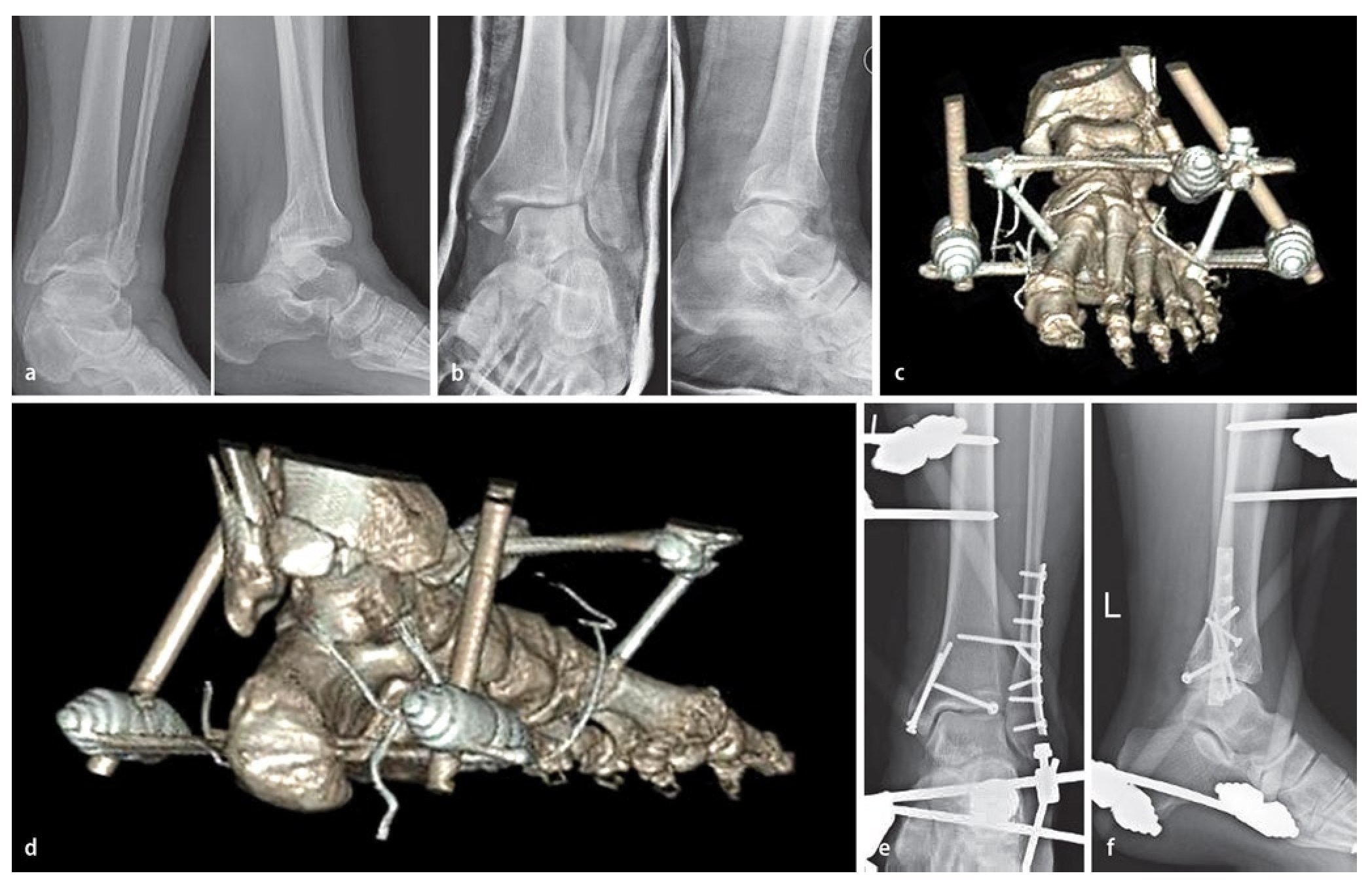
Fig. 4 a, b) Fractura por luxación altamente inestable con posición de subluxación en el vendaje con yeso después de una reposición primaria. c, d) Ante la imposibilidad de realizar una osteosíntesis primaria definitiva, se realizó una transfijación tibiocalcanea-metatarsal con tornillo de Schanz insertado transversalmente en el calcáneo con rosca central. e, f) Después de la osteosíntesis definitiva, el fijador se dejó durante unos días para favorecer la curación de las partes blandas.
Principio y objetivo de la intervención
El objetivo de la rápida reposición de las fracturas por luxación de la articulación del tobillo es prevenir complicaciones provocadas por las partes blandas, como necrosis cutáneas, alteraciones de la cicatrización, infecciones o complicaciones neurovasculares. De ser posible, la osteosíntesis definitiva de lesiones altamente inestables se realizará dentro de las primeras ocho horas después del accidente. La hinchazón de las partes blandas en sí no supone ninguna contraindicación para la osteosíntesis precoz; pero sí cuando el paciente ha sometido a la extremidad bajo carga durante un periodo de tiempo prolongado, por lo que se ha formado un fuerte edema con sobrecalentamiento de las partes blandas o han aparecido ampollas11.
La intervención primaria está indicada tanto en fracturas abiertas como en fracturas cerradas con desprendimiento subcutáneo extendido, una incarceración cutánea por presión fragmentaria directa desde dentro y/o un síndrome compartimental incipiente o manifiesto, siendo este último bastante poco frecuente en los casos de fracturas de maléolo4,10. El objetivo de la reposición abierta es -independientemente del momento de realización de la osteosíntesis definitiva- la reconstrucción de la congruencia de todas las superficies articulares en la articulación superior
del tobillo con el alineamiento correcto de la longitud, los ejes y la rotación de la fíbula distal y del tobillo interno así como de la estabilidad ligamentaria de la horquilla del tobillo13. En caso de que el patrón de fractura sea poco claro en la imagen radiológica -especialmente en el maleolo posterior tibial-, está indicado realizar un TAC preoperatorio tras el posicionamiento temporal. Si, por ejemplo, existe hundimiento de la superficie articular o una fractura multifragmentaria en el maleolo posterior tibial, la osteosíntesis directa de la tibia distal se realizará preferentemente a través de un abordaje posteroradial (o posteromedial) de la reposición desde medial o del atornillamiento indirecto desde ventral14-16. Si después de la osteosíntesis del maleolo posterior tibial del tobillo externo e interno, así como de la refijación de la avulsión de la sindesmosis (tubérculo de Chaput, fragmento de Wagstaffe), permanece una inestabilidad de la sindesmosis, está indicada la implantación adicional de un tornillo de ajuste. El posicionamiento correcto de la fíbula distal dentro de la incisura tibial, que representa un factor pronóstico relevante17,18, se verificará mediante imagen tridimensional intraoperatoria19 o TAC postoperatorio en comparación con el lado opuesto20,21.
Ventajas
- Minimización del trauma de partes blandas.
- Reposición sencilla.
- Acortamiento del proceso de cicatrización (tiempo de hospitalización breve, inicio más temprano de la rehabilitación).
Desventajas
Las desventajas de la osteosíntesis temprana definitiva aparecen cuando no existe:
- Radiografías de la articulación superior del tobillo en dos planos (lateral y a.-p. con 20º de rotación interna: «mortise view»).
- TAC con reconstrucciones multiplanares tras una reposición inicial en caso de morfología de fractura poco clara, especialmente del maleolo posterior tibial.
- Sonografía Doppler ante una vascularización crítica; en caso de duda, angio TAC.
Instrumental
- Instrumental básico para cirugía de huesos y de partes blandas.
- Retractor de artrodesis, diferentes pinzas de reposición.
- Placas y tornillos convencionales y de ángulo fijo del instrumental para fragmentos pequeños (2,5/3,5 mm).
- Alambres Kirschner, juego de alambres de cerclaje.
- Fijador externo para la transfijación temporal mediante un procedimiento en dos fases.
Anestesia y posición del paciente
- Anestesia por intubación o anestesia espinal.
- Posición de decúbito supino; en caso de abordaje posterior, posición de decúbito prono o lateral (sobre el lado no lesionado).
- Pierna distal del lado lesionado apoyada sobre un rodillo acolchado.
- Oclusión vascular/isquemia en la pierna (hasta la reposición de la superficie articular).
- Pie y pierna tapados con libertad de movimiento.
- Disponibilidad de un TAC de urgencia.
- Posibilidad de planificación preoperatoria en base al TAC.
- Disponibilidad de un equipo de cirujanos con experiencia en lesiones complejas.
- Conocimientos suficientes ante una anatomía de fractura compleja (especialmente fragmentos intermedios o hundimiento del pilón tibial) y, por tanto, una peor planificación de la intervención.
- Reposición insuficiente de la congruencia articular y posición de la fíbula en la incisura tibial (congruencia de la sindesmosis).
Indicaciones
- Fracturas por luxación en la articulación superior del tobillo (principalmente, fracturas por pronaciónabducción en el estadio 3 y fracturas por pronación-eversión en el estadio 3-4 según Lauge-Hansen2 con luxación completa en el momento del accidente; fig. 1).
- Colocación temporal de un fijador externo tibio (calcáneo)-metatarsal en caso de consulta tardía del paciente, de partes blandas críticas o de un estado general crítico del paciente (politrauma).
Contraindicaciones
Contraindicaciones sistemáticas de una reposición abierta y una osteosíntesis estándar
- Estado general crítico del paciente (por ejemplo, politrauma).
- Diabetes mellitus mal llevada con neuropatía, incluyendo osteoartropatía neurogénica diabética («articulación de Charcot»).
- Falta de cooperación por parte del paciente.
Contraindicaciones locales de la osteosíntesis abierta
- Partes blandas con superinfección o con hinchazón durante los primeros días después de tras la lesión.
- Fuertes alteraciones de vascularización (pAVK a partir del estadio III, insuficiencia venosa crónica con ulceraciones).
En algunos casos, mediante la aplicación temporal de un fijador externo se consigue consolidar las partes blandas y/o puentear el tiempo hasta la estabilización del estado general del paciente, de modo que a continuación es posible realizar una osteosíntesis abierta definitiva.
Información para el paciente
- Riesgos quirúrgicos generales: trombosis, embolia, infección, tendencia a la hinchazón, lesiones de vasos sanguíneos, de nervios y de tendones, lesiones por encamamiento del paciente.
- Necrosis cutánea medial completa como consecuencia de la luxación primaria que requiere de un recubrimiento plástico.
- Si es preciso, cirugía de relleno con hueso esponjoso en la zona fragmentada de la fíbula distal22.
- Si es preciso, procedimiento gradual en varias fases (en primer lugar, transfijación con fijador externo).
- Fallo del implante, pérdida de reposición.
- Necesidad de extraer el implante en caso de que sobresalga o de irritación de las partes blandas.
- Artrosis postraumática en función de la gravedad de la lesión primaria (sobre todo, lesión del cartílago) y del resultado de la reposición.
- Osteonecrosis de la meseta tibial lateral23.
- Limitaciones funcionales (limitación en la movilidad de la articulación superior del tobillo, capacidad de carga reducida).
- 2-3 meses hasta la carga completa; en caso de lesión de partes blandas grave, incluso más.
Preparación de la intervención
- Evaluación clínica de la estructura de las partes blandas.
La osteosíntesis puede ser precoz (dentro de las primeras ocho horas) o realizarse después de la consolidación de las estructuras de partes blandas, en el momento del inicio de la formación de arrugas y/o después de que las rozaduras contaminadas o las ampollas por fricción se hayan secado y curado. En función de la gravedad de la lesión de partes blandas se podrá realizar, por regla general, entre los 3-10 días posteriores al accidente. Si el paciente presenta un estado general crítico, el momento de la intervención se regirá en función de la estabilización de los parámetros vitales. En caso necesario, la fractura se deberá tratar con un fijador externo. Por tanto, en primer lugar, es necesaria siempre una reposición exacta durante los primeros auxilios.
Técnicas quirúrgicas (Figs. 5-11)
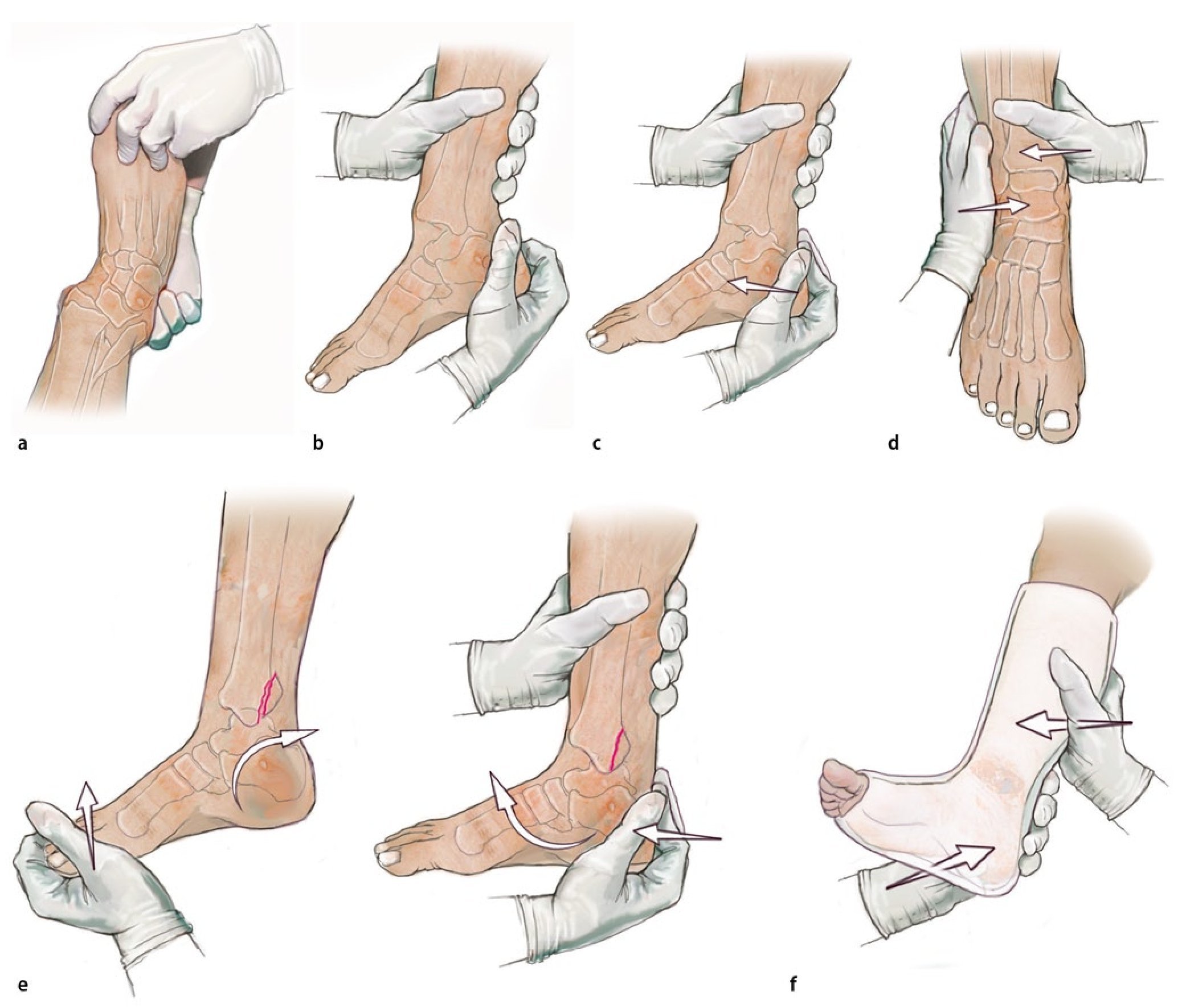
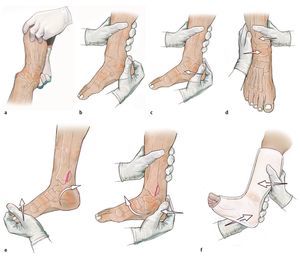
Fig. 5 Técnica de reposición cerrada en lesiones por pronación-abducción con luxación lateral y posterior del talón. La reposición se realiza bajo anestesia y/o analgesia suficientes24. El paciente se encuentra en posición de decúbito supino, con la pierna afectada apoyada sobre un apoyo para rodillas. a-d) Para reponer la luxación posterior y lateral, el cirujano agarra el talón por detrás y tira fuertemente del pie hacia delante y hacia medial. e) Mediante hiperextensión en la articulación superior del tobillo y realización de un cajón superior, se puede reponer un fragmento grande del maleolo posterior tibial. f) El vendaje de yeso se realiza bajo aducción permanente en ligera rotación externa del pie (según Zwipp11). En caso de que por la criticidad de las estructuras de partes blandas o por el estado general del paciente no sea posible realizar una osteosíntesis definitiva primaria, se efectuará una transfijación tibiometatarsal con fijador externo (fig. 4).
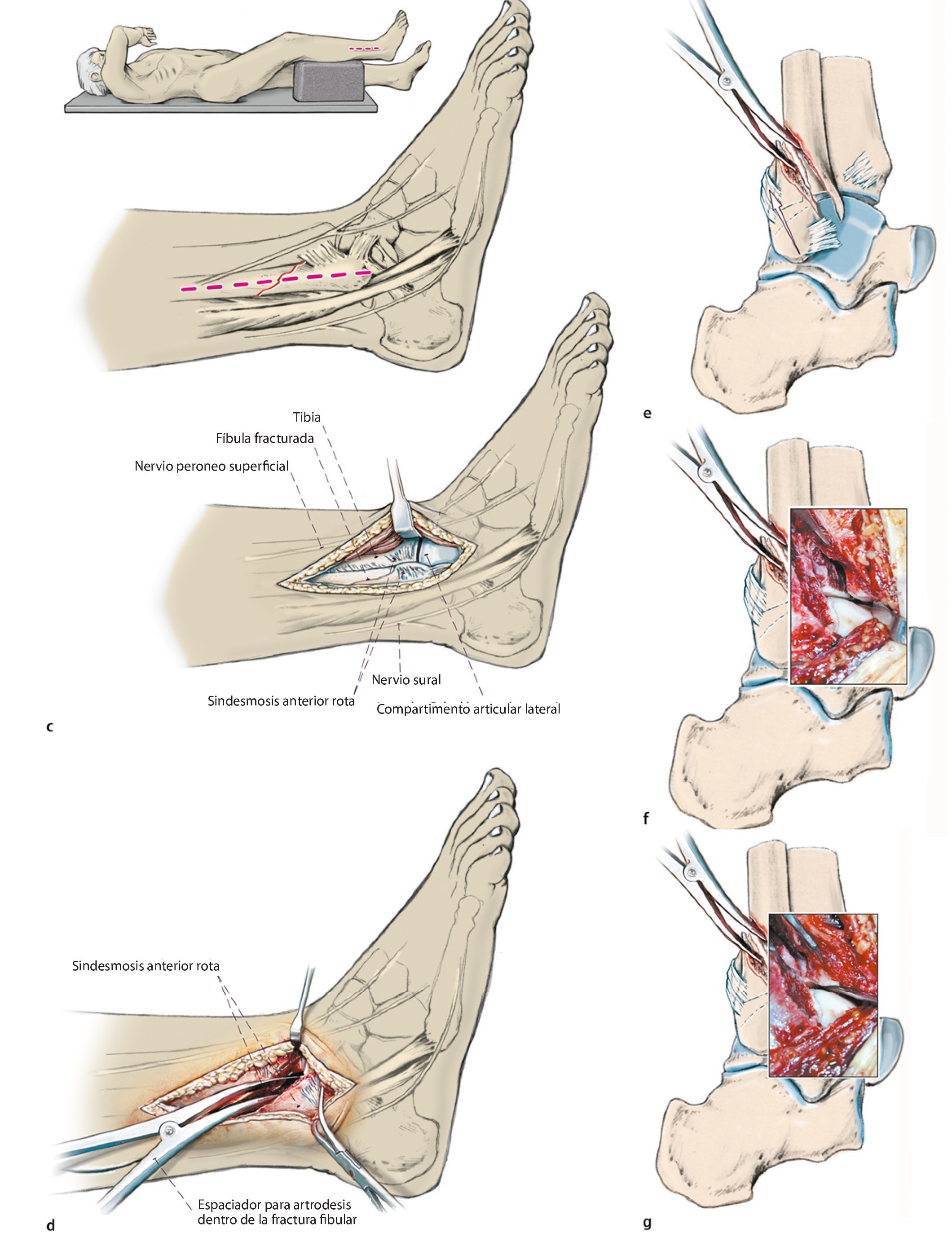
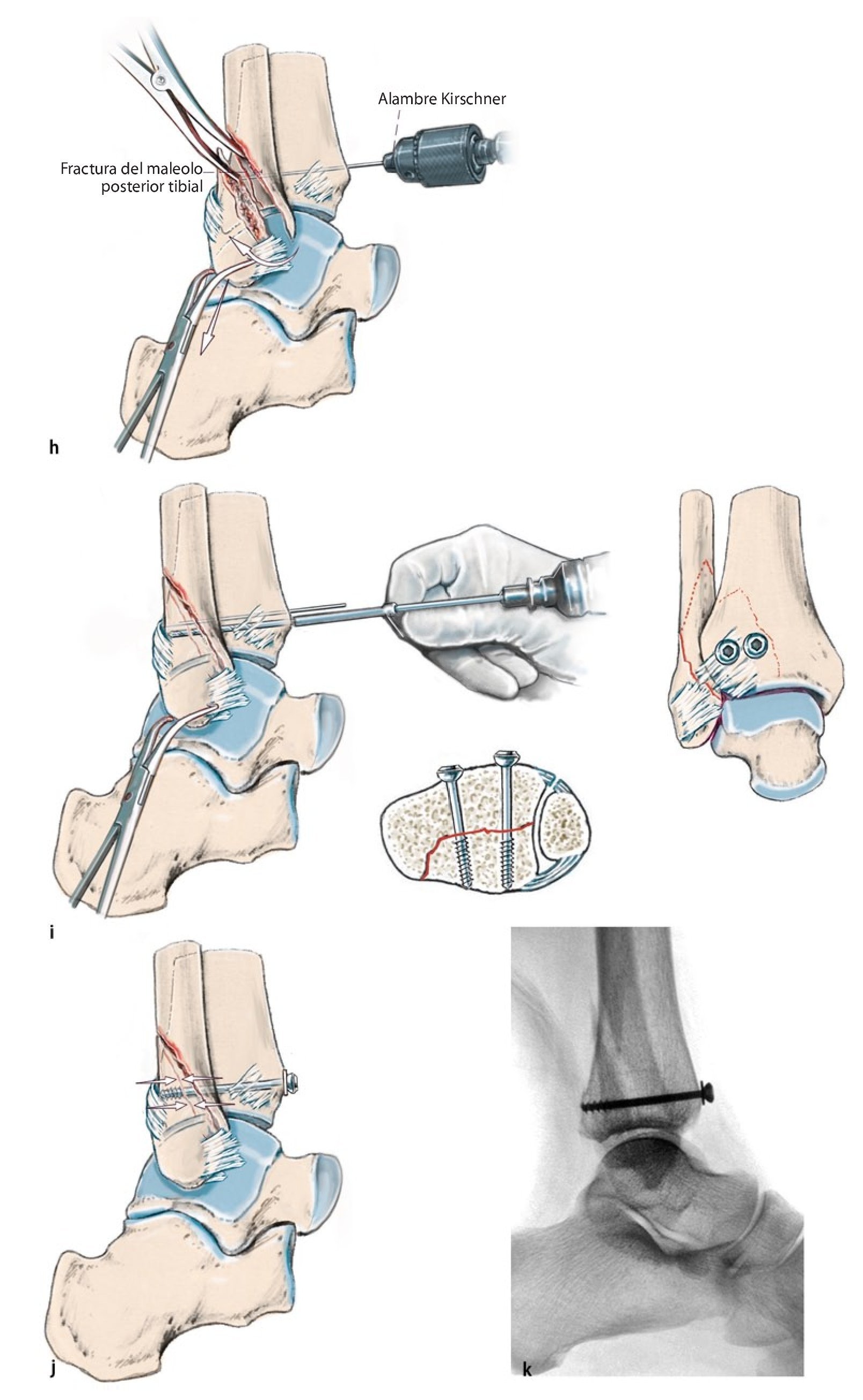
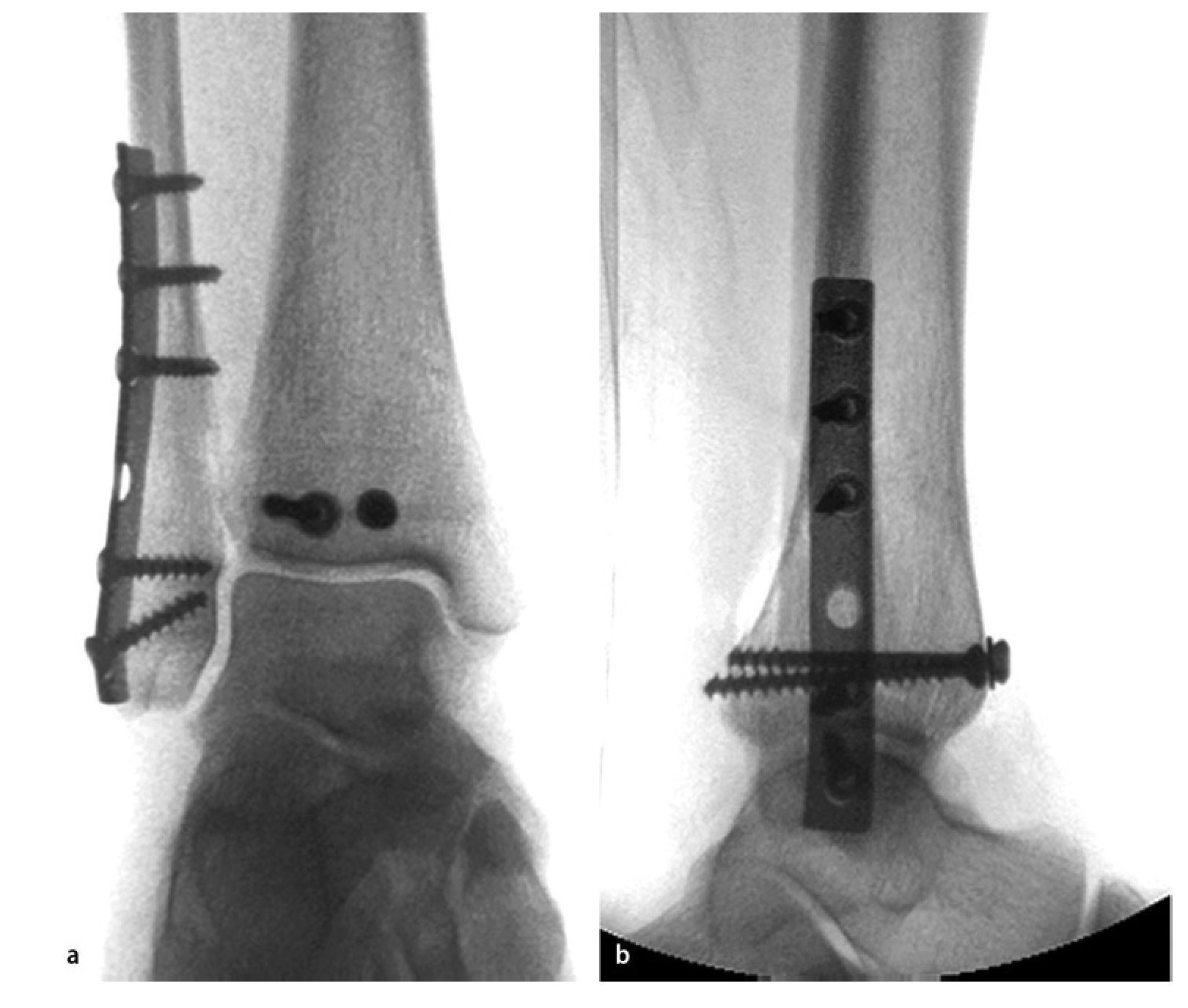
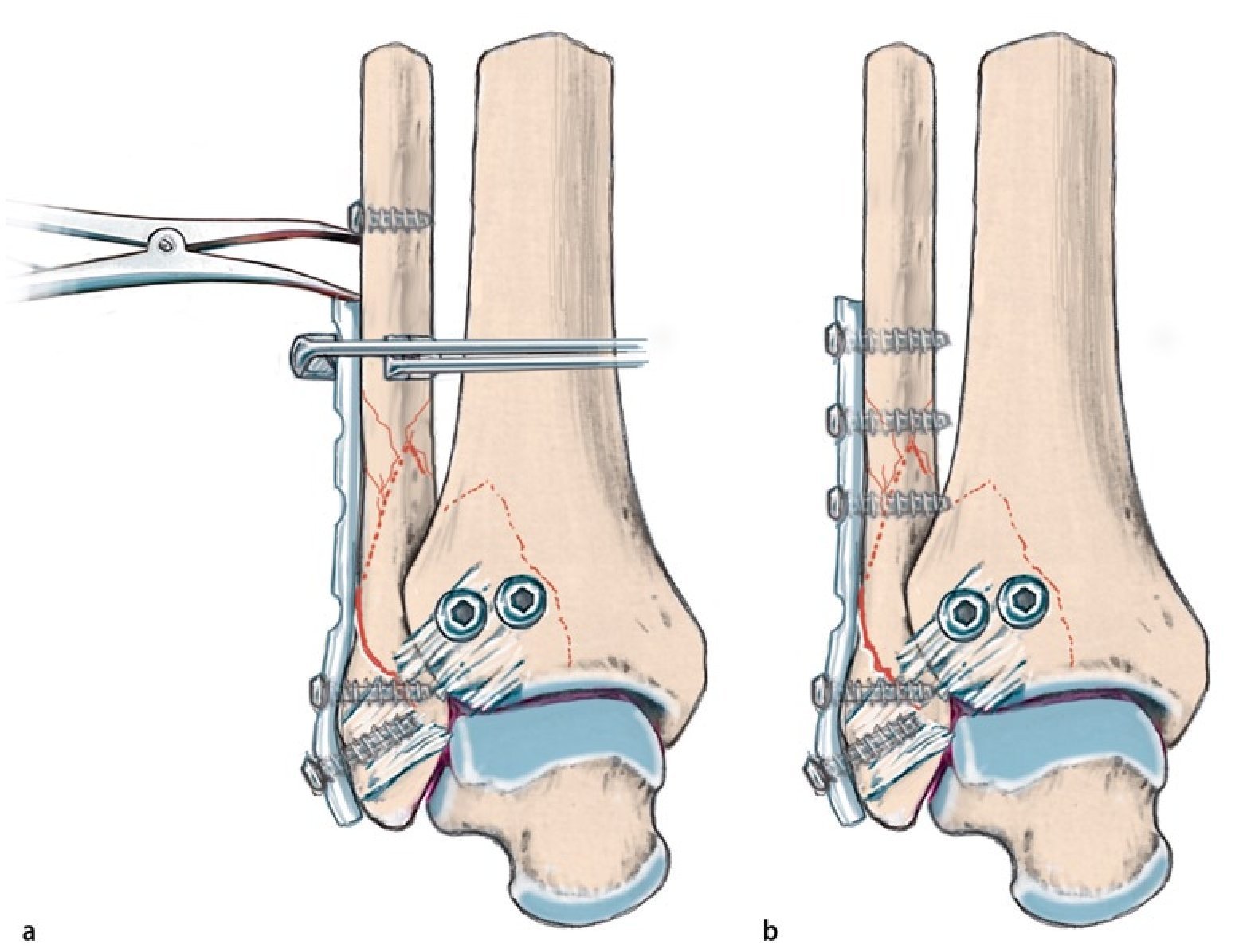
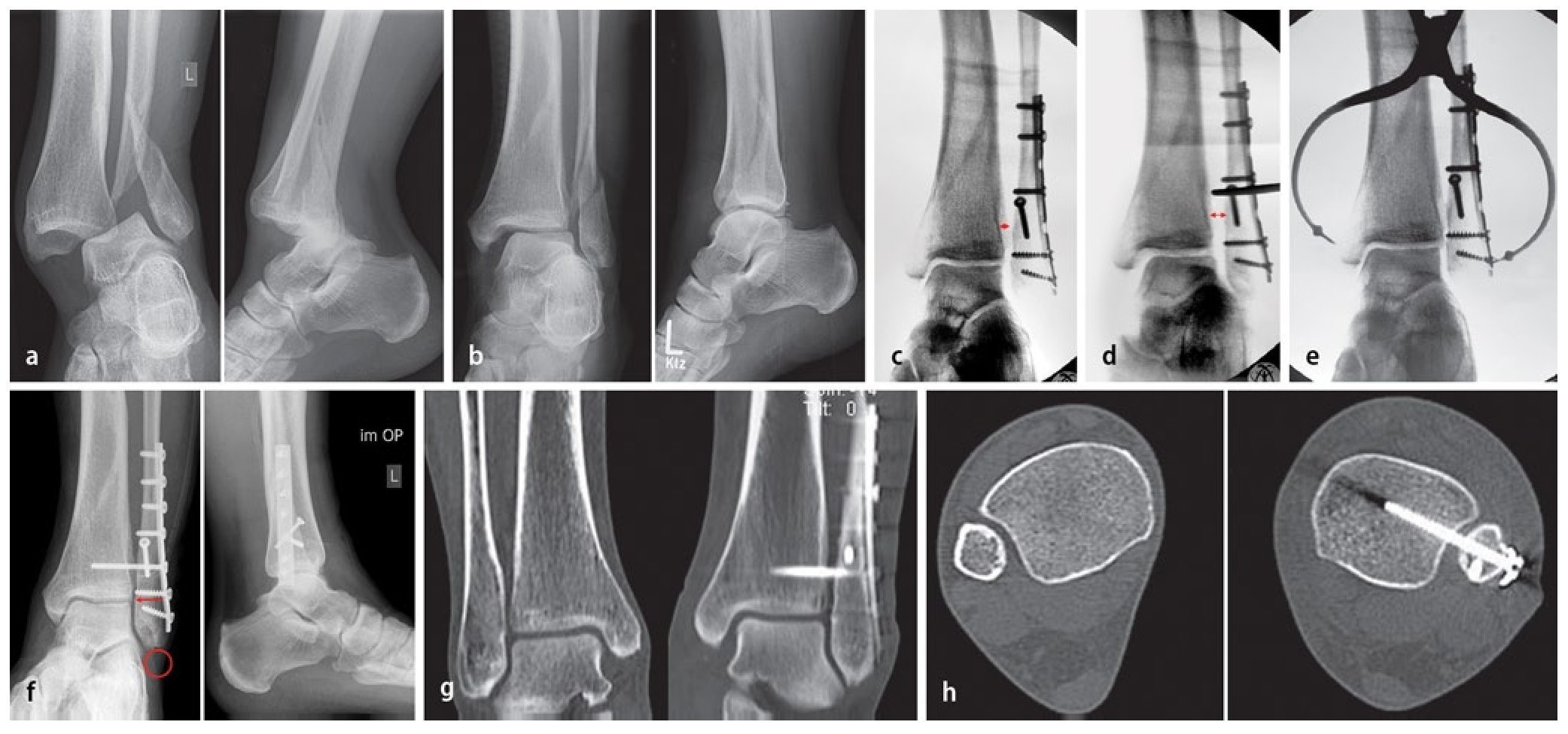
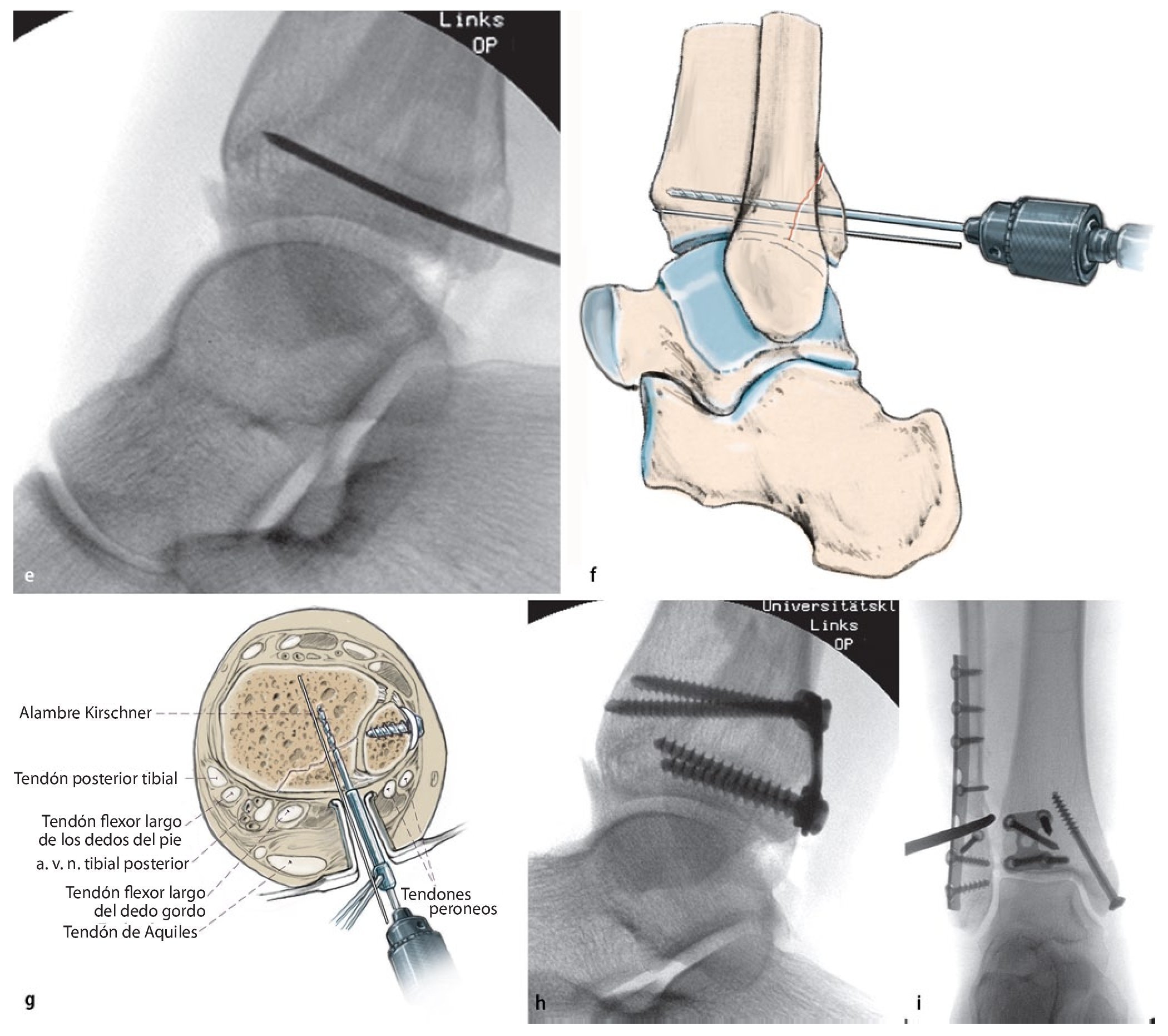
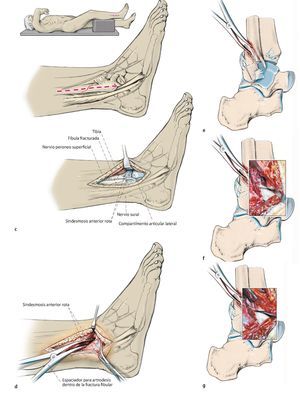
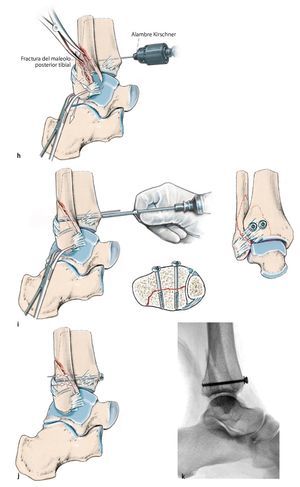
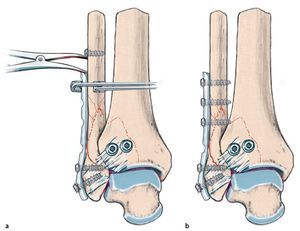
Fig. 6 La presencia de un fragmento de maleolo posterior tibial de extensión considerable (más de una cuarta parte de la superficie articular) o de un escalón articular ≥ 2 mm es, para la mayoría de los autores, una indicación para realizar la osteosíntesis25. Si esta se realiza antes de la osteosíntesis del tobillo externo e interno, se puede realizar un control de la reposición a través de la fractura fibular o en proyección lateral sin que se produzca una superposición de material osteosintético4. a, b) En caso de presencia de un fragmento grande de maleolo posterior tibial sin hundimiento central de la superficie articular, es posible realizar un atornillamiento indirecto desde delante, puesto que el tornillo de tracción en estos casos encuentra suficiente sujeción. En caso de fragmentos más pequeños que requieran atención y/o en caso de hundimiento de la superficie articular, se realizará preferentemente la estabilización directa con tornillos o placas desde atrás15, fig. 12). c) En primer lugar, se realiza un abordaje lateral por encima de la fíbula distal con exposición de la región de la sindesmosis, así como de la cámara articular lateral. Se extraen los fragmentos capsulares y ligamentosos fragmentados de su interior y al mismo tiempo se tratan las fracturas osteocondrales existentes a través del mismo abordaje. d-g) La visualización del maleolo posterior tibial fracturado puede realizarse en algunos casos a través de una fractura fibular distal extendida13. A través de este abordaje también se pueden extraer los fragmentos remanentes de la ranura de la fractura. La reposición se realizará mediante un raspador o mediante una pinza de reposición, que se guiará por detrás de la fíbula y de los tendones peroneos hacia el fragmento del maleolo posterior. h) A continuación se introducirá un alambre Kirschner para la fijación temporal. i, j) De ser posible, la estabilización se realizará mediante dos tornillos de tracción a través de un pequeño abordaje anterior, poniendo atención de no dañar las ramas del nervio peroneo superficial, los tendones extensores y el paquete vasculonervioso profundo. k) La rosca atornillada deberá apoyarse completamente sobre el fragmento del maleolo posterior y se acortará en caso necesario. El control de la posición del tornillo y de la reposición articular se realizará mediante fluoroscopio en proyección lateral. i) Los tornillos se introducirán siguiendo la anatomía de la fractura, de modo que se posicionarán lo más verticales posibles con relación a la ranura de la fractura. Si la calidad ósea es baja, se utilizará una arandela.
Fig. 6 Continuación
Fig. 6 Continuación
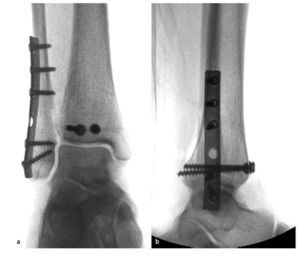
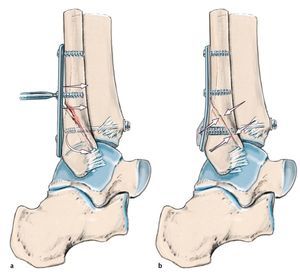
Fig. 7 a, b) La osteosíntesis de la fíbula se realiza después de tratar el maleolo posterior tibial a través del abordaje lateral. Si la calidad ósea es buena y las formas de la fractura son sencillas, es suficiente con realizar una osteosíntesis clásica mediante un tornillo interfragmentario y una placa de tercio tubular (la misma paciente que en la fig. 6). En el caso de huesos osteoporóticos, para obtener una estabilidad suficiente se requiere una fijación mediante alambres Kirschner, la utilización de implantes de ángulo fijo o múltiples tornillos fibulares tibiales15.
Fig. 8 a, b) En la mayoría de lesiones por pronación-abducción con luxaciones articulares se observan formas fragmentarias irregulares de la fíbula con una zona fragmentada central o mala calidad ósea. En estos casos se aconseja no descomponer la zona de la fractura. Incluso una tracción directa en el fragmento distal mediante la pinza de reposición puede provocar una mayor fragmentación de la zona. En primer lugar se fijará una placa estable (por ejemplo, «low contact dynamic compression plate», LCDCP, o de ángulo fijo en forma de «locking compression plate», LCP) con tornillos de esponjosa en el fragmento distal. La longitud de la fíbula se repondrá a continuación con un tornillo posicionado proximal a la placa, que sirve de contrafuerte para el espaciador de artrodesis (técnica «push-and-pull»), y se controlará en proyección anteroposterior. A continuación, los agujeros de la placa proximal se ocuparán con tornillos corticales.
Fig. 9 a, b) Una alternativa biomecánica más estable para la osteosíntesis de placas laterales es la fijación de una placa antideslizante dorsal26. Esta se ancla en primer lugar en el fragmento fibular proximal y puede servir de apoyo para la reposición del fragmento distal mediante la inserción de un tornillo de tracción27. Sin embargo, se deberá prestar atención de que la placa no toque la punta de la fíbula para no irritar los tendones peroneos28.
Fig. 10 a) Si la fractura es del tobillo interno, esta se expondrá hasta el ángulo articular medial a través de un abordaje recto o ligeramente inclinado hacia delante. Tras la osteosíntesis de la fíbula, el tobillo interno fracturado suele volver a estar correctamente alineado. Se extraen los restos capsulares o del periostio fracturado de la fractura, así como el compartimento articular medial. b) Después de la reposición mediante pinza de reposición afilada se lleva a cabo la retención con dos tornillos de esponjosa o corticales (véase la fig. 12i). c) Si la calidad ósea es mala y el tamaño de los fragmentos reducido, entonces la retención se realizará preferiblemente con dos alambres Kirschner y cerclaje alámbrico. En todos los casos se pondrá atención de no dañar el tendón tibial posterior que transcurre por detrás del maléolo medial, por lo que se debe evitar introducir el material osteosintético en el tercio posterior de la punta del tobillo interno29 (colículo posterior). Los alambres Kirschner o los tornillos se situarán lo más cerca posible de la sustancia compacta interior del tobillo interno para que puedan servir de apoyo adicional.
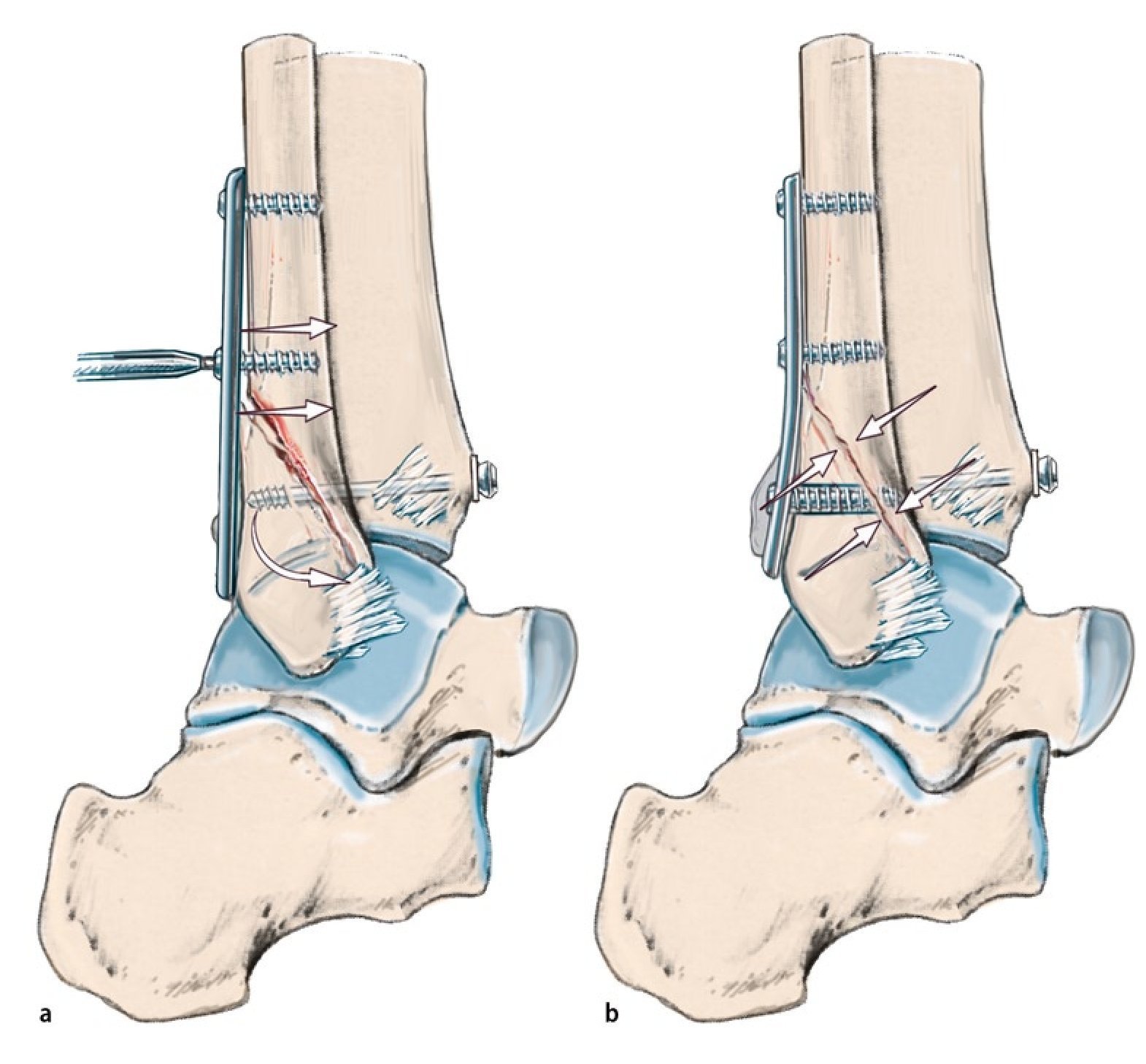
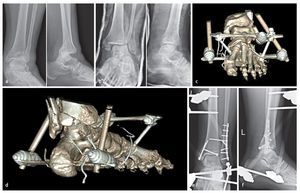
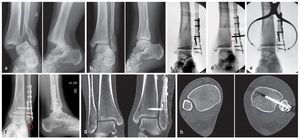
Fig. 14 a, b) Reposición inicial de una fractura por luxación por pronación-abducción en el estadio 3 y colocación de una férula de cámara de aire en el servicio de urgencias. c) Una vez finalizada la osteosíntesis y después de una eventual refijación de avulsiones de la sindesmosis ósea del maleolo posterior tibial, del canto anterior tibial (tubérculo de Chaput) o del fragmento de Wagstaffe en la fíbula, se controla la estabilidad de la sindesmosis tibiofibular distal bajo fluoroscopio traccionando la fíbula hacia lateral y hacia atrás con un gancho de un diente30. d) En caso de ensanchamiento del hueco radiológico de la sindesmosis (doble flecha «ligne claire») de más de 2 mm o de una clara traslación posterior (aproximadamente, 5 mm), se deberá contar con la aparición de una inestabilidad relevante de la sindesmosis con ruptura de, por lo menos, dos ligamentos incluyendo el ligamento tibiofibular interóseo, importante por su función biomecánica. e) En estos casos, se realiza la reposición de la fíbula en la incisura fibular de la tibia mediante una pinza de reposición a lo largo del eje articular anatómico del tobillo interno hacia el tobillo externo («tip-to-tip»4). La posición correcta de la fíbula se controla clínicamente a través del alineamiento del borde anterior de la fíbula distal con respecto al tubérculo de Chaput. La reposición se asegura con un alambre Kirschner. f) A continuación se introducirá un tornillo de ajuste fibular tibial aproximadamente 2 cm por encima del pilón tibial en el ángulo de la pinza de reposición utilizada31 (aproximadamente 30º hacia ventral). g, h) El control postoperatorio mediante TAC (o control mediante fluoroscopio 3-D intraoperatorio) sirve para verificar la longitud, rotación y traslación exactas de la fíbula distal.
Particularidades
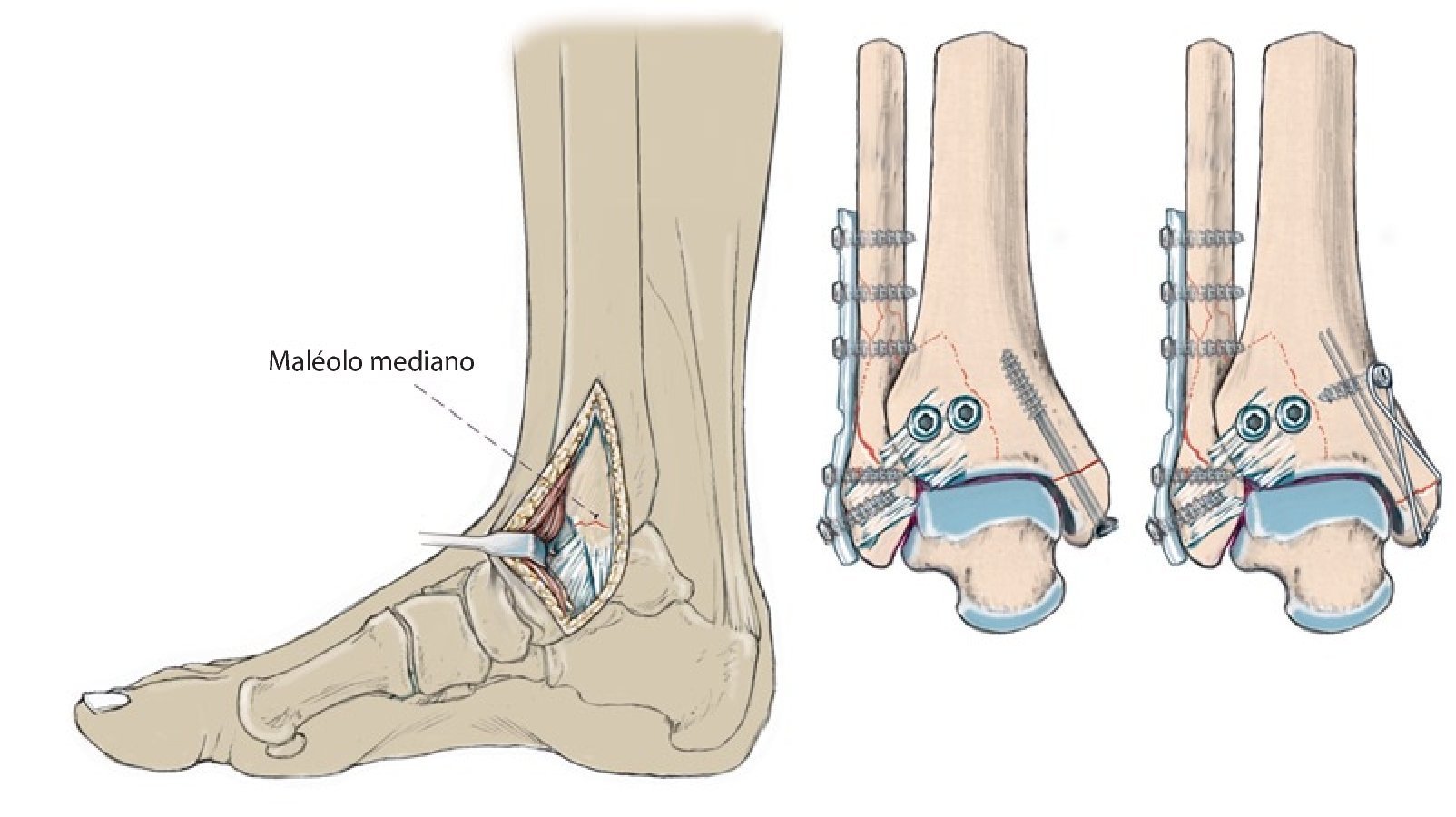
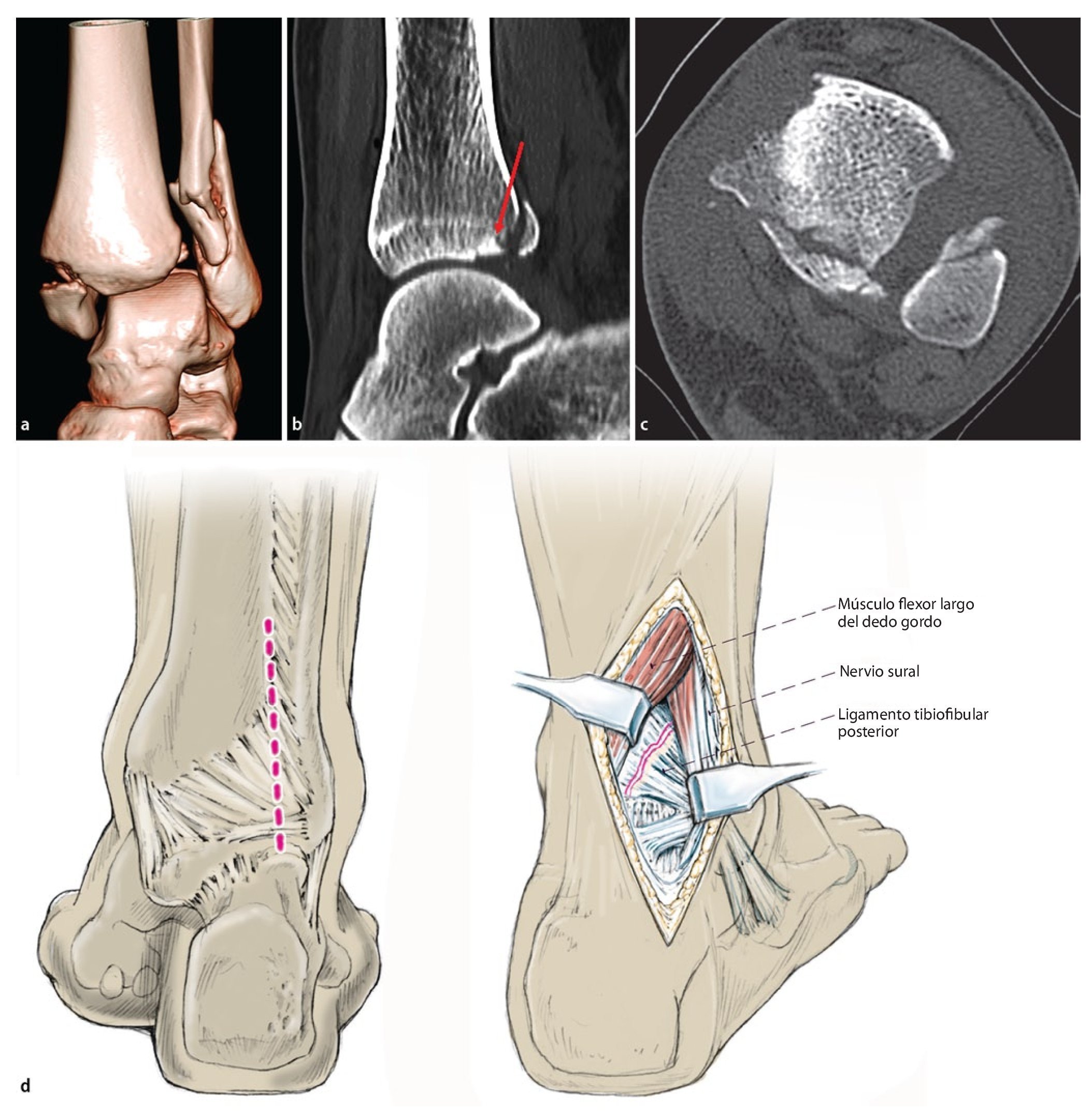
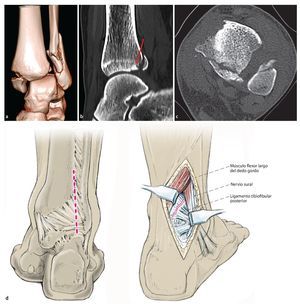
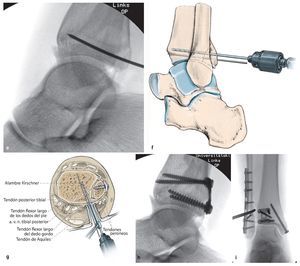
Fig. 12 a-c) Ante la presencia de un fragmento de maleolo posterior tibial más pequeño, de una interposición o un hundimiento de superficie articular (flecha enb), se requiere la exposición directa a través de un abordaje posterolateral. El paciente se encuentra en posición de decúbito prono o lateral. d) La incisión es de 5 cm aproximadamente y se realizará entre el tendón de Aquiles y los tendones peroneos. Tras separar la fascia crural y proteger el nervio sural, se realiza la preparación en el canto posterior tibial lateral del tendón flexor del dedo gordo, que protege el paquete vasculonervioso (a., v., n. tibial posterior) hacia medial. El vientre del músculo del flexor del dedo gordo se moviliza hacia medial y se separa la cápsula articular posterior, de modo que la articulación superior del tobillo queda expuesta desde detrás y se puede apartar el fragmento del maleolo posterior, del que cuelga el ligamento de la sindesmosis.
Fig. 12 Continuación e) Se levanta la superficie articular hundida y se rellena, si es preciso, con hueso esponjoso de la metáfisis tibial y, en caso necesario, se fija con un clavo reabsorbible o con un alambre Kirschner absorbibles. f, g) La retención se realizará en función del tamaño y de la extensión de los fragmentos mediante tornillos de tracción y arandelas o con una placa para fragmentos pequeños. h, i) Si existe presencia de fragmentos situados más hacia medial, se describe un abordaje posteromedial16 o la exposición a través del tobillo interno32. Las fracturas de tobillo interno y externo asociadas también se pueden tratar en posición de decúbito prono (placa antideslizante lateral o dorsal en la fíbula, osteosíntesis con tornillos o cerclaje del tobillo interno). Ante la presencia de fragmentos ventrales (tubérculos de Chaput, fragmento Wagstaffe de la fíbula, fractura del colículo anterior del tobillo interno), se deberá realizar un cambio de posición a decúbito supino.
Tratamiento postoperatorio
- Permanencia del fijador externo hasta la cicatrización de la herida en caso de trauma de partes blandas extendido.
- Posición en alto de la pierna en una férula Braun.
- Cambio de vendaje y extracción de los drenajes introducidos el segundo día postoperatorio.
- A continuación, ejercicios de movimiento activos y pasivos (extensión dorsal/flexión plantar).
- Carga parcial con 20 kg con apoyo sobre dos muletas durante seis semanas en yeso (en principio, en caso de posicionamiento de tornillos y refijación de un fragmento del maleolo posterior tibial) o calzado especial (por ejemplo, Variostabil®, Vacuped®).
- Se procederá según la guía S3 actual sobre profilaxis tromboembólica durante el tiempo de carga parcial y/o de inmovilización de la articulación superior del tobillo.
- Extracción del/de los tornillo(s) introducido(s), por regla general bajo anestesia local después de seis semanas15.
- A continuación, aumento gradual de la carga hasta la carga total.
- Capacidad para la realización de actividad deportiva y carga total después de tres meses.
- Extracción del implante en principio un año después, especialmente en caso de molestias locales debidas a implantes situados directamente subcutáneos, no en caso de alteraciones de la cicatrización ya curadas.
Errores, riesgos y complicaciones
- Imposibilidad de una reposición cerrada (raras veces): reposición abierta, eliminación del obstáculo que impide realizar la reposición, osteosíntesis.
- Reposición insuficiente: ante la imposibilidad de realizar un control 3-D intraoperatorio y en caso de sospecha por la imagen radiológica postoperatoria, realización de un TAC postoperatorio (en principio, después de la implantación de los tornillos de ajuste); si es preciso, revisión4,10,20,21.
- Hematoma, hemorragia: descarga quirúrgica, lavado, drenaje.
- La necrosis del borde de la cicatriz (aproximadamente, el 3% de todas las fracturas de maléolo) suelen curarse, por regla general, mediante el tratamiento local de la herida.
- Infecciones (< 2% de todas las fracturas de maléolo33): revisión, toma de muestras, lavado, desbridamiento, extracción del material que sobresale.
- Fracaso de la reposición, fallo del material: reosteosíntesis estable.
- Irritación de partes blandas debida al material de osteosíntesis que sobresale: extracción precoz previa comprobación de la consolidación ósea.
- Artrofibrosis, limitación de la movilidad: extracción del material osteosintético en combinación con una artrólisis abierta.
- Artrosis postraumática: extracción del implante, artrodesis in situ o artroplastia de la articulación del tobillo.
- Osteonecrosis (especialmente platillo tibial lateral): cuando la superficie articular está intacta, se levantará y se rellenará mediante tejido esponjoso; en caso de pérdida ósea extensiva, artrodesis de corrección.
- Pseudoartrosis (muy raramente): revisión quirúrgica, estabilización; si es preciso, cirugía o injerto de hueso esponjoso34.
Resultados
Muy pocos estudios informan con detalle sobre los resultados del tratamiento tras fracturas por luxación de la articulación superior del tobillo. La presencia de una fractura por luxación supone por sí misma ya un factor de riesgo independiente para la aparición de una artrosis postraumática, debida, en gran parte, a una lesión de cartílago primaria35,36. La localización de la lesión del cartílago juega un papel importante para el desarrollo de una artrosis manifiesta clínicamente. Así pues, las lesiones en el aspecto anterior y lateral del astrágalo, así como en el tobillo interno, tienen mal pronóstico37.
En la comparación de fracturas de maléolo inestables incluyendo las fracturas por luxación, Egol et al.38 encontraron una puntuación significantemente peor en la escala «Short-Musculoskeletal-Functional-Assessment» (SMFA) en los pacientes que en el momento del tratamiento quirúrgico presentaban una inestabilidad de la sindesmosis, que tuvo que ser tratada con un tornillo de ajuste. Bois et al.14 reportaron sobre buenos resultados del tratamiento (medidos según el cuestionario «Fott & Ankle Outcome Questionnaire», fig. 12) en pacientes tras 9,4 años, que habían sido intervenidos de una fractura por luxación posterior a través de un abordaje posterolateral. Mediante el abordaje seleccionado (en dos casos combinado con un abordaje posterolateral) no se observó ninguna complicación de partes blandas. Con relación al único estudio en serie existente en la actualidad sobre seis fracturas por luxación según Bosworth, Bartronič et al.6 hallaron buenos resultados tras una reposición abierta y osteosíntesis en cinco casos, así como la necesidad de una artrodesis en un paciente dos años después de haber sido sometido a una reposición cerrada y a un tratamiento no quirúrgico mediante yeso.
Independientemente de la presencia de una luxación en la articulación superior del tobillo en el momento del accidente, los peores resultados funcionales están relacionados con la cantidad de componentes articulares lesionados clasificados en función de los estadios de progresión según Lauge-Hansen y, sobre todo, con la presencia de una fractura del maleolo posterior tibial39-41. La reposición anatómica de la fíbula distal en la incisura tibial es el factor de pronóstico sobre el que el cirujano tiene una mayor influencia17,18,31.
Cuando el resultado de la reposición es bueno (< 2 mm dislocación), en estudios realizados de mayor envergadura se muestran resultados funcionales buenos hasta muy buenos independientemente del tipo de fractura en el 75% hasta el 89% de los casos después de una terapia quirúrgica17,39,42,43. Por lo tanto, también en las fracturas por luxación en la articulación superior del tobillo es importante conseguir una reposición exacta de la congruencia articular, especialmente de la longitud y del centraje correcto de la fíbula distal en la incisura tibial.
Conflicto de intereses. El autor del presente trabajo declara que no existe ningún conflicto de intereses para él ni para los co-autores.
Correspondencia
Prof. Dr. S. Rammelt
Klinik und Poliklinik für Unfall- und Wiederherstellungsschirurgie,
Universitätsklinikum Carl Gustav Carus der TU Dresden
Fetscherstr. 74, 01307 Dresden (Alemania)
stefan.rammelt@uniklinikum-dresden.de