Si el pie se observa como un modelo anatómico, cuya unidad funcional consiste, por un lado, de una columna medial y lateral, y por otro lado, los tres “bloques”, el antepié, el mediopié y el talón, la patología de la descompensación del pie plano valgo en tres planos se define como sigue:
En el plano frontal el calcáneo se desvía clínica y radio-gráficamente bajo el peso corporal hacia una posición de valgo aumentada. En el plano sagital, por ejemplo, visto desde el lateral, el astrágalo y el calcáneo están inclinados hacia plantar. En el plano transverso, por ejemplo, visto desde encima, el astrágalo rota al mismo tiempo medialmente, de manera que el mediopié y el talón están desplazados hacia un aumento de la abducción. Esta patología está favorecida por la insuficiencia mecánica del estribo medial, por ejemplo, el tendón tibial posterior, y la consecuente elongación del ligamento calcaneoescafoides plantar.2,9,15,17
El cirujano galés Dillwyn Evans3 originalmente realizaba una incisión en forma de cuña de la articulación calcaneocuboidea para el tratamiento del pie zambo. En 1960, el mismo autor para un primer tiempo utilizaba un alargamiento de la columna lateral para hacer las columnas medial y lateral iguales para un pie zambo sobrecorregido3. Fue como resultado de la corrección de este sobretratamiento original y la consecuente aplicación del modelo de dos columnas que Evans desarrolló una osteotomía de alargamiento del calcáneo (fig. 1) para la corrección del pie plano (pie plano valgo), la cual el consideró como la contrapartida al pie zambo. El publicó posteriormente una serie de 56 casos4, resultantes de este procedimiento siendo considerados históricamente como la “osteotomía modificada de Evans”. Sin embargo, esta técnica para la corrección del pie plano había sido ya descrita anteriormente, por Perthes10 en 1913 en países de habla alemana y, por primera vez en países anglosajones, por White18 en 1945. La osteotomía de alargamiento del calcáneo actualmente es recomendada por numerosos autores para el tratamiento de los pies equinovaros sobrecorregidos, pie plano valgo causado por parálisis, pie plano juvenil idiopático, disfunción del tendón tibial posterior en adultos así como la rara insuficiencia del tendón tibial posterior postraumática1,2,4,8,15,17,20.
Las recomendaciones para el tratamiento del pie plano valgo doloroso, corregido pasivamente sin signos de artropatía de la articulación del tarso (estadio II descrito por Jonson & Strom6) difieren considerablemente. Las opciones de tratamiento, las cuales siguen siendo objeto de debate, incluyen la sustitución del tendón tibial posterior insuficiente por un injerto del músculo flexor de los dedos, la osteotomía calcánea para la realineación medial, el acortamiento de la columna medial en el escafoides del cuneiforme medial, la artrodesis astragaloescafoidea, la distracción de la artrodesis de la articulación calcaneocuboidea, la artrodesis subastragalina y combinaciones de los procedimientos señalados, particularmente de los procedimientos quirúrgicos sobre huesos y tendones11. No existen estudios controlados en la literatura, comparando los métodos uno por uno con cada uno de los otros. Las ventajas y desventajas de la osteotomía modificada de Evans serán presentadas más adelante.
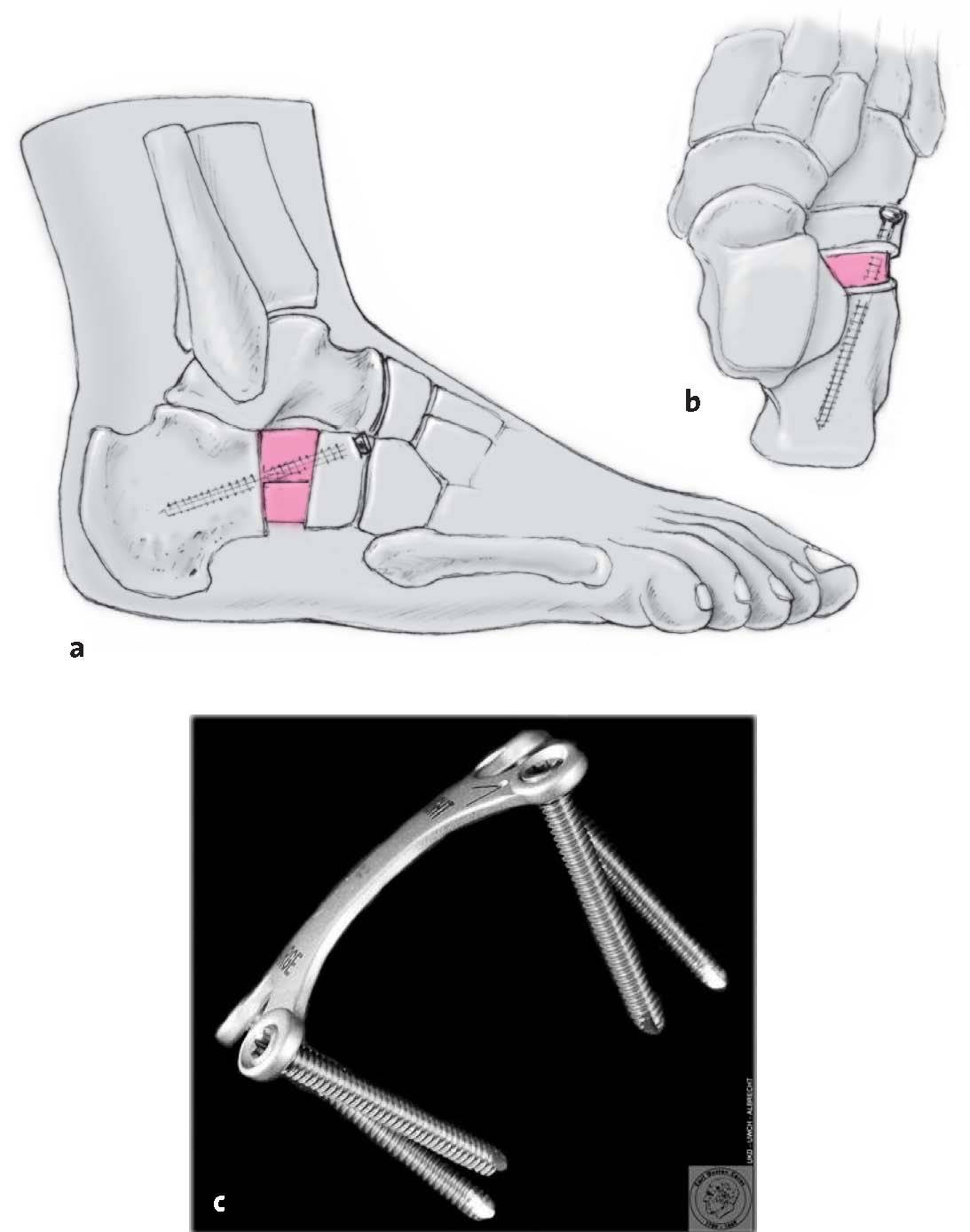
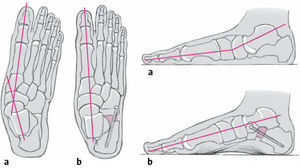
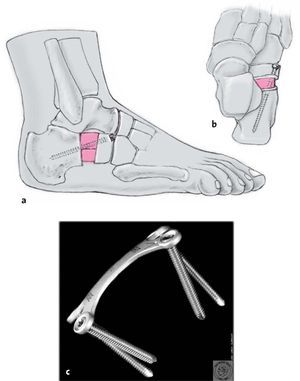
Figuras 1a y b Principio de alargamiento de la columnas lateral mientrasse mantiene la articulación en el caso del pie plano valgocorregido pasivamente (a). La osteotomía da lugar a unaabducción del talón, cobertura de la cabeza del astrágalopor el hueso escafoides y enderezamiento del astrágaloy el calcáneo (b). La corrección ilustra la importancia dela correcta relación de las columnas medial y lateraldel pie para las posiciones estáticas normalesy la cinemática del pie.
Principios quirúrgicos y objetivos Osteotomía calcánea correctora transversa distal 1,5 cm. proximal a la articulación calcaneocuboidea. Alargmiento del calcáneo en 10-15 mm en la parte dorsaldel calcáneo y 8-10 mm en la parte plantar. Corrección del valgo de la parte posterior del pie medianteuna o dos cuñas de hueso cortical autólogo en formade doble trapezoide. Esto provoca un enderezamiento (declinación) del astrágalo y el calcáneo. El arcolongitudinal del pie se endereza por el ligero movimiento del retropié en contra del valgo y la consecuente rotación externa de la cabeza astragalinamientras hay un estiramiento de los ligamentos medioplantares y del músculo peroneo largo. Cuandoexiste una evidencia de un pie equino enmascaradopreviamente con una marcada restricción de la flexión dorsal, el músculo gemelo puede ser relajadopor la incisión de su aponeurosis como describió Strayer1 6 (“gemelo deslizante”). De lo contrario un músculo gemelo tensado podría conducir el talón hacia elvalgo tras la corrección. Ventajas
- Eliminación del dolor.
- Enderezamiento y corrección axial del retropié.
- Corrección de la abducción patológica del talón.
- Restauración del arco longitudinal del pie.
- Evitar la rigidez articular.
- Mejoría de la deambulación con mayor capacidad pa-ra estar de pie y mejoría del despegue en el paso.
- Extracción de injertos óseos tricorticales de la crestailíaca.
- Posible aumento en la presión de la articulación calca-neocuboidea con el desarrollo de artropatía degenerativa.
- Posible separación de una faceta articular medial y an-terior fusionada del calcáneo, que es el caso del alrededor del 20% de la población19, en dos facetas separadas por la osteotomía.
- Pie plano valgo doloroso, corregido pasivamente de varias etiologías (pie plano en estadio II descrito por Johnson & Strom6 o estadio II-III por degeneración del tendón tibial posterior descrito por Jahss5).
- Artropatía no sintomática en las articulaciones subas-tragalina, calcaneocuboidea y astragaloescafoides.
- Pie zambo sobrecorregido.
Contraindicaciones
- Alteración metabólica ósea grave (p. ej., diabetes me-llitus insulinodependiente mal controlada con neuropatía).
- Osteoporosis severa.
- Tabaquismo crónico.
- Trastornos cutáneos tróficos graves.
- Deformidades que no pueden corregirse pasivamente(pie plano estadio III-IV descrito por Johnson & Strom).
- Artropatía de la articulación subastragalina o Cho-part.
- Infecciones de tejidos blandos y hueso.
- Seudoartrosis.
- Lesión del nervio lateral dorsal cutáneo (rama termi-nal del nervio sural) o de la rama medial del nervio plantar lateral.
- Hematoma que precise revisión.
- Trombosis venosa profunda, tromboembolismo pul-monar.
- Irritación de la articulación calcaneocuboidea por lacolocación temporal de una aguja de Kirschner o un tornillo cerca de la articulación.
- Reducción inicial de la movilidad de la articulación ti-bioastragalina.
- Edema crónico del pie y la extremidad inferior.
- Necrosis de los márgenes de la herida.
- Síndrome del dolor regional complejo (enfermedad deSüdeck).
- Estancia hospitalaria de 8-10 días.
- Enyesado de la extremidad inferior durante al menos6 semanas con carga parcial de 20 kg.
- Carga completa del peso en zapatos comerciales des-de las 13 semanas del postoperatorio.
- Terapia física necesaria de 6-12 semanas.
- Posible prescripción de un plantilla para apoyo del arco.
- En casos raros son necesarios procedimientos quirúr-gicos adicionales como la elongación del gemelo. Osteotomía de la tuberosidad del calcáneo para la realineación medial, fusión para la estabilización de la articulación escafocuneana o primera tarsometatarsiana.
- Exploración clínica con control de la función articular(articulación tibioastragalina, articulación subastragalina, articulación de Chopart) y si la deformidad puede corregirse manualmente. La fuerza del músculo tibial posterior se mide con la eversión forzada del pie contra resistencia, la cual en el estadio II de la degeneración del tendón muestra una clara disminución de la fuerza. La posición en puntillas sobre una pierna es imposible sobre el lado afectado. Existe dolor frecuentemente a la presión a lo largo del trayecto del tendón del tibial posterior. Hay una contractura adicional del músculo gemelo, si cuando la rodilla está doblada, es posible la extensión dorsal de la articulación tibioastragalina, pero no cuando la rodilla está estirada16.
- Radiografías en carga lateral y dorsoplantar de ambospies, radiografías anteroposteriores de ambos tobillos mientras el paciente está de pie con el pie rotado internamente 20º y una alineación trasera de acuerdo con la pro
yección de Cobey o Saltzman & el-Khoury13. Raramente, la tomografía computerizada es necesaria para valorar cambios artrósicos de las articulaciones subastragalina, astragaloescafoides o calcaneocuboidea. - Visión podoscópica y podobarográfica recomendadas.
- Lavado preoperatorio del pie y cuidados de las uñas.
- Caja de cirugía del pie.
- Sierra oscilante.
- Escoplo.
- Distractor laminar de tamaño medio.
- Mini distractor o mini fijador externo.
- Motor de taladro.
- Agujas de Kirschner (2,0 mm).
- Broca de taladro (2,5 mm).
- Tornillos corticales de 3,5 mm y hasta 70 mm de lon-gitud.
- Placas pequeñas en H para la columna cervical (ins-trumental pequeños fragmentos), alternativamente: placas X pequeñas (Synthes, Paoli, PA, USA).
- Broca de taladro y tornillos canulados, tamaño de 6,5a 7,3 mm, para posible osteotomía medial adicional de la tuberosidad calcánea.
- Intensificador de imagen.
- Radiografías intraoperatorias utilizando 3 chasis derayos X entallados de forma estéril.
- Anestesia espinal o general.
- Posición decúbito supino con entallado estéril de lacresta ilíaca anterior ipsilateral.
- Manguito en el muslo.
- Entallado estéril extendiéndose desde el músculo geme-lo para permitir la elongación del gemelo, si es necesario.
Figuras 2 a 8
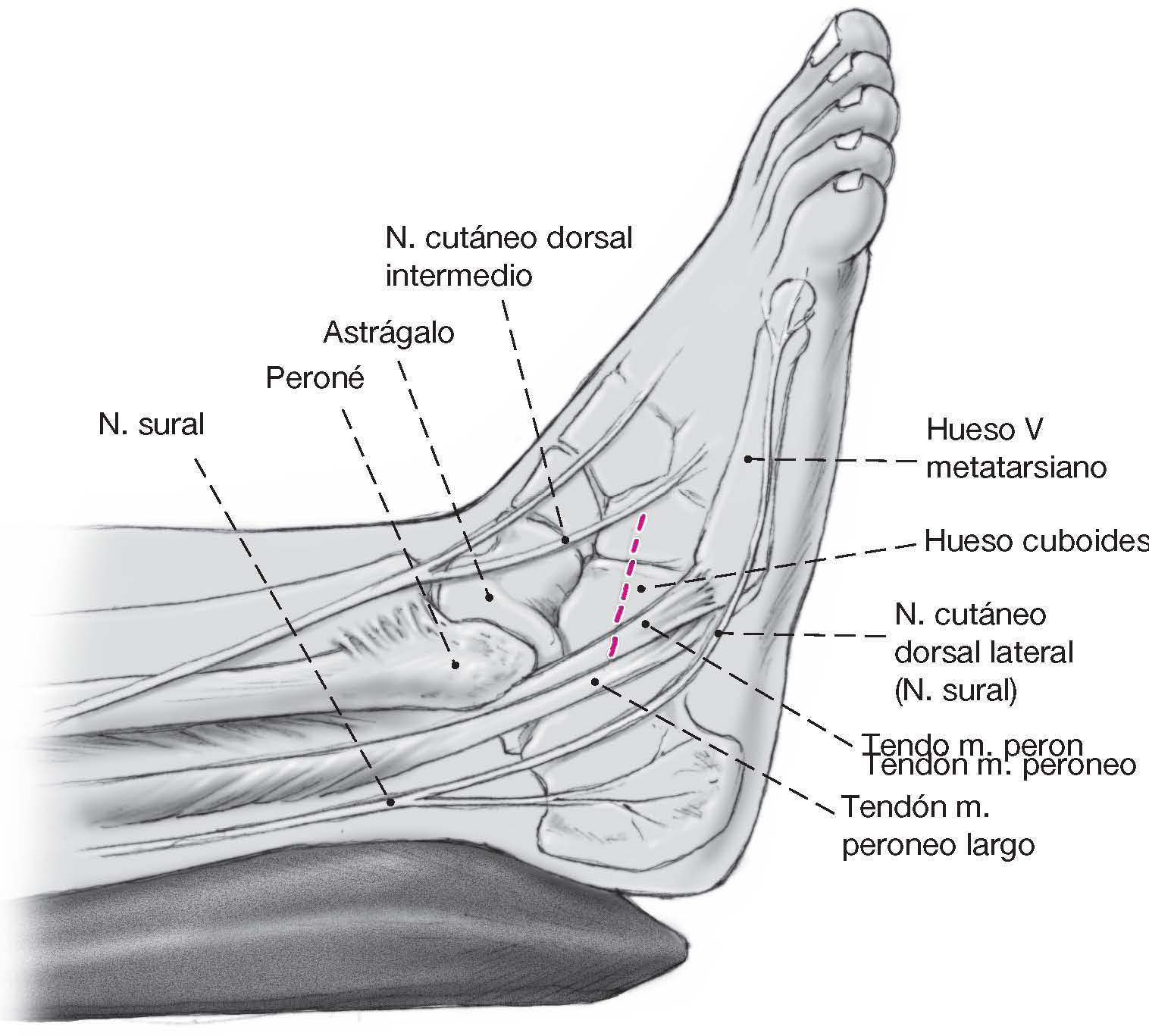
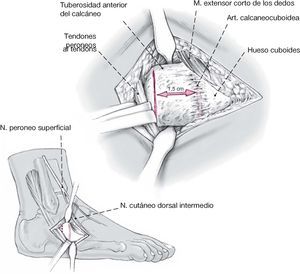
Figura 2 Abordaje lateral en línea recta centrado sobre la tuberosidadanterior del calcáneo, aproximadamente de 5 cm de largo yextendiéndose hasta la articulación calcaneocuboidea.
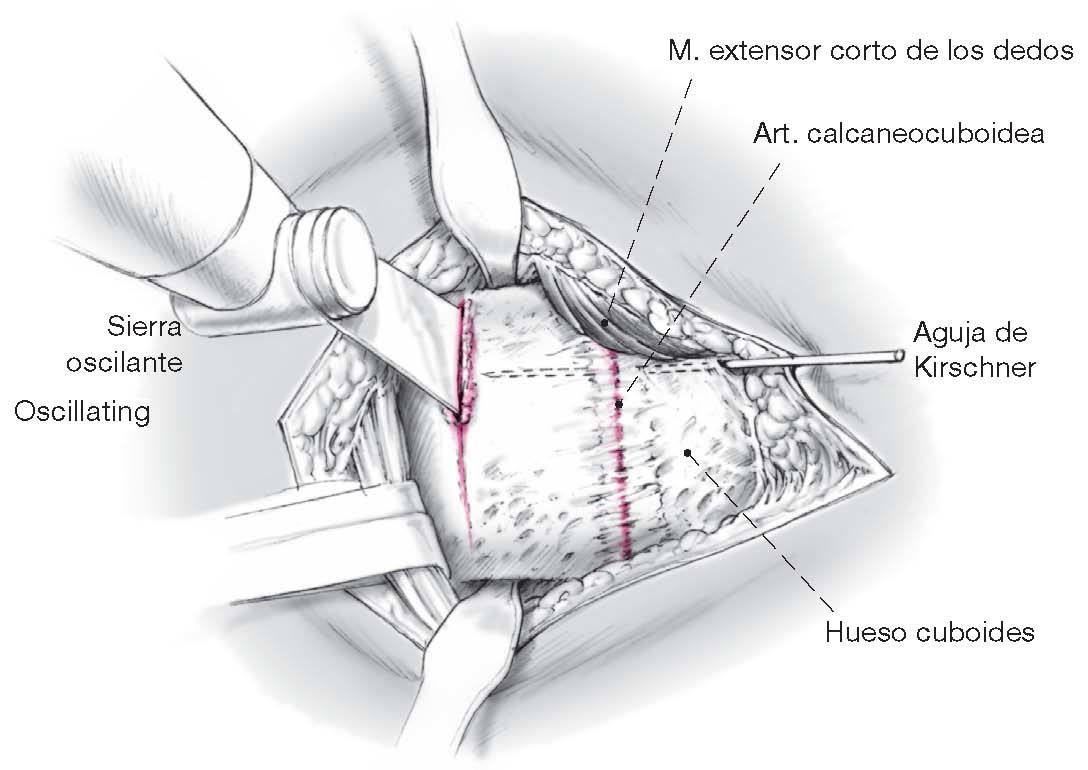
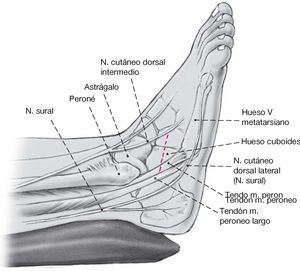
Figura 3 Tras la disección del tejidosubcutáneo se identifican los tendones peroneos y se rechazancuidadosamente plantarmentedentro de su vaina sinovial con una periostótomo, junto con el nerviocutáneo lateral dorsal (del nerviosural) el cual transcurre dorsal aestas estructuras. Entonces se coloca un separador Hohmannpequeño en la cara plantar delcalcáneo, a una distancia de 1,5 cm.proximal a la articulacióncalcaneocuboidea. Se coloca un segundo separador Hohmannanterior al seno del tarso,medialmente al calcáneo.
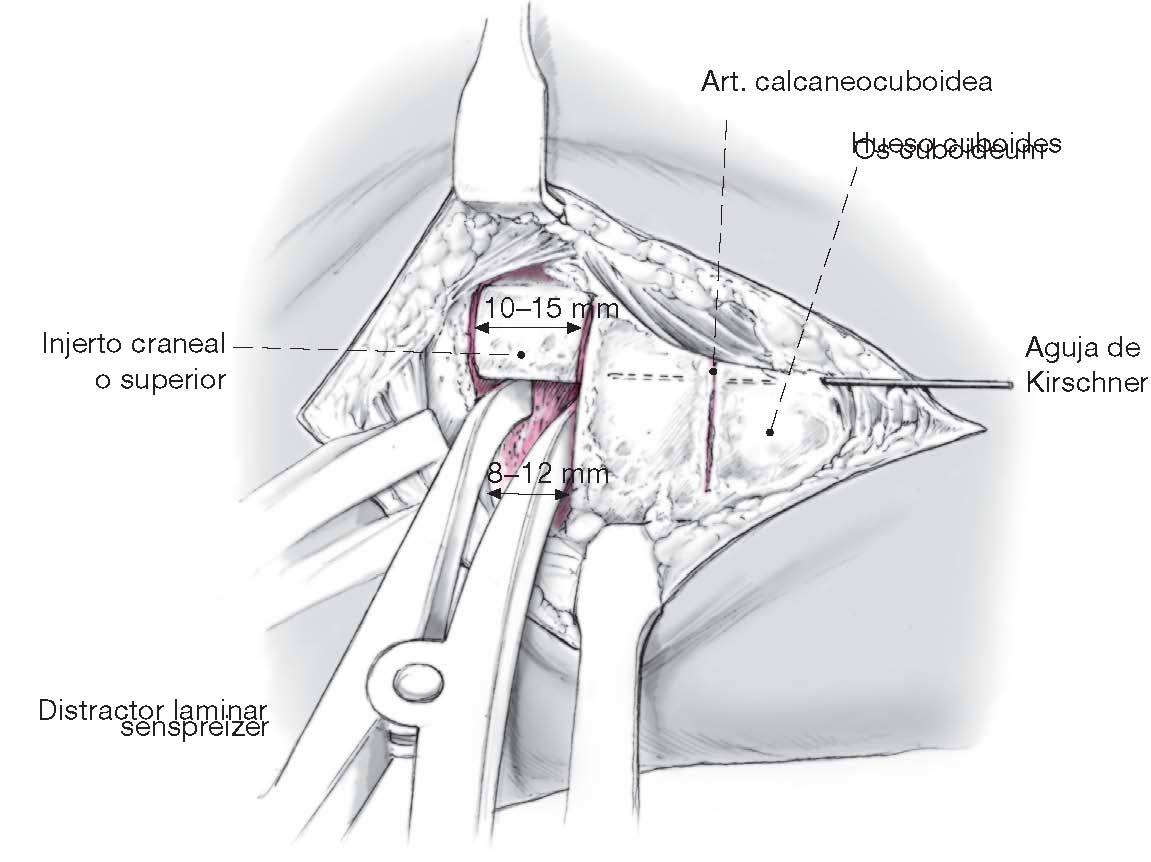
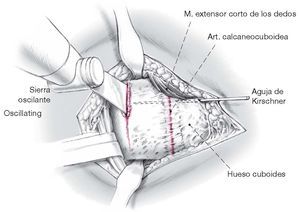
Figura 4 Identificación definitiva de la interlinea articular calcaneocuboidea y marcado de la osteotomíatransversa 1,5 cm. proximal a la articulación con unescoplo de 2,5 cm. de ancho. Antes de la realizaciónde la osteotomía con la sierra oscilante, se insertauna aguja de Kirschner de 2,0 mm desde elcuboides hasta el fragmento distal de latuberosidad calcáneo anterior para evitar sudesviación dorsal después de la osteotomía.La cortical medial del calcáneo, no se secciona,como el resto del calcáneo, con la sierra oscilantemientras esta de enfría, sino que se rompehaciendo palanca con un escoplo de 2,5 cm.de ancho.
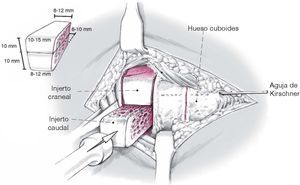
Figura 5 Después de la suficiente movilización de laosteotomía con el cincel de 2,5 cm. de ancho,se coloca un distractor laminar de tamaño medio en la mitad inferior sobre la superficie del orificiode la osteotomía y se separa 10 mm. La distancia almargen craneal del calcáneo es aproximadamentede 10-15 mm cuando el calcáneo es enderezado consecutivamente mediante la técnica de expansión. Una radiografía lateral intraoperatoriacon el distractor en situación confirma el alargamiento suficiente de la columna lateral conla restauración de la “línea Cyma” (ondulaciónlateral por fuera de la articulación de Chopart,ver fig. 9) y alineación axial correcta del astrágaloy el calcáneo. Ambos injertos tricorticales puedenextraerse ahora de la cresta ilíaca ipsilateralmientras se deja el distractor laminar in situ.Alternativamente, si el hueso es de buena calidad,puede mantenerse la distracción mediante un minidistractor o un fijador externo.
Figura 6 El injerto insertado cranealmente tiene unaaltura de un promedio de 10 mm, un diámetrolateral de 10-15 mm, y un diámetro medial de 8-12mm. La altura del injerto que se coloca en unaposición plantar también es de 10 mm, eldiámetro lateral es de 8-12 mm, y el diámetromedial 6-10 mm. Cuando se utiliza la técnica de sándwich recomendada, las superficies decontacto de ambos injertos tricorticales sonrayadas en cada una de las corticaleslongitudinales. Desde el aspecto de la técnicaquirúrgica, el injerto más ancho, el cual se colocaen una posición dorsal, es introducido primerocon el distractor laminar localizado plantarmente. Tras la retirada del distractorlaminar, el injerto más pequeño es introducido apresión en posición plantar. Alternativamente, sila cresta ilíaca anterior es suficientemente ancha,puede insertarse un injerto único tricortical condimensiones importantes. Las superficies deesponjosa de ambos injertos óseos entoncestienen contacto con las superficies de laosteotomía del calcáneo.
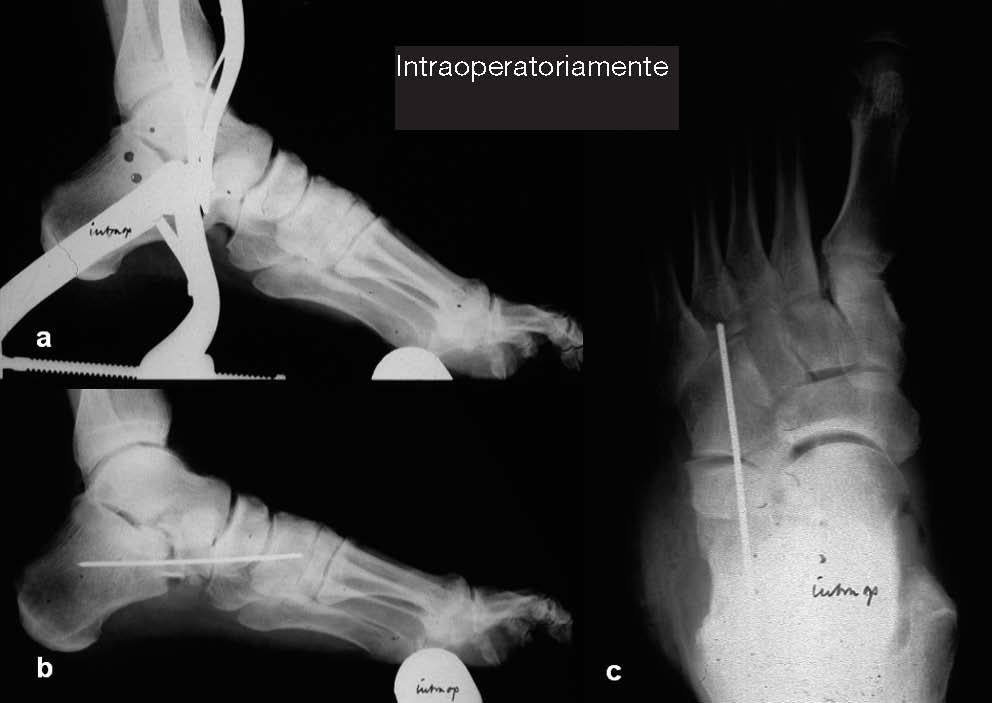
Figuras 7a-c En un último paso se introduce un tornillo corticalde 3,5 mm y 50-70 mm de longitud en la parte dorsalde la tuberosidad anterior del calcáneo junto a laarticulación calcaneocuboidea, a través del injerto óseocolocado dorsalmente (a) hacia medial y plantar (b).Alternativamente, la aguja de Kirschner que se habíainsertado inicialmente puede introducirse de nuevohacia la parte proximal del calcáneo y cortar debajo lapiel. Electivamente, con un hueso de baja calidad,puede utilizarse una placa H cervical. Másrecientemente, está disponible una pequeña placa Xde ángulo fijo (c).
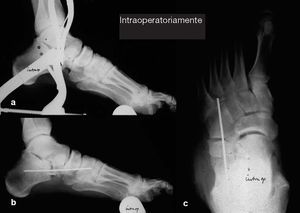
Figuras 8a-c Radiografía lateral intraoperatoria (a) con el distractor deartrodesis colocado para mostrar el enderezamiento del retropiéy la alineación de la “línea Cyma” (véase fig. 9) y radiografíasfinales en dos planos tras la inserción de los injertos autólogos yla tranfijación temporal con aguja de Kirschner de 2,0 mm (b, c).Tras completar los pasos de la operación –como se describe enlas figuras 2 a 8– una exploración clínica asegura que el arcolongitudinal ha sido restaurado con éxito. Si la posición neutradel tobillo no se ha podido lograr debido a una retracción delmúsculo gemelo con la rodilla en extensión, la aponeurosis delgemelo es seccionada mediante la técnica de Strayer16. Se realiza una incisión longitudinal de alrededor de 2 cm. en la cara medialdel tendón de Aquiles, ligeramente por encima de la uniónmusculotendinosa. La aponeurosis del gemelo se divide a lolargo de toda su longitud con el pie sostenido en flexión plantar,prestando atención al nervio sural que pasa lateralmente.El músculo soleo ahora se expone en 1-2 cm. Se abre el manguitoy se realiza hemostasia. Se coloca un drenaje de aspiracióny la herida se cierra por capas. Vendaje compresivo estéril yaplicación por debajo de la rodilla de una férula de yeso enla extremidad inferior.
Tratamiento postoperatorio- Cambio del vendaje y control de la herida en el 2º díadel postoperatorio con retirada del drenaje de la cresta ilíaca y el pie.
- Férula de yeso por debajo de la rodilla hasta el 10º díadel postoperatorio, entonces retirada del material de sutura y aplicación de un yeso circular de la extremidad inferior por debajo de la rodilla. El paciente es limitado a una carga parcial de 20 kg durante un total de 6 semanas.
- Al inicio de la 7ª semana postoperatoria se quita el ye-so y se realizan radiografías del pie en dos planos. Si las agujas de Kirschner han sido colocadas en su sitio, deberían ahora retirarse bajo anestesia local. Cuando se coloca un botín de yeso bien moldeado, puede realizarse una carga a partir de la semana 12, si no hay dolor.
- A partir de la semana 13 retirada de la botina de yesoy radiografías en carga dorsoplantar y lateral. Si hay una buena consolidación ósea, se empieza terapia física y drenaje linfático. Si es necesario, se prescriben durante 3-6 meses una plantilla con el empeine levantado para apoyar el arco del pie y una media de compresión para la extremidad inferior (clase II). Normalmente el regreso al trabajo es posible 15 semanas después de la cirugía. Puede realizarse también en este momento una actividad deportiva ligera como ciclismo o marcha nórdica.
- Se recomienda el seguimiento ambulatorio del pacien-te 1 año después de la operación con exploración física y radiografías en carga estandarizadas como control de calidad. La retirada de los implantes solamente se recomienda en caso de irritación local.
- Hematoma postoperatorio: irrigación quirúrgica, si laecografía muestra un gran hematoma.
- Infección local de la herida: revisión quirúrgica inme-diata con desbridamiento, lavado, colocación de un drenaje y por supuesto antibióticos específicos.
- Necrosis de los márgenes de la herida: sino está causa-do por un hematoma, tratamiento conservador con vendajes antisépticos secos.
- Retraso en la curación del hueso y seudoartrosis: si lacuración ósea se retrasa más allá de la semana 13, se recomienda una serie de sesiones de tratamiento con ultrasonidos entre 10 a 20 sesiones. Si esta medida falla, revisión quirúrgica, revitalización de las superficies de la osteotomía, renovación del injerto óseo autólogo con osteosíntesis estabilizadora utilizando tornillos a compresión de esponjosa de 6,5 mm con longitud de espira de 16 mm, el cual se inserta percutáneamente desde la parte posterior a través del calcáneo hasta el fragmento calcáneo anterior, provocando así una compresión a través de la osteotomía.
- Colapso de las superficies de la osteotomía; es posibleprevenir el colapso de las superficies de la osteotomía por el distractor laminar asegurándose que el último está siempre colocado a lo largo de toda la longitud de la superficie de la osteotomía con su extremo distal hasta la pared medial del calcáneo en el lugar de la osteotomía. El peligro de colapso de las superficies calcáneas osteotomizadas debido a la inserción del injerto óseo cortical puede minimizarse asegurándose que el injerto colocado dorsal-mente está haciendo de contrafuerte con su cortical contra la cortical posterior de las superficies de osteotomía del calcáneo. Sin embargo, la cortical perpendicular del injerto debería estar a ras del lado lateral recortado y haciendo contrafuerte contra la cortical lateral de la pared calcánea lateral distal. Lo mismo se aplica al injerto que ha de estar impactado en posición plantar. Si se utiliza un solo injerto grande, el riesgo que las superficies puedan colapsarse es más reducido.
- Luxación de las cuñas óseas: la inserción de un torni-llo de neutralización cortical de 3,5 mm prevendrá generalmente el desplazamiento del injerto óseo colocado dorsalmente. En la técnica a presión, el injerto óseo insertado en el lado plantar es asegurado contra el cizalla-miento por tres superficies óseas limitantes. El riesgo de luxación es más reducido utilizando un injerto óseo tricortical único. Alternativamente, en el caso de hueso severamente osteoporótico deberá colocarse una placa de osteosíntesis.
- Hemorragia secundaria del hueso: si existe una he-morragia rezumante continua en la región de las superficies de la osteotomía en el calcáneo donde éstas no están completamente cubiertas por los injertos óseos implantados, la aplicación de una esponja de colágeno controlará, en la mayoría de casos, definitivamente la hemorragia y ayudará a prevenir la formación de un gran hematoma.
Muestra de pacientes: 21 pacientes, 17 mujeres y 4 hombres.
Período de operaciones: de junio de 1995 a marzo de 2003.
Edad de los pacientes en el momento de la cirugía: 4772 años, promedio 54 años.
Período de seguimiento: 12-81 meses, promedio 48 meses.
Diagnóstico21 pacientes con pie plano altamente descompensado mostraron signos clínicos de pie plano valgo en estadio II según Johnson & Strom6. Los ultrasonidos y/o la resonancia magnética mostraron una degeneración crónica del tendón tibial posterior (estadio II-III de acuerdo con Jahss5). La revisión del tendón tibial posterior no se realizó en ningún caso y, por tanto, no se dispone de evaluación histológica.
Procedimientos quirúrgicos adicionales (n = 5)
Elongación del gemelo (procedimiento quirúrgico según Strayer16) en cuatro casos.
Artrodesis de la primera articulación tarsometatarsiana (modificada de acuerdo a Lapidus7) en un caso.
ComplicacionesNecrosis de los bordes de la herida con dehiscencia de los márgenes de la herida en uno de los 21 pacientes: curado tras revisión local.
Falta de unión en uno de los 21 pacientes: consolidado tras una segunda revisión con inserción de un tornillo de esponjosa de 6,5 mm.
Irritación temporal del nervio cutáneo dorsal lateral en un caso.
SeguimientoQuince pacientes (once mujeres, cuatro hombres) fueron seguidos un promedio de 4 años postoperatoriamente. A pesar de intentos repetidos, seis pacientes no quisieron ser controlados o se habían trasladado a direcciones desconocidas. Los resultados fueron evaluados con respecto a criterios clínicos y radiológicos. La posición del pie fue valorada clínicamente en los tres planos, por ejemplo, lateral, dorsoplantar y frontal desde la parte dorsal, y comparada al estado preoperatorio por visiones podoscópicas. Al mismo tiempo, fue explorada manualmente la fuerza aproximada para la flexión dorsal y plantar y para la pronación y supinación. Subjetivamente, 14 de los 15 pacientes (93%) presentaron una clara mejoría de las molestias, y, dadas las mismas circunstancias, se someterían de nuevo a un procedimiento similar.
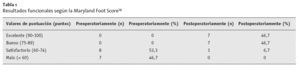
El resultado funcional fue cuantificado utilizando la Maryland Foot Score14. La puntuación media aumentó significativamente de 49,6 puntos preoperatoriamente a 87,8 puntos en el momento del seguimiento (p < 0,01, t-test apareado). Los valores de puntuación pre y postoperatorios se muestran en la tabla 1.
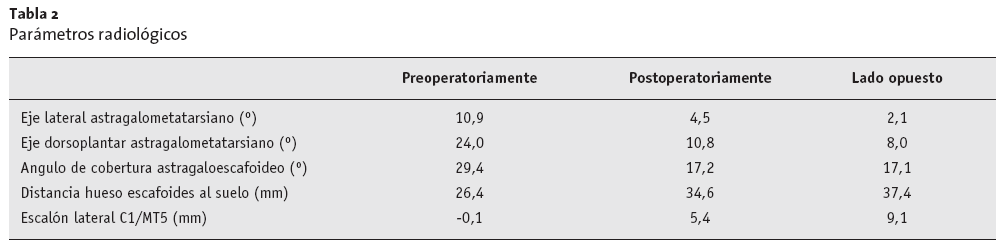
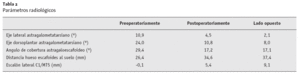
La valoración radiológica incluyó parámetros definidos (fig. 9) para las imágenes en carga de ambos pies en proyección lateral, en proyección dorsoplantar con 30º de inclinación craneocaudal del tubo, en proyección anteroposterior de la articulación tibioastragalina en rotación interna de 20º, e imágenes axiales del retropié13. Los resultados están resumidos en la tabla 2. En total, la desviación del eje astragalometatarsiano estaba claramente corregido tanto en la proyección lateral como dorsoplantar y, en el caso de una deformidad unilateral, hubo solamente una desviación residual de < 3º en ambos planos comparado con los datos de la extremidad contralateral. El ángulo de cobertura astragaloescafoideo y la distancia entre el hueso escafoides y el suelo estaba corregido hasta valores del lado sano opuesto. La posición baja del hueso cuneiforme medial en comparación con la base del quinto metatarsiano fue igualada alrededor de dos tercios (figs. 10 y 11).
Tabla 1 Resultados funcionales según la Maryland Foot Score14
Tabla 2 Parámetros radiológicos
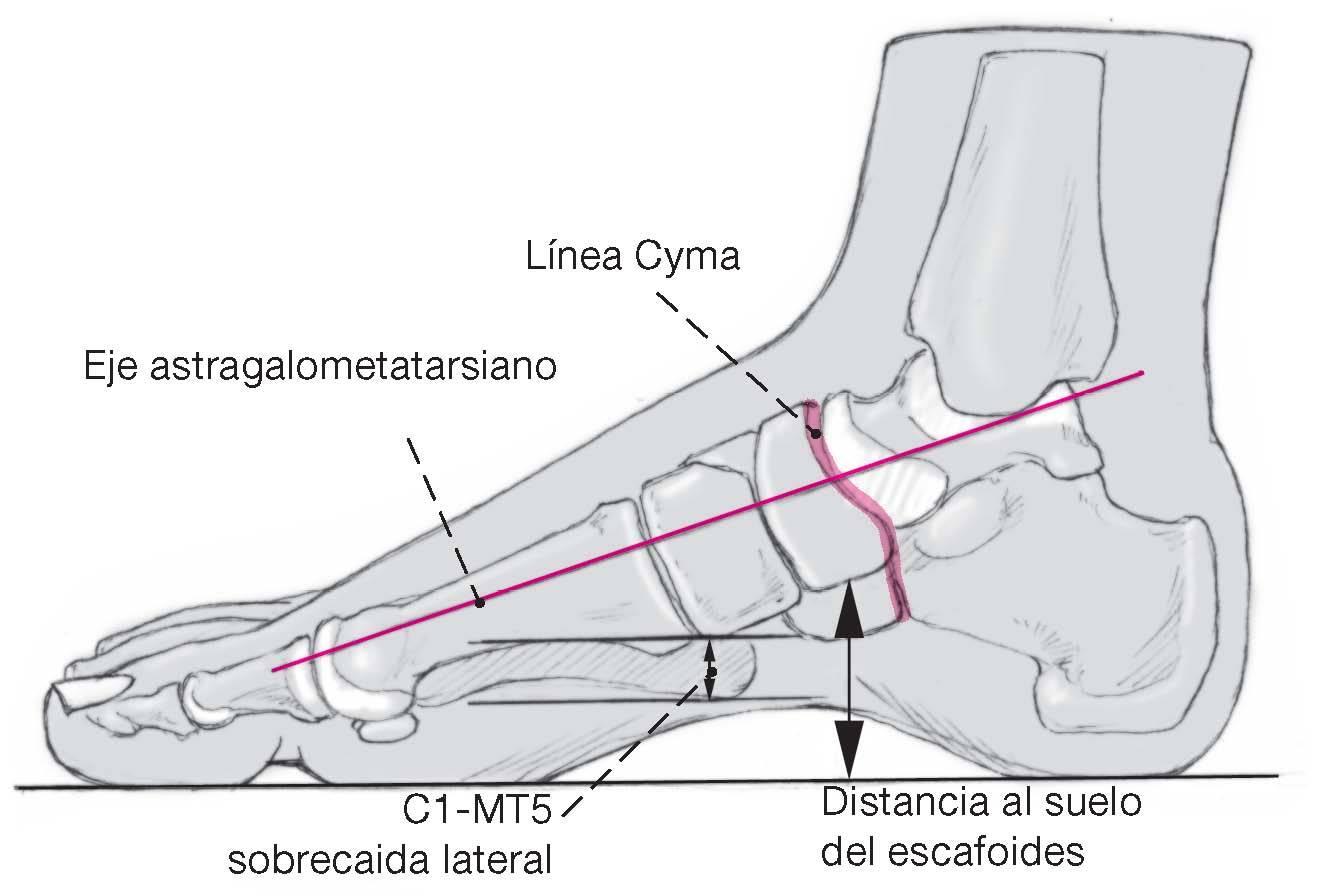
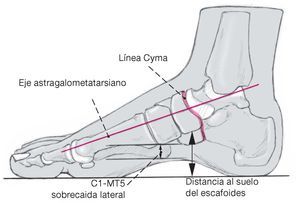
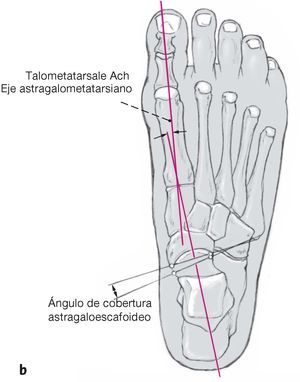
Figura 9a y b Representación de los parámetros radiológicos relevantes tomados desde la cara lateral (a) y dorsoplantar (b). Las radiografías eran obtenidas en carga de ambos pies. La línea Cyma corresponde a la representación como una onda, armónica de la articulación deChopart tomada desde la cara lateral (κυµα (griego) = onda, barquito). La alineación anatómica de la articulación de Chopart es unparámetro importante para una correcta relación de la columna medial y lateral.
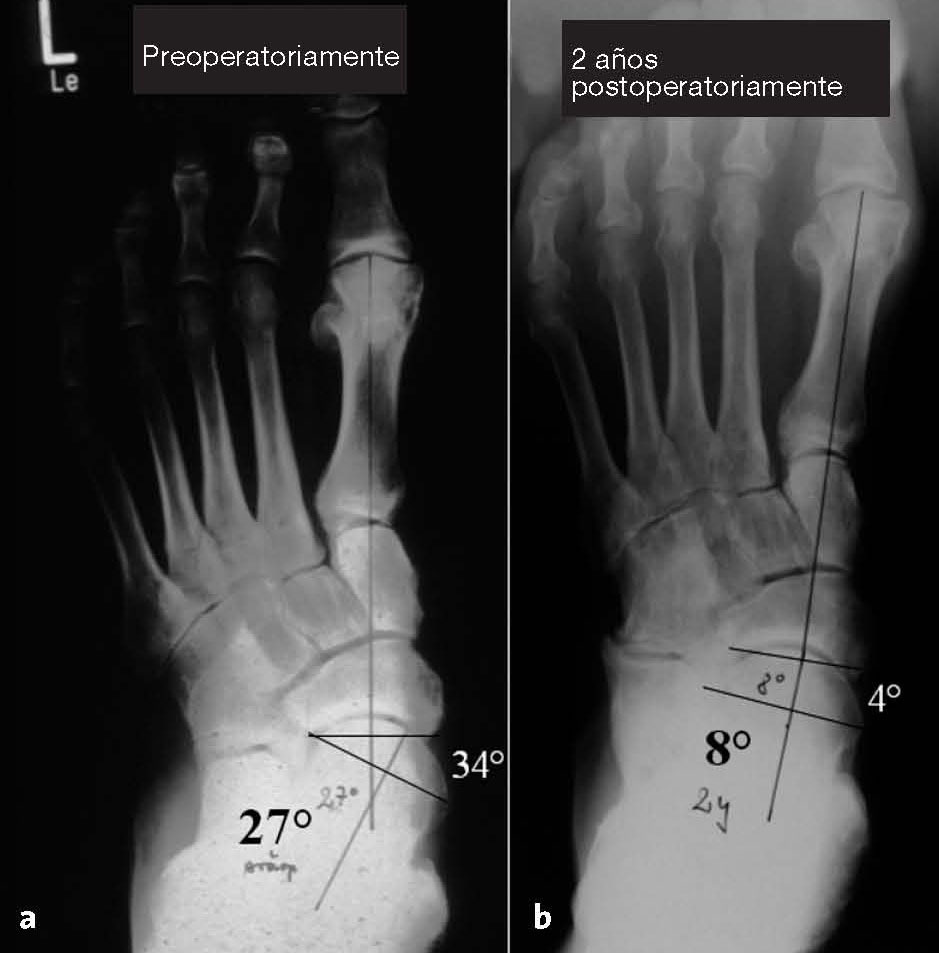
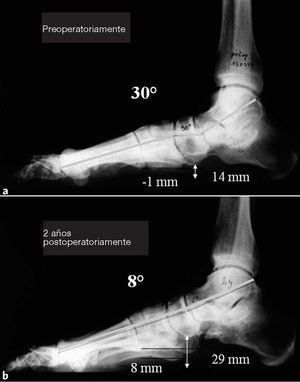
Figuras 10a y b Paciente de 72 años con un pie plano valgo descompensado.Hallazgos preoperatorios (a) y los resultados a los 2 años delseguimiento (b) son valorados en la proyección lateral en carga.Angulo astragalometatarsiano de 30º preoperatoriamentey 8º postoperatoriamente. Hundimiento (“sagging”) adicionalentre los huesos escafoides y cuneiformes preoperatoriamente.Distancia entre hueso escafoides y el suelo 14 mmpreoperatoriamente, postoperatoriamente 29 mm. Escalónlateral C1/MT5 preoperatoriamente 1 mm, postoperatoriamente8 mm.
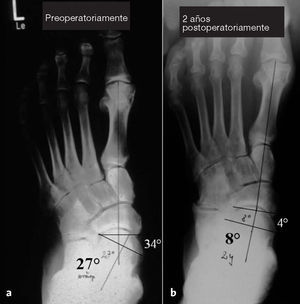
Figuras 11a y b El mismo paciente como en la figura 10. Radiografíasdorsoplantares en carga preoperatoriamente (a) y a los 2 añosde seguimiento (b). Angulo astragalometatarsiano de27º preoperatoriamente y 8º postoperatoriamente. Angulode cobertura astragaloescafoidea de 34º preoperatoriamentey 4º postoperatoriamente.
En resumen, la osteotomía calcánea de alargamiento para el pie plano valgo estadio II corregible, doloroso de acuerdo con Johnson & Strom6 permite una corrección casi completa de la deformidad con una disminución del dolor y una mejoría marcada de la función. No hubo exploración del tendón tibial posterior disfuncional sin aparentes desventajas. La artrodesis de las articulaciones tarsianas importantes funcionalmente solo deber realizarse para artropatía degenerativas sintomáticas en estadios avanzados de la deformidad (estadio III-IV según Johnson & Strom6).
CorrespondenciaProf. Dr. Hans ZwippKlinik und Poliklinik für Unfall- und WiederherstellungschirurgieUniversitätsklinikum Carl Gustav Carus der TU Dresden Fetscherstraße 74 D-01307 Dresden Tel.: (+49/351) 458-3777Correo electrónico: uwc@rcs.urz.tu-dresden.de strammelt@hotmail.com