Objetivo Reposición anatómica y estabilización de las fracturas de la base de la falange distal dorsal del tercer metacarpiano mediante placa gancho.
Indicaciones. Fracturas de la base de la falange distal dorsal desplazadas del tipo Doyle IVb con una luxación del fragmento de más de 2 mm y/o angulación del fragmento, así como fracturas de la base de la falange distal dorsal desplazadas del tipo Doyle IVc.
Contraindicaciones. Infecciones floridas y lesiones de las partes blandas en la zona intervenida.
Técnica quirúrgica. Abordaje dorsal sobre la articulación interfalángica distal. Exposición de la fractura, limpieza del espacio de la fractura, reposición anatómica con fijación del fragmento mediante placa gancho. Control radiológico intraoperatorio de la posición correcta de la placa, así como de la reposición anatómica de la línea articular. Sutura de puntos individuales, vendaje.
Tratamiento postoperatorio. Inmovilización durante cuatro semanas en una férula de Stack. A partir de la tercera semana, realización de movimientos de la articulación interfalángica distal sin la férula. Carga total después de seis a ocho semanas. Por regla general, no son necesarios ejercicios de rehabilitación. La duración de la baja laboral depende de la actividad laboral que realice el paciente. Debido al peligro de perforación e infección, recomendamos extraer la placa después de tres a seis meses.
Resultados. En el periodo comprendido entre febrero de 2002 hasta setiembre de 2009 se trataron 77 fracturas de la base de la falange distal dorsal (avulsión del tendón extensor con arrancamiento óseo) del tipo Doyle IVb y IVc mediante osteosíntesis con una placa gancho (2-Prong-Plate, Stryker Leibinger, Friburgo). En un estudio retrospectivo se realizó un seguimiento clínico y radiológico de 59 de estos pacientes (13 mujeres, 46 hombres) con una edad media de 29,3 (13-72) años al cabo de un promedio de 38,3 (3-69) meses de la intervención. No se observaron alteraciones en la cicatrización de la herida. En el 11,9% de los casos aparecieron alteraciones del crecimiento ungueal. En total, 35 pacientes (59,3%) obtuvieron un resultado excelente, 16 pacientes (27,1%) notable, 5 (8,5%) bueno, 1 paciente (1,7%) suficiente y 2 pacientes (3,4%) un resultado deficiente.
Introducción
La avulsión del tendón extensor con arrancamiento óseo de la falange distal del tercer metacarpiano es más conocida como fractura de la base de la falange distal dorsal, pese a que esta denominación no sea, objetivamente, adecuada10,11. En la literatura inglesa se utilizan también como sinónimos las denominaciones «mallet finger», «drop finger», dedo de criquet o de baloncesto, y en la literatura alemana se la denomina también fractura de Busch22.
La causa de la fractura de la base de la falange distal dorsal es una fuerza axial que actúa sobre el dedo extendido, por regla general durante la realización de deportes de pelota o por el choque directo del dedo contra un obstáculo3,18,22,23. El tamaño del fragmento dependerá de la posición de la falange distal, así como de la magnitud de la fuerza ejercida en el momento del traumatismo3,11,22. Mientras que con el dedo en posición ligera hasta medianamente flexionada el tamaño del fragmento cartilaginoso u óseo arrancado de la superficie articular es pequeño, a mayor extensión de la falange distal la fuerza ejercida sobre el mismo puede provocar un traumatismo de hiperextensión, así como la aparición de fragmentos arrancados de la base de la falange distal dorsal, que pueden afectar al 30% o más de la superficie articular3,11,22. A menudo aparece asociada una subluxación de la falange distal hacia palmar11.
Las fracturas de la base de la falange distal dorsal se clasifican en función del tamaño de los fragmentos y de la dimensión de la luxación según Doyle en cuatro grados8,23 (tabla 1):
Existe una gran variedad de recomendaciones con relación a la terapia a aplicar en este tipo de lesiones1-23. Decidir a favor o en contra de una intervención quirúrgica depende del tamaño del fragmento, del grado de luxación del fragmento y de la presencia de una subluxación/luxación de la falange distal. Mientras que los fragmentos que afectan a menos del 50% de la superficie articular (del tipo Doyle IVb) y con un desplazamiento menor de 2 mm pueden curarse con buenos y muy buenos resultados, se recomienda realizar una intervención quirúrgica en el caso de fragmentos que afectan a más del 50% de la superficie articular y con un desplazamiento mayor a 2 mm, así como en los casos con una (sub)luxación3,18,22,23,31. Según otros autores, la necesidad de realizar una intervención quirúrgica está ya indicada cuando existe una afectación de la superficie articular del 20-30% y más, sin tener en cuenta la dehiscencia del fragmento13,24,27,28. En la literatura se han descrito diferentes procesos de osteosíntesis1,3-7,9-12,14-17,19-22,25-28,30,33.
Principios quirúrgicos y objetivos
Reposición anatómica y estabilización de las fracturas de la base de la falange distal dorsal mediante placa gancho.
Ventajas
— Técnica quirúrgica sencilla, rápida y segura, que no requiere instrumental adicional.
— El fragmento se fija mediante la placa gancho. El agujero no se realiza a través del fragmento, sino en la falange distal estable. No existe peligro de una fragmentación del fragmento causada por el agujero.
Desventajas
— Costes de adquisición de la placa/ tornillos.
— Peligro de trastornos del crecimiento ungueal por la manipulación de la matriz ungueal.
— El implante puede molestar bajo la piel en dedos muy finos y existe amenaza de perforación.
— Peligro de infección del implante en lesiones leves de los dedos.
— Extracción del metal.
Indicaciones
— Fracturas de la base de la falange distal dorsal desplazadas del tipo Doyle IVb con desplazamiento de más de 2 mm del fragmento y/o angulación del fragmento.
— Fracturas de la base de la falange distal dorsal desplazadas del tipo Doyle IVc.
Contraindicaciones
— Infecciones floridas y lesiones de las partes blandas en la zona de la intervención quirúrgica.
Información para el paciente
— Duración de la intervención: veinte minutos aproximadamente.
— Alteraciones en la cicatrización de la herida, infección de la herida.
— Movilidad limitada en comparación con el rango de movimiento preoperatorio.
— Osteomielitis.
— Pseudoartrosis.
— Alteraciones del crecimiento ungueal.
— Peligro de aparición de un síndrome de dolor regional complejo (SDRC tipo I).
— En ocasiones se puede palpar con facilidad la placa bajo la piel y existe peligro de perforación.
— Ofrecer procedimientos alternativos al paciente con explicación detallada sobre las ventajas e inconvenientes de cada uno de ellos.
— Riesgos quirúrgicos generales.
— Extracción del metal.
Preparación de la intervención
Radiografías del primer dedo en proyección dorso palmar, así como en proyección lateral estricta.
Instrumental
— Instrumental especial para la cirugía de la mano.
— Placa gancho y tornillo de la marca Stryker Leibinger (Stryker GmbH & Co. KG, Duisburgo, Alemania).
— Amplificador de rayos X de alta resolución.
Anestesia y posición del paciente
— Anestesia del plexo braquial, anestesia regional intravenosa, anestesia de Oberst o anestesia general.
— Posición de decúbito supino, brazo estirado sobre la mesa y tapado con libertad de movimiento.
— Bloqueo del flujo sanguíneo del brazo mediante un torniquete tras una isquemia controlada mediante la aplicación de una venda elástica.
Técnicas quirúrgicas
(Figs. 1-8)
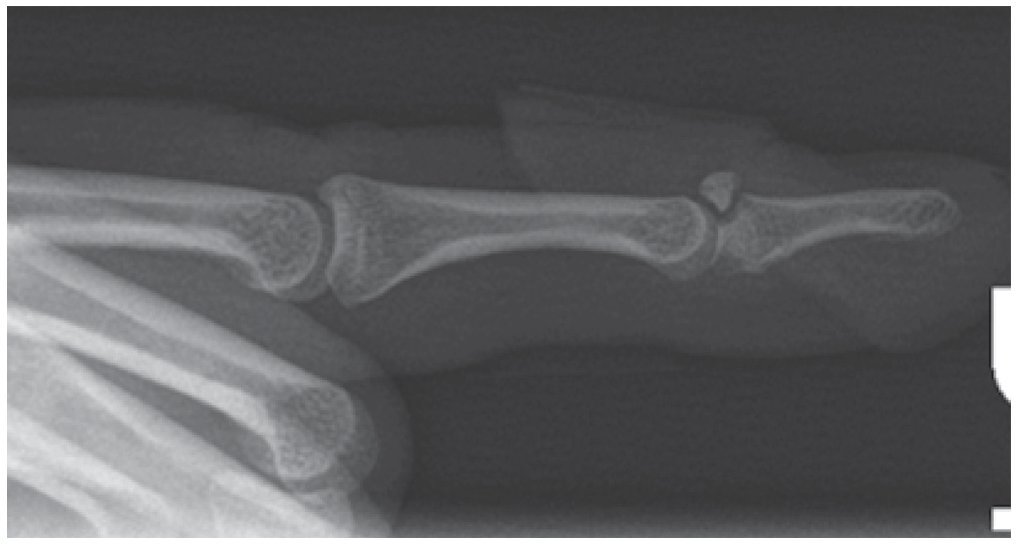
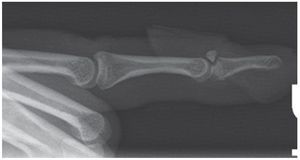
Fig. 1 Radiografía preoperatoria de una fractura de la base de la falange distal dorsal del tipo Doyle IVc.
Fig. 2 Placa gancho de la marca Stryker Leibinger.
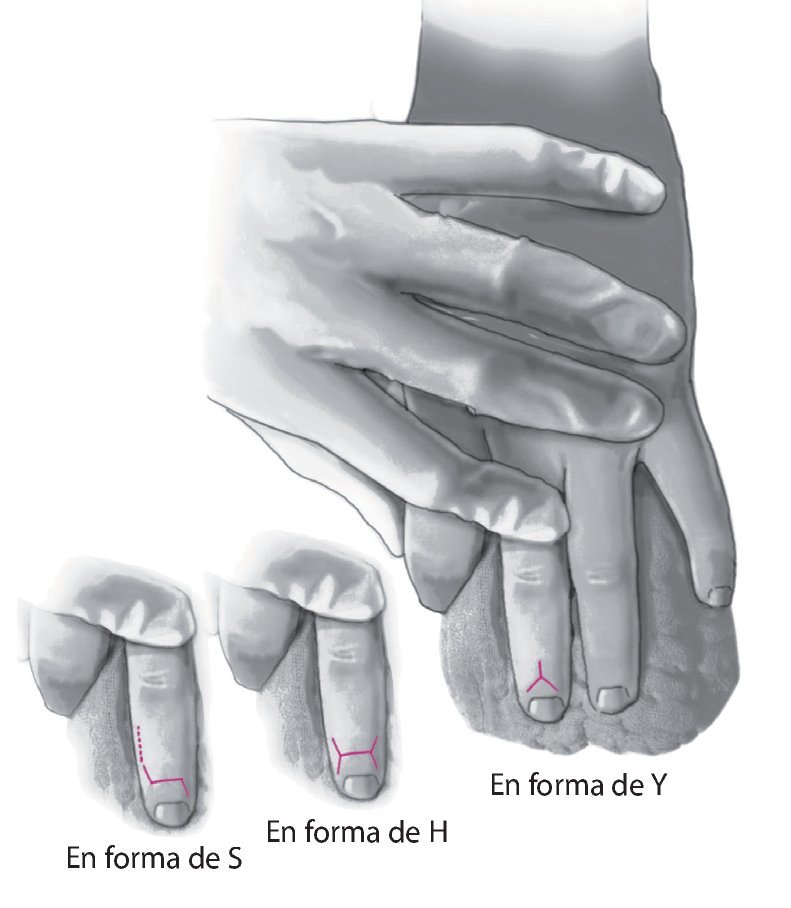
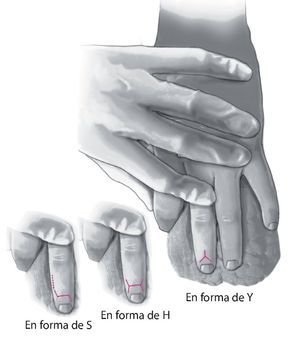
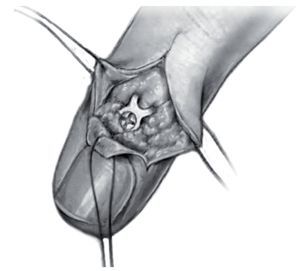
Fig. 3 Abordaje dorsal sobre la articulación interfalángica distal (en forma de Y, S o H).
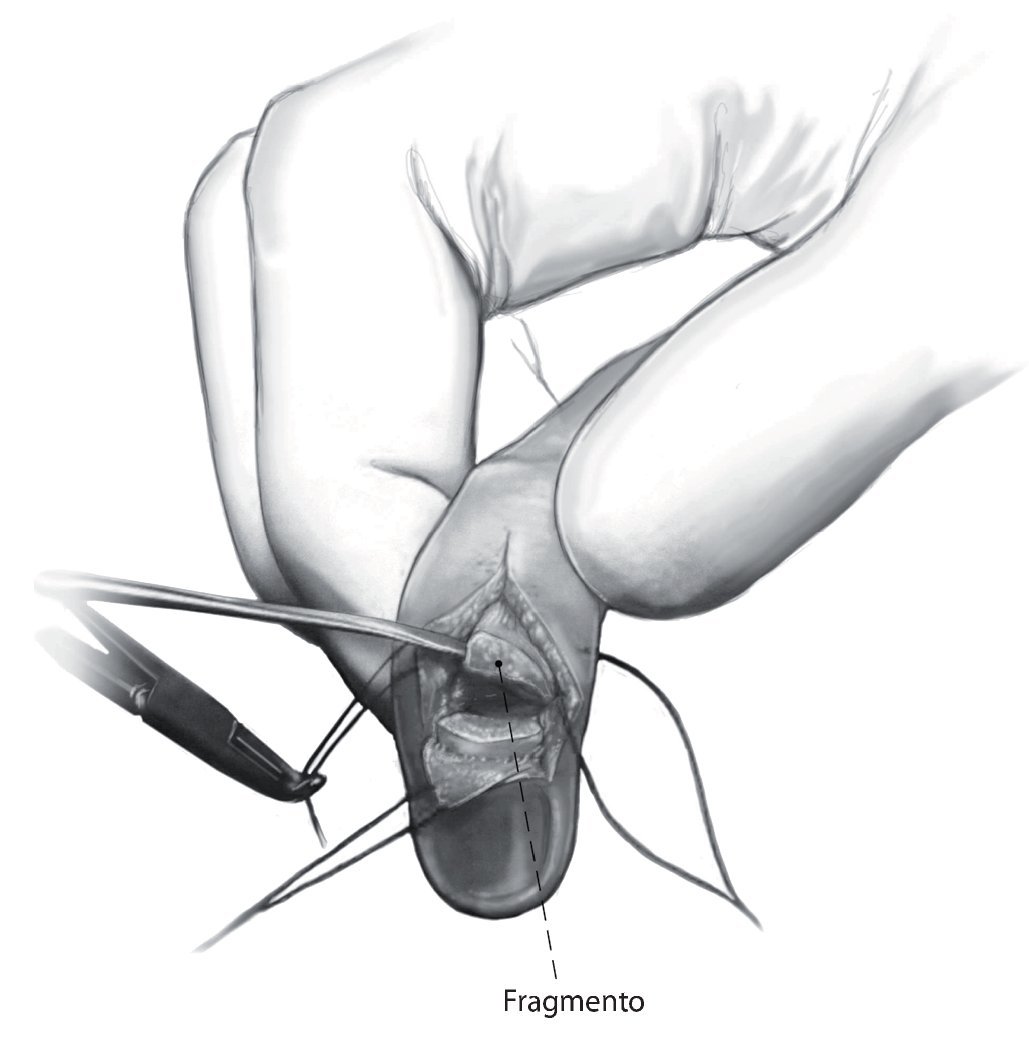
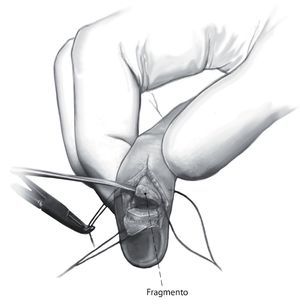
Fig. 4 Preparación del colgajo cutáneo y exposición del tendón extensor así como del fragmento fijado en el tendón extensor y que generalmente está desplazado y rotado. Limpiar el espacio de la fractura, lavar la articulación. En este paso se deberá tener cuidado en proteger la matriz ungueal. Cualquier tipo de manipulación puede provocar cambios ungueales y/o alteraciones del crecimiento ungueal.
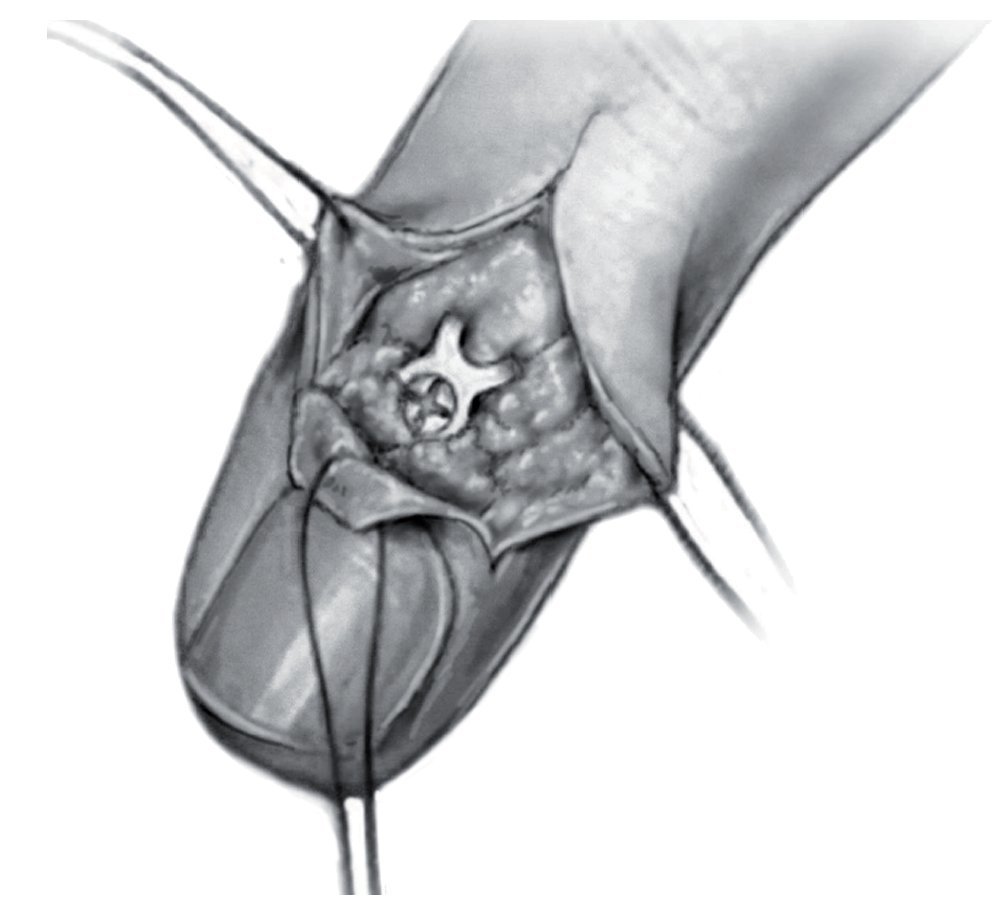
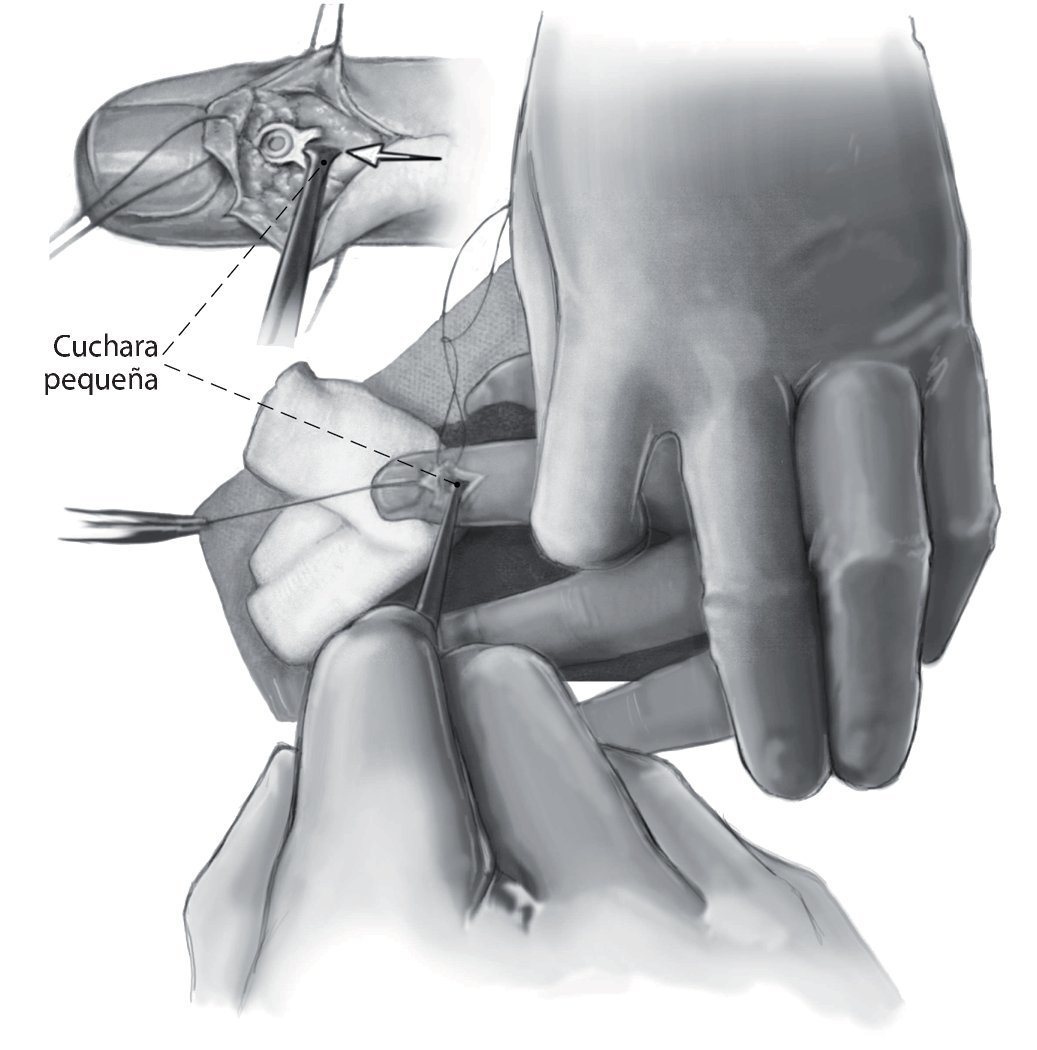
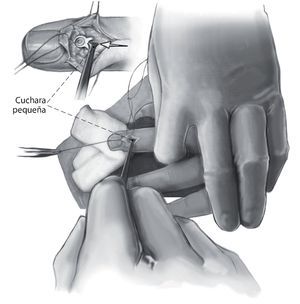
Fig. 5 Ligera hiperextensión de la articulación interfalángica distal por la colocación de una compresa doblada. Reposición anatómica del fragmento y colocación de la placa gancho. Los dos ganchos de la placa tienen que abrazar la zona proximal del fragmento. Presión constante sobre la placa desde proximal dorsal (por ejemplo, con una pequeña cuchara) para evitar una luxación del fragmento. Taladro excéntrico. Se prestará atención en mantener una distancia suficiente con respecto a la superficie articular de la falange distal. Medición de la longitud del tornillo e introducción del mismo.
Fig. 6 El tornillo está correctamente posicionado en el hueso. Los ganchos de la placa abrazan el fragmento en la zona proximal.
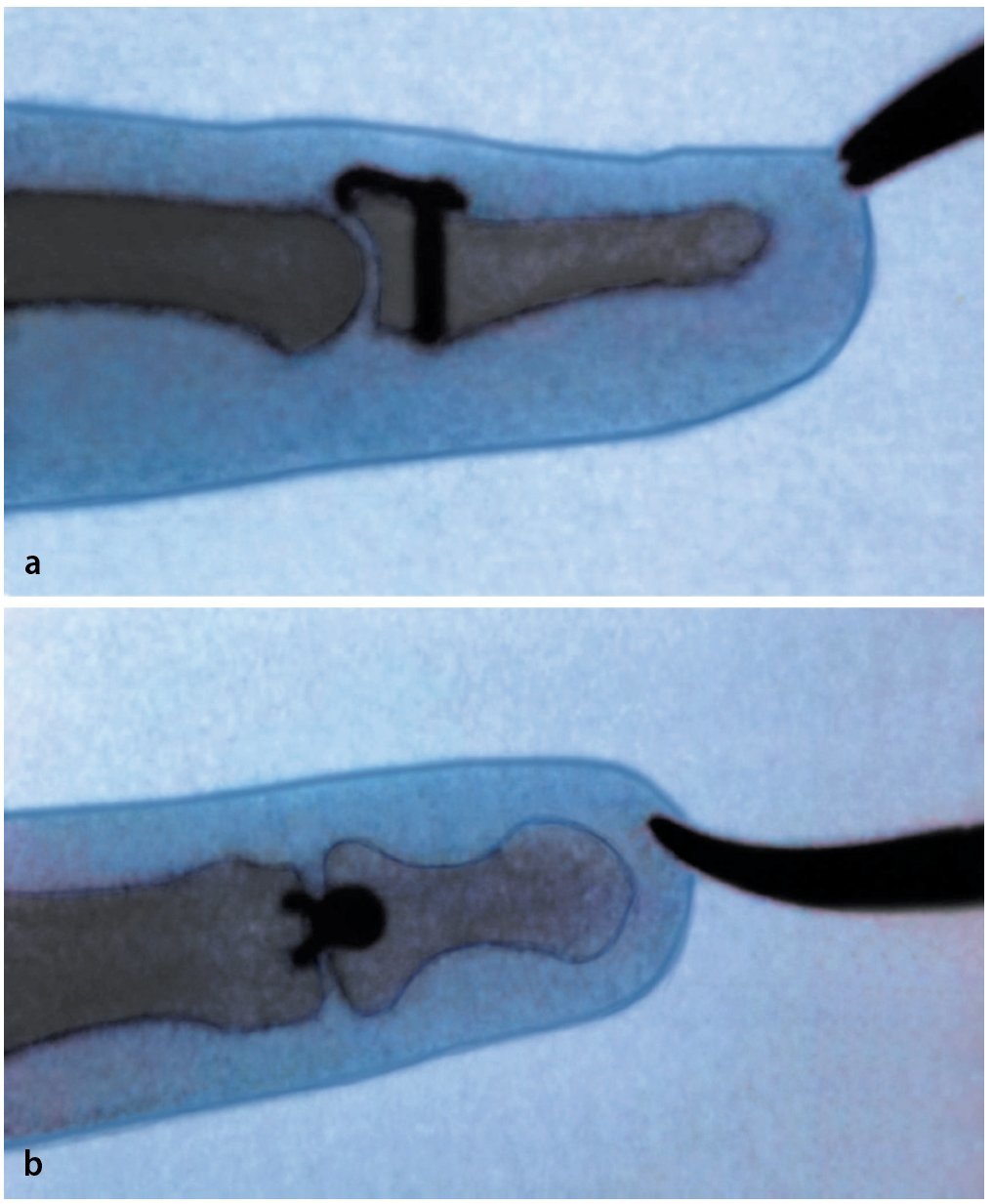
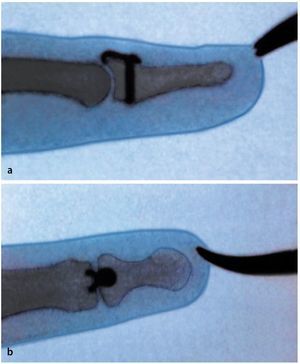
Fig. 7 Control radiológico del resultado de la reposición, de la posición de la placa y de la longitud del tornillo en proyección lateral (a) y dorso palmar (b).
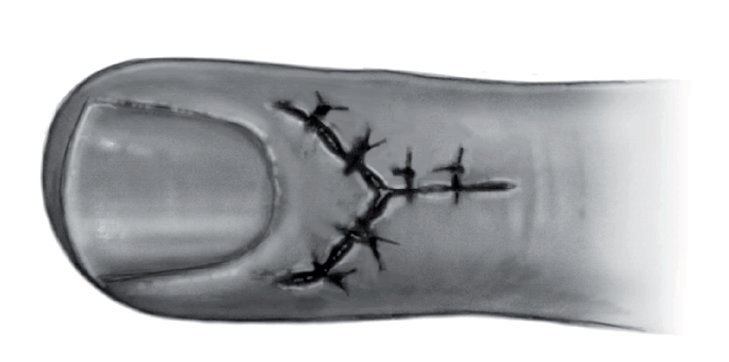
Fig. 8 Sutura cutánea mediante sutura de puntos individuales. Aplicación de un vendaje.
Tratamiento postoperatorio
— Vendaje hasta el primer día postoperatorio. A continuación colocación de una tirita y de una férula de Stack que asiente correctamente.
— Control radiológico del primer dedo en proyección dorso palmar y lateral el primer día postoperatorio. Se realizarán controles radiológicos posteriores únicamente en caso de molestias.
— Extracción del material de sutura el 10º-14º día.
— Mantener la férula de Stack durante cuatro semanas. A partir de la tercera semana se permite la realización por cuenta propia de ejercicios de la articulación interfalángica distal sin la férula.
— A partir de la quinta semana incremento progresivo de la carga. Por regla general, no son necesarios ejercicios fisioterapéuticos. La carga total es posible tras seis a ocho semanas.
— Duración de la capacidad laboral en función de la actividad profesional.
— Se recomienda la extracción del implante después de tres a seis meses debido a la posición expuesta debajo de la piel y al riesgo de perforación y de infección asociado en los traumatismos leves.
Errores, riesgos y complicaciones
— La complicación prioritaria del procedimiento expuesto es la aparición de un trastorno del crecimiento ungueal debido a una manipulación intraoperatoria de la matriz ungueal.
— La limpieza del espacio de la fractura y la correcta reposición posterior del fragmento hacen posible una reposición exacta del mismo.
— Durante la realización del agujero se deberá efectuar una presión constante hacia distal sobre el fragmento a fin de evitar que la tracción del tendón extensor lo desplace ligeramente.
— En el caso de realizar una perforación desviada en la uña, el cirujano no tiene, por regla general, ninguna posibilidad de volver a posicionar el tornillo a través de una nueva perforación.
— En caso de infección en la zona intervenida, se deberá considerar extraer precozmente el material de osteosíntesis.
— En caso de un empiema de la articulación interfalángica distal, se deberá extraer el material de osteosíntesis, así como tratar la zona de la herida según las normas de la cirugía séptica.
Resultados
En el periodo comprendido entre febrero de 2002 hasta setiembre de 2009 se trataron 77 fracturas de la base de la falange distal dorsal (avulsión del tendón extensor con arrancamiento óseo) del tipo Doyle IVb y IVc mediante osteosíntesis con una placa gancho (2-Prong-Plate) de la marca Stryker Leibinger. En un estudio retrospectivo se realizó un seguimiento clínico y radiológico de 59 de estos pacientes (13 mujeres y 46 hombres) con una edad media de 29,3 (13-72) años al cabo de un promedio de 38,3 (3-69) meses de la intervención. En cuanto a los otros 8 pacientes, unos se habían trasladado sin dejar su nueva dirección y otros no quisieron participar en el seguimiento postoperatorio o ya habían fallecido. De los pacientes que participaron en el seguimiento, 22 (37%) estaban todavía en activo profesionalmente, 2 (2%) estaban jubilados, 19 (32%) estaban en edad escolar y 16 (27%) eran universitarios. El meñique (25 pacientes/42%) seguido del anular (17 pacientes/53%) fueron los dedos lesionados con mayor frecuencia. La mano izquierda (33 pacientes/56%) fue, junto con el lado no dominante (31 pacientes/53%), la que sufrió lesiones con mayor frecuencia. En 40 (68%) de los casos se trató de una fractura del tipo IVb según la clasificación de Doyle y en 19 (32%) de una fractura del tipo IVc. La fractura se produjo en 37 (63%) de los casos como consecuencia de un impacto directo de una pelota, en 10 (17%) casos como consecuencia de una caída sobre la mano o de un choque directo del dedo contra un adversario durante la realización de una actividad deportiva. De las diferentes actividades deportivas, el balonmano (29%) fue la causa más frecuente de fractura. Cinco pacientes (8%) sufrieron la fractura por accidente laboral, siete (12%) por una caída o un choque directo en un accidente doméstico.
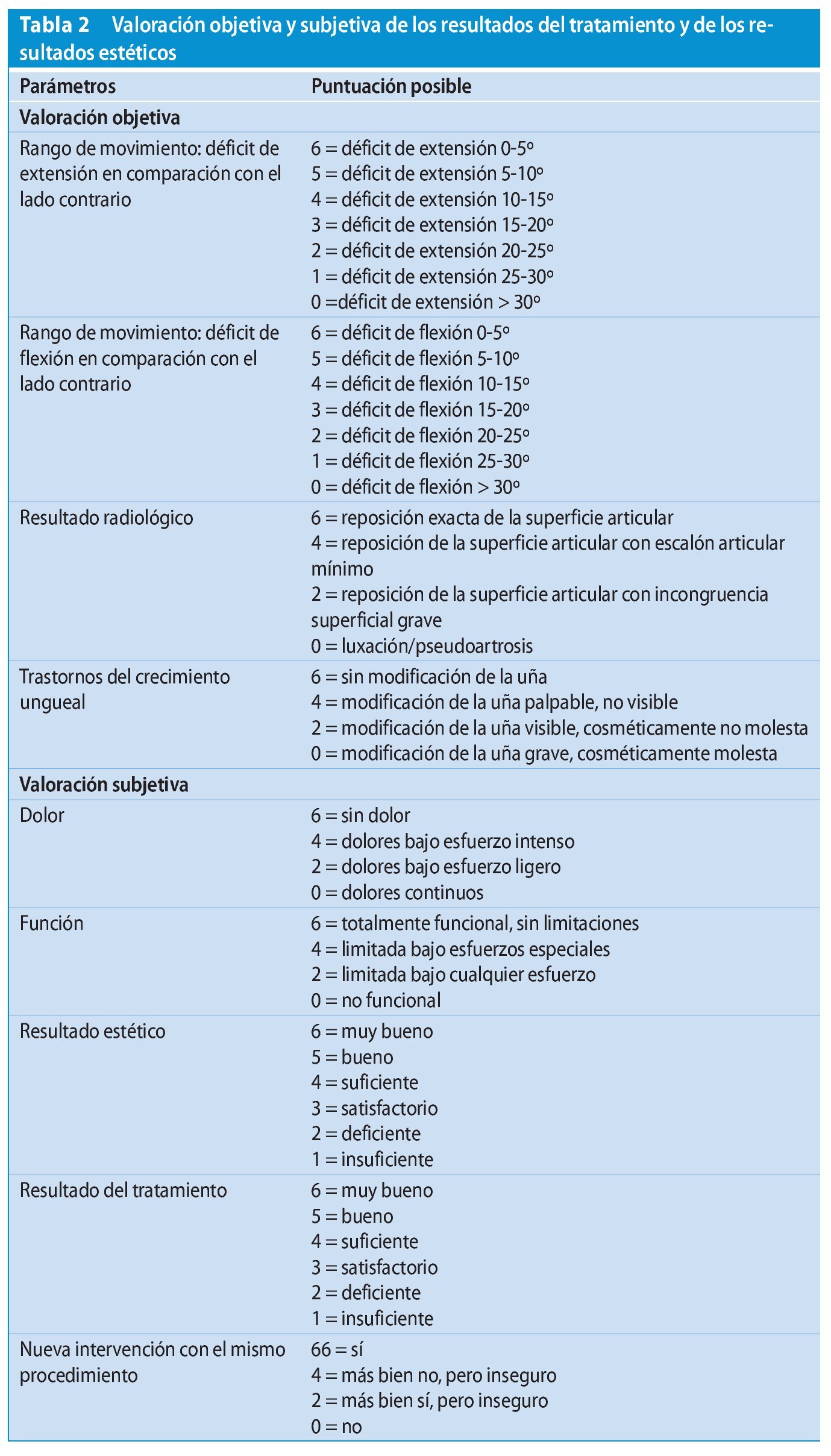
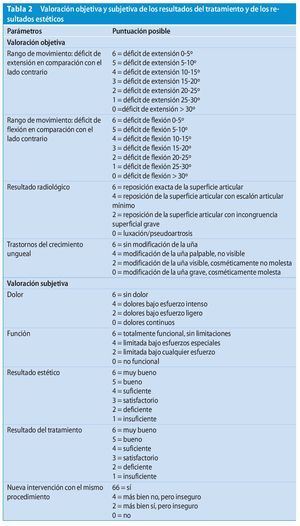
Para la evaluación del resultado del tratamiento elaboramos un esquema de valoración propio, pues consideramos que los esquemas de valoración existentes (por ejemplo, Patel, Steel) no garantizaban una evaluación suficiente de los diferentes parámetros. Este esquema de valoración propio tiene en cuenta, por un lado, los parámetros objetivos del bloqueo en flexión y extensión en la articulación interfalángica distal, de los cambios ungueales y de los resultados radiológicos y, por otro lado, los parámetros subjetivos de dolor, función, valoración de los resultados estéticos y del tratamiento por parte del paciente, así como la cuestión sobre la realización de una nueva intervención (tabla 2). Todos los parámetros se valoraron mediante puntos. El resultado del tratamiento fue valorado con excelente con una puntuación total de 54-50 puntos, con notable con 49-44 puntos, con bueno con 43-39 puntos, con suficiente con 38-34 puntos, con deficiente con 33-29 y con insuficiente con < 28 puntos. Dado que después de la intervención la mayoría de los pacientes pudieron reincorporarse directamente a muchas de las actividades laborales, así como a la escuela y a la universidad, la duración de la incapacidad laboral no fue significativa en la valoración sobre el resultado del tratamiento.
No se tuvieron en consideración hemorragias, alteraciones de la cicatrización de la herida o infecciones postoperatorias. En un análisis macroscópico se detectó en siete (12%) pacientes una alteración del crecimiento ungueal, que, desde el punto de vista subjetivo, supuso en tres casos una gran molestia y en cuatro casos una pequeña molestia o nula. A dos pacientes se les extrajo al cabo de ocho a trece semanas prematuramente el material de osteosíntesis porque se podía palpar debajo de la piel y amenazaba con perforarla después de haberse iniciado la consolidación ósea. Un paciente fue sometido a una reosteosíntesis del dedo lesionado el quinto día postoperatorio después de sufrir un nuevo traumatismo por choque con luxación del fragmento.
El rango de movilidad en la articulación interfalángica distal fue de 77º (0-90º; DS 10,27) de media para un déficit de extensión de 7º (0-32º; DS 6,79) de media y un déficit de flexión de 7º (0-40º; DS 7,05) de media en comparación con el lado contrario. 46 pacientes (78%) en total presentaron un déficit de extensión < 10º, 8 pacientes (14%) un déficit de 11-15º, 3 pacientes un déficit de 16-20º y 2 pacientes un déficit de > 20º. En 51 pacientes (86%) el déficit de flexión fue < 10º, y en 7 pacientes (12%), de 11-15º. Sólo un paciente presentó un déficit de flexión > 15º.
En 45 de las 59 osteosíntesis realizadas la radiografía realizada del dedo lesionado en proyección dorso palmar, así como en proyección lateral en el momento del control postoperatorio, dio como resultado una posición estable de la placa implantada. No se observó ningún caso de pseudoartrosis o síntomas de una artrosis postraumática en la radiografía en proyección lateral en los casos en que la línea articular había sido repuesta correctamente. En 14 (24%) de los pacientes sometidos al seguimiento postoperatorio la placa ya había sido extraída. En todos los casos la línea articular había sido repuesta sin incongruencia articular. En ningún paciente se detectaron pseudoartrosis, erosiones, zonas de lisis o síntomas de una artrosis postraumática de la articulación interfalángica distal y de la cabeza de la falange media contigua.
51 pacientes (86%) no mostraron molestia alguna, 5 pacientes (9%) refirieron dolor en la articulación interfalángica distal del dedo lesionado al realizar un esfuerzo intenso y 3 pacientes (5%) al realizar un esfuerzo leve. Ninguno de los pacientes indicó sufrir dolores continuos en el dedo operado.
En total, 54 pacientes (92%) manifestaron tener una función completa en el dedo lesionado y no experimentar limitación alguna en la vida cotidiana, durante la realización de su actividad laboral o durante la práctica del deporte. Cinco pacientes (9%) manifestaron tener una función limitada en el dedo durante la realización de determinadas actividades.
45 pacientes (76%) valoraron el resultado estético como excelente, 8 pacientes (14%) como notable, 2 pacientes como bueno, 2 pacientes como suficiente y 2 pacientes como insuficiente.
Desde el punto de vista subjetivo, 40 pacientes (68%) valoraron el resultado final con excelente, 10 pacientes (17%) con notable, 5 pacientes (9%) con bien, 2 pacientes con suficiente y 2 pacientes con insuficiente.
52 pacientes (88%) respondieron afirmativamente a la cuestión sobre si se someterían a una nueva intervención quirúrgica con este mismo procedimiento y 4 pacientes (7%) respondieron negativamente. Tres pacientes se mostraron indecisos ante la pregunta, 2 se inclinaron por el sí y 1 por el no.
Valoración del resultado total
En resumen, según nuestro esquema de valoración propio, 35 pacientes (59%) obtuvieron un resultado excelente, 16 pacientes (27%) notable, 5 pacientes (9%) bueno y 1 paciente suficiente. En 2 pacientes el resultado fue deficiente.
Conflicto de intereses. El autor manifiesta que no existe ningún conflicto de intereses.
Correspondencia
Dr. G. Szalay
Klinik und Poliklinik für Unfallchirurgie, Universitätsklinikum Gieben und Marburg GmbH,
Standort Gieben Rudolf-Buchheim-Str. 7, 35385 Gieben (Alemania)
gabor.szalay@chiru.med.uni-giessen.de