Objetivo. Reconstrucción de la función y del rango de movimiento activo, así como estabilización de la articulación después de una resección articular.
Indicaciones. Reconstrucción de una cápsula articular después de una reconstrucción de defectos con un reemplazo de húmero, fémur o tibia proximal.
Contraindicaciones. Infección aguda o crónica. Estado de la zona intervenida después de la curación de la infección.
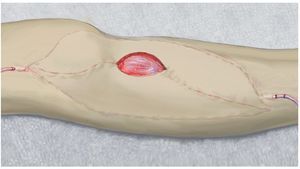
Técnica quirúrgica. La malla de reconstrucción (Implantcast, Buxtehude, Alemania) se fija a los restos de la cápsula articular (en el caso de reemplazo de húmero o fémur proximal o directamente a la prótesis en el caso de reemplazo de tibia proximal) con hilos Ethibond® no reabsorbibles (Johnson-Johnson Medical, Norderstedt, Alemania). En el caso de una resección completa de la cápsula articular, se utilizarán anclajes óseos. Se pasa el cuerpo protésico fijado previamente a la diáfisis dentro de la malla, y se coloca la cabeza (dual) o humeral. En caso de reemplazo de húmero y de fémur proximal, es aconsejable realizar una ranura proximal en la malla para poder reponer la prótesis bajo visibilidad. Después de la reposición se completará la fijación de la malla en ventral y se suturará la ranura efectuada previamente en la misma. La fijación de la malla a la prótesis se realiza mediante hilos Ethibond® colocados alrededor de la malla. Durante el reemplazo de húmero y tibia proximal existe la posibilidad de fijar el material de sutura mediante corchetes a la prótesis. Refijación de tendones y músculos.
Tratamiento posterior. El tratamiento posterior se aplicará principalmente en función de la localización de la megaprótesis utilizada.
Resultados. Los fibroblastos penetran en los puntos de la malla y de este modo se produce la fijación del tejido blando. Con el empleo de la malla en combinación con una cabeza dual no se ha observado ningún tipo de luxación hasta la fecha. En el caso de implantes de acetábulo fijos se puede reducir el riesgo de luxación mediante el uso de sistemas de cótilos tripolares. En pacientes sometidos a un reemplazo de tibia proximal se puede reconstruir en la mayoría de los casos la extensión activa de la rodilla; sin embargo, siempre es posible un cierto déficit en extensión activa, según la extensión de la resección tumoral.
Redacción
M. Rudert, Würzburg
Ilustraciones
J. Kühn, Heidelberg
Introducción
El reemplazo total mediante megaprótesis constituye en la actualidad el método de reconstrucción más frecuente en el campo de la ortopedia tumoral4 y se utiliza cada vez más como última opción en la cirugía de revisión total de la cadera5. El tejido muscular y tendinoso preservado debería fijarse a la prótesis. Mientras que algunos sistemas protésicos fijan este tejido únicamente con material de sutura con la ayuda de corchetes de forma puntual directamente sobre la prótesis, mediante el empleo de malla de reconstrucción (fig. 1) se puede obtener un contacto más extenso y estable entre el tejido blando y la prótesis y conseguir, además, una reconstrucción capsular completa.
Fig. 1. Malla de reconstrucción de teleftalato de polietileno de 30 cm de longitud y un diámetro de 35 mm (marca Implantcast, Buxtehude, Alemania).
Principio y objetivo de la intervención
Empleo de la malla de reconstrucción para la reconstrucción capsular y la fijación de musculatura y ligamentos en el cuerpo protésico. Permite aumentar la estabilidad de la articulación reconstruida (articulación del hombro en el reemplazo de húmero proximal, articulación de cadera en el reemplazo de fémur proximal). Además, los músculos refijados (por ejemplo, el músculo deltoides o el músculo glúteo) contribuyen a la estabilidad de la articulación. Asimismo, suele favorecer una mejora funcional como, por ejemplo, reducción de la cojera de Trendelenburg, reconstrucción de la función del músculo bíceps humeral mediante fijación del vientre del músculo a la malla de reconstrucción o restablecimiento de la extensión activa de la articulación de la rodilla mediante refijación del ligamento rotuliano.
Ventajas
— Reconstrucción de la cápsula articular y, por consiguiente, reconstrucción de una articulación estable mediante el reemplazo de fémur y de húmero proximal.
— Protección ante luxaciones.
— Obtención de una extensión activa de la rodilla con el reemplazo de la tibia proximal.
— Reducción de la cojera de Trendelenburg con el reemplazo de fémur proximal.
— Buena compatibilidad biológica del material2.
Desventajas
— Gran superficie de contacto del material con el tejido y, por consiguiente, zona de acumulación de bacterias.
— Es necesaria la extracción de toda la malla en caso de infección periprotésica.
Indicaciones
— Reemplazo de húmero proximal: refijación del manguito rotador, del músculo deltoides, del músculo pectoral y, en su caso, del bíceps humeral. Reconstrucción de la cápsula articular tras la resección intra y extraarticular.
— Reemplazo de fémur proximal: refijación del músculo glúteo, del músculo iliopsoas, del cuádriceps. Reconstrucción de la cápsula articular.
— Reemplazo de la tibia proximal: refijación principalmente del colgajo de transposición medial y/o lateral del músculo gastrocnemio y del ligamento rotuliano.
— Reemplazo de fémur distal: tras una resección extraarticular, en ocasiones resulta recomendable para el aumento del aparato extensor de la rodilla.
— Reemplazo de húmero y de fémur total: reconstrucción de la cápsula articular de la cadera o del hombro; en su caso, refijación de la musculatura extensiva desprendida para minimizar el hueco existente, refijación del músculo bíceps humeral con el reemplazo total de húmero.
Contraindicaciones
— Infección aguda o crónica.
— En el caso de una prótesis de crecimiento, no se deberá cubrir toda la prótesis con la malla de reconstrucción, puesto que esta obstaculizaría la extensión de la prótesis.
Información para el paciente
— Riesgos quirúrgicos generales.
— Complicaciones específicas del reemplazo con megaprótesis total.
— Falta de movilización activa o pasiva de la rodilla durante 4-6 semanas en caso de reemplazo de tibia proximal (la duración depende, entre otros factores, de la estabilidad intraoperatoria conseguida en la refijación del tendón rotuliano). Puede suceder que el paciente no consiga una extensión activa completa de la rodilla. Déficit en flexión de la rodilla.
— Vendaje de Gilchrist durante 4-6 semanas tras el reemplazo de húmero proximal. Por regla general, es posible y aconsejable movilizar el codo para evitar contracturas (en su caso, no es recomendable tras la refijación del músculo bíceps humeral; se decidirá en función del diagnóstico). En caso de pérdida del nervio axilar, no es posible realizar ninguna función activa relevante de la articulación del hombro a pesar de la malla de reconstrucción.
— En el caso de pacientes con reemplazo de fémur proximal, no se forzará la aducción con el fin de permitir la curación del músculo glúteo (se trata de una decisión individual, en función del diagnóstico intraoperatorio).
— En todo caso, es posible que aparezca una cojera de Trendelenburg discreta a pesar de la malla de reconstrucción. Por experiencia, en el caso de pacientes mayores, la cojera suele ser más marcada que en pacientes jóvenes (la magnitud de la resección muscular es un factor adicional).
— Extracción obligatoria de la malla en caso de infección periprotésica postoperatoria.
Preparación de la intervención
— Preparaciones generales relativas a la implantación de una megaprótesis.
— Planificación preoperatoria de la resección tumoral. ¿Se pueden conservar estructuras capsulares originarias? En el caso de que sea necesaria una resección extraarticular, hay que tener preparados anclajes óseos.
— Exclusión serológica de infección periprotésica de grado bajo («low grade»), especialmente en el caso de utilización de una megaprótesis en una cirugía endoprotésica de revisión (proteína C reactiva, hemograma, punción).
— En caso de realización de reemplazo de tibia proximal, se deberá prever una ortesis para evitar la flexión (como alternativa, una férula de escayola con pie en caso de debilidad en la elevación del pie).
Instrumental e implantes
— Bandejas para la megaprótesis prevista.
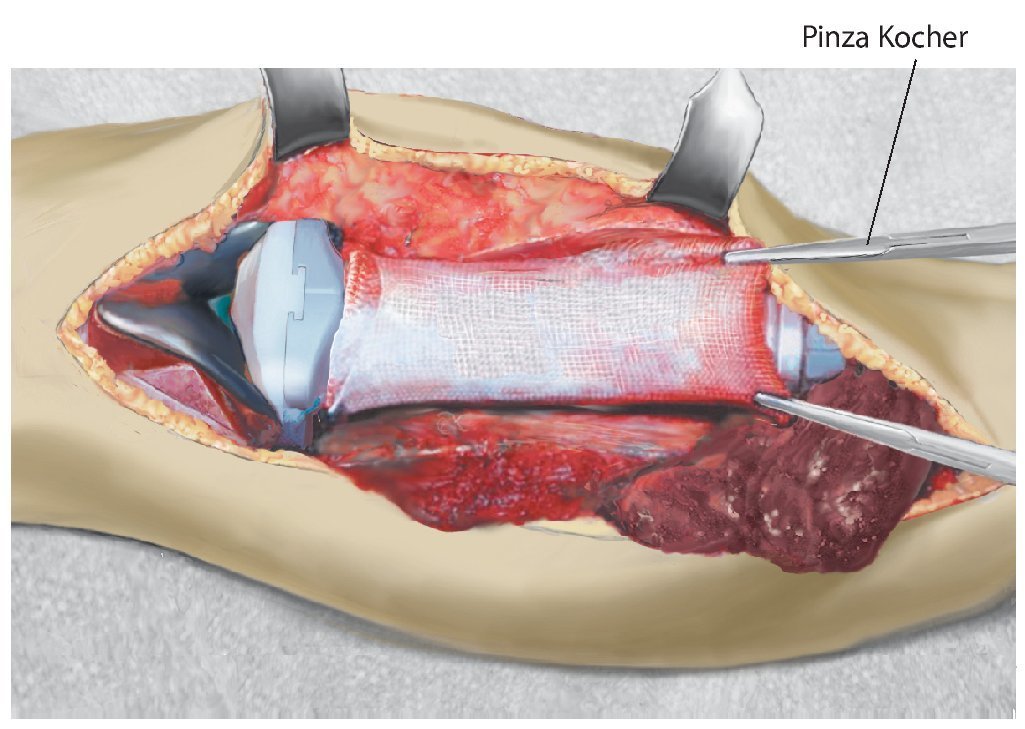
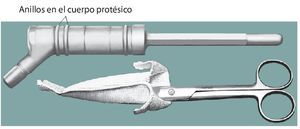
— Pinzas de Kocher para mantener la malla bajo tensión durante la fijación de la prótesis.
— Malla de reconstrucción (marca Implantcast, Buxtehude, Alemania) con una longitud de 300 mm (35 mm y 55 mm de diámetro). La malla es de teleftalato de polietileno y se caracteriza por poseer un tamaño de 250 µm aproximadamente y una resistencia a la rotura de 4.000 Newton (fig. 1).
— Tener preparados anclajes óseos por si resulta necesario.
— Material de sutura no reabsorbible (por ejemplo, hilos Ethibond®de grosor 2 para la extremidad superior y de grosor 6 para la extremidad inferior).
Anestesia y posición del paciente
— Anestesia independientemente del empleo de malla de reconstrucción.
— La posición del paciente y el abordaje quirúrgico se realizarán en función de la resección tumoral. Cuando la resección tumoral durante el reemplazo de fémur proximal lo permita, la posición lateral del paciente puede facilitar la colocación de la malla, así como la reposición (especialmente cuando todavía exista músculo suficiente y se tenga visibilidad sobre el acetábulo).
Técnicas quirúrgicas
(Figs. 2-16)
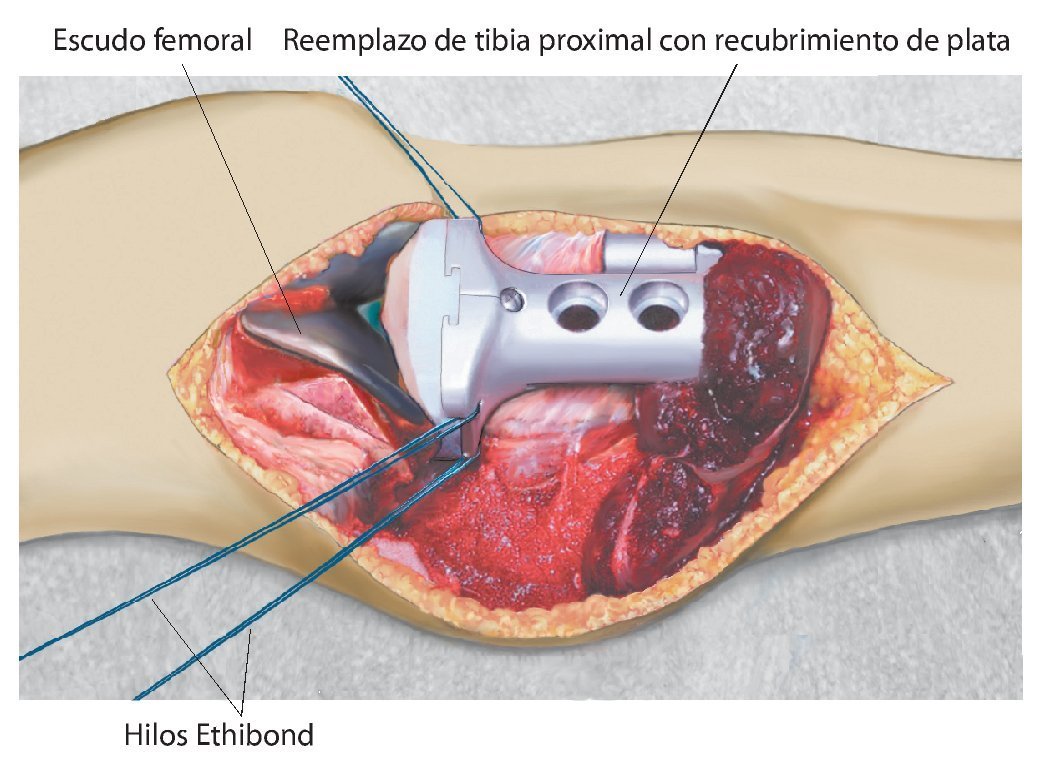
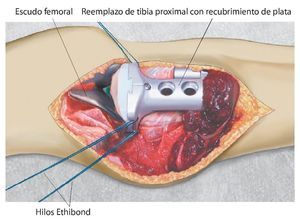
Fig. 2. El reemplazo de tibia proximal con recubrimiento de plata está conectado en la articulación de la rodilla. Mediante dos corchetes situados respectivamente en medial y lateral se tensan los hilos Ethibond no reabsorbibles de grosor 6.
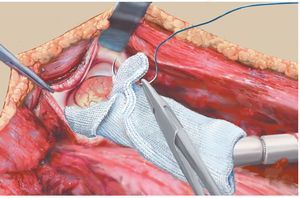
Fig. 3. La malla de reconstrucción se pasa por encima antes de montar el cuerpo protésico.
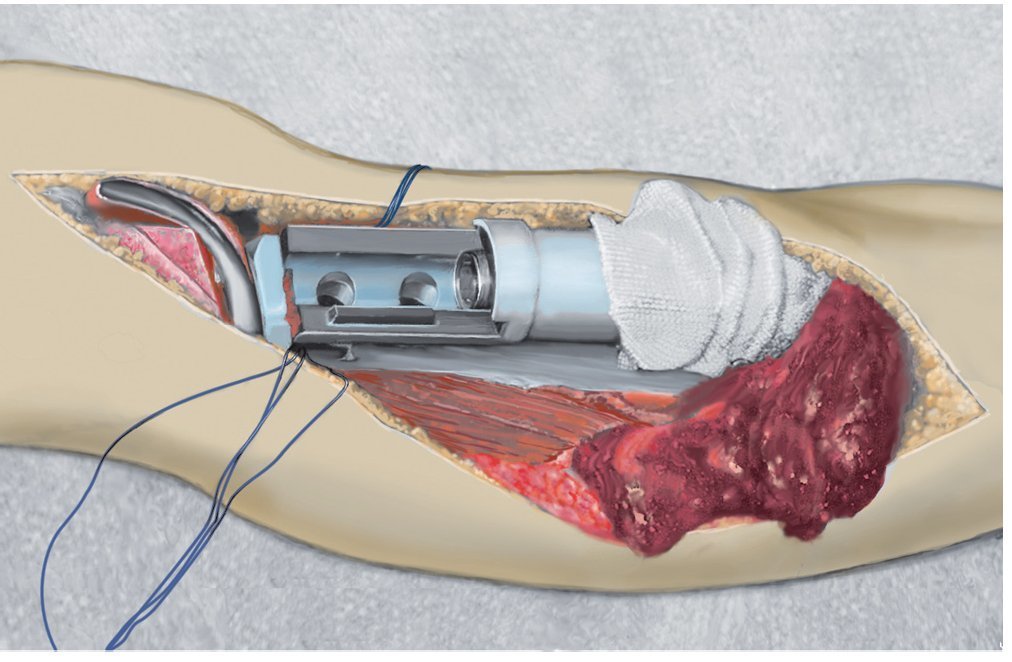
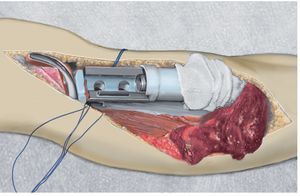
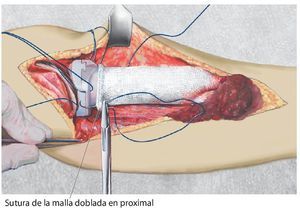
Fig. 4. La malla de reconstrucción se estirará hacia craneal después del montaje del cuerpo protésico y se doblará medio centímetro en el extremo superior para dar sujeción suficiente a los hilos Ethibond®.
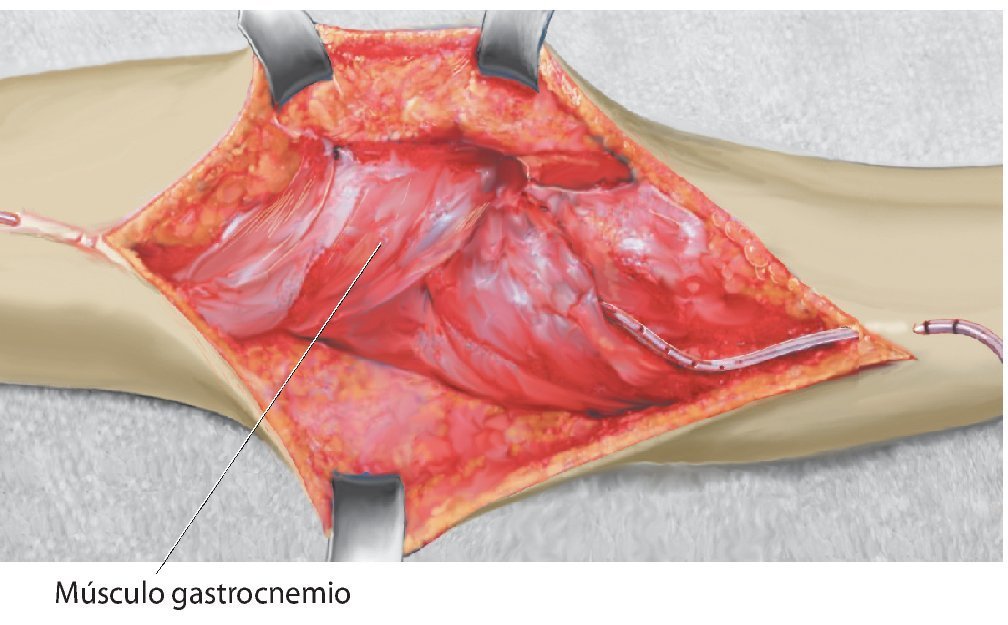
Fig. 5. La malla de reconstrucción fijada en proximal se tensará con dos pinzas Kocher colocadas en distal. A veces resulta necesario acortar la malla. Esta sirve únicamente para la refijación del tendón rotuliano y del colgajo de transposición del gastrocnemio.
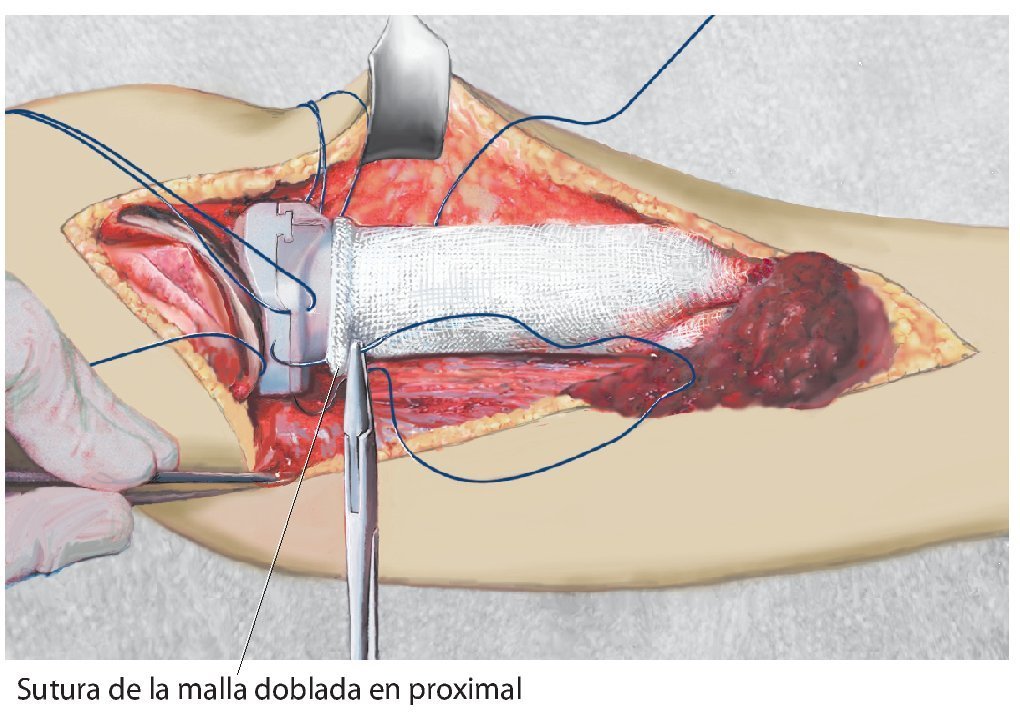
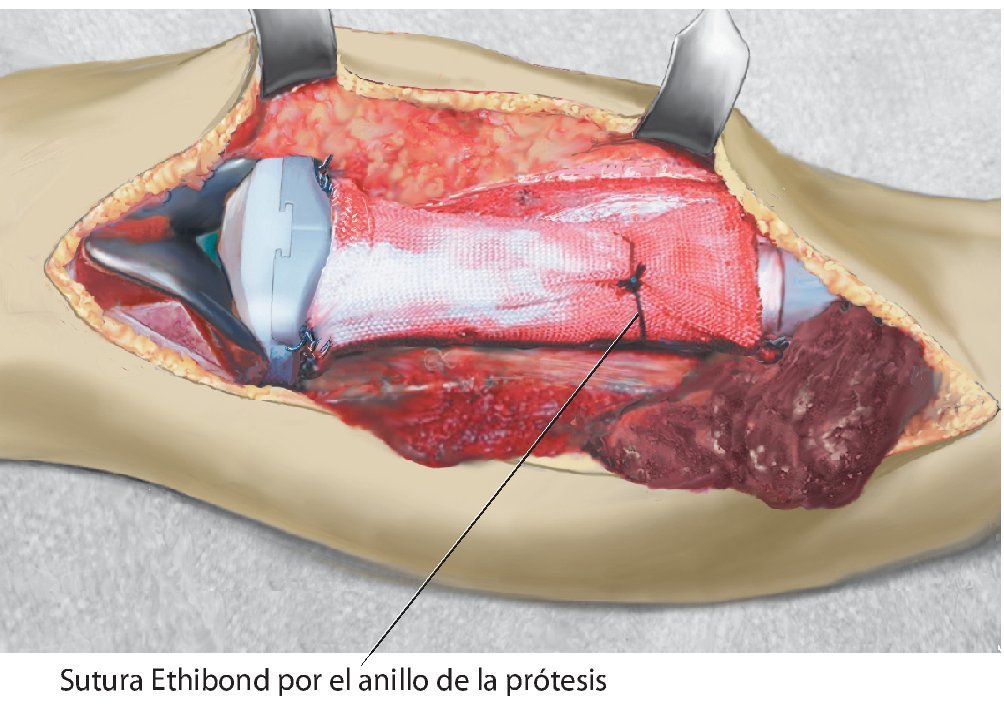
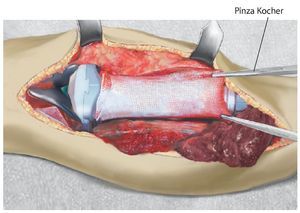
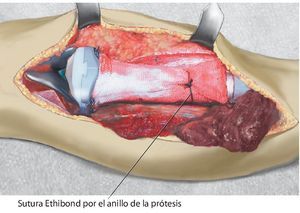
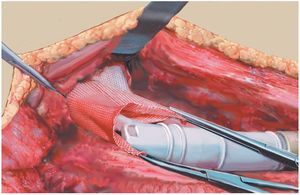
Fig. 6. Otro hilo Ethibond® se fija distal a un anillo del cuerpo protésico después de hacerlo pasar a través de la malla de reconstrucción.
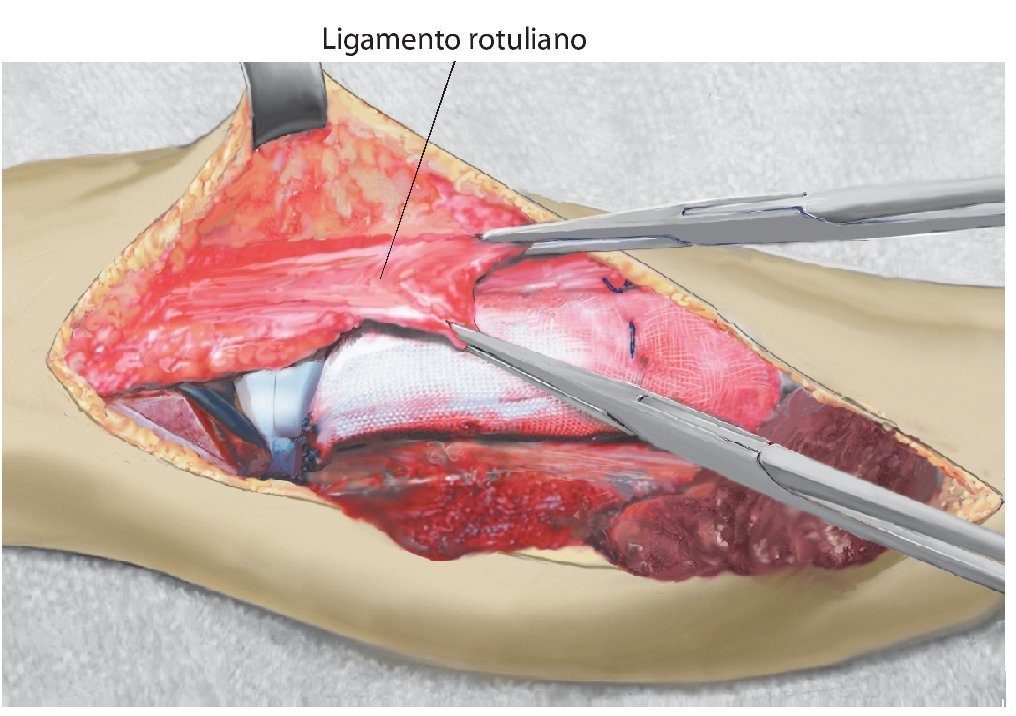
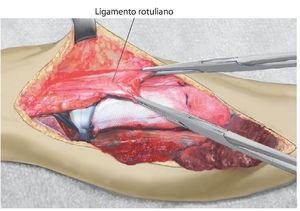
Fig. 7. El tendón rotuliano se fija con dos pinzas Kocher y se coloca por encima de la malla de reconstrucción.
Fig. 8. El tendón rotuliano está fijado con material de sutura no reabsorbible a la malla de reconstrucción.
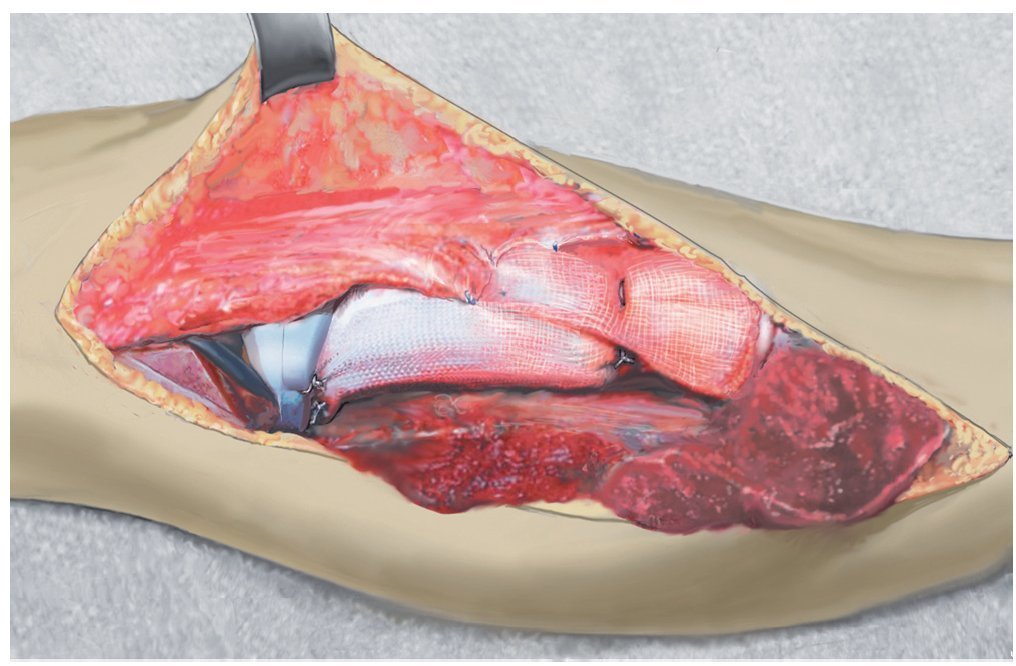
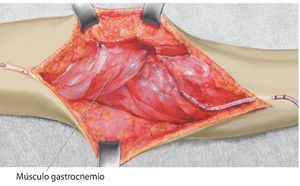
Fig. 9. El colgajo de transposición del gastrocnemio lateral se fija a la malla y al tendón rotuliano.
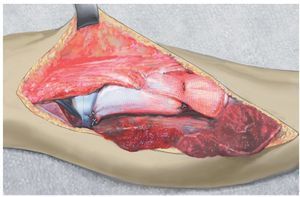
Fig. 10. Situs antes de realizar la cirugía Meshgraft.
Fig. 11. La malla de reconstrucción (35 mm de diámetro) se corta en el extremo proximal y luego se dobla. La malla se acortará según necesidad. En el caso del reemplazo de fémur proximal se debería utilizar la malla solo para la refijación proximal.
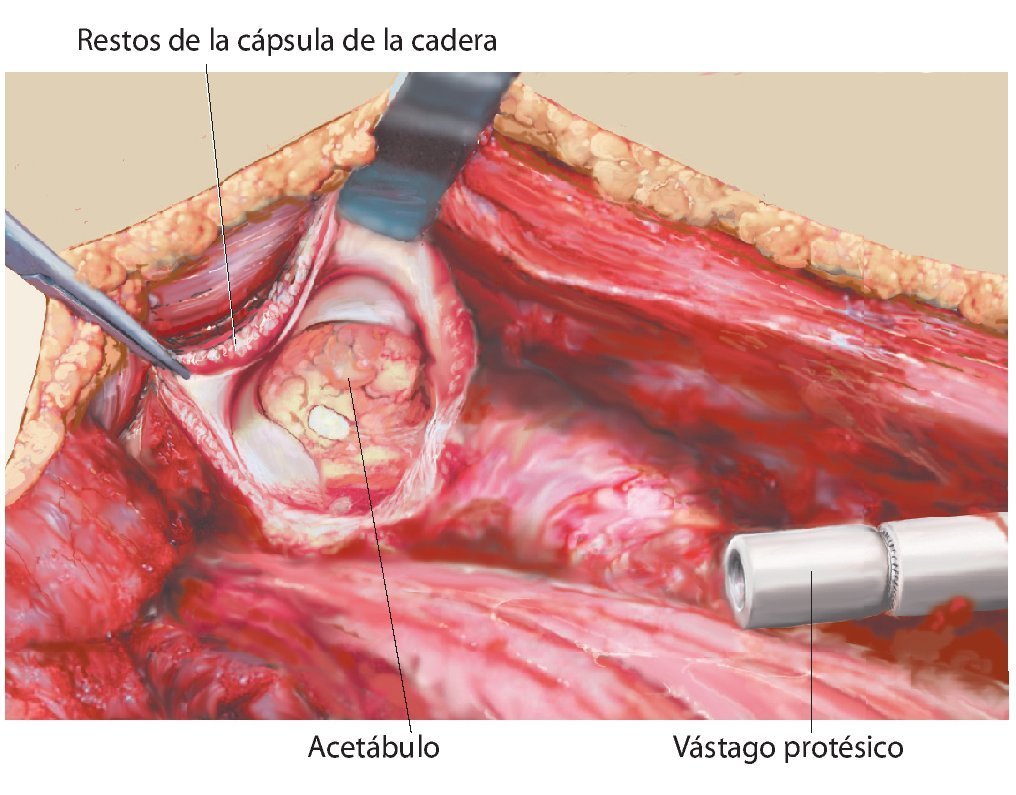
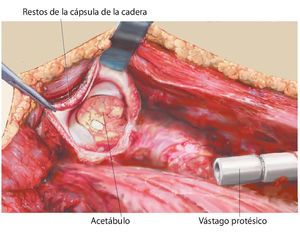
Fig. 12. Vista sobre el acetábulo y las estructuras capsulares remanentes adecuadas para la fijación de la malla de reconstrucción (izquierda). Vástago femoral ya implantado (derecha).
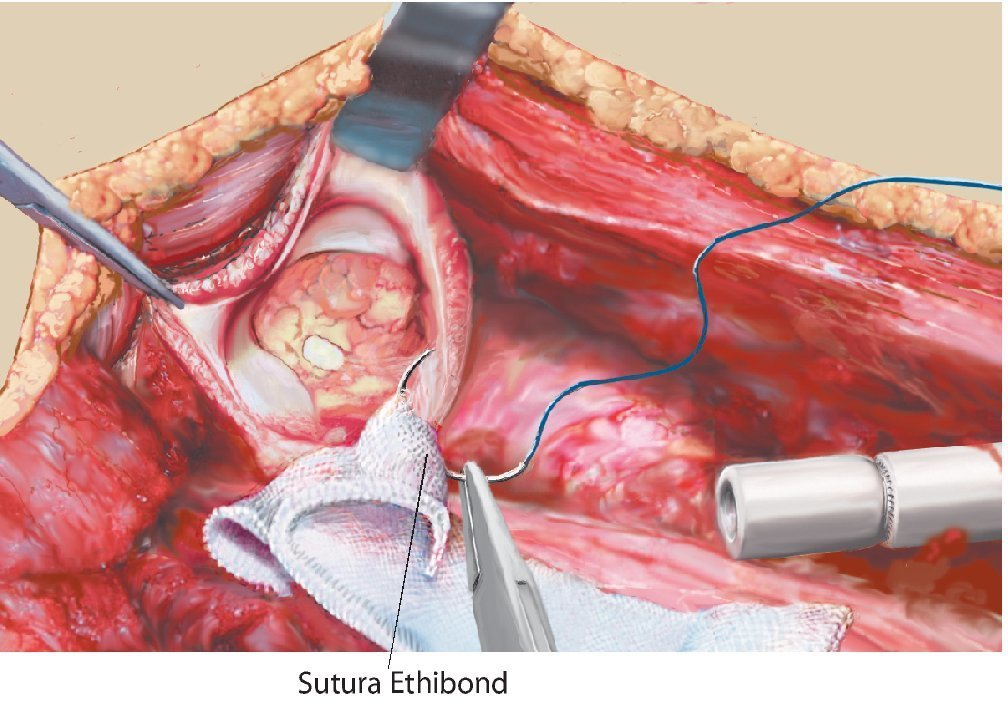
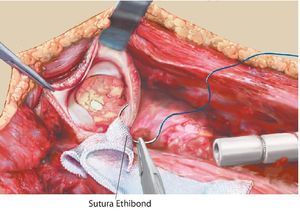
Fig. 13. La primera sutura se realizará en posición de las 6 en punto. Se pasará el hilo dos veces a través de la malla. El nudo se debe realizar hacia fuera.
Fig. 14. Fijación de hilo en posición de las 9 y 3 en punto.
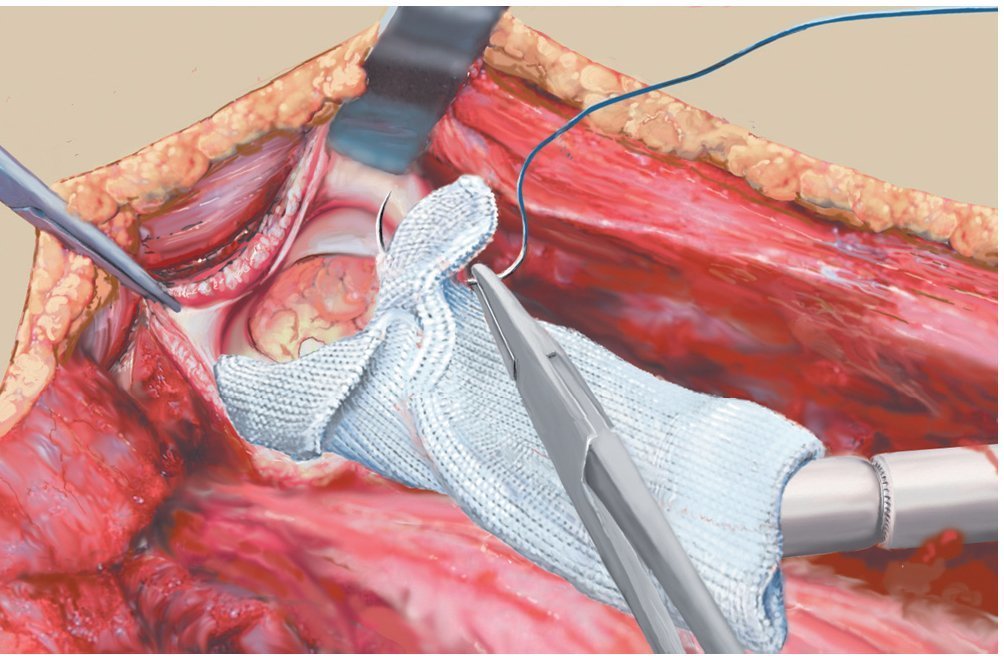
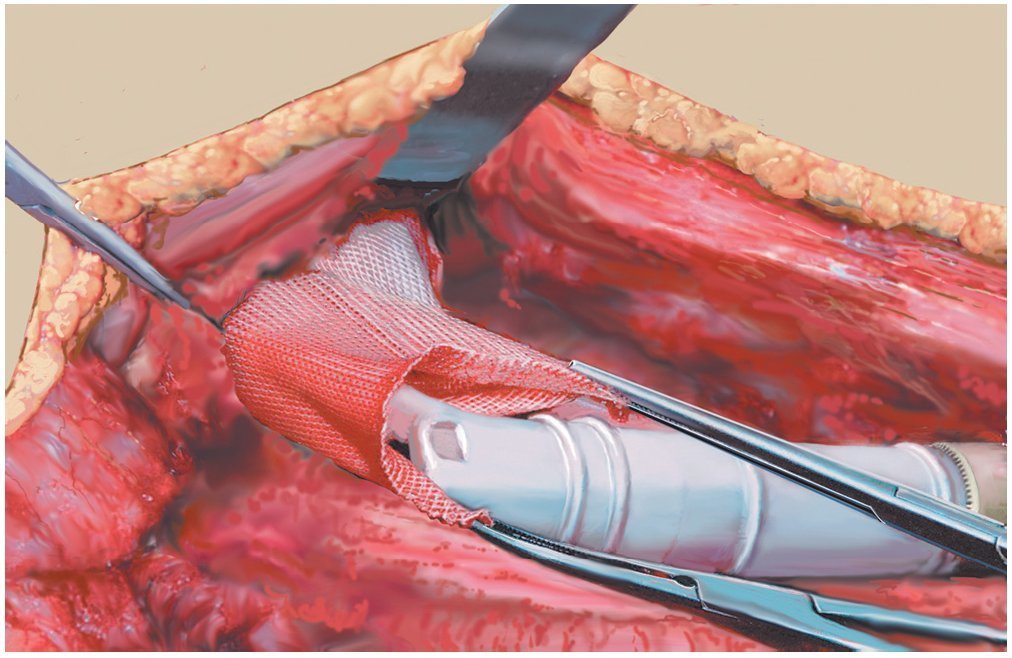
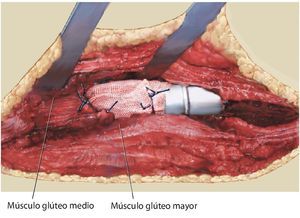
Fig. 15. Pasar la prótesis a través de la malla. En principio, también es posible fijar la malla entera, sin cortarla, alrededor de la cápsula. Sin embargo, ello dificultaría el reposicionamiento de la cabeza dual o de la cabeza convencional de la cadera en el acetábulo sin visibilidad directa, lo que supone un inconveniente. La malla se puede recortar si es necesario. Es recomendable sobre todo la refijación del músculo glúteo y del músculo iliopsoas (en caso de conservarse).
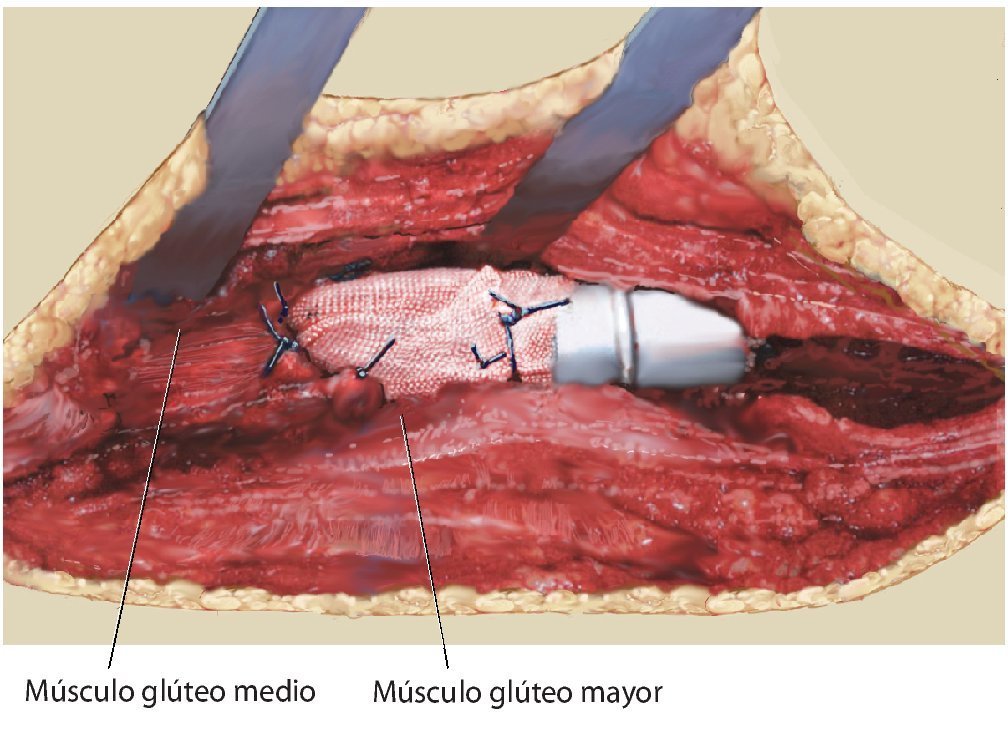
Fig. 16. Fijación de la malla a uno de los anillos que sobresalen del cuerpo protésico. Entretanto, después de la reposición de la prótesis, la malla se ha fijado también ventral en la cápsula articular y se ha vuelto a coser. El músculo glúteo se ha refijado a la malla.
Reemplazo de tibia proximal
Reemplazo de fémur proximal
Tratamiento postoperatorio
El tratamiento postoperatorio en cuanto a la extracción de drenajes de Redon, a cambios de vendajes y a la profilaxis antibiótica se aplica en función de la cirugía de reemplazo megaprotésico aplicada y a su indicación. Son necesarios controles de la proteína C reactiva debido al peligro general de infecciones periprotésicas, para tratar una infección temprana en caso necesario con lavados y para no tener que efectuar la extracción de la malla.
Reemplazo de húmero proximal
Por regla general, se aplica un vendaje de Gilchrist durante 4-6 semanas. Se pueden realizar ejercicios de codo y de la articulación de la mano. Posteriormente se permite la libre movilización de la extremidad.
Reemplazo de fémur proximal
Por regla general, en el caso de pacientes sometidos a un reemplazo de fémur proximal en el que se ha utilizado una cabeza dual junto con la malla de reconstrucción, se puede llevar a cabo la movilización completa inmediata (con la salvedad de una carga parcial debida a la implantación de un vástago no cementado). Únicamente se debe evitar la aducción forzada de la pierna, a fin de que no se produzca la rotura del músculo glúteo refijado. Solo en el caso de una refijación muy tensa del músculo glúteo (necesario tras una resección muscular extensa en el marco de una resección tumoral) se podrá plantear prescribir al paciente reposo en cama con la pierna en ligera posición de aducción. Incluso con el empleo de un cótilo tripolar —normalmente en la cirugía endoprotésica de revisión— no suele ser necesario, por regla general, ningún tipo de limitación de la movilidad. Sin embargo, cabe destacar que, a pesar de la utilización de cótilos tripolares en casos de insuficiencia muscular masiva (tras intervenciones de revisión múltiples), pueden aparecer luxaciones y, por tanto, después de la intervención se deberá decidir en cada caso particular sobre posibles limitaciones de la movilidad de la articulación de la cadera.
Reemplazo de tibia proximal
Los pacientes sometidos a un reemplazo de tibia proximal fueron inmovilizados en nuestra clínica por un periodo de 4-6 semanas con una férula para rodilla a fin de permitir la curación sin molestias del tendón rotuliano. En caso de la aparición con frecuencia simultánea de debilidad del músculo responsable de la elevación del pie (neurógena tras una resección necesaria del nervio peroneo profundo y/o muscular después de una resección extensiva de los músculos responsables de la elevación del pie), después de retirar el apósito de presión sobre el trasplante en malla realizado y de los drenajes de las cicatrices efectuamos un vendaje acolchado Scotchcast del muslo superior e inferior con pie, tanto para inmovilizar la articulación de la rodilla como para evitar un pie equino. La duración de la inmovilización varía en función de la tensión de las partes blandas con las que se ha fijado el tendón rotuliano a la malla de reconstrucción. En el caso de que los tumores estén localizados en la cara ventral, el tendón se deberá seccionar más hacia proximal y será, por consiguiente, ligeramente más corto. En estos casos la inmovilización puede durar en algún caso hasta seis semanas. En el resto de los casos recomendamos al paciente cuatro semanas de inmovilización, puesto que una inmovilización más prolongada puede provocar problemas en la flexión de la rodilla. Después de la inmovilización se deberán realizar ejercicios de fisioterapia de flexión y especialmente de extensión activa de la rodilla. Pese a que en estos casos no es preciso poner límites, no se debe flexionar la prótesis demasiado por encima de los 90º. Si a causa de un tendón rotuliano ligeramente corto resulta una patela baja, ello puede suponer una limitación para la flexión de la rodilla. En este caso se deberá realizar una movilización manual con cuidado de no dañar la rótula.
Reemplazo de fémur distal
En caso de utilizar la malla para la reconstrucción del aparato extensor de la rodilla (especialmente, del tendón del cuádriceps) tras una resección extraarticular de rodilla, también será necesario inmovilizar la rodilla de manera análoga al reemplazo de tibia proximal.
Errores, riesgos y complicaciones
— Infección periprotésica (exceptuando infección temprana, por ejemplo, en caso de hematomas superinfectados): extracción de la malla. En la práctica, las infecciones de bajo grado pueden aparecer incluso algunos años después de la intervención. En este momento los músculos y el tejido tendinoso de alrededor suelen haberse ya incrustado perfectamente en la malla y pueden dificultar su extracción. Normalmente se puede separar la malla del tejido blando con ayuda de una raspa.
— Arrancamiento postoperatorio de la malla en los restos de la cápsula articular o fracaso de la fijación en los anillos que sobresalen del cuerpo protésico. En la aplicación clínica es extremadamente difícil de reconocer durante el reemplazo de húmero proximal en caso de caudalización de la prótesis. Si se produce una caudalización visible y la prolongación consecuente del brazo, se intentará realizar una refijación.
Resultados
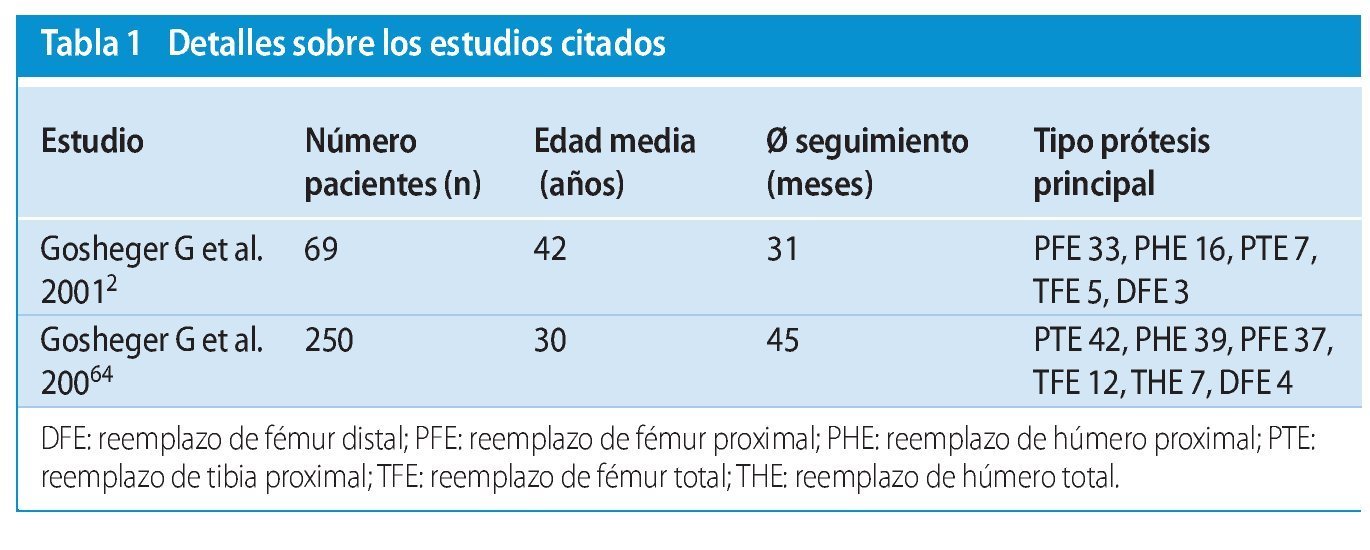
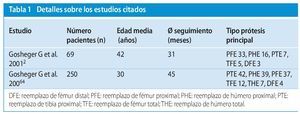
La malla de reconstrucción fue introducida en nuestra clínica en el año 1993. Gosheger et al.2 mostraron en el marco de un estudio retrospectivo (1993-1998) llevado a cabo en seis pacientes con sarcoma óseo o de partes blandas o con metástasis ósea sometidos a intervenciones de revisión, que histológicamente se produce un crecimiento del tejido conjuntivo vecino en la malla y que no se producen reacciones de cuerpos extraños (tabla 1). Gosheger et al.2 excluyeron un aumento de la incidencia de infecciones periprotésicas debido al empleo de la malla de reconstrucción en comparación con reconstrucciones realizadas sin malla. A pesar de estos resultados, la malla se debería utilizar como superficie extraña al cuerpo solo en la medida necesaria para la reconstrucción y la refijación. Esto significa que un reemplazo de tibia proximal, por ejemplo, solo se debe cubrir con la malla en la medida necesaria para la refijación del colgajo de trasposición del gastrocnemio y del tendón rotuliano. La malla no tiene que cubrir obligatoriamente el cuerpo protésico completo hacia distal. Lo mismo es válido para el reemplazo de fémur proximal, en el que la malla debe servir sobre todo para la reconstrucción capsular, así como para la refijación del músculo glúteo, pero no para cubrir el cuerpo protésico completo.
Desde 1998 en nuestra clínica se ha utilizado la malla en más de cien intervenciones quirúrgicas y su uso se ha valorado en el marco de un amplio estudio retrospectivo con pacientes afectados por sarcoma4. En la tabla 1 se ha representado la cantidad de pacientes asistidos con una malla de reconstrucción. En el caso de intervenciones de revisión (debido a complicaciones mecánicas), se observó macroscópicamente en todos los casos el crecimiento del tejido conjuntivo vecino dentro de la malla. En caso de presencia de infecciones tempranas periprotésicas agudas, sin embargo, este crecimiento no se produce naturalmente.
La reconstrucción de la cápsula articular mediante malla de reconstrucción nos permitió mantener a niveles bajos la tasa de luxación entre los pacientes de nuestro colectivo sometidos a un reemplazo de fémur proximal. Gosheger et al.2 determinaron una tasa de luxación del 6% (n = 33), en la que los dos pacientes afectados presentaron una prótesis de cabeza unipolar fija.
Hasta la fecha, en nuestra clínica no se ha documentado ningún caso de luxación con utilización de malla de reconstrucción en combinación con un cabeza unipolar4. En la actualidad damos preferencia al empleo de sistemas de cótilos tripolares en pacientes con artrosis simultánea del acetábulo o con lesiones ocasionadas por intervenciones anteriores. Estos sistemas de cótilos usados con frecuencia en la cirugía de revisión en combinación con una malla de reconstrucción no han mostrado hasta hoy ningún caso de luxación. Sin embargo, si no se utiliza la malla (por ejemplo, en caso de infecciones preexistentes), pueden aparecer luxaciones en algún caso individual5.
Gracias al uso de la malla en el reemplazo de húmero proximal (n = 39) se pudieron evitar luxaciones. No obstante, pueden aparecer subluxaciones ventrales en función de la magnitud de la resección muscular especialmente del músculo deltoides. Después de las resecciones extraarticulares del húmero proximal o de escapulectomías realizadas simultáneamente (a menudo acompañadas de una pérdida muscular extensa) puede darse el caso de que la prótesis haya sufrido una caudalización. Las subluxaciones mencionadas anteriormente suelen ser por regla general asintomáticas y no se pueden mejorar mediante intervenciones de revisión4.
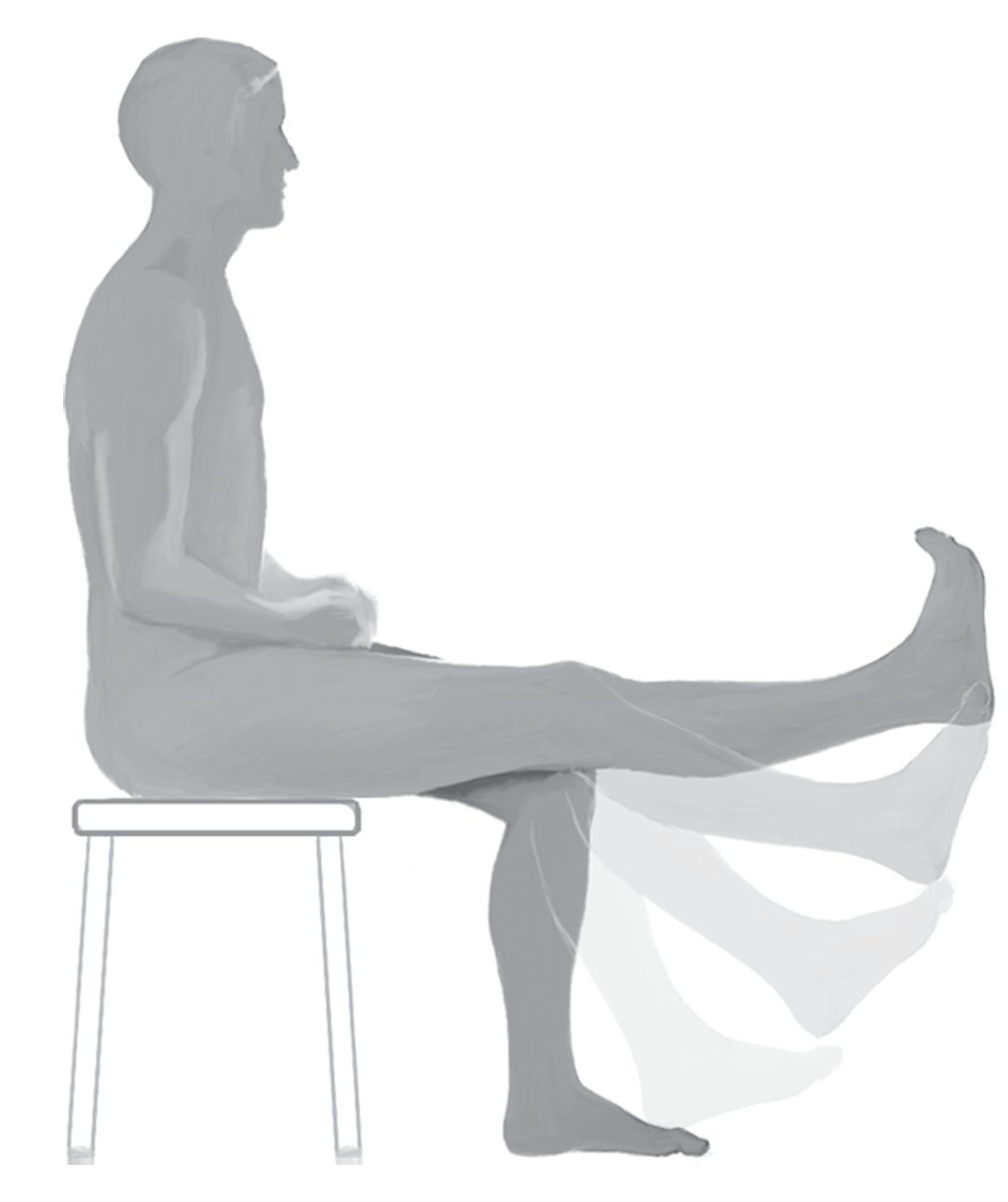
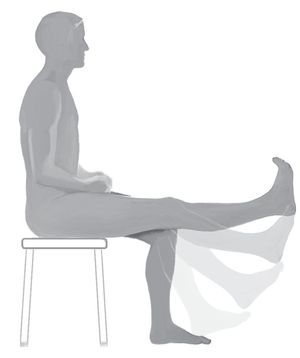
En el caso del reemplazo de tibia proximal, en la mayoría de los casos se puede conseguir una extensión activa de la rodilla con una flexión simultánea de hasta 90º mediante el empleo de la malla de reconstrucción (fig. 17). Gosheger et al.2 determinaron un déficit de extensión medio de 7,5º después de la reconstrucción del aparato extensor. Este déficit puede ser en algunos casos más significante; en otros, en cambio, la extensión activa no está limitada. La escala de Enneking media1 fue de 25/ 30 puntos posibles (83%), de modo que los pacientes con un reemplazo de tibia proximal presentaron en nuestro estudio el mejor resultado funcional en comparación con otras localizaciones protésicas4.
Fig. 17. Extensión activa de la articulación de la rodilla tras un reemplazo de tibia proximal un año después de la intervención.
La refijación del músculo glúteo permite la reconstrucción de una buena función de abducción activa a los pacientes con un reemplazo de fémur proximal. Sin embargo, también hay que mencionar que, a pesar de que depende de la extensión de la resección tumoral y de la edad del paciente (pacientes jóvenes con mejores resultados), en la mayoría de los casos se observa una cojera de Trendelenburg y que, precisamente, los pacientes de edad más avanzada necesitan la ayuda de un bastón en el lado contrario para recorrer trayectos más largos4,5. Ello se refleja asimismo en una puntuación menor en la escala de Enneking1, con una media de solo 21 puntos (70%).
En el caso de pacientes sometidos a un reemplazo de húmero proximal tras una resección tumoral con resección necesaria del nervio axilar, no es posible reconstruir una abducción activa relevante mediante la refijación de las partes remanentes del manguito rotador y del músculo deltoides. Tampoco lo conseguimos entre nuestro colectivo de pacientes mediante una transferencia de trapecio y del latissimus dorsi3. Consecuentemente, la puntuación en la escala Enneking1 para el reemplazo de húmero proximal con una media de 21 puntos (70%) es claramente peor también que en el caso de pacientes con un reemplazo de tibia proximal. En el caso —muy poco probable desde el punto de vista oncológico— de conseguir preservar el nervio axilar, el manguito rotador debilitado por la resección tumoral se puede reemplazar con el empleo de una prótesis tumoral inversa.
En este caso, la refijación del músculo deltoides a la malla puede conllevar una abducción activa de más de 90º. La rotación, sin embargo, solo se puede reconstruir parcialmente en los dos grupos de pacientes y ello a través de la refijación del músculo infraespinoso y del músculo subescapulario a la malla (en caso de que sea posible)2.
Conflicto de intereses. El autor del presente trabajo declara que ni él ni sus coautores tienen conflicto de intereses en relación con la publicación de este trabajo..
Correspondencia
Prof. Dr. J. Hardes
Klinik und Poliklinik für Allgemeine Orthopädie und Tumororthopädie, Universitätsklinikum Münster (Alemania)
Albert-Schweitzer-Str. 33, 49149 Münsterjendrik.
hardes@ukmuenster.de